Esperto medico dell'articolo
Nuove pubblicazioni
Ischemia cerebrale nei neonati: sintomi, conseguenze, trattamento
Ultima recensione: 12.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Un disturbo della circolazione sanguigna nel sistema vascolare del cervello del bambino subito dopo la nascita, che causa una mancanza di ossigeno nel sangue (ipossiemia), è definito ischemia cerebrale nei neonati. Codice ICD-10 - P91.0.
Poiché ischemia, ipossiemia e ipossia (carenza di ossigeno) sono fisiologicamente interconnesse (mentre l'ipossia può svilupparsi con un normale flusso sanguigno cerebrale), lo stato critico di carenza di ossigeno per il cervello dei neonati è considerato una sindrome clinica in neurologia e prende il nome di encefalopatia ipossico-ischemica neonatale, che si sviluppa entro 12-36 ore dalla nascita.
Epidemiologia
In neurologia neonatale e pediatria, l'epidemiologia delle manifestazioni cliniche dell'ischemia cerebrale nei neonati non viene registrata separatamente dalla sindrome da encefalopatia ipossico-ischemica, pertanto la valutazione della morbilità è problematica a causa della mancanza di criteri per la loro differenziazione.
L'incidenza di encefalopatia neonatale associata a riduzione del flusso ematico cerebrale e ipossia cerebrale è stimata al 2,7-3,3% dei casi ogni mille nati vivi. Allo stesso tempo, il 5% dei bambini con patologie cerebrali infantili ha subito un ictus perinatale (un caso diagnosticato ogni 4.500-5.000 neonati con patologia emodinamica cerebrale).
L'incidenza dell'asfissia perinatale è stimata in uno-sei casi ogni mille neonati a termine e in due-dieci casi nei neonati prematuri. Le stime globali variano notevolmente: secondo alcuni dati, l'asfissia neonatale causa 840.000 decessi neonatali ogni anno in tutto il mondo, pari al 23% di quelli registrati, mentre secondo i dati dell'OMS, ne causa almeno 4 milioni, pari al 38% di tutti i decessi tra i bambini di età inferiore ai cinque anni.
Gli esperti dell'Accademia Americana di Pediatria hanno concluso che la stima migliore dell'incidenza delle patologie cerebrali neonatali si basa sui dati demografici: una media di tre casi ogni mille persone. Secondo alcuni neurofisiologi occidentali, alcune conseguenze dell'encefalopatia ipossico-ischemica subita alla nascita si osservano nel 30% della popolazione dei paesi sviluppati e in più della metà degli abitanti dei paesi in via di sviluppo.
Le cause dell'ischemia cerebrale nei neonati.
Il cervello necessita di un apporto costante di sangue che trasporti ossigeno; nei neonati, il cervello rappresenta fino al 10% del peso corporeo, ha un sistema vascolare ramificato e consuma un quinto dell'ossigeno fornito dal sangue a tutti i tessuti del corpo. Quando la perfusione e l'ossigenazione cerebrale si riducono, il tessuto cerebrale perde la fonte di supporto vitale per le sue cellule e le cause di ischemia cerebrale nei neonati note fino ad oggi sono numerose. Queste possono includere:
- ipossiemia materna dovuta a ventilazione insufficiente dei polmoni in caso di malattie cardiovascolari, insufficienza respiratoria cronica o polmonite;
- riduzione del flusso sanguigno al cervello fetale e ipossiemia/ipossia dovuti a disturbi della placenta tra cui trombosi, distacco della placenta e infezione;
- clampaggio prolungato del cordone ombelicale durante il parto, che porta a grave acidosi metabolica del sangue del cordone ombelicale, a una diminuzione sistemica del volume sanguigno circolante (ipovolemia), a un calo della pressione sanguigna e a una perfusione cerebrale compromessa;
- accidente cerebrovascolare acuto (ictus perinatale o neonatale), che si verifica nel feto a partire dalla 20a settimana di gravidanza e nel neonato entro quattro settimane dalla nascita;
- mancanza di autoregolazione automatica del flusso sanguigno cerebrale nei neonati prematuri;
- violazione della circolazione intrauterina fetale dovuta al restringimento dell'arteria polmonare o ad anomalie cardiache congenite (ipoplasia cardiaca sinistra, dotto arterioso pervio, trasposizione dei grandi vasi, ecc.).
Fattori di rischio
Esistono inoltre numerosi fattori di rischio per lo sviluppo di ischemia cerebrale nei neonati, tra i quali neurologi e ostetrici sottolineano:
- prima gravidanza a un'età superiore ai 35 anni o inferiore ai 18;
- terapia dell'infertilità a lungo termine;
- peso corporeo insufficiente del neonato (inferiore a 1,5-1,7 kg);
- parto prematuro (prima delle 37 settimane di gravidanza) o gravidanza post-termine (oltre le 42 settimane);
- rottura spontanea delle membrane;
- travaglio troppo lungo o troppo rapido;
- presentazione anomala del feto;
- vasa previa, più spesso osservati nella fecondazione in vitro;
- traumi al cranio del neonato durante il parto (a seguito di errori ostetrici);
- taglio cesareo d'urgenza;
- forti emorragie durante il parto;
- presenza di malattie cardiovascolari o autoimmuni, anemia, diabete mellito, disturbi funzionali della tiroide, disturbi della coagulazione del sangue (trombofilia), sindrome da antifosfolipidi, malattie infettive e infiammatorie degli organi pelvici nella donna incinta;
- grave ipotensione arteriosa in gravidanza e gestosi tardiva.
Anche le patologie congenite del sangue associate a mutazioni nei geni della protrombina, dei fattori di coagulazione piastrinica V e VIII, dell'omocisteina plasmatica, nonché la sindrome DIC e la policitemia sono riconosciute come fattori di rischio per l'ischemia cerebrale nei neonati.
Patogenesi
L'ischemia cerebrale nei neonati interrompe il metabolismo delle cellule cerebrali, portando alla distruzione irreversibile della struttura del tessuto nervoso e alla sua disfunzione. Innanzitutto, la patogenesi dello sviluppo di processi distruttivi è associata a un rapido calo del livello di adenosina trifosfato (ATP), la principale fonte di energia per tutti i processi biochimici.
L'equilibrio tra le concentrazioni intracellulari ed extracellulari degli ioni che migrano attraverso le membrane è importante anche per la normale funzione neuronale. Quando il cervello è privato di ossigeno, il gradiente transmembrana di ioni potassio (K+) e sodio (Na+) nei neuroni viene interrotto e la concentrazione extracellulare di K+ aumenta, portando a una progressiva depolarizzazione anossidativa. Allo stesso tempo, l'afflusso di ioni calcio (Ca₂) aumenta, innescando il rilascio del neurotrasmettitore glutammato, che agisce sui recettori NMDA del cervello; la loro eccessiva stimolazione (eccitotossicità) porta a cambiamenti morfologici e strutturali nel cervello.
Aumenta anche l'attività degli enzimi idrolitici, che scompongono gli acidi nucleici delle cellule e ne causano l'autolisi. In questo caso, la base degli acidi nucleici, l'ipoxantina, viene trasformata in acido urico, accelerando la formazione di radicali liberi (forme attive di ossigeno e ossido di azoto) e di altri composti tossici per il cervello. I meccanismi protettivi antiossidanti del cervello dei neonati non sono ancora completamente sviluppati e la combinazione dei processi elencati ha un effetto estremamente negativo sulle sue cellule: si verificano gliosi neuronale, atrofia delle cellule gliali e oligodendrociti della sostanza bianca.
Sintomi dell'ischemia cerebrale nei neonati.
I sintomi clinici dell'ischemia cerebrale nei neonati e l'intensità della loro manifestazione sono determinati dal tipo, dalla gravità e dalla localizzazione delle zone di necrosi neuronale.
I tipi di ischemia includono danni focali o topograficamente limitati al tessuto cerebrale, così come danni globali che si estendono a molte strutture cerebrovascolari.
I primi segni di ischemia cerebrale alla nascita possono essere rilevati controllando i riflessi dell'automatismo spinale congenito. Tuttavia, la valutazione delle loro deviazioni dalla norma dipende dal grado di disturbo della perfusione cerebrale e dalla maturità fisiologica del neonato.
Fasi
Pertanto, l'ischemia cerebrale di 1° grado in un neonato (una forma lieve di encefalopatia ipossico-ischemica) si manifesta in un neonato a termine con un moderato aumento del tono muscolare e dei riflessi tendinei (di presa, di Moro, ecc.). I sintomi includono anche ansia eccessiva con movimenti frequenti degli arti, mioclono post-ipossico (contrazioni di singoli muscoli in concomitanza con rigidità muscolare), problemi di attaccamento al seno, pianto spontaneo e sonno intermittente.
Se il bambino è nato prematuro, oltre a una diminuzione dei riflessi incondizionati (motori e di suzione), si osserva un indebolimento del tono muscolare generale durante i primi giorni di vita. Di norma, si tratta di anomalie temporanee e, se lo stato del sistema nervoso centrale del neonato si stabilizza entro pochi giorni, l'ischemia non causa praticamente complicazioni neurologiche. Ma tutto dipende dall'attività rigenerativa endogena del cervello in via di sviluppo di un bambino specifico, nonché dalla produzione di neurotrofine cerebrali e fattori di crescita, epidermici e insulino-simili.
L'ischemia cerebrale di 2° grado in un neonato (che causa una forma moderatamente grave di encefalopatia ipossico-ischemica) si aggiunge all'elenco dei sintomi già menzionati: crisi epilettiche; diminuzione della pressione arteriosa e aumento della pressione cerebrale (si osserva un ingrossamento e una pulsazione evidente della fontanella); letargia durante l'alimentazione e rigurgito frequente; problemi intestinali; periodi di aritmie cardiache e apnea (arresto respiratorio durante il sonno); cianosi labile e l'effetto "pelle marmorizzata" (dovuto a disturbi vegetativi e vascolari). La fase acuta dura circa dieci giorni. Inoltre, i neonatologi segnalano la possibilità di complicazioni sotto forma di idrocefalo, disturbi del movimento oculare - nistagmo e disallineamento degli occhi (strabismo).
In caso di ischemia cerebrale di grado 3 in un neonato, i riflessi neonatali (suzione, deglutizione, afferramento) sono assenti e le crisi convulsive sono frequenti e prolungate (entro 24-48 ore dalla nascita). Successivamente, le crisi diminuiscono, lasciando il posto a una progressiva diminuzione del tono muscolare, a uno stato di torpore e a un aumento dell'edema del tessuto cerebrale.
A seconda della posizione dei principali focolai di ischemia cerebrale, possono verificarsi disfunzioni respiratorie (il neonato spesso necessita di supporto respiratorio meccanico); alterazioni della frequenza cardiaca; pupille dilatate (scarsa risposta alla luce) e mancanza di coniugazione oculomotoria ("occhi di bambola").
Queste manifestazioni sono in aumento, indicando lo sviluppo di una grave encefalopatia ipossico-ischemica che, a causa dell'insufficienza cardiorespiratoria, può essere fatale.
 [ 30 ]
[ 30 ]
Complicazioni e conseguenze
Lo sviluppo dell'ischemia cerebrale nei neonati provoca danni alle cellule indotti dalla carenza di ossigeno e porta a conseguenze e complicazioni neurologiche molto gravi, spesso irreversibili, che sono correlate alla topografia delle lesioni.
Come hanno dimostrato gli studi, le cellule piramidali dell'ippocampo, le cellule di Purkinje nel cervelletto, i neuroni reticolari della regione peri-rolandica della corteccia cerebrale e della parte ventrolaterale del talamo, le cellule dei gangli della base, le fibre nervose del tratto corticospinale, i nuclei del mesencefalo, nonché i neuroni della neocorteccia e del tronco encefalico sono più suscettibili all'ischemia cerebrale nei neonati.
Nei neonati a termine vengono colpiti principalmente la corteccia cerebrale e i nuclei profondi; nei neonati prematuri si osserva una distruzione diffusa delle cellule della sostanza bianca negli emisferi, che causa disabilità cronica nei bambini sopravvissuti.
E con l'ischemia globale delle cellule del tronco encefalico (dove sono concentrati i centri di regolazione della respirazione e della funzione cardiaca), si verifica la loro morte totale e quasi inevitabile.
Le conseguenze negative e le complicazioni dell'ischemia cerebrale perinatale e neonatale di 2-3 gradi nei bambini piccoli si manifestano con epilessia, perdita monolaterale della vista, ritardo dello sviluppo psicomotorio, compromissioni motorie e cognitive, inclusa la paralisi cerebrale infantile. In molti casi, la loro gravità può essere pienamente valutata entro i tre anni di età.
 [ 31 ]
[ 31 ]
Diagnostica dell'ischemia cerebrale nei neonati.
La diagnosi iniziale di ischemia cerebrale nei neonati viene eseguita subito dopo la nascita durante una visita medica standard del neonato e la determinazione del cosiddetto stato neurologico (secondo la scala Apgar), verificando il grado di eccitabilità riflessa e la presenza di alcuni riflessi congeniti (alcuni dei quali sono stati menzionati durante la descrizione dei sintomi di questa patologia). Vengono necessariamente registrati gli indicatori di frequenza cardiaca e pressione sanguigna.
La diagnostica strumentale, in particolare la neurovisualizzazione, consente di identificare aree di ischemia cerebrale. A tal fine, si utilizzano:
- tomografia computerizzata dei vasi cerebrali (angio-TC);
- risonanza magnetica per immagini (RMI) del cervello;
- esame ecografico craniocerebrale (ultrasuoni);
- elettroencefalografia (EEG);
- ecocardiografia (ECG).
Gli esami di laboratorio includono un emocromo completo, nonché esami del sangue per i livelli di elettroliti, tempo di protrombina e livelli di fibrinogeno, ematocrito, livelli di emogasanalisi arteriosa e un test del pH del sangue cordonale o venoso (per rilevare l'acidosi). Vengono inoltre analizzate le urine per valutarne la composizione chimica e l'osmolalità.
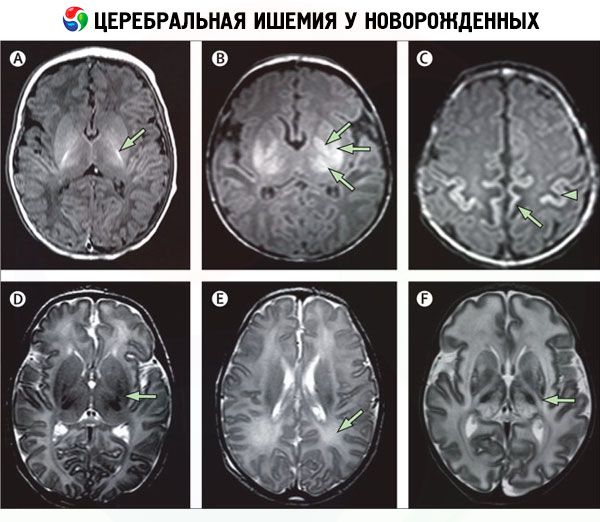
Diagnosi differenziale
Per escludere la presenza di meningoencefalite perinatale, tumore cerebrale, tirosinemia, omocistinuria, sindrome di Zellweger congenita, disturbo del metabolismo del piruvato, nonché neuropatie mitocondriali geneticamente determinate, acidemia metilmalonica o propionica nel neonato, si esegue una diagnosi differenziale.
Chi contattare?
Trattamento dell'ischemia cerebrale nei neonati.
In molti casi, nelle fasi iniziali, il trattamento dell'ischemia cerebrale nei neonati richiede la rianimazione cardiopolmonare nei neonati con ventilazione artificiale dei polmoni e tutte le misure per ripristinare l'emodinamica del sistema vascolare del cervello, mantenere l'emostasi e prevenire ipertermia, ipo e iperglicemia.
L'ipotermia controllata riduce significativamente il grado di danno ischemico moderato e grave alle cellule cerebrali nei neonati: raffreddando il corpo a +33-33,5 °C per 72 ore, seguito da un graduale aumento della temperatura fino a raggiungere valori fisiologici. Questo trattamento non viene utilizzato per i neonati prematuri nati prima delle 35 settimane.
La terapia farmacologica è sintomatica, ad esempio per le crisi tonico-cloniche, i farmaci anticonvulsivanti più comunemente utilizzati sono Difenina (Fenitoina), Trimetina (Trimetadione) - due volte al giorno, 0,05 g (con monitoraggio sistematico della composizione del sangue).
Per ridurre l'ipertono muscolare dopo tre mesi, è possibile somministrare per via intramuscolare il miorilassante Tolperisone (Mydocalm) alla dose di 5-10 mg per chilogrammo di peso corporeo (fino a tre volte al giorno). Il farmaco può causare effetti collaterali come nausea e vomito, eruzioni cutanee e prurito, debolezza muscolare, soffocamento e shock anafilattico.
Il miglioramento della perfusione cerebrale è facilitato dalla somministrazione per via endovenosa di Vinpocetina (il dosaggio viene calcolato in base al peso corporeo).
Per attivare le funzioni cerebrali, è consuetudine utilizzare farmaci neuroprotettivi e nootropi: Piracetam (Nootropil, Noocephal, Pyrroxil, Dinacel) - 30-50 mg al giorno. Lo sciroppo Ceraxon viene prescritto in dosi di 0,5 ml due volte al giorno. È importante ricordare che questo farmaco è controindicato in caso di ipertono muscolare e che i suoi effetti collaterali includono orticaria allergica, calo della pressione sanguigna e disturbi del ritmo cardiaco.
In caso di soppressione delle funzioni del sistema nervoso centrale, si utilizza il Glutan (acido glutammico, acidulina) tre volte al giorno, 0,1 g (con monitoraggio della composizione del sangue). I farmaci nootropici a base di acido hopantenico (sciroppo di Pantogam) migliorano l'ossigenazione del tessuto cerebrale e mostrano proprietà neuroprotettive.
Le vitamine B6 (cloridrato di piridossina) e B12 (cianocobalamina) vengono utilizzate per via parenterale con soluzione di glucosio.
Trattamento fisioterapico
In caso di ischemia cerebrale lieve in un neonato, è obbligatorio il trattamento fisioterapico, in particolare il massaggio terapeutico, che aiuta a ridurre l'ipertono muscolare. Tuttavia, in presenza di sindrome epilettica, il massaggio non viene utilizzato.
Migliorare le condizioni dei neonati con ischemia cerebrale con trattamenti idroterapici, come un bagno con un decotto di fiori di camomilla, menta piperita o menta limone. Trattamento a base di erbe - vedere Sedativi per bambini.
Prevenzione
I neurologi ritengono che la prevenzione della sindrome da encefalopatia ipossico-ischemica neonatale nei neonati sia problematica. In questo contesto, si può parlare solo di un adeguato supporto ostetrico alla gravidanza e di un'individuazione tempestiva dei fattori di rischio: patologie cardiovascolari nella futura mamma, disturbi endocrini, problemi di coagulazione del sangue, ecc. È possibile prevenire gli effetti di anemia, ipertensione o ipotensione o malattie infettive e infiammatorie con un trattamento tempestivo. Tuttavia, molti problemi oggi non possono essere risolti con i mezzi disponibili.
Previsione
Purtroppo, una prognosi favorevole per quanto riguarda le conseguenze dell'ischemia cerebrale nei neonati si osserva solo nel suo grado lieve.
Le encefalopatie neonatali sono causa di elevata mortalità e patologie neurologiche a lungo termine nei neonati in tutto il mondo.

