Esperto medico dell'articolo
Nuove pubblicazioni
Encefalite erpetica
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
La probabilità di infezione da virus Herpes simplex è molto alta. Si ritiene che la stragrande maggioranza della popolazione adulta del pianeta sia sieropositiva all'herpes labiale. L'insidiosità di questo parassita intracellulare risiede nella sua capacità di rimanere latente a lungo e, in condizioni favorevoli al suo sviluppo, di colpire il sistema nervoso centrale.
L'encefalite è un'infiammazione del parenchima cerebrale con disfunzione neurologica che può essere causata da cause infettive, post-infettive e non infettive.[ 1 ] L'infezione rappresenta circa il 50% dei casi identificabili ed è la categoria eziologica più comune di encefalite.[ 2 ]
L'encefalite erpetica è una malattia piuttosto rara e grave, la maggior parte dei cui casi è causata dal virus del primo tipo. In assenza di una diagnosi tempestiva e di un ciclo di terapia antivirale, la malattia è accompagnata da un'elevata mortalità e da un gran numero di gravi complicazioni neurologiche associate al coinvolgimento locale del sistema limbico cerebrale.
Il termine herpes si traduce come "strisciante" o "strisciante" e si riferisce alle lesioni cutanee erpetiche. Goodpasture [ 3 ] e altri dimostrarono che materiale proveniente da lesioni erpetiche labiali e genitali causava encefalite quando inoculato nella cornea o nella pelle cicatrizzata dei conigli. Negli anni '20, la Commissione Mathewson fu tra le prime a segnalare che l'HSV causava encefalite negli esseri umani. Il primo rapporto pediatrico di HSVE fu pubblicato nel 1941. [ 4 ] Il primo caso adulto, un uomo di 25 anni con mal di testa, febbre, afasia e dilatazione pupillare sinistra, fu segnalato nel 1944. [ 5 ] L'esame istologico post-mortem rivelò numerose petecchie ed ecchimosi con ammasso linfocitario perivascolare nel lobo temporale sinistro, nel mesencefalo e nella colonna lombare. Furono identificate inclusioni intranucleari e il virus fu isolato dal cervello del paziente. Da quando sono stati pubblicati questi primi resoconti, sono stati compiuti notevoli progressi nella patobiologia, nella diagnosi e nel trattamento dell'HSVE.
Epidemiologia
L'encefalite erpetica colpisce ogni anno da due a quattro persone su un milione in tutto il mondo. Tra tutte le encefaliti di varia origine, i casi erpetici rappresentano circa il 15%, con una percentuale che oscilla di anno in anno in lieve aumento o diminuzione.
Nel 60-90% dei casi, il virus dell'herpes HSV-1 viene rilevato nei pazienti. [ 6 ] La maggior parte degli esperti non nota una connessione tra l'incidenza della malattia e la stagione dell'anno, ma alcuni hanno indicato che l'encefalite erpetica si verifica più spesso in primavera.
Può ammalarsi una persona di qualsiasi sesso ed età; tuttavia, circa un terzo dei casi si verifica durante l'infanzia e l'adolescenza (fino ai 20 anni) e la metà riguarda pazienti che hanno superato il limite di età di mezzo secolo.
Sebbene l'encefalite sia rara negli individui infetti, l'HSV-1 è costantemente la causa più comune di encefalite sporadica in tutto il mondo.[ 7 ],[ 8 ] L'incidenza dell'HSV a livello mondiale è stimata tra 2 e 4 casi/1.000.000,[ 9 ] e l'incidenza negli Stati Uniti è simile. Esiste una distribuzione bimodale con picco di incidenza nei bambini (<3 anni) e di nuovo negli adulti >50 anni di età, ma la maggior parte dei casi si verifica in individui di età superiore ai 50 anni, indipendentemente dal sesso.[ 10 ],[ 11 ]
Le cause encefalite erpetica
La maggior parte degli esperti è propensa a credere che lo sviluppo di questa malattia avvenga a seguito dell'attivazione dei virus herpes, che esistono in stato latente, integrati nelle catene di DNA delle cellule del tessuto nervoso.
L'infezione primaria da HSV-1 o 2 può manifestarsi sotto forma di un processo infiammatorio nella corteccia, nella sottocorteccia e nella sostanza bianca del cervello ed essere l'unica manifestazione dell'infezione. Tali casi sono tipici del primo contatto con il virus dell'herpes nell'infanzia e nell'adolescenza.
L'infezione diffusa da virus herpes simplex, quando sono coinvolti gli organi viscerali e la pelle, può spesso diffondersi al sistema nervoso centrale con lo sviluppo di encefalite.
La stragrande maggioranza dei pazienti con infiammazione erpetica della sostanza cerebrale presenta il virus herpes simplex di tipo 1 (HSV-1), quello che si manifesta con vescicole pruriginose sulle labbra, e molto meno frequentemente il secondo (HSV-2), il cosiddetto genitale. Nei casi di encefalite lenta cronica, si riscontrano HSV-3 (herpes zoster, che causa varicella/fuoco di Sant'Antonio), HSV-4 (virus di Epstein-Barr, che causa la malattia di Filatov o la mononucleosi infettiva), citomegalovirus HSV-5, herpesvirus umani HSV-6 e HSV-7, che vengono "rilevati" nello sviluppo della sindrome da stanchezza cronica. Talvolta, in un singolo paziente, cellule di tessuti diversi vengono colpite da virus di ceppi diversi (forma mista). Quindi, teoricamente, il danno causato da tutti questi tipi di virus può portare a encefalite erpetica.
Una complicazione sotto forma di infiammazione cerebrale è talvolta causata dalla cosiddetta angina erpetica. In senso stretto, questa malattia non ha nulla a che fare con il virus dell'herpes. Pertanto, l'encefalite che si verifica sullo sfondo è virale, ma non erpetica. L'agente eziologico è il virus Coxsackie, un enterovirus. Ciò che lo rende correlato all'herpes è la sua natura virale: la capacità di parassitare all'interno delle cellule, incluso il cervello. Lo stesso vale per una malattia come la stomatite erpetica. In realtà, la cosiddetta angina erpetica (stomatite) è la stessa malattia, solo che nell'angina la mucosa della faringe è maggiormente interessata, con la comparsa di vescicole simili a quelle dell'herpes. Nella stomatite, la mucosa del cavo orale è maggiormente interessata. La medicina moderna chiama questa patologia faringite vescicolare da enterovirus o stomatite, a seconda della zona predominante dell'eruzione cutanea e del fastidio ad essa associato. Di solito queste malattie si concludono abbastanza bene, con una guarigione completa; tuttavia, in rari casi possono svilupparsi delle complicazioni sotto forma di encefalite virale, i cui sintomi sono identici a quelli dell'herpes.
Gli herpes virus che colpiscono le cellule cutanee umane o le mucose della zona oro-labiale si annidano in esse, iniziano a moltiplicarsi e migrano in tutto il corpo per via ematogena e linfatica, raggiungendo le cellule nervose. Dopo la soppressione della fase attiva che si sviluppa dopo l'infezione, i virus si annidano nel loro apparato genetico e rimangono nelle cellule nervose in uno stato "dormiente", non si moltiplicano e non si manifestano nella maggior parte dei portatori. In studi con sondaggi oligonucleotidici post-mortem, il DNA del virus herpes simplex è stato trovato nei neuroni del tessuto cerebrale della maggior parte delle persone decedute, la cui causa di morte non era assolutamente associata all'infezione da questo microrganismo. È stato stabilito che l'introduzione del virus herpes nelle cellule, in particolare nel tessuto nervoso, non è sempre accompagnata dalla sua riproduzione e dalla morte della cellula ospite. Di solito, inibisce la replicazione del microrganismo estraneo e il microrganismo entra in uno stato di incubazione.
Ma sotto l'influenza di determinati fattori scatenanti, il virus dell'herpes viene attivato e il decorso latente dell'infezione si trasforma in un processo acuto o subacuto, mentre il tessuto cerebrale non sarà necessariamente interessato.
Fattori di rischio
I fattori di rischio che innescano il processo di riattivazione non sono stati stabiliti con precisione. Si presume che possano essere lesioni locali al viso, stress, ipotermia o surriscaldamento, immunosoppressione, fluttuazioni ormonali, vaccinazioni frequenti e comportamenti negligenti in seguito a tali eventi. L'età è importante: i neonati e gli anziani sono i più a rischio di sviluppare l'encefalite erpetica.
Patogenesi
La patogenesi dell'encefalite erpetica non è uniforme. Si presume che nei soggetti infettati per la prima volta, il virus herpes simplex di tipo 1 (infanzia e adolescenza) penetri nelle cellule della sostanza cerebrale dall'epitelio della mucosa del rinofaringe. Dopo aver superato la barriera tissutale, il microrganismo migra neurogenamente (lungo i neuriti dei neuroni olfattivi) verso il bulbo olfattivo e, in condizioni favorevoli al suo sviluppo, causa l'infiammazione della sostanza cerebrale.
I meccanismi attraverso i quali l'HSV accede al sistema nervoso centrale (SNC) negli esseri umani non sono chiari e rimangono oggetto di dibattito. Le vie più probabili includono il trasporto retrogrado attraverso i nervi olfattivi o trigeminali [ 12 ], [ 13 ] o tramite disseminazione ematogena. Il tropismo virale dei lobi orbitofrontali e mesotemporali depone contro la disseminazione ematogena nella maggior parte dei casi. I dati sperimentali sugli animali supportano la trasmissione al SNC attraverso una o entrambe le vie trigeminale e olfattiva e suggeriscono che i virioni possano disseminarsi al lobo temporale controlaterale attraverso la commissura anteriore. [ 14 ]
A differenza di altri nervi cranici con funzioni sensoriali, le vie nervose olfattive non attraversano il talamo, ma si collegano direttamente ai lobi frontale e mesotemporale (incluso il sistema limbico). Esistono alcune prove a supporto dell'estensione della funzione olfattiva al SNC negli esseri umani, ma mancano dati definitivi.[ 15 ],[ 16 ] Il nervo trigemino innerva le meningi e può estendersi ai lobi orbitofrontale e mesiotemporale.[ 17 ] Tuttavia, poiché i nuclei sensoriali del trigemino si trovano nel tronco encefalico, ci si potrebbe aspettare che l'encefalite del tronco encefalico associata a HSVE, relativamente rara, sia più comune se questa fosse la via principale di ingresso nel SNC nella maggior parte dei casi.[ 18 ],[ 19 ]
Se l'HSVE sia una riattivazione del virus latente o sia causata da un'infezione primaria è anch'esso oggetto di dibattito; entrambe le situazioni possono verificarsi. I meccanismi patogenetici proposti includono la riattivazione dell'HSV latente nei gangli trigeminali con successiva diffusione dell'infezione ai lobi temporali e frontali, l'infezione primaria del sistema nervoso centrale o, eventualmente, la riattivazione del virus latente nel parenchima cerebrale stesso.[ 20 ],[ 21 ] In almeno la metà dei casi di HSVE, il ceppo virale responsabile dell'encefalite è diverso dal ceppo che causa le lesioni cutanee erpetiche nello stesso paziente, un'osservazione che suggerisce la possibilità di un'infezione primaria del sistema nervoso centrale.[ 22 ]
L'infezione da HSV innesca una forte risposta da parte del sistema immunitario innato fino a quando il sistema immunitario adattativo non può contribuire a eliminare l'infezione attiva. Nella fase iniziale della risposta immunitaria all'HSV, i recettori di riconoscimento dei pattern chiamati recettori Toll-like (TLR) situati sulle cellule del sistema immunitario innato riconoscono e si legano ai pattern molecolari associati al patogeno. [ 23 ] Ciò innesca la dimerizzazione dei TLR, che successivamente attiva vie di segnalazione che avviano la produzione di citochine pro-infiammatorie come gli interferoni (IFN), il fattore di necrosi tumorale e varie interleuchine. [ 24 ] Gli IFN contribuiscono alla resistenza dell'ospite alla proliferazione virale attraverso l'attivazione della via di segnalazione Jak-Stat [ 25 ] e innescando la produzione sia di enzimi RNasi che degradano l'RNA cellulare (sia dell'ospite che virale) sia di proteine chinasi RNA-dipendenti a doppio filamento, che arrestano la traduzione cellulare. [ 26 ] Le carenze nella risposta immunitaria all'HSV (ad esempio, difetti nel percorso TLR-3, incluso lo stesso TLR3, UNC93B1, IFN-β induttore dell'adattatore contenente dominio TIR, fattore-3 correlato al recettore del fattore di necrosi tumorale, chinasi legante TANK 1 o fattore-3 regolatore dell'IFN) lasciano l'ospite suscettibile all'HSVE. [ 27 ], [ 28 ]
La cascata infiammatoria innesca l'immunità adattativa, che può portare a necrosi e apoptosi delle cellule infette. Sebbene la risposta immunitaria dell'ospite sia fondamentale per il controllo virale, la risposta infiammatoria, in particolare il reclutamento di leucociti attivati, può contribuire alla distruzione dei tessuti e alle conseguenti sequele neurologiche.[ 29 ],[ 30 ]
In seguito all'infezione primaria, il virus stabilisce uno stato latente per la vita dell'ospite e rimane dormiente a meno che non venga riattivato.[ 31 ] Per stabilire e mantenere la latenza, è necessario bilanciare una serie di processi complessi. Questi includono il silenziamento dei geni virali in fase litica, l'abrogazione dei meccanismi di difesa delle cellule ospiti (ad esempio, l'apoptosi) e l'elusione dell'immunità dell'ospite, comprese le risposte immunitarie innate e adattative (ad esempio, la downregulation dell'espressione del complesso maggiore di istocompatibilità).[ 32 ],[ 33 ] Le cellule T CD8+ specifiche per HSV risiedono nei gangli del trigemino e contribuiscono al mantenimento della latenza virale.[ 34 ] Durante la riattivazione, l'espressione genica virale avviene in modo transitoriamente organizzato, come recentemente esaminato.[ 35 ] Dopo la riattivazione, il virus può infettare i neuroni adiacenti e viaggiare verso i tessuti innervati dai gangli della radice dorsale infetti, causando una ricaduta della malattia e rilasciando particelle virali infettive che possono essere trasmesse ad altri.
Nella prima infanzia, il virus HSV-2 viene rilevato più frequentemente. La maggior parte delle infezioni si verifica durante il passaggio del bambino attraverso il canale del parto materno, se la madre si trova nella fase acuta della malattia (con eruzioni cutanee sui genitali). La probabilità di infezione al momento del parto è più alta, quindi alle donne con herpes genitale acuto viene solitamente consigliato il parto cesareo.
Molto meno frequentemente, l'encefalite erpetica nei neonati può essere il risultato di un'infezione intrauterina e può anche essere causata dal contatto con un genitore malato o con un rappresentante del personale dell'ospedale di maternità dopo il parto, ma tali casi sono molto meno comuni.
I pazienti adulti con questa neuroinfezione solitamente presentavano eruzioni cutanee da herpes in passato o erano sieropositivi per i virus herpes simplex in base ai risultati dei test. L'encefalite potrebbe svilupparsi con un'infezione ripetuta con un altro ceppo del virus: in questo caso, sulla mucosa del cavo orale o della faringe (naso) si trova un ceppo del virus herpes diverso da quello che ha colpito il tessuto cerebrale. Ceppi diversi sono presenti in circa un quarto dei pazienti con encefalite erpetica.
Tre quarti dei pazienti rimanenti presentano ceppi oro-labiali del virus identici a quelli riscontrati nel tessuto cerebrale. In questo caso, si ipotizzano due scenari. La prima opzione considera l'ipotesi che il virus sia latente nei nodi del nervo trigemino o nelle catene simpatiche e, una volta riattivato neurogenicamente (lungo i nervi che innervano la fossa cranica media), raggiunga il tessuto cerebrale. La seconda opzione presuppone che il virus, al momento dell'infezione, abbia già raggiunto i neuroni cerebrali e si trovi lì in uno stato di latenza, dove, in condizioni favorevoli, si sia riattivato.
La replicazione del virus dell'herpes avviene a livello intracellulare, con formazione di inclusioni intranucleari, che colpiscono i neuroni, le cellule ausiliarie (glia) e distruggono le connessioni interneuronali.
Come si trasmette l'encefalite erpetica?
Il contatto ravvicinato con un paziente non rappresenta un pericolo in termini di infezione diretta da encefalite erpetica. Viene trasmesso solo il virus stesso. Il più delle volte, ciò si verifica durante il contatto diretto con una persona infetta nella fase acuta, quando si manifestano eruzioni cutanee oro-labiali, genitali e cutanee. Non a caso l'herpes è anche chiamato "malattia del bacio". La secrezione liquida derivante dall'accumulo di vescicole sulle labbra del paziente è semplicemente sovrasatura di virus, così come la saliva e le secrezioni nasali. L'infezione colpisce la pelle lesa (con microlesioni, graffi) quando goccioline di saliva infette di microrganismi o secrezioni rinobronchiali entrano in contatto con la pelle quando il paziente tossisce e starnutisce, durante una conversazione emotiva o durante il contatto diretto, ad esempio durante un bacio. Nei bambini piccoli, il virus può penetrare anche attraverso la pelle intatta. È possibile contrarre l'infezione utilizzando alternativamente lo stesso asciugamano, piatti, rossetto e altre azioni simili.
Il primo e il secondo tipo di parassita cellulare possono essere contratta durante i rapporti sessuali oro-genitali con un partner infetto. E se le vescicole sulle labbra sono chiaramente visibili, spesso è problematico determinare la fase attiva dell'HSV-2 (sessuale), poiché la maggior parte delle persone infette può presentare riacutizzazioni in forma latente, e il paziente stesso potrebbe semplicemente non sospettarlo.
È possibile contrarre l'infezione anche in fase latente. Ciò si verifica solitamente con il frequente contatto diretto delle mucose o con lesioni e microlesioni sulle superfici di contatto del corpo di una persona sana.
L'herpes genitale si trasmette dalla madre infetta durante la gravidanza al feto per via verticale (in utero) e tramite contatto durante il parto.
Sintomi encefalite erpetica
I primi segni della malattia sono aspecifici e assomigliano alle manifestazioni di molte malattie infettive acute. Nella fase iniziale si notano febbre alta (39°C e oltre), mal di testa crescente alla fronte e alle tempie, debolezza, sonnolenza e perdita di appetito. Nausea e vomito, in circa la metà dei pazienti, si aggiungono ai sintomi di intossicazione generale nelle prime ore della malattia. Abbastanza rapidamente nella fase iniziale, dal secondo o terzo giorno, iniziano a comparire sintomi neurologici, che indicano la possibilità di encefalite erpetica.
Il paziente inizia a comportarsi in modo inappropriato e i disturbi comportamentali progrediscono. Compare confusione di coscienza, il paziente perde l'orientamento spazio-temporale, a volte smette di riconoscere le persone vicine, dimentica parole ed eventi. Si osservano allucinazioni: crisi epilettiformi uditive, visive, olfattive, tattili, focali e persino generalizzate, che indicano danni alla parte limbica del cervello. I disturbi comportamentali possono essere pronunciati, alcuni pazienti sperimentano uno stato di delirio: sono ipereccitabili, aggressivi, incontrollabili. In alcuni casi (con danni alle aree basali mediali dei lobi temporali causati dal virus), si osservano crisi opercolari: il paziente esegue movimenti automatici di masticazione, suzione e deglutizione.
L'encefalite erpetica nei bambini piccoli è spesso accompagnata da crisi miocloniche.
Il contatto con un paziente già in una fase precoce presenta alcune difficoltà legate al rallentamento delle reazioni mentali, vuoti di memoria, confusione e ottusità della coscienza.
Lo stadio iniziale dell'encefalite erpetica dura solitamente diversi giorni, a volte fino a una settimana, ma può progredire rapidamente e in poche ore raggiungere lo stadio di picco della malattia, caratterizzato da disturbi della coscienza fino allo sviluppo di sopore e coma. In stato di sopore, la coscienza del paziente è assente, non risponde alle chiamate, ma le reazioni motorie al dolore, alla luce e agli stimoli uditivi sono conservate. [ 36 ], [ 37 ]
In una serie di 106 casi di HSVE, le principali cause di ricovero ospedaliero sono state convulsioni (32%), comportamento anomalo (23%), perdita di coscienza (13%) e confusione o disorientamento (13%).[ 38 ]
I sintomi che indicano lo sviluppo di un coma in un paziente includono disturbi del ritmo respiratorio, con pause periodiche (apnea), disturbi motori bilaterali, sintomi di decorticazione (disconnessione delle funzioni della corteccia cerebrale) e decerebrazione (disconnessione della parte anteriore del cervello). Queste reazioni posturali sono segni estremamente sfavorevoli.
La posizione che indica l'inizio della rigidità decorticata è quella in cui gli arti superiori sono piegati e quelli inferiori sono estesi. La posizione di decerebrazione è quella in cui il corpo del paziente è contratto come una corda, tutti gli arti sono estesi, i muscoli estensori sono tesi e gli arti sono raddrizzati. Il livello di danno al tronco encefalico è determinato dal grado di compromissione della coscienza e dalla disfunzione dei nervi facciali e bulbari.
In assenza di un trattamento adeguato, si sviluppa un edema cerebrale, con spostamento della posizione del tronco cerebrale rispetto ad altre strutture. Tipicamente, le aree temporali del cervello risultano incuneate nell'apertura tentoriale, il che è accompagnato da una triade di sintomi: perdita di coscienza, diaforesi (anisocoria); indebolimento di un emisfero corporeo. Si osservano anche altre lesioni focali dell'encefalo e dei nervi cranici.
La fase di regressione dell'encefalite erpetica si verifica entro la fine del mese dall'esordio della malattia e la sua durata può essere calcolata in mesi. Circa un quinto dei pazienti guarisce completamente, i restanti presentano deficit neurologici permanenti di varia gravità. Possono trattarsi di disturbi psicomotori locali o di uno stato vegetativo.
L'encefalite erpetica nei neonati è più gravemente tollerata dai bambini prematuri e debilitati. Spesso la malattia si manifesta in forma necrotica fulminante o sviluppa rapidamente insufficienza respiratoria, che porta al coma. Di solito non si verificano eruzioni cutanee, ma si verificano quasi sempre convulsioni e paresi, a causa delle quali il riflesso della deglutizione è compromesso e il bambino non riesce a mangiare.
I neonati a termine hanno solitamente un decorso più lieve. La condizione peggiora gradualmente: ipertermia, il bambino è debole e capriccioso, inappetenza. In seguito, possono comparire sintomi neurologici: convulsioni, mioclono, paresi.
L'encefalite erpetica cronica progressiva nei neonati si manifesta con sintomi nella prima o seconda settimana di vita. La temperatura del neonato aumenta, diventa letargico e lamentoso, compaiono vescicole caratteristiche sulla testa e sul corpo e in seguito si manifestano sintomi epilettiformi. Senza trattamento, il neonato può entrare in coma e morire.
Anche l'encefalite erpetica negli adulti e nei bambini più grandi si manifesta con diversi gradi di gravità. Il classico decorso acuto della malattia, causato dal virus di primo e secondo tipo, è descritto sopra. La forma subacuta si distingue per sintomi di intossicazione e deficit neurologici relativamente meno pronunciati. Non raggiunge lo stato comatoso, ma sono sempre presenti ipertermia, cefalea, fotofobia, nausea, convulsioni febbrili, sonnolenza, disturbi cognitivi, perdita di memoria e confusione.
Esistono anche varianti "più lievi" della malattia. L'encefalite erpetica cronica lenta è una lesione virale progressiva del cervello, che colpisce più spesso le persone di età superiore ai 50 anni. I sintomi differiscono dal decorso acuto per un graduale peggioramento. Il paziente avverte un affaticamento costante e una debolezza progressiva. La temperatura può periodicamente, ad esempio la sera, salire a valori subfebbrili, oppure può presentarsi una temperatura subfebbrile costante. In presenza di un aumento dello stress nervoso e fisico, come stress, dopo raffreddori e influenza, si osserva di solito un'esacerbazione del processo di letargia. L'astenia corporea aumenta e, infine, porta a una diminuzione del potenziale intellettuale, alla perdita della capacità lavorativa e alla demenza.
Una delle forme di encefalite erpetica lenta è la sindrome da stanchezza cronica, il cui fattore scatenante è solitamente una precedente malattia con sintomi simil-influenzali. Successivamente, il paziente non riesce a riprendersi per un lungo periodo di tempo (più di sei mesi). Avverte una debolezza costante, è stanco dei normali impegni quotidiani, cosa che non avvertiva prima della malattia. Vuole sempre sdraiarsi, le sue prestazioni sono a zero, l'attenzione è discontinua, la memoria si deteriora e così via. La causa di questa condizione è attualmente considerata un'infezione neurovirale e i fattori eziologici più probabili sono i cosiddetti virus herpes, e non solo l'herpes semplice, ma anche HSV-3 e HSV-7.
I tipi di encefalite erpetica sono classificati secondo diversi criteri. In base alla gravità dei sintomi (forma del decorso), la malattia si divide in acuta, subacuta e cronica ricorrente.
A seconda del grado di danno al tessuto cerebrale si distingue un processo infiammatorio focale e uno diffuso.
La localizzazione delle lesioni si riflette nella seguente classificazione:
- infiammazione principalmente della materia grigia del cervello - polioencefalite;
- prevalentemente bianca - leucoencefalite;
Un processo generalizzato che colpisce tutti i tessuti è la panencefalite.
Complicazioni e conseguenze
L'encefalite erpetica è una malattia potenzialmente curabile, ma un trattamento tempestivo è di grande importanza. In assenza di sintomi o insorgenza tardiva, la malattia causa spesso la morte del paziente o gravi complicazioni neuropsichiatriche. La conseguenza più grave dell'encefalite erpetica è il mutismo acinetico o stato vegetativo progressivo. Il paziente perde completamente la capacità di svolgere attività intellettive, non parla né si muove, solo il ciclo sonno-veglia è completamente ripristinato. Inoltre, la funzione respiratoria e la circolazione sanguigna sono preservate. Tutti gli altri processi vitali procedono in modo anomalo: il paziente non è in grado di mangiare, bere, monitorare l'igiene personale, non controlla lo svuotamento intestinale e vescicale. Questa condizione è irreversibile ed è una conseguenza di un danno su larga scala al tessuto cerebrale. Si sviluppa nei pazienti dopo l'uscita da un coma prolungato.
Molti pazienti sopravvissuti a un decorso grave di encefalite erpetica soffrono di disturbi neuropsichiatrici persistenti per tutta la vita di gravità variabile: emiparesi, emiplegia, deficit visivo e uditivo (spesso da un lato), crisi epilettiformi. [ 39 ]
Diagnostica encefalite erpetica
L'idea di una diagnosi del genere è suggerita innanzitutto dalla presenza di disturbi neurologici: comportamento inappropriato, convulsioni, confusione, che si manifestano con sintomi quali febbre alta e forte mal di testa.
In caso di sospetto di encefalite erpetica, vengono prescritti urgentemente esami (esame microscopico del liquido cerebrospinale e della sua reazione a catena della polimerasi per rilevare frammenti del genotipo del virus herpes), nonché esami strumentali, il più informativo dei quali è la risonanza magnetica nucleare. Se ciò non fosse possibile, vengono eseguite tomografia computerizzata ed elettroencefalografia, [ 40 ] che possono essere utili per valutare l'efficacia degli anticonvulsivanti. Tuttavia, l'insidiosità della malattia risiede nel fatto che nelle fasi precoci di sviluppo, i criteri diagnostici potrebbero non andare oltre la norma. In tal caso, gli esami vengono ripetuti durante la prima settimana.
La reazione a catena della polimerasi del liquido cerebrospinale fornisce risultati con elevata accuratezza e consente di sostituire esami traumatici come la biopsia della sostanza cerebrale. I frammenti di DNA del virus dell'herpes rilevati indicano l'eziologia erpetica dell'encefalite e il risultato positivo dell'esame si mantiene per una settimana dopo l'inizio della terapia antivirale.
L'esame microscopico della sostanza del midollo spinale rivela linfocitosi, presenza di eritrociti (nella forma emorragica), livelli elevati di proteine e livelli di glucosio ridotti o normali.
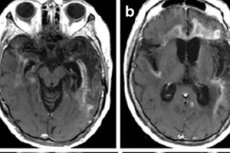
Il principale metodo di imaging è la risonanza magnetica nucleare. Viene utilizzata per le indicazioni di urgenza. Inoltre, consente di chiarire se il paziente può essere sottoposto a puntura lombare per l'analisi. L'encefalite erpetica alla risonanza magnetica mostra segnali aumentati nei lobi temporali o nella regione insulare della corteccia cerebrale, sulla superficie dei giri frontali orbitali, che sono caratterizzati da danno unilaterale o bilaterale senza simmetria. Questi risultati mancano di specificità, ma insieme ai sintomi clinici e ai dati di laboratorio, nella maggior parte dei casi consentono una diagnosi accurata. [ 41 ]
Le diagnosi precoci non sempre confermano la diagnosi: nel 10% dei pazienti, i dati della microscopia del liquido cerebrospinale e della risonanza magnetica, e nel 5% i risultati della PCR sono falsi negativi. [ 42 ] Tuttavia, nella maggior parte dei pazienti, almeno alcuni esami confermano la diagnosi e le visualizzazioni successive rivelano cambiamenti evidenti e progressivi: presenza di edema ed emorragia, diffusione diffusa delle lesioni.
Diagnosi differenziale
Innanzitutto è necessario identificare l'origine del patogeno, poiché il trattamento principale è finalizzato a neutralizzarlo: l'encefalite virale richiede una massiccia terapia antivirale, l'encefalite batterica richiede antibiotici, l'encefalite parassitaria richiede farmaci antiparassitari appropriati, ecc. In questo senso, i risultati dei test, in particolare la PCR, giocano un ruolo decisivo. [ 43 ], [ 44 ]
L'encefalite erpetica deve essere distinta dalla sclerosi multipla, dalle neoplasie, dagli ascessi, dai disturbi circolatori cerebrali, ad esempio, in caso di ictus nel bacino dell'arteria cerebrale media, di solito vengono danneggiati i gangli della base (cosa visibile alla risonanza magnetica), mentre nell'encefalite erpetica non vengono colpiti, dalla mielite - infiammazione del midollo spinale, soprattutto perché la neuroinfezione disseminata spesso si diffonde ad aree del midollo spinale (encefalomielite erpetica).
Il virus HSV-2 causa un'infiammazione delle membrane molli del cervello (meningite erpetica) più spesso dell'HSV-1, sebbene raramente localizzata. L'infiammazione si diffonde rapidamente alla materia cerebrale (neuroni e cellule gliali), causando la meningoencefalite erpetica. Se l'origine del patogeno viene accertata, il principio di trattamento è simile (terapia antivirale). Tuttavia, l'area interessata è più estesa e le complicazioni e le conseguenze possono essere più gravi. La diagnosi differenziale si basa sui risultati degli esami strumentali.
Chi contattare?
Trattamento encefalite erpetica
I pazienti con sospetto danno cerebrale acuto da virus herpes simplex sono necessariamente ricoverati in ospedale e in terapia intensiva. [ 45 ] Ciò è dovuto all'elevata probabilità di sviluppare coma, insufficienza respiratoria, disturbi della deglutizione e altri disturbi delle funzioni vitali che non possono essere mantenuti a casa.
Nella fase iniziale, si raccomanda di somministrare il farmaco antitrombotico Curantil tre volte al giorno in una dose singola di 25-50 mg. Questo per prevenire disturbi ischemici della circolazione cerebrale.
Il trattamento principale è eziotropico, volto a ridurre l'attività del virus dell'herpes (attualmente non è possibile distruggerlo completamente). Il farmaco di scelta è l'aciclovir e i suoi sinonimi, particolarmente efficaci contro i virus dell'herpes HSV-1 e HSV-2. Una terapia antivirale tempestiva può aumentare le probabilità del paziente di un esito favorevole della malattia e di minime complicanze.
L'aciclovir è un farmaco che agisce sui cosiddetti bersagli molecolari, un analogo purinico della guanina, un componente degli acidi nucleici. Una struttura simile permette all'aciclovir di penetrare nella cellula virale e, interagendo con i suoi enzimi, di trasformarsi in aciclovir trifosfato, che, integrato nella catena del DNA virale, interrompe il processo di riproduzione del microrganismo patogeno. E, cosa ancora più importante, l'aciclovir non ha un effetto significativo sull'apparato genetico delle cellule umane e favorisce la mobilitazione del sistema immunitario.
Ai pazienti con forme gravi di encefalopatia erpetica con sviluppo di coma viene prescritto aciclovir in una dose singola di 10-15 mg per chilogrammo di peso del paziente tre volte al giorno per via endovenosa. Di solito viene somministrato per flebo, poiché il farmaco deve essere somministrato in vena molto lentamente. Il ciclo di trattamento dura da una a due settimane. Il vantaggio dell'aciclovir nell'HSVE è stato dimostrato da due studi clinici di riferimento condotti a metà degli anni '80. Whitley et al. [ 46 ]. Le linee guida attuali raccomandano l'uso di aciclovir per via endovenosa per 14-21 giorni in caso di HSV. [ 47 ]
Nei casi più lievi della malattia, se il paziente riesce a deglutire i farmaci da solo, può essere prescritta la forma di compresse.
L'aciclovir è disponibile anche in compresse. Il dosaggio viene prescritto dal medico in base alle condizioni e all'età del paziente, poiché l'encefalite viene trattata con dosi elevate del farmaco. Per i pazienti con gravi forme di insufficienza renale, il dosaggio viene aggiustato. Le compresse vengono assunte a scopo terapeutico fino a cinque volte al giorno.
Se possibile, a volte si preferisce il Valaciclovir. Si tratta di un farmaco più moderno, il cui vantaggio è la sua azione prolungata e la possibilità di assunzione meno frequente rispetto al suo predecessore. Nell'organismo, il principio attivo viene scomposto in aciclovir, che ha il principale effetto antierpetico, e valina, un acido alifatico, un componente naturale delle proteine. Nell'encefalite erpetica, la capacità di questa sostanza di proteggere e rigenerare la guaina mielinica delle fibre nervose è preziosa. La valina aumenta il potenziale energetico delle cellule muscolari del corpo, migliora la coordinazione dei movimenti, stimola la sintesi cellulare e favorisce il rinnovamento dei tessuti.
Questi farmaci antivirali sono controindicati per le persone con ipersensibilità all'aciclovir. Per indicazioni vitali, vengono prescritti alle donne in gravidanza, poiché la teratogenicità del farmaco non è stata identificata; tuttavia, la sicurezza completa non è ancora stata dimostrata. Il valaciclovir non è prescritto ai bambini. Gli effetti collaterali derivanti dall'assunzione includono mal di testa, nausea, disturbi dell'emopoiesi e della funzione escretoria renale.
Studi recenti hanno dimostrato che il farmaco antinfluenzale Arbidol è attivo anche contro il virus herpes simplex di tipo 2. Oltre alla sua capacità statica virale, stimola anche la sintesi dell'interferone e l'immunità umorale e cellulare.
Possono essere prescritti altri immunomodulatori, come il Laferobion, un interferone umano, o il Levamisolo. Il dosaggio e la durata dell'assunzione di farmaci per stimolare il sistema immunitario sono stabiliti dal medico. Di solito vengono utilizzati per un breve periodo, da tre a cinque giorni. Possono anche causare reazioni allergiche e non sono raccomandati per le persone con malattie croniche cardiache, vascolari, epatiche e renali.
Per ridurre l'infiammazione e prevenire l'edema cerebrale, vengono prescritti glucocorticosteroidi (Prednisolone, Medrol, Desametasone). [ 48 ] La loro utilità nell'encefalite non è riconosciuta da tutti gli specialisti, poiché i corticosteroidi hanno sia un forte effetto antinfiammatorio che immunosoppressivo, che può teoricamente promuovere la replicazione virale. Non sorprende che ci siano opinioni diverse riguardo al loro uso nell'HSVE [ 49 ], [ 50 ] e il numero di effetti collaterali è spaventoso, quindi la terapia pulsata viene eseguita in un breve ciclo. Quando si assumono, il dosaggio e il regime non devono essere violati in nessuna circostanza. Uno studio retrospettivo non randomizzato su 45 pazienti con HSV ha dimostrato che l'aggiunta di corticosteroidi all'aciclovir può essere associata a risultati migliori, [ 51 ], il che incoraggia studi clinici su larga scala.
Le vitamine del gruppo B sono prescritte per migliorare il funzionamento del sistema nervoso centrale, mantenere il normale metabolismo cerebrale e ripristinare la guaina mielinica delle fibre nervose. Le più importanti per il funzionamento del sistema nervoso sono tiamina, piridossina e cianocobalamina (B1, B6, B12). La tiamina normalizza la conduzione degli impulsi nervosi, la piridossina rafforza la guaina mielinica delle fibre nervose e la produzione di neurotrasmettitori. La cianocobalamina integra tutti gli effetti sopra descritti e stimola anche la conduzione degli impulsi nervosi verso le parti distali del sistema nervoso. Questo gruppo di vitamine contribuisce a normalizzare l'emopoiesi, fondamentale per una malattia così grave e per una terapia farmacologica così impegnativa.
Possono essere assunti in compresse (Neurorubin, Neurobion) o iniettati, ciascuno separatamente, alternandoli. Questa opzione è considerata preferibile.
Viene somministrato anche acido ascorbico, la cui dose giornaliera non deve essere inferiore a 1,5 g.
Se il paziente si trova in uno stato di agitazione psicomotoria, gli possono essere prescritti antipsicotici, in caso di crisi epilettiformi vengono utilizzati anche anticonvulsivanti, nootropi e farmaci antipertensivi.
Il trattamento è sintomatico e mira a stabilizzare il funzionamento di tutti gli organi e sistemi: si esegue una terapia di disidratazione (diuretici) e, nei casi più gravi, una disintossicazione. Vengono supportate le funzioni vitali dell'organismo: la respirazione, se necessario, si esegue la ventilazione artificiale dei polmoni; il bilancio idroelettrolitico, le proprietà reologiche e la composizione del sangue, ecc. vengono normalizzati.
Può essere prescritta la desossiribonucleasi e, in caso di infezione batterica secondaria, un ciclo di terapia antibatterica. [ 52 ]
Quasi tutti i farmaci possono causare una reazione allergica in un paziente, pertanto i farmaci desensibilizzanti (Difenidramina, Suprastin, Claritin) sono necessariamente inclusi nel regime terapeutico.
Durante il periodo di recupero, il paziente potrebbe aver bisogno anche di supporto farmacologico e di terapia fisica.
L'encefalite erpetica è una malattia troppo grave e in questo caso non è consigliabile affidarsi a trattamenti tradizionali. L'esito della malattia dipende direttamente dalla rapidità di inizio della terapia antivirale. In passato, prima della scoperta dei farmaci antierpetici, il tasso di mortalità era compreso tra il 70 e il 100%. Quindi, sperare in un trattamento a base di erbe significa perdere tempo e perdere la possibilità di guarigione. Tuttavia, le ricette della medicina popolare possono essere utili durante la fase di recupero. Le erbe medicinali possono alleviare il mal di testa, ridurre l'ansia e l'irrequietezza. L'erba cardiaca, la valeriana, la menta e la peonia sono adatte a questo scopo. L'iperico è noto come antidepressivo naturale e l'echinacea è un immunomodulatore. Tuttavia, è meglio utilizzare il trattamento a base di erbe sotto la supervisione di un erborista qualificato.
Anche l'omeopatia può essere utile durante il periodo di convalescenza: possiede numerosi rimedi per la disintossicazione, la normalizzazione del sistema nervoso e il rafforzamento del sistema immunitario. Tuttavia, durante un'encefalite erpetica acuta è meglio contattare il prima possibile uno specialista in malattie infettive.
Il trattamento chirurgico dell'encefalite erpetica non viene utilizzato, ma in caso di complicanze come l'epilessia focale farmaco-resistente, può essere raccomandato un intervento chirurgico al cervello per eliminare la causa della patologia. Tali interventi vengono eseguiti secondo precise indicazioni individuali.
Prevenzione
L'obiettivo principale delle tattiche preventive è prevenire l'infezione da herpes. Questo può essere paragonato ai tentativi di proteggersi dalle infezioni virali respiratorie. Innanzitutto, una buona immunità può essere d'aiuto, per la quale è necessario condurre uno stile di vita sano: mangiare sano e vario, combinare un'attività fisica fattibile con il riposo, aumentare la resistenza allo stress, poiché nessuno può evitarlo completamente nel mondo moderno, e abbandonare abitudini dannose per la salute. La pratica dimostra che il virus dell'herpes è molto comune, tuttavia alcune persone sono resistenti all'infezione e dovrebbero ringraziare solo il proprio sistema immunitario per questo.
Tuttavia, se vedi una persona con sintomi evidenti di herpes labiale, non dovresti abbracciarla o baciarla forte. Se si tratta di un tuo parente, dovrebbe avere stoviglie e articoli per l'igiene separati, ma sempre individuali.
È importante ricordare che la malattia, nella fase acuta, può essere trasmessa anche attraverso goccioline disperse nell'aria. Pertanto, se possibile, è opportuno disinfettare le parti del corpo esposte che potrebbero essere state contaminate da microparticelle di secrezione (viso, collo) e sciacquare la bocca.
I contraccettivi di barriera e il trattamento dei genitali con un antisettico dopo il contatto proteggono parzialmente dall'herpes genitale. Ma la protezione migliore è evitare i rapporti sessuali occasionali.
Se l'infezione non può essere evitata, consultare un medico e sottoporsi regolarmente a un ciclo di terapia antivirale. È possibile ricorrere a metodi di medicina tradizionale o consultare un omeopata. Tali misure aiuteranno a tenere sotto controllo il virus dell'herpes e costituiranno un'ottima prevenzione della sua riattivazione e dello sviluppo di gravi complicazioni.
Previsione
L'inizio tempestivo della terapia antivirale aumenta significativamente le probabilità di una prognosi favorevole anche nelle forme gravi di encefalite erpetica. Senza trattamento, l'encefalite erpetica porta alla morte o a grave disabilità nella stragrande maggioranza dei casi. Attualmente, da un quarto a un quinto delle infiammazioni del tessuto cerebrale causate dal virus dell'herpes hanno un esito sfavorevole. La forma fulminante della malattia è particolarmente pericolosa e la diffusione del processo infiammatorio alle membrane molli del cervello (meningoencefalite) lascia conseguenze più gravi.
Il tasso di mortalità per encefalite da HSV non trattata è di circa il 70% e il 97% dei sopravvissuti non tornerà al precedente livello di funzionalità.[ 53 ],[ 54 ]
Tra i fattori prognostici negativi più significativi vi sono l'età avanzata, il coma/basso livello di coscienza al momento della presentazione, la diffusione limitata durante l'esposizione in stato di ebbrezza e il ritardo nell'assunzione di aciclovir.
Il processo lento è pericoloso a causa della lunghezza del periodo di latenza, per cui, quando il paziente chiede aiuto, sono già presenti lesioni estese e irreversibili delle strutture cerebrali.

