Esperto medico dell'articolo
Nuove pubblicazioni
Meningite cronica
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
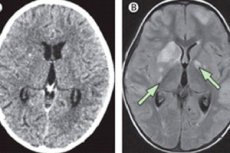
La meningite cronica è una malattia infiammatoria che, a differenza della forma acuta, si sviluppa gradualmente nell'arco di diverse settimane (a volte anche più di un mese). I sintomi della malattia sono simili a quelli della meningite acuta: i pazienti manifestano mal di testa, febbre alta e talvolta disturbi neurologici. Sono presenti anche alterazioni patologiche caratteristiche del liquido cerebrospinale.
Epidemiologia
Una delle epidemie di meningite più gravi si è verificata nel 2009 in aree dell'Africa occidentale a rischio epidemico, nella regione della "cintura della meningite", situata a sud del Sahara, tra Senegal ed Etiopia. L'epidemia ha colpito paesi come Nigeria, Mali e Niger: sono stati registrati quasi 15.000 casi. In queste regioni, epidemie di questo tipo si verificano regolarmente, circa ogni 6 anni, e l'agente eziologico della malattia è il più delle volte l'infezione da meningococco.
La meningite, inclusa quella cronica, è caratterizzata da un rischio di mortalità piuttosto elevato. Spesso si sviluppano complicazioni, immediate e remote.
Nei paesi europei, la malattia è registrata molto meno frequentemente: circa 1 caso ogni centomila abitanti. I bambini sono più spesso colpiti (circa l'85% dei casi), sebbene in generale persone di qualsiasi età possano ammalarsi. La meningite è particolarmente comune nei neonati.
La patologia fu descritta per la prima volta da Ippocrate. Le prime epidemie di meningite ufficialmente registrate si verificarono nel XIX secolo in Svizzera, Nord America, poi in Africa e Russia. A quel tempo, il tasso di mortalità della malattia superava il 90%. Questa percentuale diminuì significativamente solo dopo l'invenzione e l'introduzione di un vaccino specifico. Anche la scoperta degli antibiotici contribuì alla riduzione della mortalità. Entro il XX secolo, le epidemie si registrarono sempre meno frequentemente. Ma anche oggi, la meningite acuta e cronica sono considerate malattie fatali che richiedono diagnosi e trattamento immediati.
Le cause meningite cronica
La meningite cronica è solitamente causata da un agente infettivo. Tra i numerosi microrganismi, i "colpevoli" più comuni della malattia sono:
- micobatteri tubercolari; [ 1 ]
- l'agente causale della malattia di Lyme (Borrelia burgdorferi);
- infezioni fungine (tra cui Cryptococcus neoformans, Cryptococcus gatti, Coccidioides immitis, Histoplasma capsulatum, blastomiceti).
I micobatteri della tubercolosi possono causare una meningite cronica a rapida progressione. La malattia si sviluppa durante l'infezione primaria del paziente, ma in alcune persone il patogeno rimane all'interno dell'organismo in uno stato "dormiente", attivandosi in condizioni favorevoli e causando lo sviluppo della meningite. L'attivazione può verificarsi in concomitanza con l'assunzione di farmaci che sopprimono il sistema immunitario (ad esempio, immunosoppressori, chemioterapici) o in presenza di altre forti diminuzioni della protezione immunitaria.
La meningite causata dalla malattia di Lyme può essere acuta o cronica. La maggior parte dei pazienti presenta una lenta progressione della malattia.
L'infezione fungina provoca lo sviluppo di un'infiammazione cronica delle meningi principalmente nelle persone con un sistema immunitario debole, affette da diverse condizioni di immunodeficienza. Talvolta l'infezione fungina assume un decorso a ondate: i sintomi aumentano lentamente, poi scompaiono e riappaiono.
Tra i patogeni meno comuni che causano la meningite cronica ci sono:
- treponema pallido; [ 2 ]
- protozoi (ad esempio, Toxoplasma gondii);
- virus (in particolare, enterovirus).
La meningite cronica viene spesso diagnosticata nei pazienti infetti da HIV, soprattutto in presenza di infezioni batteriche e fungine. [ 3 ] Inoltre, la malattia può avere un'eziologia non infettiva. Pertanto, la meningite cronica si riscontra talvolta in pazienti con sarcoidosi, [ 4 ] lupus eritematoso sistemico, [ 5 ] artrite reumatoide, sindrome di Sjogren, malattia di Behçet, linfoma, leucemia. [ 6 ]
La meningite cronica fungina può svilupparsi dopo l'iniezione di corticosteroidi nello spazio epidurale in violazione delle norme asettiche: tali iniezioni vengono utilizzate per alleviare il dolore nei pazienti con radicolite. In questo caso, i segni della malattia compaiono entro diversi mesi dall'iniezione. [ 7 ], [ 8 ]
L'aspergillosi cerebrale si verifica in circa il 10-20% dei pazienti con malattia invasiva e deriva dalla diffusione ematogena dell'organismo o dall'estensione diretta della rinosinusite.[ 9 ]
In alcuni casi, viene diagnosticata una meningite cronica, ma gli esami non rilevano alcuna infezione. In tal caso, si parla di meningite cronica idiopatica. È interessante notare che questo tipo di malattia non risponde bene al trattamento, ma spesso si risolve spontaneamente: si verifica un processo di autoguarigione.
Fattori di rischio
Quasi tutte le patologie infettive che causano infiammazione possono diventare fattori scatenanti lo sviluppo della meningite cronica. Un sistema immunitario debole aumenta ulteriormente il rischio.
Una persona può contrarre una malattia infettiva da una persona malata o da un portatore di batteri (portatore di virus), ovvero da una persona apparentemente sana ma contagiosa per gli altri. L'infezione può essere trasmessa tramite goccioline trasportate dall'aria o per contatto in situazioni quotidiane, ad esempio utilizzando posate comuni, baciandosi, e anche durante la convivenza (campi, baracche, dormitori, ecc.).
Il rischio di sviluppare meningite cronica aumenta significativamente nei bambini con difese immunitarie immature (infanzia), nelle persone che viaggiano in regioni a rischio epidemico e nei pazienti con immunodeficienza. Anche il fumo e l'abuso di alcol hanno effetti negativi.
Patogenesi
I processi tossici infettivi svolgono un ruolo fondamentale nel meccanismo patogenetico dello sviluppo della meningite cronica. Sono causati da una batteriemia su larga scala con marcata degradazione batterica e rilascio di prodotti tossici nel sangue. L'esposizione alle endotossine è causata dal rilascio di tossine dalle pareti cellulari del patogeno, che comporta una violazione dell'emodinamica e della microcircolazione e porta a gravi disturbi metabolici: la carenza di ossigeno e l'acidosi aumentano gradualmente, l'ipokaliemia peggiora. I sistemi di coagulazione e anticoagulazione del sangue ne risentono. Nella prima fase del processo patologico, si osserva ipercoagulazione con aumento del livello di fibrinogeno e di altri fattori della coagulazione, mentre nella seconda fase, la fibrina si riversa nei piccoli vasi e si formano coaguli di sangue. Con un'ulteriore diminuzione del livello di fibrinogeno nel sangue, aumenta la probabilità di emorragie e sanguinamenti in vari organi e tessuti del corpo.
L'ingresso del patogeno nelle membrane cerebrali innesca lo sviluppo dei sintomi e del quadro patomorfologico della meningite cronica. Inizialmente, il processo infiammatorio colpisce le membrane molli e aracnoidee, per poi diffondersi alla sostanza cerebrale. Il tipo di infiammazione è prevalentemente sieroso e, in assenza di trattamento, si trasforma in una forma purulenta. Un segno caratteristico della meningite cronica è il progressivo aumento del danno alle radici spinali e ai nervi cranici.
Sintomi meningite cronica
I sintomi principali della meningite cronica sono mal di testa persistente (eventualmente associato a tensione dei muscoli occipitali e idrocefalo), radicolopatia con neuropatia dei nervi cranici, disturbi della personalità, deterioramento della memoria e delle prestazioni mentali, nonché altri disturbi delle funzioni cognitive. Queste manifestazioni possono manifestarsi contemporaneamente o separatamente l'una dall'altra.
A causa dell'eccitazione delle terminazioni nervose delle meningi, il forte dolore alla testa è accompagnato da dolore al collo e alla schiena. Possono svilupparsi idrocefalo e aumento della pressione intracranica, che a loro volta causano un aumento di mal di testa, vomito, apatia, sonnolenza e irritabilità. Si osservano edema dei nervi ottici, deterioramento della funzione visiva e paresi dello sguardo verso l'alto. È possibile un danno al nervo facciale.
Con l'aggiunta di disturbi vascolari, compaiono problemi cognitivi, disturbi comportamentali e convulsioni. Possono svilupparsi accidenti cerebrovascolari acuti e mielopatie.
Con lo sviluppo della meningite basale, sullo sfondo si riscontrano deterioramento della vista, debolezza dei muscoli facciali, deterioramento dell'udito e dell'olfatto, disturbi sensoriali e debolezza dei muscoli masticatori.
Con il peggioramento del processo infiammatorio possono svilupparsi complicazioni sotto forma di edema e gonfiore del cervello, shock tossico infettivo con sviluppo della sindrome DIC.
Primi segni
Poiché la meningite cronica progredisce lentamente, i primi segni della patologia non si manifestano immediatamente. Il processo infettivo si manifesta con un graduale aumento della temperatura, mal di testa, debolezza generale, perdita di appetito e sintomi di una reazione infiammatoria esterna al sistema nervoso centrale. Nelle persone affette da immunodeficienza, gli indicatori della temperatura corporea possono essere normali.
La meningite cronica deve essere esclusa in primo luogo se il paziente presenta cefalea persistente e incessante, idrocefalo, deterioramento cognitivo progressivo, sindrome radicolare o neuropatia cranica. In presenza di questi segni, è necessario eseguire una puntura lombare o almeno una risonanza magnetica o una TAC.
I sintomi iniziali più probabili della meningite cronica sono:
- aumento della temperatura (valori stabili tra 38-39°C);
- mal di testa;
- disturbi psicomotori;
- peggioramento dell'andatura;
- visione doppia;
- contrazioni muscolari convulsive;
- problemi visivi, uditivi, olfattivi;
- segni meningei di varia intensità;
- disturbi dei muscoli facciali, dei riflessi tendinei e periostali, comparsa di timo spastico e paraparesi, raramente - paralisi con iper o ipoestesia, disturbi della coordinazione;
- disturbi corticali sotto forma di disturbi mentali, amnesia parziale o completa, allucinazioni uditive o visive, stati euforici o depressivi.
I sintomi della meningite cronica possono durare mesi o addirittura anni. In alcuni casi, i pazienti possono notare un miglioramento visibile, dopo il quale si verifica una nuova ricaduta.
Complicazioni e conseguenze
Le conseguenze della meningite cronica sono quasi impossibili da prevedere. Nella maggior parte dei casi, si sviluppano in fase tardiva e possono manifestarsi nei seguenti disturbi:
- complicazioni neurologiche: epilessia, demenza, difetti neurologici focali;
- complicanze sistemiche: endocardite, trombosi e tromboembolia, artrite;
- nevralgia, paralisi dei nervi cranici, emiparesi controlaterale, deficit visivo;
- perdita dell'udito, emicrania.
In molti casi, la probabilità di complicanze dipende dalla causa sottostante della meningite cronica e dallo stato immunitario del paziente. La meningite causata da un'infezione parassitaria o fungina è più difficile da curare e tende a recidivare (soprattutto nei pazienti con infezione da HIV). La meningite cronica che si sviluppa in concomitanza con leucemia, linfoma o neoplasie cancerose ha una prognosi particolarmente sfavorevole.
Diagnostica meningite cronica
In caso di sospetta meningite cronica, sono necessari un esame del sangue generale e una puntura lombare per esaminare il liquido cerebrospinale (se non vi sono controindicazioni). Dopo la puntura lombare, il sangue viene esaminato per valutare il livello di glucosio.
Test aggiuntivi:
- esame biochimico del sangue;
- determinazione della formula leucocitaria;
- Esame emocolturale con PCR.
In assenza di controindicazioni, viene eseguita una puntura lombare il prima possibile. Un campione di liquido cerebrospinale viene inviato al laboratorio: questa procedura è fondamentale per la diagnosi di meningite cronica. Di norma vengono determinati:
- numero di cellule, proteine, glucosio;
- Colorazione di Gram, coltura, PCR.
I seguenti segni possono indicare la presenza di meningite:
- ipertensione;
- torbidità del liquore;
- aumento del numero dei leucociti (principalmente neutrofili polimorfonucleati);
- livelli elevati di proteine;
- basso rapporto tra livelli di glucosio nel liquido cerebrospinale e nel sangue.
Altri materiali biologici, come campioni di urina o di espettorato, possono essere raccolti per la coltura batterica.
La diagnostica strumentale può comprendere la risonanza magnetica per immagini e la tomografia computerizzata, la biopsia della pelle alterata (in caso di criptococcosi, lupus eritematoso sistemico, malattia di Lyme, tripanosomiasi) o dei linfonodi ingrossati (in caso di linfoma, tubercolosi, sarcoidosi, sifilide secondaria o infezione da HIV).
Viene eseguito un esame approfondito da un oculista. È possibile rilevare uveite, cheratocongiuntivite secca, iridociclite e deterioramento della funzione visiva dovuto a idrocefalo.
Un esame generale può rivelare stomatite aftosa, ipopion o lesioni ulcerative, in particolare quelle caratteristiche della malattia di Behçet.
L'ingrossamento del fegato e della milza può indicare la presenza di linfoma, sarcoidosi, tubercolosi o brucellosi. Inoltre, si può sospettare una meningite cronica in presenza di ulteriori fonti di infezione, come otite purulenta, sinusite, patologie polmonari croniche o fattori scatenanti, come shunt ematico intrapolmonare.
È fondamentale raccogliere informazioni epidemiologiche in modo corretto e completo. I dati anamnestici più importanti sono i seguenti:
- la presenza di tubercolosi o il contatto con un paziente affetto da tubercolosi;
- viaggi in regioni epidemiologicamente sfavorevoli;
- la presenza di stati di immunodeficienza o di un forte indebolimento del sistema immunitario. [ 10 ]
Diagnosi differenziale
La diagnosi differenziale viene effettuata con vari tipi di meningite (virale, tubercolare, borreliosi, fungina, da protozoi), nonché con:
- con meningite asettica associata a patologie sistemiche, processi neoplastici, chemioterapia;
- con encefalite virale;
- con ascesso cerebrale, emorragia subaracnoidea;
- con neoblastosi del sistema nervoso centrale.
La diagnosi di meningite cronica si basa sui risultati dell'esame del liquido cerebrospinale, nonché sulle informazioni ottenute durante la diagnosi eziologica (coltura, reazione a catena della polimerasi). [ 11 ]
Trattamento meningite cronica
A seconda dell'origine della meningite cronica, il medico prescrive il trattamento appropriato:
- se viene diagnosticata la tubercolosi, la sifilide, la malattia di Lyme o un altro processo batterico, la terapia antibiotica viene prescritta in base alla sensibilità dei microrganismi specifici;
- in caso di infezione fungina vengono prescritti farmaci antimicotici, principalmente Amfotericina B, Flucitosina, Fluconazolo, Voriconazolo (per via orale o iniettiva);
- se viene diagnosticata una meningite cronica di natura non infettiva – in particolare sarcoidosi, sindrome di Behçet – vengono prescritti corticosteroidi o immunosoppressori per lungo tempo;
- Se vengono rilevate metastasi tumorali nelle membrane del cervello, si procede alla combinazione di radioterapia della zona della testa e chemioterapia.
In caso di meningite cronica causata da criptococcosi, l'amfotericina B viene prescritta insieme alla flucitosina o al fluconazolo.
Inoltre, si ricorre al trattamento sintomatico: si utilizzano analgesici, farmaci antinfiammatori non steroidei, diuretici e farmaci disintossicanti a seconda delle indicazioni. [ 12 ]
Prevenzione
Le misure preventive per impedire lo sviluppo della meningite cronica includono le seguenti raccomandazioni:
- rispetto delle norme igieniche personali;
- evitare il contatto ravvicinato con persone malate;
- inclusione nella dieta di alimenti ricchi di vitamine e microelementi;
- durante i periodi di epidemie stagionali, evitare aree con grandi assembramenti di persone (in particolare gli spazi chiusi);
- bere solo acqua bollita o in bottiglia;
- consumo di carne, latticini e prodotti ittici trattati termicamente;
- evitare di nuotare in acque stagnanti;
- pulizia a umido dei locali residenziali almeno 2-3 volte a settimana;
- indurimento generale del corpo;
- evitando stress e ipotermia;
- mantenere uno stile di vita attivo, mantenere l'attività fisica;
- trattamento tempestivo di varie malattie, in particolare quelle di origine infettiva;
- smettere di fumare, bere alcolici e assumere droghe;
- rifiuto dell'automedicazione.
In molti casi la meningite cronica può essere prevenuta mediante una diagnosi tempestiva e un trattamento mirato delle malattie sistemiche.

