Esperto medico dell'articolo
Nuove pubblicazioni
Pericardectomia
Ultima recensione: 06.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
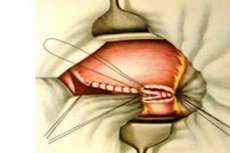
Le malattie cardiovascolari occupano uno dei primi posti nella struttura generale delle patologie. Pertanto, la cardiologia è considerata la disciplina leader in medicina in qualsiasi paese del mondo. Esistono molte malattie cardiache note che colpiscono persone di quasi tutte le età, e una di queste patologie è la pericardite, che colpisce il pericardio, ovvero la membrana esterna del cuore. In caso di pericardite cronica o forma purulenta della malattia, uno dei metodi di trattamento può essere la pericardiectomia, ovvero la correzione chirurgica, un intervento piuttosto complesso eseguito da un chirurgo cardiovascolare. [ 1 ]
Il pericardio è una struttura a forma di tasca che contiene il cuore. Lo scopo di questa sacca è proteggere e garantire la normale funzione cardiaca. Disturbi in quest'area influiscono negativamente sull'afflusso di sangue all'organo e possono causare lo sviluppo di complicanze purulente e la formazione di aderenze fibrotiche. Per prevenire lo sviluppo di condizioni potenzialmente letali, viene prescritta la pericardiectomia, un intervento chirurgico durante il quale il pericardio viene rimosso parzialmente o completamente. [ 2 ]
Indicazioni per la procedura
Le parti interessate del pericardio vengono rimosse solo in casi estremi, quando sussiste un pericolo per la vita del paziente. Secondo le indicazioni, è possibile rimuovere l'intera sacca: tale intervento è chiamato pericardiectomia subtotale. Quando vengono asportate solo le parti interessate, si esegue l'intervento di Rena-Delorme. A proposito, il primo tipo di intervento, che prevede la rimozione completa del pericardio, è praticato più frequentemente, poiché consente di prevenire ulteriori alterazioni ostruttive. Entrambi i tipi di intervento sono piuttosto complessi, il paziente viene preparato con cura e, dopo l'operazione, viene istituito un periodo di osservazione a lungo termine.
Le indicazioni principali per l'esecuzione della pericardiectomia sono le forme essudative e costrittive di pericardite. Si tratta di condizioni patologiche accompagnate dall'accumulo di essudato, sangue o liquido nello spazio pericardico. Ciò porta all'interruzione dell'afflusso ematico cardiaco, alla formazione di aderenze e a un aumento del rischio di morte del paziente a causa di infarto del miocardio o insufficienza cardiaca. I segni di pericardite sono: variazioni della pressione arteriosa in un senso o nell'altro, grave dispnea, aritmie, dolore e pesantezza dietro lo sterno.
A loro volta, le cause della pericardite possono essere infezioni virali o di altro tipo, lesioni al torace, disturbi metabolici, insufficienza renale, malattie del tessuto connettivo, morbo di Crohn, ecc. [ 3 ]
Preparazione
Poiché l'intervento di pericardiectomia è molto complicato e comporta molti rischi, al paziente vengono prescritti diversi esami diagnostici. È importante sottolineare che la pericardiectomia deve sempre essere chiaramente indicata e il medico deve assicurarsi che il paziente non abbia controindicazioni.
In caso di accumulo di liquido essudativo nell'area pericardica, il chirurgo può eseguire una puntura. Questa è necessaria per chiarire l'origine del liquido e rimuoverlo. Qualche tempo prima della pericardiectomia, al paziente vengono prescritti diuretici e farmaci per migliorare la funzionalità cardiovascolare.
Al momento del ricovero in reparto chirurgico, al paziente vengono proposti una serie di esami. In genere, questi esami includono radiografia del torace, elettrocardiografia, ecocardiografia (se necessario, viene utilizzata una sonda esofagea) e alcuni esami di laboratorio clinici e biochimici.
Tutte le donne over 45 e gli uomini over 40 vengono sottoposti a cateterismo cardiaco, coronarografia e, in alcuni casi, aortografia e ventricolografia. Se la diagnosi rivela un danno alle arterie coronarie (restringimento o ostruzione), il chirurgo modificherà il piano di trattamento chirurgico ed eseguirà un ulteriore intervento di bypass aorto-coronarico con la creazione di vie circolatorie di bypass.
Al paziente è vietato bere alcolici per una settimana prima della pericardiectomia. Si raccomanda vivamente di smettere di fumare o almeno di ridurre al minimo il numero di sigarette fumate.
Una fase importante della preparazione alla pericardiectomia è l'alimentazione. I medici consigliano di non sovraccaricare l'apparato digerente prima dell'operazione, di evitare di mangiare troppo e di consumare cibi pesanti (grassi, ricchi di carne).
Il giorno prima dell'intervento il paziente non deve mangiare né bere nulla. Al mattino deve fare la doccia e radersi i peli del torace (se necessario). [ 4 ]
Tecnica pericardectomie
La pericardiolisi, o Rena-Delorme, è una variante della pericardiectomia parziale che prevede l'escissione parziale del pericardio, con separazione delle aderenze cardio-pericardiche. In questo caso, la rimozione del pericardio viene eseguita solo in alcune aree.
Nella pericardiectomia subtotale, viene escisso quasi tutto il pericardio. Questo tipo di intervento è il più comune: dopo l'operazione, rimane solo una piccola porzione di pericardio, localizzata sulla superficie cardiaca posteriore.
La pericardiectomia viene eseguita in anestesia generale e il paziente viene preparato in anticipo. Il giorno dell'operazione, il paziente fa la doccia, indossa biancheria intima sterile e si reca in sala operatoria, dove vengono eseguite tutte le procedure necessarie.
Il paziente viene sottoposto ad anestesia endotracheale, collegato a un ventilatore e dotato di un dispositivo per il monitoraggio della frequenza cardiaca e della pressione sanguigna. Il chirurgo procede quindi direttamente all'intervento di pericardiectomia tramite accesso sternale o attraverso le due vie pleuriche con intersezione sternale trasversale:
- viene praticata una piccola incisione (fino a 2 cm) sopra il ventricolo sinistro, che consente di aprire l'epicardio;
- il chirurgo individua lo strato che separa il pericardio dall'epicardio, quindi afferra i bordi pericardici con uno strumento e li allontana, separando entrambi gli strati;
- Quando vengono individuate aree calcifiche profonde nel miocardio, il medico ne percorre il perimetro e le abbandona;
- il distacco pericardico viene eseguito dal ventricolo sinistro all'atrio sinistro, alle aperture del tronco polmonare e dell'aorta, al ventricolo e all'atrio destro e alle aperture della vena cava;
- dopo l'escissione del pericardio, i lembi residui vengono suturati ai muscoli intercostali a sinistra e al bordo sternale a destra;
- La zona della ferita viene suturata strato per strato e vengono installati dei drenaggi per 2 giorni per rimuovere il liquido.
Alcuni grandi centri clinici praticano la videotoracoscopia al posto della pericardiectomia tradizionale, ovvero l'accesso cavitario con apertura dello sterno. In tal caso, le aderenze vengono separate con un laser.
Controindicazioni alla procedura
La pericardiectomia è un intervento complesso e altamente rischioso che richiede una qualificazione specifica del medico operatore e un'attenta diagnosi preliminare. Il medico deve essere assolutamente certo che il paziente non presenti controindicazioni all'intervento chirurgico.
L'intervento di pericardiectomia non è prescritto nelle seguenti situazioni:
- con fibrosi miocardica, che aumenta significativamente la probabilità di complicazioni e persino di morte;
- con accumuli calcarei nello spazio pericardico, che si formano più spesso sullo sfondo di forme adesive o essudative di pericardite;
- nella pericardite costrittiva lieve.
Le controindicazioni relative alla pericardiectomia sono:
- insufficienza renale acuta, così come la forma cronica della malattia;
- sanguinamento gastrointestinale esistente;
- febbre di origine sconosciuta (possibilmente infettiva);
- fase attiva del processo infettivo e infiammatorio;
- ictus acuto;
- anemia grave;
- ipertensione arteriosa maligna incontrollata;
- gravi squilibri elettrolitici;
- gravi malattie concomitanti che possono causare l'ulteriore sviluppo di complicazioni;
- grave intossicazione;
- insufficienza cardiaca congestizia in fase di scompenso, edema polmonare;
- coagulopatia complessa.
È importante tenere presente che le controindicazioni relative sono solitamente temporanee o reversibili. Pertanto, la pericardiectomia viene rinviata fino a quando non siano stati eliminati i principali problemi che possono portare a complicanze.
Prima dell'intervento chirurgico, il medico valuta le condizioni del paziente e decide se l'operazione è possibile. Se sussistono ancora controindicazioni e la pericardiectomia non può essere eseguita, i medici cercheranno altre opzioni per migliorare le condizioni del paziente. [ 5 ]
Conseguenze dopo la procedura
Le conseguenze postoperatorie precoci della pericardiectomia possono includere sanguinamento nella cavità pleurica e aumento dell'insufficienza cardiovascolare. Successivamente, possono comparire processi purulenti nella ferita chirurgica e può svilupparsi una mediastinite purulenta. [ 6 ]
In generale, la pericardiectomia ha una prognosi favorevole. Nella maggior parte dei casi, il benessere del paziente migliora significativamente entro un mese dall'intervento e l'attività cardiaca si stabilizza entro 3-4 mesi.
La pericardiectomia subtotale ha un tasso di mortalità del 6-7%.
Si ritiene che il principale fattore di mortalità durante l'intervento chirurgico sia la presenza di fibrosi miocardica non diagnosticata in precedenza.
Le principali conseguenze negative possono essere:
- sanguinamento nello spazio pleurico;
- aritmia;
- suppurazione nella zona della ferita chirurgica;
- attacco di cuore;
- forma purulenta di mediastinite;
- colpo;
- sindrome da bassa gittata cardiaca;
- polmonite.
Il verificarsi di determinate conseguenze della pericardiectomia può essere valutato in base all'età del paziente, allo stato di salute generale e alla causa della pericardite. Inoltre, lo sviluppo di complicanze è influenzato dalle caratteristiche anatomiche del cuore, dalla quantità e dalla struttura del liquido nella cavità cardiaca. [ 7 ]
Complicazioni dopo la procedura
Nonostante il tasso di complicanze relativamente basso, la pericardiectomia è una procedura invasiva ed è associata ad alcuni rischi. [ 8 ]
Le principali complicanze che si verificano durante la pericardiectomia sono direttamente correlate all'attività del sistema cardiovascolare. I fattori che aumentano il rischio di complicanze includono età, patologie concomitanti (diabete mellito, insufficienza renale cronica, scompenso cardiaco cronico) e coronaropatia multifattoriale.
Molti pazienti lamentano disturbi del sonno, irrequietezza e persino incubi, perdita di memoria, irritabilità e tendenza al pianto, nonché diminuzione della concentrazione per diversi giorni o settimane dopo la pericardiectomia. I medici affermano che si tratta di normali reazioni postoperatorie che scompaiono spontaneamente entro le prime settimane.
Anche dopo la pericardiectomia, il paziente potrebbe non avvertire immediatamente un sollievo, ma il dolore scomparirà definitivamente al termine del periodo di riabilitazione. Il dolore retrosternale può essere una conseguenza del processo di adattamento del cuore alle nuove condizioni. Il periodo di adattamento è diverso per ogni paziente.
Le possibilità di migliorare la salute e la qualità della vita dopo l'intervento chirurgico devono essere rafforzate con una combinazione di esercizio terapeutico, terapia farmacologica, nonché aderenza alla dieta prescritta e normalizzazione dei regimi di lavoro e di riposo. [ 9 ]
Cura dopo la procedura
Dopo la pericardiectomia, il paziente rimane in ospedale per circa 7 giorni. Il paziente necessita di osservazione speciale da parte del medico per 4-5 giorni dopo l'operazione. I primi 1-2 giorni vengono trascorsi a riposo assoluto a letto, poi l'attività viene ampliata, a seconda del benessere del paziente. [ 10 ]
Il periodo di riabilitazione o recupero richiede il rispetto delle seguenti raccomandazioni dei medici:
- il paziente deve rimanere a letto per diversi giorni per evitare che le sue condizioni peggiorino;
- per 1,5-2 settimane dopo la pericardiectomia, qualsiasi attività fisica è controindicata;
- finché la ferita non sarà completamente guarita, non potrai fare il bagno (è consentita solo la doccia);
- Non è possibile guidare veicoli durante le prime 8 settimane successive all'intervento;
- Dopo la dimissione, il paziente dovrà sottoporsi a visite periodiche dal medico curante, a controlli diagnostici dell'apparato cardiovascolare e delle condizioni generali dell'organismo;
- È fondamentale praticare esercizi terapeutici, circa 30 minuti al giorno, per stabilizzare l’attività cardiaca;
- È importante assumere regolarmente i farmaci prescritti dal medico ed evitare stress e tensione nervosa.
Inoltre, un punto importante per il recupero dopo la pericardiectomia è l'aderenza a specifici principi di nutrizione dietetica. Tale nutrizione prevede la limitazione di grassi animali, sale e zucchero, escludendo bevande alcoliche, caffè e cioccolato. La base della dieta dovrebbe essere costituita da alimenti facilmente digeribili: verdura e frutta, carne magra, pesce e cereali. Tra le bevande, il tè verde, l'infuso di rosa canina e, tra i primi piatti, i brodi vegetali sono i più utili. È necessario mangiare circa sei volte al giorno, in piccole porzioni. [ 11 ]
Recensioni e domande principali dei pazienti
- Qual è il pericolo principale della pericardiectomia?
Il tasso medio di mortalità chirurgica dei pazienti sottoposti a pericardiectomia varia tra il 6 e il 18%. Maggiore è la qualificazione della clinica, più incoraggianti sono le statistiche, che possono essere spiegate oggettivamente. La principale causa di morte durante la pericardiectomia è considerata la mancata diagnosi di fibrosi miocardica prima dell'intervento chirurgico, una patologia per la quale il trattamento chirurgico è controindicato. Per questo motivo, è fondamentale sottoporsi a una diagnosi qualificata, che consenta di ridurre al minimo i rischi sia durante che dopo l'intervento.
- Quando è meglio saltare la pericardiectomia?
La pericardiectomia è associata a numerosi rischi chirurgici, ma i medici riescono a minimizzarli nella maggior parte dei casi. Tuttavia, l'operazione non è raccomandata per i pazienti con lieve costrizione, fibrosi miocardica e grave calcificazione pericardica. I seguenti fattori aumentano i rischi chirurgici: età del paziente e insufficienza renale.
- Per quanto tempo il paziente dovrà rimanere in ospedale dopo la pericardiectomia?
Il periodo di riabilitazione può variare da paziente a paziente. Nella maggior parte dei casi, il paziente trascorre le prime ore dopo l'intervento in terapia intensiva, per poi essere trasferito in reparto di terapia intensiva. Se tutto è in ordine, il paziente viene ricoverato in un reparto di degenza ordinaria, dove rimane per diversi giorni fino alla dimissione.
Le recensioni sulla pericardiectomia sono generalmente favorevoli. I pazienti riferiscono chiari miglioramenti entro un mese dall'intervento. L'attività cardiaca si normalizza completamente entro 3-4 mesi. È importante notare che la prognosi favorevole dipende in larga misura dall'esperienza e dalle qualifiche dei medici e di tutto il personale sanitario della clinica selezionata.
Dopo la resezione pericardica, il paziente deve sottoporsi regolarmente a visite di controllo di routine presso un cardiologo presso il suo luogo di residenza e seguire scrupolosamente le misure preventive raccomandate.
In generale, la pericardiectomia è un intervento chirurgico efficace che garantisce la normale funzione cardiaca in condizioni di insufficienza ematica. L'importante è identificare tempestivamente il disturbo e intervenire tempestivamente, eliminando così la condizione potenzialmente letale del paziente.

