Esperto medico dell'articolo
Nuove pubblicazioni
Tipi e stadi di streptoderma nei bambini
Ultima recensione: 07.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
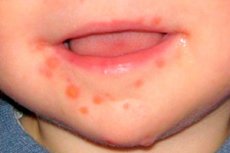
Lo streptoderma nei bambini presenta diverse caratteristiche. Si tratta di una malattia cutanea di origine batterica, caratterizzata dalla comparsa di un'eruzione cutanea che può poi evolversi in ferite essudanti e infettarsi. Nei casi particolarmente gravi, possono comparire ulcere ed erosioni sulla superficie cutanea. [ 1 ] La malattia viene trattata per un periodo piuttosto lungo. Il principale metodo di trattamento è la terapia antibiotica. Quando compaiono i primi segni della malattia, è necessario consultare un medico il prima possibile, che selezionerà il trattamento ottimale. [ 2 ] Prima si inizia il trattamento, maggiori sono le possibilità di una completa guarigione.
Streptoderma nei bambini su testa, viso, mento, dietro l'orecchio
Lo streptoderma è abbastanza comune nei bambini e può essere localizzato quasi ovunque: sulla testa, sul viso, sul mento, dietro l'orecchio. [ 3 ] Per sbarazzarsi della malattia, è necessario un trattamento appropriato. Poiché lo streptoderma è una malattia di origine batterica, la base del trattamento è la terapia antibiotica.
Considerando che una malattia batterica può svilupparsi solo in presenza di un sistema immunitario compromesso e di una microflora alterata, potrebbe essere necessaria l'immunocorrezione. Per farlo, è necessario contattare un immunologo, sottoporsi a una visita e solo successivamente, se necessario, prescrivere il trattamento appropriato. In nessun caso è consigliabile prescrivere farmaci per il sistema immunitario, poiché è necessario valutare lo stato immunitario del soggetto e, sulla base dell'analisi dei principali indicatori immunologici, selezionare il trattamento più appropriato.
È importante considerare che la selezione errata di un rimedio può avere gravi effetti avversi. Un'immunità eccessivamente attiva e alta è dannosa tanto quanto un'immunità ridotta. Con l'aumento dell'immunità, si sviluppa un'aggressione autoimmune, in cui immunocomplessi e anticorpi attaccano le cellule e i tessuti del corpo, causando corrispondenti reazioni distruttive. Un esempio di malattia autoimmune è il lupus eritematoso sistemico, i reumatismi, l'artrite e varie malattie del sangue. [ 4 ], [ 5 ] Con l'aumento dell'immunità, il rischio di sviluppare leucemia e neoplasie maligne aumenta significativamente.
È inoltre necessario normalizzare la microflora, poiché una diminuzione della resistenza alla colonizzazione e delle proprietà protettive delle mucose contribuisce alla progressione della malattia e allo sviluppo di ricadute. Spesso viene prescritto un trattamento complesso: terapia antibiotica, agenti antimicotici, immunomodulatori, probiotici.
Streptoderma nel naso, sotto il naso
La comparsa di streptoderma in qualsiasi punto, anche nel naso o sotto il naso, è segno di un'infezione batterica, o più precisamente, streptococcica. L'unico metodo per trattare un'infezione batterica è la terapia antibatterica, eseguita secondo uno schema terapeutico appositamente selezionato. Vengono utilizzate sia terapie locali che sistemiche (i farmaci vengono assunti per via orale).
Nonostante la scelta di un antibiotico o di un altro dipenda da diversi fattori, tra cui il numero di microrganismi rilevati, è preferibile optare per antibiotici a spettro ristretto. Questi antibiotici sono specificamente mirati contro le infezioni streptococciche, causa della streptodermia.
A volte, però, si verificano casi di infezione combinata (infezione mista), in cui all'infezione streptococcica, che è quella principale, si aggiunge un'altra infezione. Può trattarsi di qualsiasi microrganismo, sia gram-positivo che gram-negativo. [ 6 ] Pertanto, si raccomanda di condurre prima un'analisi preliminare per la sensibilità agli antibiotici. Se, oltre all'infezione streptococcica, è presente altra microflora in quantità patologiche, vengono prescritti agenti universali che agiscono senza tenere conto delle specificità della microflora. Spesso si tratta di antibiotici ad ampio spettro (possono avere sia effetti batteriostatici che battericidi).
Streptoderma in bocca
I casi di sviluppo di streptoderma nella bocca sono rari, tuttavia non sono esclusi. Spesso ciò indica una riduzione dell'immunità e disturbi della microflora: disbatteriosi, disbiosi. Una condizione simile può essere osservata nei neonati la cui immunità non è ancora completamente formata, la microflora è nella fase di formazione. [ 7 ] Ciò si osserva anche nei bambini indeboliti, nei bambini che sono spesso malati, in coloro che sono stati a contatto con bambini malati, così come dopo terapia antibiotica, malattie infettive o gravi malattie somatiche.
Il trattamento principale prevede l'uso di agenti antibatterici locali per l'irrigazione del cavo orale: miramistina, stop-angin, neomicina, bioporox, ingalipt, soluzione di Lugol e altri. Gli antibiotici vengono necessariamente prescritti internamente. Gli antibiotici a spettro ristretto vengono selezionati dopo aver identificato con precisione l'agente causale della malattia (è stato confermato che si tratta effettivamente di streptoderma causato da un'infezione streptococcica, è stata esclusa un'infezione complessa o un'infezione mista). Ciò è dovuto al fatto che gli antibiotici a spettro ristretto hanno un effetto mirato sui batteri, li uccidono e alleviano il processo infiammatorio. Agiscono in modo preciso, specificamente sul microrganismo che è la causa della malattia. Ma se la causa è un altro microrganismo, o un complesso di essi, l'antibiotico sarà inefficace. Il problema è anche che tale trattamento non solo non porterà risultati, ma causerà anche effetti collaterali, creando un ulteriore carico sull'organismo di un bambino già debilitato. Pertanto, prima di prescrivere un trattamento, è necessario consultare un medico e sottoporsi a un esame batteriologico con analisi della sensibilità antibiotica dei ceppi isolati di microrganismi.
Streptoderma sulle labbra
Lo sviluppo di streptoderma sulle labbra di un bambino è uno dei principali segni di indebolimento del sistema immunitario. Questo si osserva più spesso dopo una terapia antibiotica, dopo una lunga malattia, se il bambino ha avuto un raffreddore, un'infezione, una malattia somatica o un intervento chirurgico. Questo si osserva spesso dopo le dimissioni dall'ospedale o dal ricovero in day hospital, poiché il bambino potrebbe aver contratto un'infezione ospedaliera.
Spesso, quando lo streptoderma compare sulle labbra dei bambini, la terapia antibiotica standard non è sufficiente. Potrebbe essere necessario un trattamento aggiuntivo. Ad esempio, quando si assumono determinati farmaci, potrebbero essere necessari farmaci aggiuntivi, come:
- prebiotici (farmaci contenenti componenti e metaboliti che stimolano la crescita e la riproduzione della microflora normale del bambino);
- probiotici (farmaci volti a ripristinare la normale microflora),
- epatoprotettori (farmaci che forniscono protezione al fegato dagli effetti avversi dei farmaci);
- uroprotettori (farmaci volti a proteggere i reni e le vie urinarie).
Nei casi particolarmente gravi, la terapia complessa prevede sia l'assunzione di agenti antimicotici che di antibiotici. Il regime terapeutico può includere anche immunomodulatori (immunostimolanti), probiotici, prebiotici e agenti per la terapia sintomatica. Tuttavia, tali prescrizioni devono essere effettuate solo da un medico con le qualifiche appropriate (immunologo, batteriologo).
Streptoderma negli occhi dei bambini
Lo streptoderma nei bambini può manifestarsi anche sugli occhi. Questo è particolarmente frequente nei neonati, così come nei bambini debilitati che si ammalano spesso, e nei bambini che hanno recentemente sofferto di gravi malattie infettive e somatiche. Anche i fattori di rischio devono essere considerati. Se un bambino soffre di malattie oculari croniche o soffre spesso di patologie oftalmologiche, rientra automaticamente nel gruppo a rischio. Innanzitutto, il gruppo a rischio per lo sviluppo dello streptoderma sugli occhi include i bambini che hanno una storia di lesioni o interventi chirurgici agli occhi. I fattori di rischio includono vari focolai di infezione nell'organismo (infezioni virali persistenti, parassiti, acari della pelle, infezioni fungine). Ciò è dovuto al fatto che tutti questi microrganismi possono penetrare nell'occhio e causare un processo infiammatorio e purulento. Lo streptoderma degli occhi può svilupparsi nei bambini che indossano lenti a contatto, poiché quando l'occhio e la lente entrano in contatto, si forma un ambiente privo di ossigeno, in cui si creano le condizioni ottimali per la riproduzione dei microrganismi. Innanzitutto si sviluppa lo streptococco, che porta allo sviluppo dello streptoderma. [ 8 ]
Lo streptoderma oculare può svilupparsi anche nei neonati, poiché la loro microflora non è ancora completamente formata. È inoltre necessario tenere presente che l'occhio di un neonato è in fase di adattamento a nuove condizioni, è sottoposto a un maggiore stress e, di conseguenza, il rischio di contrarre un'infezione batterica aumenta notevolmente.
I fattori predisponenti includono tutte le malattie in cui il background biochimico e ormonale è alterato e l'immunità è ridotta.
Streptoderma sul corpo del bambino
Lo streptoderma può essere osservato sul corpo dei bambini a quasi tutte le età. Colpisce sia i neonati che i bambini in età scolare e adolescenziale. Senza trattamento, lo streptoderma sul corpo del bambino progredisce rapidamente e può trasformarsi in ulcere ed erosioni persistenti. Pertanto, il trattamento deve essere iniziato il prima possibile.
Lo streptoderma è una malattia batterica causata da batteri del genere Streptococcus. Il più delle volte, si tratta di pioderma da streptococco, che colpisce la pelle di una persona. Il processo batterico comporta lo sviluppo di un processo infettivo e infiammatorio. Una diminuzione dell'immunità può essere considerata il meccanismo principale che contribuisce alla formazione di un processo infiammatorio e infettivo. Di conseguenza, una diminuzione dell'immunità porta inevitabilmente a una violazione della microflora. L'attività dei meccanismi protettivi e compensatori diminuisce e si verificano squilibri ormonali. [ 9 ]
Il processo è supportato dallo sviluppo e dal mantenimento attivo del processo infiammatorio: elementi cellulari, cellule immunocompetenti, migrano attivamente verso il sito di infezione, attivando l'immunità locale. Durante questo periodo, la temperatura corporea può aumentare.
Il trattamento principale per lo streptoderma è la terapia antibiotica. Il farmaco deve essere scelto esclusivamente da un medico, in base non solo al quadro clinico, ma anche ai risultati degli esami di laboratorio. Il trattamento dura in genere almeno 10-15 giorni. In nessun caso il trattamento deve essere interrotto prima del previsto, anche in assenza di sintomi della malattia. Ciò può portare allo sviluppo di una ricaduta e alla resistenza della microflora (sviluppo di resistenza). Lo streptoderma nei bambini richiede spesso un trattamento aggiuntivo: probiotici, immunomodulatori, farmaci antinfiammatori e antiallergici. Tutti questi farmaci devono essere prescritti esclusivamente da specialisti nel profilo di riferimento.
Streptoderma nei bambini su mani, spalle, dita
La particolarità dello streptoderma nei bambini è che può manifestarsi ovunque: su braccia, spalle, dita. Ovunque il bambino mostri segni di questa malattia, ciò indica una violazione della microflora e una riduzione dell'immunità. Con un'immunità locale normalmente sviluppata e il mantenimento di una microbiocenosi normale, lo streptoderma non può svilupparsi (almeno, le probabilità sono minime). Ciò è dovuto al fatto che gli strati superficiali della pelle producono sostanze speciali che hanno un effetto protettivo sull'organismo. Per questo motivo, tutti i microrganismi patogeni, incluso lo streptococco, che è l'agente eziologico dello streptoderma, muoiono. La microflora normale fornisce resistenza alla colonizzazione delle mucose e della pelle. Grazie a questa proprietà, i rappresentanti della microflora normale sostituiscono la microflora patogena e impediscono ai patogeni di essere assorbiti e moltiplicati sulla pelle.
Se si rilevano segni di streptoderma, la prima cosa da fare è contattare un pediatra o un dermatologo. Dopo una diagnosi accurata, la determinazione del tipo di batteri e delle loro caratteristiche quantitative, viene prescritto il trattamento appropriato. Il trattamento standard è la terapia antibiotica. Altri tipi di terapia antibatterica vengono utilizzati meno frequentemente. Vengono utilizzati vari gruppi di antibiotici. A volte è consigliabile eseguire un trattamento complesso, che includerà agenti antiparassitari o antimicotici, antibiotici, immunomodulatori. Al termine del ciclo di trattamento, vengono prescritti probiotici o prebiotici. Tuttavia, il trattamento complesso viene prescritto solo dopo un esame completo del bambino. In particolare, è necessario un consulto con un immunologo, un dermatologo o un batteriologo (specialista in infezioni). In presenza di patologie concomitanti, potrebbe essere necessario un ulteriore consulto con uno specialista appropriato, ad esempio un gastroenterologo in presenza di malattie gastrointestinali, un allergologo in presenza di malattie allergiche nell'anamnesi. È importante comprendere che l'automedicazione non dovrebbe mai essere intrapresa; tutte le prescrizioni devono essere effettuate esclusivamente da un medico.
È inoltre necessario consultare periodicamente un medico durante il trattamento stesso. Ciò è dovuto al fatto che potrebbe essere necessario adattare il trattamento prescritto. È importante monitorare i risultati in modo dinamico, valutare l'efficacia di ogni fase del trattamento al fine di prevenire la formazione di nuovi focolai infettivi e la diffusione dell'infezione in tutto il corpo. A tal fine, oltre ai farmaci antibatterici, vengono spesso utilizzati antinfiammatori e antidolorifici. Vengono spesso utilizzati anche metodi di trattamento alternativi, ma sempre esclusivamente come parte di un trattamento più complesso. Spesso si utilizzano decotti e infusi a base di erbe.
Streptoderma sulla gamba
Lo streptoderma può colpire quasi ogni parte del corpo. Spesso, lo streptoderma si può osservare sulle gambe. Il trattamento in questo caso non è molto diverso da quello dello streptoderma localizzato su viso, mani e corpo. Se la malattia colpisce la parte inferiore della gamba, inclusi stinco, caviglia e piede, è possibile ricorrere ai pediluvi. Come base, si possono utilizzare sia decotti a base di erbe che medicinali appositamente preparati.
Per eseguire un pediluvio terapeutico, è necessario preparare un contenitore per l'acqua, un asciugamano e calzini caldi (preferibilmente di lana naturale). Per prima cosa, preparare un decotto, un infuso o una sospensione in cui verrà eseguita la procedura. In farmacia sono disponibili prodotti specifici per pediluvi terapeutici contro le malattie cutanee batteriche e fungine. La preparazione avviene rigorosamente secondo le istruzioni. Inoltre, per la streptodermia ai piedi, è possibile preparare un prodotto per il pediluvio in casa. Sono preparati con erbe antinfiammatorie e antisettiche: camomilla, calendula, ortica, stevia, tiglio, lampone, menta, foglie di ribes. [ 10 ]
Si consiglia di fare il bagno di vapore ai piedi la sera, prima di coricarsi. L'orario ottimale è tra le 21:00 e le 22:00, poiché è il momento in cui i riflessi protettivi del corpo sono maggiormente attivati e aumenta il potenziale di recupero. L'acqua deve essere calda, ma non bollente. Il bambino deve sentirsi a suo agio durante la procedura. La durata della procedura è di 15-20 minuti. Si tenga presente che i bagni sono controindicati in caso di elevata temperatura corporea. Si sconsiglia inoltre di eseguire la procedura in caso di naso chiuso, raffreddore o altre malattie in fase acuta, o problemi al sistema cardiovascolare. Dopo la procedura, è necessario asciugare il piede con un asciugamano, senza strofinarlo. Quindi, indossare calzini caldi e andare a letto. A letto, si può bere una tisana calda con miele o marmellata. Dopo alcune ore, si può applicare una pomata medicinale prescritta dal medico.
Streptoderma sul sedere
Lo streptococco anafilattico si manifesta più spesso nei bambini nei primi tre anni di vita a causa dell'immaturità della microflora e di un'immunità insufficiente. Si osserva nei bambini che indossano pannolini. L'accumulo di feci nel pannolino, un certo livello di umidità e una temperatura corrispondente alla temperatura corporea del bambino sono condizioni ideali per lo sviluppo della microflora batterica, incluso lo streptococco.
Fasi
Esistono 4 fasi di sviluppo dello streptoderma.
- La prima fase: dalla formazione di una vescicola piena di contenuto purulento o sieroso fino alla sua rottura e screpolatura.
- La seconda fase inizia dopo la rottura della vescica. È caratterizzata dalla formazione di ulcere ed erosioni sulla superficie cutanea e dallo sviluppo di un processo infiammatorio e infettivo.
- La terza fase è la guarigione. Inizia quando sulla pelle cominciano a formarsi delle croste invece di erosioni e ulcere.
- La quarta fase è la completa epitelizzazione, ovvero la guarigione. Le croste cadono. Di norma, non rimangono tracce o cicatrici. Se trattata in modo errato, la malattia può diventare cronica.
Forme
Esistono streptodermie acute e croniche, così come secche e umide. Separatamente, esiste la ragade labiale streptococcica. Nella streptodermia acuta, la malattia si manifesta in forma acuta: inizia bruscamente, compare una vescica piena di liquido, che poi si screpola entro 1-2 giorni, e si formano erosioni e ulcere che non guariscono per lungo tempo. Il processo può essere doloroso, accompagnato da febbre, intossicazione, debolezza e letargia.
La forma cronica è caratterizzata dal fatto che la malattia progredisce lentamente e per lungo tempo. Non si verifica una guarigione completa, mentre le riacutizzazioni si verificano in primavera e in autunno. Di solito inizia con una vescicola flaccida e a pareti sottili, che può persistere per 4-5 giorni e poi rompersi. Al suo posto compaiono piccole erosioni o ulcere.
La forma secca è caratterizzata dal fatto che, dopo la rottura della vescica, si formano delle erosioni cutanee, ma asciutte. Nella forma umida, le erosioni sono umide e sulla loro superficie si osserva costantemente del liquido sieroso. Nell'erosione secca, di norma, si formano aree di pelle secca attorno alla ferita. Si possono osservare delle screpolature.
In caso di labbra screpolate causate dallo streptococco, gli angoli delle labbra si screpolano e si formano delle piccole ulcere.
In rari casi, i bambini sviluppano lo streptoderma secco, che spesso si manifesta in concomitanza con una reazione allergica o una maggiore secchezza cutanea. La forma secca è più facile da contrarre, si diffonde meno in tutto il corpo, ma può essere accompagnata da screpolature della pelle.
Trattamento streptoderma in un bambino
Per curare lo streptococco del fondoschiena, è necessario osservare scrupolosamente l'igiene personale. È inoltre necessario un trattamento obbligatorio: terapia antibiotica, terapia complessa.
Molti medici sconsigliano il bagno in acqua in caso di streptoderma. La pelle deve essere trattata con salviette umidificate speciali per bambini. Gli impacchi possono essere applicati direttamente sulla zona interessata. Gli impacchi a base di erbe devono essere antibatterici. [ 11 ], [ 12 ], [ 13 ] Possono essere acquistati in farmacia o preparati a casa. Per fare ciò, puoi usare la ricetta qui sotto.
- Ricetta n. 1.
Aggiungere un cucchiaio di caffè, foglie e viticci di fragola e origano a un bicchiere di olio vegetale preriscaldato. Mescolare bene, coprire bene e lasciare agire per 30-40 minuti. Applicare sulle zone interessate come impacco 2-4 volte al giorno.
- Ricetta n. 2.
Si versano foglie di ribes e iperico in polvere in un bicchiere di vodka (le proporzioni approssimative sono 5 grammi di ciascuna polvere per 50 grammi di vodka). Si mescola accuratamente, si applica sulle zone interessate per 10-15 minuti, quindi si risciacqua con un panno umido. Si consiglia di eseguire la procedura la sera, prima di coricarsi. Quindi, ci si corica, si copre con una coperta calda e si dorme fino al mattino. Il ciclo di trattamento è di 14-21 giorni.
- Ricetta n. 3.
Miscelare la tintura di Eleuterococco, Leuzea e Rhodiola rosea in rapporto 1:2:1, quindi versarla in un bicchiere di latte (preferibilmente cotto), portare a ebollizione e lasciare da parte. Lasciare in infusione per almeno 2-3 ore. Applicare sulle zone interessate e bere un cucchiaio tre volte al giorno.
- Ricetta n. 4.
Per preparare il rimedio, prendete miele e burro (circa 50 grammi ciascuno), scioglieteli a bagnomaria, aggiungete 2-3 gocce di oli essenziali di cipresso, anice, salvia e lasciate in posa per almeno 2-3 ore. Applicate uno strato sottile sulle zone interessate 2-3 volte al giorno per un mese.
- Ricetta n. 5.
Prendi parti uguali di cinorrodi, uvetta e fiori di tiglio tritati. Prendi circa 2-3 cucchiai di ciascun componente, aggiungi 300 ml di acqua bollente, mescola e lascia in infusione per almeno 1,5-2 ore. Bevi 100 ml al giorno, aggiungendo un terzo di cucchiaino di miele prima dell'assunzione. Applica esternamente mattina e sera, applicando sulle zone interessate come un impacco. Il ciclo di trattamento è di 28 giorni.
- Ricetta n. 6.
Come base, prendi circa 250-300 ml di olio di olivello spinoso. Aggiungi poi circa un cucchiaio dei seguenti ingredienti: foglie di lampone tritate, menta, radice di liquirizia. Mescola e lascia agire per almeno un'ora. Applica uno strato sottile sulle zone interessate.
- Ricetta n. 7.
Aggiungere sale (1 cucchiaino), farina (2 cucchiai) e succo di aloe vera (50-100 ml) al latte caldo (250 ml). Far bollire per 2-3 minuti a fuoco basso. Applicare sulla zona interessata prima di coricarsi. Precauzione: non applicare direttamente sulle zone interessate.
Per lo streptoderma secco, ai bambini vengono spesso prescritti emollienti e agenti cicatrizzanti. Diamo un'occhiata ad alcune ricette di medicina popolare che possono essere utilizzate per trattare lo streptoderma secco nei bambini.
- Ricetta n. 1.
Circa 30 minuti prima di assumere il decotto di erbe elencato di seguito, si consiglia di lavare la zona interessata con un decotto di piantaggine, dalle proprietà battericide. Dopo 30 minuti, si consiglia di applicare un impacco con il seguente decotto: rosa canina, mirtilli rossi, foglie di ortica (circa un cucchiaio di ciascun componente) in un bicchiere di acqua calda. L'impacco va applicato per 30-40 minuti. Dopo aver rimosso l'impacco, è necessario applicare una crema emolliente sulla zona interessata. Sono adatte le normali creme per bambini, vaselina o glicerina.
- Ricetta n. 2.
Aggiungere un cucchiaio di rosa canina, ribes nero e bacche di sorbo a un bicchiere di olio vegetale preriscaldato. Mescolare bene, coprire bene e lasciare agire per 30-40 minuti. Applicare uno strato sottile sulla pelle 2-4 volte al giorno.
- Ricetta n. 3.
Si versano bacche di sorbo e foglie di ortica tritate in 250 ml di vino rosso (le proporzioni approssimative sono 15 grammi di ciascun prodotto per 250 ml di vino). Si mescola accuratamente e si danno al bambino 2-3 ml da bere. Si consiglia di bere la sera, prima di coricarsi. Poi si va a letto, coperti con una coperta calda, e si dorme fino al mattino. Il trattamento dura 15 giorni. Aumenta l'immunità e la resistenza dell'organismo.
- Ricetta n. 4.
Mescolare rosa canina e ribes nero in un rapporto di 1:2, quindi versarvi sopra un bicchiere di acqua bollente. Lasciare agire per almeno 20-30 minuti. Bere in 2 dosi: al mattino e 3-4 ore dopo. È possibile aggiungere miele a piacere. Si consiglia di bere caldo. Rafforza il sistema immunitario e accelera il processo di guarigione. Il ciclo di trattamento è di 28 giorni.
Использованная литература

