Esperto medico dell'articolo
Nuove pubblicazioni
Dermatillomania
Ultima recensione: 29.06.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
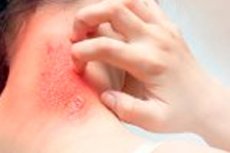
La dermatillomania, nota anche come lacerazione trofica della pelle o disturbo esfoliativo, è un disturbo mentale in cui una persona si strofina, si gratta o si strappa la pelle, inconsapevolmente o consapevolmente. Questa azione può causare danni alla pelle e persino ulcere e infezioni. Questo disturbo appartiene a un gruppo di disturbi noti come disturbi del corpo (o disturbo di dismorfismo corporeo), in cui la persona è estremamente preoccupata per l'aspetto del proprio corpo e si fissa nel trovare e rimuovere anche le più piccole "imperfezioni" sulla pelle.
Chi soffre di dermatillomania può provare intensa ansia, vergogna e vertigini legate al proprio comportamento. Questo disturbo spesso richiede un aiuto professionale, come la psicoterapia, per aiutare la persona a gestire le proprie azioni e ad affrontare gli aspetti psicologici del disturbo.
Il trattamento può comprendere la terapia cognitivo-comportamentale (TCC), farmaci e il supporto di professionisti della salute mentale.
Le cause dermatillomania
Le cause della dermatillomania possono essere molteplici e includere fattori fisiologici e psicologici. Alcune possibili cause includono:
- Stress e ansia: la dermatillomania può essere associata a livelli elevati di stress e ansia. Le attività che mirano a ridurre i danni alla pelle possono essere un modo per alleviare lo stress o alleviare l'ansia.
- Perfezionismo: le persone inclini al perfezionismo potrebbero preoccuparsi anche delle più piccole imperfezioni della propria pelle e provare un forte desiderio di eliminarle.
- Abitudine: la dermatillomania può diventare un'abitudine, come altri comportamenti compulsivi. I comportamenti ripetitivi possono aggravarsi nel tempo.
- Fattori genetici: in alcuni casi la dermatillomania può avere una predisposizione genetica se anche altri membri della famiglia hanno una storia di problemi simili.
- Fattori neurochimici: alcuni studi hanno collegato la dermatillomania a cambiamenti neurochimici nel cervello, tra cui cambiamenti nei livelli di neurotrasmettitori come la serotonina.
- Sicurezza di sé: le persone affette da dermatillomania possono provare soddisfazione o sollievo dopo aver grattato o tirato la pelle, anche se ciò provoca dolore fisico.
- Autostima e immagine corporea: una bassa autostima e una percezione negativa del proprio corpo possono essere associate alla dermatillomania, poiché le persone potrebbero sentirsi meglio con se stesse quando la loro pelle appare "migliore".
- Eventi traumatici: a volte la dermatillomania può essere collegata a eventi traumatici del passato o a traumi psicologici.
- Disturbi psichiatrici: la dermatillomania può essere accompagnata da altri disturbi psichiatrici come depressione, ansia o disturbi del controllo dirompente.
Sintomi dermatillomania
I sintomi della dermatillomania possono includere quanto segue:
- Grattarsi, raschiare, tirare, strappare eccessivamente o compiere altre azioni volte a danneggiare la pelle.
- Tentativi ripetuti e incontrollati di rimuovere le più piccole imperfezioni della pelle, come acne, cicatrici, desquamazione o macchie.
- Dipendenza dall'atto di graffiare o calciare, che può essere simile alla dipendenza da droghe o alcol.
- Eseguire queste azioni consapevolmente o inconsapevolmente, anche in presenza di dolore fisico o psicologico.
- Aumento dell'ansia e dello stress associati alla dermatillomania.
- Danni alla pelle, che possono causare ulcere, infezioni, cicatrici e altri problemi.
- La tendenza a nascondere le lesioni cutanee agli altri per vergogna.
- Nessuna soddisfazione derivante dall'atto di grattare o dare calci, ma piuttosto un senso di sollievo successivo.
- L'impatto della dermatillomania sulla vita quotidiana, sulle relazioni sociali e sul benessere psicologico.
Forme
La dermatillomania può presentarsi in forme e manifestazioni diverse a seconda delle caratteristiche individuali del paziente. Di seguito sono riportate alcune delle forme e manifestazioni:
- Grattarsi la pelle: il paziente si gratta ripetutamente la pelle con le unghie o oggetti appuntiti. Questo può causare danni cutanei, abrasioni e ulcere.
- Abrasione cutanea: il paziente rimuove lo strato superficiale della pelle abradendolo con le unghie o altri oggetti appuntiti. Ciò può causare la formazione di piaghe profonde.
- Pressione cutanea: il paziente preme o strofina ripetutamente la pelle nel tentativo di "pulirla" da difetti immaginari.
- Manipolazione dei capelli: alcune persone affette da dermatillomania possono anche manipolare i propri capelli tirandoli, attorcigliandoli intorno alle dita o mordicchiandoli.
- Succhiare o masticare la pelle: in rari casi, la dermatillomania può manifestarsi succhiando o masticando la pelle, il che può anche causare danni.
- Utilizzo di strumenti: alcune persone potrebbero utilizzare strumenti, come pinzette o forbici, per eseguire manipolazioni cutanee.
- Rimozione di brufoli e punti neri: le persone affette da dermatillomania potrebbero strapparsi in modo incontrollato brufoli, punti neri e altre eruzioni cutanee, peggiorando la loro condizione.
- Manipolazione delle mucose: in rari casi, la dermatillomania può coinvolgere anche le mucose, come quelle delle labbra o della parte interna delle guance, succhiando o grattandosi, il che può causare lesioni.
Diagnostica dermatillomania
La diagnosi di dermatillomania può essere formulata da uno psichiatra o da uno psicologo specializzato in psicoterapia e disturbi mentali. I seguenti metodi e criteri sono comunemente utilizzati per stabilire una diagnosi:
- Valutazione clinica: il medico intervista il paziente per identificare le caratteristiche e i sintomi della dermatillomania. Il paziente può parlare delle sue abitudini di manipolazione cutanea e del loro impatto sulla sua vita.
- Criteri diagnostici: La diagnosi di dermatillomania può essere formulata sulla base dei criteri stabiliti dal Manuale Diagnostico e Statistico dei Disturbi Mentali (DSM-5). Secondo questi criteri, la dermatillomania rientra nella categoria dei disturbi del controllo degli impulsi.
- Esclusione di altre cause: il medico può anche escludere altre cause fisiche o mentali che potrebbero spiegare i sintomi del paziente.
- Anamnesi: è importante esaminare la storia clinica e l'anamnesi del paziente, compresa la durata dei sintomi e il loro impatto sulla vita quotidiana.
- Autovalutazione: il medico può utilizzare questionari e scale specifici per valutare la gravità della dermatillomania e il suo impatto sul paziente.
La diagnosi viene solitamente formulata in base alla presentazione clinica e al rispetto dei criteri del DSM-5. Una volta formulata la diagnosi, il paziente può essere indirizzato al trattamento, che spesso include la psicoterapia, come la terapia cognitivo-comportamentale (TCC), e, in alcuni casi, la terapia farmacologica.
Trattamento dermatillomania
Il trattamento della dermatillomania di solito prevede la psicoterapia e, in alcuni casi, l'assunzione di farmaci. Ecco alcuni approcci terapeutici:
- Terapia cognitivo-comportamentale (TCC): la TCC è uno dei trattamenti più efficaci per la dermatillomania. In questa terapia, i pazienti imparano a riconoscere e controllare le proprie capacità di manipolazione cutanea, a identificare fattori scatenanti e situazioni stressanti che possono scatenare il disturbo e a sviluppare strategie di coping e risposte comportamentali alternative.
- Supporto di gruppo: partecipare a sessioni di supporto di gruppo può essere utile per i pazienti affetti da questo disturbo. Condividere le esperienze con altre persone affette dallo stesso disturbo può aiutare a ridurre il senso di isolamento e fornire ulteriore supporto.
- Farmaci: in alcuni casi in cui la dermatillomania è associata a disturbi psichiatrici concomitanti, il medico può prescrivere farmaci come antidepressivi o medicinali per ridurre l'ansia.
- Auto-aiuto: i pazienti possono anche utilizzare varie tecniche di auto-aiuto, come la consapevolezza (meditazione e rilassamento), per gestire lo stress e l'ansia, il che può ridurre il desiderio di manipolare la pelle.
- Rispetto delle norme di cura della pelle: è importante che i pazienti prestino particolare attenzione alla cura della pelle nei siti della lesione per evitare infezioni e accelerare il processo di guarigione.
Il trattamento deve essere personalizzato per ogni paziente.
Prevenzione
La prevenzione della dermatillomania può includere le seguenti misure:
- Supporto psicologico: se si ha una predisposizione alla dermatillomania o si notano i primi segni del disturbo, è importante consultare uno psicologo o uno psichiatra per un supporto psicologico. Consultare uno specialista in anticipo può aiutare a prevenire lo sviluppo della malattia.
- Autocontrollo: cerca di essere consapevole dei momenti in cui inizi a manipolarti la pelle o a strapparti i peli. Cerca di sviluppare strategie di coping per gestire lo stress o modi alternativi per rilassarti e sostituire i comportamenti distruttivi.
- Tecniche di riduzione dello stress: impara e pratica tecniche di riduzione dello stress come meditazione, yoga, respirazione profonda e rilassamento. Queste tecniche possono aiutarti a gestire meglio la tensione emotiva.
- Esercizio fisico: un'attività fisica regolare può aiutare a ridurre stress e ansia, il che può essere utile nella prevenzione di questa condizione.
- Supporto dagli altri: parla del tuo dolore e della tua ansia con amici e familiari stretti. Possono offrirti supporto e comprensione, riducendo il senso di isolamento.
- Cura della pelle: una corretta cura della pelle e dei capelli e la riduzione al minimo degli agenti irritanti (come sostanze chimiche aggressive) possono aiutare a prevenire irritazioni e arrossamenti che possono scatenare la condizione.
- Evita di stare da solo: cerca di non rimanere solo con te stesso in situazioni in cui pensi di poter iniziare a manipolare la tua pelle o i tuoi capelli. Socializzare con gli altri può distrarti da tali azioni.
Previsione
La prognosi può variare a seconda di diversi fattori, tra cui la gravità del disturbo, la sua durata, la disponibilità del trattamento e la motivazione del paziente ad aderire alle raccomandazioni dello specialista. È importante notare che questo disturbo, come altri disturbi dismorfici corporei, può essere una condizione cronica, ma con il giusto aiuto e supporto, la maggior parte delle persone può migliorare la propria condizione e imparare a controllare i sintomi.
La prognosi potrebbe essere la seguente:
- Guarigione completa: alcuni pazienti riescono a superare completamente la dermatillomania attraverso la psicoterapia, i farmaci e l'autocontrollo.
- Miglioramento parziale: per altri pazienti, il miglioramento parziale si ottiene riducendo la frequenza e l'intensità della manipolazione della pelle o dei capelli.
- Cronica: in alcune persone, la malattia può essere cronica e le ricadute possono continuare anche con il trattamento. Tuttavia, anche in questo caso, è possibile gestire i sintomi e migliorare la qualità della vita attraverso il trattamento e il supporto.
È importante consultare regolarmente uno psicoterapeuta per monitorare i progressi del trattamento e seguire le raccomandazioni e le prescrizioni dello specialista. Prima si inizia il trattamento e il supporto, migliore è la prognosi e maggiori sono le possibilità di miglioramento della dermatillomania.
Letteratura utilizzata
Neznanov, Aleksandrovsky, Abritalin: Psichiatria. Manuale nazionale. GEOTAR-Media, 2022.

