Esperto medico dell'articolo
Nuove pubblicazioni
Malaria nei bambini
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Le cause malaria in un bambino
L'agente eziologico della malaria, il plasmodio malarico, appartiene al tipo dei protozoi, alla classe degli sporozoi, all'ordine delle spore ematiche, alla famiglia dei plasmodi, al genere dei plasmodi. Sono stati identificati quattro tipi di agenti patogeni della malaria umana:
- P. malariae, che causa la malaria quartana;
- P. vivax, che causa la malaria terzana;
- P. falciparum, l'agente causale della malaria tropicale;
- P. ovale, che causa la malaria di tipo tre giorni nell'Africa tropicale.
Gli agenti patogeni
Patogenesi
Gli attacchi di malaria sono causati dalla fase eritrocitaria di sviluppo dei plasmodi malarici. L'insorgenza di un attacco può essere associata alla disintegrazione degli eritrociti infetti e al rilascio nel flusso sanguigno di merozoiti, emoglobina libera, prodotti metabolici del parassita, frammenti eritrocitari con sostanze pirogene, ecc. Essendo estranei all'organismo, questi, influenzando il centro di termoregolazione, causano una reazione pirogena e agiscono anche in modo generalmente tossico. In risposta alla circolazione di sostanze patogene nel sangue, si verifica iperplasia degli elementi reticoloendoteliali e linfoidi del fegato e della milza, nonché fenomeni di sensibilizzazione con possibili reazioni iperergiche. Attacchi ripetuti con disintegrazione degli eritrociti portano infine ad anemia e trombocitopenia, compromissione della circolazione capillare e sviluppo di coagulazione intravascolare.
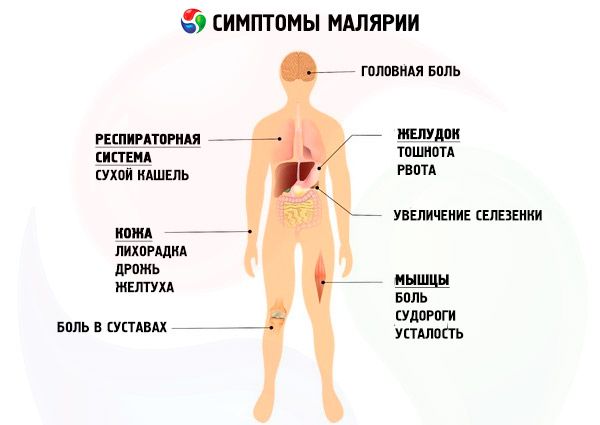
Sintomi malaria in un bambino
Il periodo di incubazione della malaria dipende dal tipo di agente patogeno e dall'immunoreattività del bambino. Nella malaria di tre giorni, il periodo di incubazione dura da 1 a 3 settimane, nella malaria di quattro giorni da 2 a 5 settimane e nella malaria tropicale non supera le 2 settimane. Nei bambini di età superiore ai 3 anni, la malattia si manifesta con gli stessi sintomi degli adulti.
I sintomi prodromici sono rari (malessere, mal di testa, febbre subfebbrile, ecc.). Di solito la malattia inizia acutamente con un brivido improvviso, a volte con un leggero aumento della temperatura corporea. La pelle diventa fredda, ruvida al tatto ("pelle d'oca"), soprattutto le estremità diventano fredde, si manifesta una leggera cianosi delle dita e della punta del naso, respiro corto, forte mal di testa, a volte vomito, dolori muscolari. Dopo pochi minuti o dopo 1-2 ore, i brividi sono sostituiti da una sensazione di calore, che coincide con un aumento della temperatura corporea a valori elevati (40-41 °C). La pelle è secca, calda al tatto, il viso diventa rosso, compaiono sete, singhiozzo e vomito. Il paziente si agita, è agitato, sono possibili fenomeni deliranti, perdita di coscienza e convulsioni. Il polso è accelerato, debole, la pressione sanguigna diminuisce. Fegato e milza sono ingrossati e dolenti. L'attacco dura da 1 a 10-15 ore e si conclude con sudorazione profusa. Allo stesso tempo, la temperatura corporea scende drasticamente e si verifica una forte debolezza, che scompare rapidamente e il paziente si sente abbastanza bene. La frequenza e la sequenza degli attacchi dipendono dal tipo di malaria, dalla durata della malattia e dall'età del bambino.
All'esordio della malattia, si osservano leucocitosi e neutrofilia nel sangue. Al culmine dell'attacco, il contenuto leucocitario diminuisce e, durante il periodo di apiressia, si riscontrano con grande regolarità leucopenia con neutropenia e relativa linfocitosi. La VES è quasi sempre elevata. Nei casi gravi, il numero di eritrociti ed emoglobina è significativamente ridotto.
Con un trattamento tempestivo, la malaria si arresta dopo 1-2 attacchi. Senza trattamento, gli attacchi di solito si ripresentano fino a 10 volte o più e possono risolversi spontaneamente, ma la malattia non si esaurisce lì. Il periodo di apparente benessere (periodo di latenza) dura da diverse settimane a un anno o più (malaria di quattro giorni). Le ricadute precoci si verificano nei primi 2-3 mesi del periodo di latenza. Clinicamente, sono praticamente indistinguibili dalla manifestazione acuta della malattia. La loro comparsa è spiegata dall'aumentata riproduzione delle forme eritrocitarie del parassita. Tuttavia, sono possibili anche le cosiddette ricadute parassitarie, durante le quali i parassiti riappaiono nel sangue in completa assenza di sintomi clinici della malattia.
Il periodo di ricadute tardive inizia 5-9 mesi o più dopo l'insorgenza della malattia. Gli attacchi durante le ricadute tardive sono più lievi rispetto a quelli durante le ricadute precoci e alla manifestazione iniziale della malattia. La comparsa di ricadute tardive è associata al rilascio di plasmodi tissutali malarici dal fegato nel sangue.
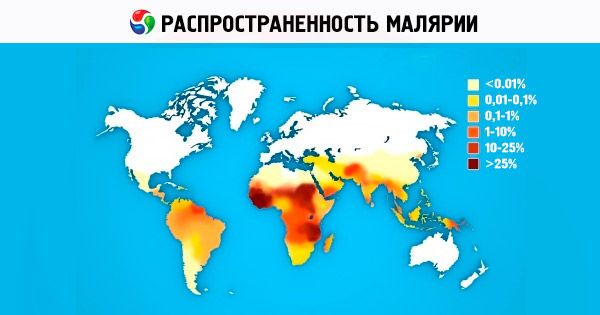
Senza trattamento, la durata totale della malaria è di circa 2 anni per la malaria di tre giorni, di circa 1 anno per la malaria tropicale, mentre l'agente patogeno può persistere nell'organismo del paziente per molti anni per la malaria di quattro giorni.
Cosa ti infastidisce?
Diagnostica malaria in un bambino
Per la diagnosi di malaria, la permanenza del paziente in un focolaio endemico è di particolare importanza. La diagnosi definitiva viene formulata sulla base dei risultati degli esami di laboratorio, ovvero la rilevazione dei parassiti nel sangue periferico. Nella pratica clinica, si esamina solitamente una goccia spessa di liquido colorato secondo Romanovsky-Giemsa. Meno frequentemente, a questo scopo vengono utilizzati gli strisci di sangue periferico. Esaminando uno striscio, si riscontrano plasmodi negli eritrociti.
Per la diagnosi sierologica, si utilizzano RIF, RIGA e la reazione anticorpale marcata con enzima. La RIF è utilizzata più frequentemente di altre. Preparati ematici contenenti molti schizonti vengono utilizzati come antigeni nella RIF. Una reazione positiva (con un titolo di 1:16 e superiore) indica che il bambino ha avuto la malaria in passato o ne soffre attualmente. La RIF diventa positiva nella seconda settimana di schizogonia eritrocitaria.
Quali test sono necessari?
Diagnosi differenziale
La malaria nei bambini si distingue dalla brucellosi, dalla febbre ricorrente, dalla leishmaniosi viscerale, dall'ittero emolitico, dalla leucemia, dalla sepsi, dalla tubercolosi, dalla cirrosi epatica, ecc. Il coma malarico si distingue dagli stati comatosi che si verificano con l'epatite virale B, la febbre tifoide, la meningoencefalite e, meno spesso, con la meningite purulenta.
Chi contattare?
Trattamento malaria in un bambino
Utilizzano farmaci che agiscono sia sulle forme eritrocitarie asessuali dei plasmodi (ingamina, acrichina, cloridina, chinino, ecc.), sia sulle forme sessuate presenti nel sangue, sia sulle forme tissutali presenti negli epatociti (chinocide, primachina, ecc.).
La clorochina (hingamin, delagyl, resoquin) è ampiamente utilizzata nel trattamento della malaria nei bambini.
- Nella malaria tropicale, il ciclo di trattamento con hingamina viene esteso a 5 giorni secondo le indicazioni. Contemporaneamente, durante questo periodo vengono prescritti primachina o hingocide. Questo regime terapeutico garantisce la guarigione radicale della maggior parte dei pazienti affetti da malaria tropicale.
- Per la malaria di tre e quattro giorni, dopo un ciclo di trattamento di tre giorni con hingamina, vengono somministrati primachina o hingocide per 10 giorni per sopprimere le forme tissutali dei parassiti.
- Esistono altri regimi terapeutici per la malaria. In particolare, se i plasmodi sono resistenti al chinino, viene prescritto solfato di chinino in una dose adeguata all'età per 2 settimane. Talvolta il chinino viene associato a farmaci sulfanilammidici (sulfapiridazina, sulfazina, ecc.).
Prevenzione
Le misure di prevenzione della malaria comprendono: la neutralizzazione della fonte di infezione, l'eliminazione del vettore, la protezione delle persone dagli attacchi delle zanzare, l'uso razionale della chemioprofilassi individuale secondo indicazioni rigorose.
Coloro che hanno contratto la malaria e sono portatori di parassiti vengono monitorati per 2 anni e mezzo in caso di malaria di tre giorni e fino a 1 anno e mezzo in caso di malaria tropicale. Durante questo periodo, il loro sangue viene periodicamente analizzato per la ricerca dei plasmodi malarici.
Nelle aree endemiche per la malaria, viene ampiamente utilizzata una serie di misure volte a combattere le zanzare alate e le loro larve. È inoltre importante rispettare scrupolosamente le raccomandazioni per la protezione delle abitazioni dalle infestazioni di zanzare e l'uso di dispositivi di protezione individuale (unguenti, creme, reti protettive, ecc.).
Le persone che viaggiano in paesi in cui la malaria è endemica dovrebbero ricevere una chemioprofilassi individuale con clorochina o fansidar. La chemioprofilassi individuale inizia 2-3 giorni prima dell'arrivo in un'area in cui la malaria è endemica e continua per tutta la durata del soggiorno. Sono stati proposti diversi vaccini basati su ceppi attenuati di plasmodi eritrocitari per la profilassi attiva.
Использованная литература


 [
[