Esperto medico dell'articolo
Nuove pubblicazioni
Sindrome lombare: cos'è?
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
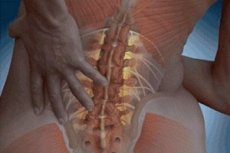
Lombalgia è un termine generico che indica dolore e infiammazione nella regione lombare. Il processo infiammatorio colpisce i dischi intervertebrali, la colonna vertebrale stessa e l'area circostante. Coinvolge anche i tessuti circostanti e le fibre muscolari.
La lombodinia è pericolosa?
Con un trattamento adeguato, le alterazioni che si verificano con la lombalgia sono abbastanza facili da trattare e non rappresentano un grave pericolo, lasciando tracce. Tuttavia, se non trattata o con un trattamento non adeguatamente selezionato, la lombalgia può essere pericolosa a causa della sua progressione costante e intensa, in cui sempre più tessuti sono coinvolti nel processo infiammatorio. È inoltre importante notare che la malattia progredisce molto rapidamente.
La sua pericolosità risiede anche nel fatto che esiste un serio rischio di coinvolgimento del liquido cerebrospinale nel processo infiammatorio-infettivo, che può sfociare nella sua infezione e nella diffusione dell'infezione in tutto il canale spinale, compresa l'area cerebrale. Ciò può sfociare in un processo infiammatorio-infettivo nell'area cerebrale. Una conseguenza frequente della lombalgia è la mielite (infiammazione delle meningi) e l'ictus (emorragia cerebrale).
Può anche verificarsi un processo infiammatorio e reumatico generalizzato, accompagnato da danni al tessuto connettivo e muscolare. In questo caso, il muscolo cardiaco è spesso coinvolto nel processo reumatico, che può portare a difetti cardiaci, allo sviluppo di gravi danni al muscolo cardiaco, fino a difetti cardiaci e insufficienza cardiaca.
Epidemiologia
Secondo le statistiche, la lombalgia colpisce una persona su dieci in forma grave e piuttosto pronunciata. Il più delle volte si manifesta in inverno, periodo in cui il corpo è al massimo della sua indebolimento, e si verificano anche frequenti casi di ipotermia. Questa condizione comporta dolore nella regione lombare. Al primo posto per frequenza della lombalgia si trovano i pazienti che conducono uno stile di vita sedentario e inattivo, così come coloro che hanno una storia di malattie dell'apparato muscolo-scheletrico. Al secondo posto, per quanto strano possa sembrare, ci sono gli atleti, che, al contrario, subiscono un eccessivo stress a carico del sistema osseo e muscolare, si sentono sovraccarichi e sovrallenati, oltre a subire frequenti infortuni e lesioni. Al terzo posto ci sono gli anziani, in particolare coloro che soffrono di artrite acuta e cronica, osteocondrosi e radicolite. Al quarto posto ci sono le persone che hanno sofferto di malattie infettive, che si sottopongono a chemioterapia o radioterapia. Al quinto posto ci sono i bambini di età inferiore a un anno e i neonati con anomalie genetiche del sistema motorio.
Le cause lumbalgia
Le cause possono essere molteplici e, nella maggior parte dei casi, sono strettamente individuali. Ad esempio, la lombalgia può essere conseguenza di stress frequente, sovraccarico nervoso e mentale, nonché conseguenza dello sviluppo di malattie allergiche, infettive e infettivo-allergiche. Spesso, il dolore nella regione lombare si sviluppa in concomitanza con ipotermia generalizzata del corpo, infiammazione di muscoli e tessuti con il coinvolgimento di altri tessuti nel processo infiammatorio.
Spesso la malattia è cronica, manifestandosi a un certo punto sotto forma di attacchi acuti di sindrome dolorosa. Allo stesso tempo, è spesso un fattore concomitante a malattie infiammatorie delle vie respiratorie superiori e inferiori, malattie nervose e insufficienza cardiaca. Si manifesta spesso durante la gravidanza e l'allattamento. Anche altri tessuti e organi possono essere coinvolti nel processo infiammatorio.
Spesso, il dolore nella regione lombare è causato da un lavoro pesante (fisico), da un carico distribuito in modo non corretto, da un sovraccarico eccessivo della regione lombare. Spesso la causa è un'infezione batterica o virale che accompagna il processo infiammatorio. Un ruolo importante nel mantenimento dell'infiammazione è svolto dall'infezione da citomegalovirus, dall'herpes, da infezioni batteriche, da streptococco. Meno frequentemente, da stafilococco. Spesso, la lombalgia è causata da una malattia infettiva contratta di recente, inclusa la tonsillite.
Talvolta si sviluppa una lombalgia congenita, geneticamente determinata, che si sviluppa durante il periodo di sviluppo intrauterino ed è successivamente conseguenza di varie patologie dell'apparato muscolo-scheletrico, del suo sottosviluppo e dell'eccessiva attività fisica. La causa può anche essere un'infezione intrauterina e postnatale del feto, con ulteriore progressione dell'infezione lungo la colonna vertebrale e il resto del corpo.
Osteocondrosi
Si tratta di una malattia infiammatoria della colonna cervicale, in cui non solo le vertebre stesse, ma anche la regione intervertebrale sono coinvolte nel processo infiammatorio. Un'altra caratteristica di questa malattia è la deposizione intensiva di nevi nei dischi intervertebrali, che causa dolore e rigidità. Si verifica principalmente in concomitanza con uno stile di vita sedentario, con andatura scorretta, postura scorretta e permanenza prolungata nella stessa posizione.
Lombalgia sullo sfondo della dorsopatia
Si tratta di una sindrome dolorosa di origine infiammatoria, il cui principale fattore eziologico è considerato la mobilità insufficiente, la violazione dell'igiene e della routine quotidiana, che comporta un processo infiammatorio e infettivo. Le strutture ossee e muscolari, comprese le vertebre e i dischi intervertebrali, sono coinvolte in questo processo. Il rischio è che anche le fibre nervose possano essere coinvolte nel processo infiammatorio, contribuendo ad aumentare il dolore, che si diffonde intensamente lungo le fibre nervose. Il processo può manifestarsi con gravi attacchi di dolore, alternati a una sensazione di bruciore e calore nella zona interessata.
Lombalgia post-traumatica
Come suggerisce il nome, si tratta di una lombalgia che si sviluppa in risposta a un trauma. Si tratta cioè di una sindrome dolorosa grave nella regione lombare che si sviluppa in seguito a un trauma che colpisce la regione lombare. Qualsiasi fattore di elevata intensità e forza può essere traumatico. Può trattarsi di un fattore meccanico di natura lesiva (una caduta, una forte spinta, una pressione, uno sfregamento meccanico). Spesso, questo dolore si manifesta a seguito di una rapida violenza contro la regione lombare della colonna vertebrale.
Secondo le statistiche, questa è spesso la conseguenza di una caduta, un colpo, un danno da veicolo. Può verificarsi a causa della flessione dell'osso e della colonna vertebrale con superamento del limite di elasticità, con forte compressione e rottura, torsione e schiacciamento. Un posto speciale è occupato dalla lombalgia, causata dall'effetto traumatico di processi patologici dell'osso, in particolare da fragilità congenita, infiammazione purulenta, rachitismo, sifilide, tubercolosi.
Fattori di rischio
Il gruppo a rischio comprende persone che soffrono spesso di raffreddori e malattie infettive, così come coloro che assumono antibiotici e chemioterapie. Un gruppo speciale è costituito da persone che sono spesso esposte a traumi e sottopongono la parte bassa della schiena a carichi fisici intensi. Anche le persone affette da disbiosi, così come in presenza di focolai di infezione (batterica, virale), presentano un rischio significativo di contrarre la lombalgia. Il rischio aumenta anche in presenza di malattie acute o croniche dell'apparato muscolo-scheletrico, tra cui osteocondrosi, artrite e borsite. Il rischio è elevato anche in presenza di malattie dei nervi e del sistema nervoso.
 [ 6 ]
[ 6 ]
Patogenesi
La patogenesi si basa sullo sviluppo di processi patologici nella colonna lombare. Ciò può comportare un'interruzione della normale circolazione sanguigna, un'alterazione dell'innervazione e un'alterazione dei processi metabolici nella regione lombare. Può inoltre verificarsi il deposito di sali e calcoli tra le vertebre e il rilascio di materiale intervertebrale nello spazio tra due vertebre. Gradualmente, si sviluppa il processo infiammatorio, l'infezione progredisce, il che comporta la progressione della malattia, la sua diffusione e la formazione di nuovi focolai infettivi.
Sintomi lumbalgia
I primi segni di lombalgia, che indicano lo sviluppo della lombalgia, sono forti dolori. Di solito sono accompagnati da disfunzioni (rigidità, dolore durante i movimenti e, in caso di lesioni e danni gravi, incapacità di stare in piedi e altre disfunzioni della colonna vertebrale). Talvolta possono comparire ematomi e gonfiore dei tessuti.
Forme
Esistono diverse fasi di sviluppo della lombalgia. Ricercatori e medici ne distinguono essenzialmente tre.
Nella prima fase, si avverte una sensazione di pressione e fastidio nella regione lombare. Può comparire un dolore moderato rimanendo a lungo nella stessa posizione, durante il sonno prolungato. Di solito è piuttosto difficile raddrizzarsi al mattino, e si avverte un dolore acuto e lancinante quando si cerca di alzarsi, con movimenti bruschi e distratti.
Nella seconda fase, il dolore si intensifica e diventa piuttosto persistente. Durante il giorno, può presentarsi un dolore costante e doloroso che si attenua con un'attività fisica moderata e si intensifica con movimenti bruschi e tentativi di alzarsi. Di norma, in questa fase, il dolore è forte al mattino, mentre la sera e durante il giorno si attenua. Sempre in questa fase, il dolore si irradia bruscamente a glutei, cosce e persino stinchi.
Nella terza fase, il dolore colpisce principalmente tutta la parte bassa della schiena, nonché la zona del sacro e del coccige, e si irradia in modo piuttosto netto e forte alla zona pelvica, agli arti inferiori e persino alle costole e allo spazio intercostale.
Lombalgia acuta
La fase acuta implica la presenza di un processo infiammatorio nella regione lombare, il coccige. I nervi sono coinvolti e danneggiati meccanicamente nel processo infiammatorio. Il dolore è solitamente acuto, acuto, più pronunciato durante il giorno e anche dopo che la persona è rimasta nella stessa posizione per un lungo periodo. Il dolore acuto non viene praticamente eliminato dall'esercizio fisico, ma richiede un trattamento specifico, come iniezioni e l'uso di rimedi locali. Il più delle volte si utilizzano unguenti, gel, creme e altri farmaci.
 [ 12 ]
[ 12 ]
Lombalgia subacuta
La forma subacuta della malattia è caratterizzata da un decorso relativamente lieve, in cui il dolore si manifesta solo in determinate condizioni. Ad esempio, se una persona è rimasta seduta o sdraiata a lungo senza muoversi, avvertirà dolore. Il dolore è meno acuto, piuttosto sordo, tirante, e si diffonde facilmente alle zone limitrofe. Passa abbastanza rapidamente sotto l'effetto di esercizi fisici mirati alla regione lombare.
 [ 13 ]
[ 13 ]
Lombalgia cronica
Il dolore che si diffonde alle aree adiacenti provoca un intenso formicolio e bruciore. Di norma, l'esacerbazione si verifica sotto l'influenza di vari fattori che scatenano lo sviluppo della malattia. Ad esempio, possono essere grave ipotermia, eccessivo stress nervoso e mentale, intenso sforzo fisico e persino una distribuzione impropria del carico con localizzazione predominante nella regione lombare.
 [ 14 ]
[ 14 ]
Lombalgia moderata
Un indicatore di moderazione è il dolore controllato, che può essere facilmente alleviato con l'aiuto di diversi farmaci e con una corretta attività fisica. Esiste una serie di esercizi specifici mirati a scaricare la parte bassa della schiena. L'esecuzione regolare di esercizi fisici è la chiave per tenere sotto controllo la condizione della parte bassa della schiena e consente di eliminare qualsiasi dolore in un tempo relativamente breve.
Complicazioni e conseguenze
Innanzitutto, il principale effetto collaterale è il dolore, piuttosto intenso e fastidioso per un periodo di tempo piuttosto prolungato. Vale anche la pena notare che esiste un'altra conseguenza spiacevole: l'irradiazione del dolore, l'infiammazione o il danno meccanico al nervo. Gradualmente, un'infiammazione asettica può diffondersi nella zona interessata, ma a volte può svilupparsi un normale processo infiammatorio, accompagnato da infezione.
Vale la pena preoccuparsi anche della possibilità di processi degenerativi, che sono accompagnati da disturbi della conduzione, infiammazione dei nervi e infiammazione delle guaine mieliniche.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ]
Esacerbazione
Si verifica principalmente in primavera e in autunno, poiché è in questo periodo che si verificano la maggior parte delle infiammazioni. Ciò è dovuto al fatto che questo periodo è accompagnato dal massimo indebolimento dell'organismo, dei meccanismi di difesa e della resistenza.
Si manifesta sotto l'influenza di vari fattori sfavorevoli sull'organismo: stress eccessivo, sovraffaticamento, aumento del carico corporeo. Molto spesso, una riacutizzazione si verifica in estate, quando una persona svolge diverse attività fisiche, nuota in un fiume, fa il bagno, prende il sole su terreni freddi, si congela, si verifica un brusco sbalzo di temperatura - dopo aver preso il sole, ci si immerge nell'acqua fredda di un fiume. La mancanza di rispetto della routine quotidiana, una cattiva alimentazione, l'abuso di alimenti non dietetici, l'alcol: tutti questi possono essere i fattori che scatenano una riacutizzazione.
Va inoltre notato che le riacutizzazioni sono piuttosto comuni anche in inverno, soprattutto in caso di gelo intenso (dovute a ipotermia, correnti d'aria, raffreddori, vento pungente). Le riacutizzazioni si verificano spesso anche a causa di stress, tensione nervosa e mentale.
Remissione
Caratterizzato da uno stato di relativa calma, con conseguente miglioramento delle condizioni. Si verifica quasi sempre in caso di patologie croniche. Dopo la guarigione di un attacco acuto di lombalgia, si può verificare una remissione piuttosto lunga. Il trattamento con farmaci specifici, così come le iniezioni di antidolorifici, di solito portano a una remissione.
Se questa condizione non viene mantenuta con una speciale terapia di supporto, farmaci preventivi e procedure fisioterapiche, la remissione può rapidamente evolversi in una nuova riacutizzazione. Ma se si mantiene un regime di questo tipo, la remissione può durare a lungo, da diversi mesi a diversi anni. Sono noti casi in cui, dopo l'inizio della remissione, non si sono verificate più riacutizzazioni e la persona ha vissuto per decenni senza nuovi attacchi, sebbene a causa di varie circostanze la diagnosi non sia stata definitivamente rimossa.
Lombalgia persistente
Questa condizione può anche essere piuttosto persistente. Il dolore di solito non viene alleviato da farmaci o pomate. Tuttavia, affinché la lombalgia persistente non diventi cronica, è necessario un trattamento obbligatorio. Nella maggior parte dei casi, è necessario il ricovero ospedaliero, poiché il trattamento ospedaliero è inefficace.
Lombalgia ricorrente
Spesso la lombalgia guarisce completamente e dopo poche settimane si ripresenta. Tale ricomparsa della malattia dopo un miglioramento delle condizioni è chiamata recidiva. In questo caso, in caso di recidiva, è necessario un trattamento. Se possibile, è necessario un trattamento complesso, che potrebbe richiedere anche il ricovero ospedaliero (poiché questa è la forma di trattamento più efficace e complessa). È importante sottolineare che il trattamento di una recidiva deve essere affrontato con la massima serietà, poiché se non curato immediatamente, la malattia può diventare cronica.
Diagnostica lumbalgia
Non appena avvertite un dolore acuto, contattate un neurologo o un chirurgo. Un neurologo effettuerà un esame obiettivo e controllerà i principali riflessi. È importante anche consultare un chirurgo, che nella maggior parte dei casi palpa la patologia, ne determina la causa e la patogenesi. Se questi specialisti non sono disponibili, un traumatologo o un ortopedico possono fornire assistenza.
Innanzitutto, una diagnosi di qualità è fondamentale, poiché aiuterà a formulare la diagnosi corretta e a scegliere il trattamento migliore. Senza una diagnosi, è impossibile scegliere un trattamento e, di conseguenza, curare una persona. Pertanto, l'ideale è rivolgersi a un buon diagnosta. Tuttavia, nel nostro Paese, la pratica di rivolgersi a un diagnosta non è ancora sufficientemente diffusa. Questo schema è diffuso principalmente negli Stati Uniti e in Europa: quando una persona si rivolge a un unico medico che esegue una visita completa e formula una diagnosi univoca basata sui dati di diversi esami, esami e sull'analisi di tutti i risultati ottenuti e delle informazioni disponibili.
In casi estremi, se la clinica non dispone di specialisti in tali aree, vale la pena contattare un terapeuta, che vi indirizzerà agli specialisti necessari. In questi casi, viene quasi sempre prescritta una consulenza con un chirurgo e un neurologo.
Di solito la diagnosi si basa sui risultati dell'esame: dolore intenso. Si nota una diminuzione dei riflessi principali. Innanzitutto, è possibile diagnosticare una violazione del riflesso del ginocchio, una compromissione del normale funzionamento del tendine d'Achille e l'assenza dei riflessi corrispondenti. Si osservano i sintomi di Lasègue.
Diagnostica strumentale
È impossibile fare a meno dell'uso di metodi di ricerca strumentali. I metodi principali sono l'esame radiografico, la risonanza magnetica e la risonanza magnetica per immagini (RMI). Si tratta di metodi che consentono di determinare la causa dell'esatta localizzazione della patologia nel modo più accurato possibile e in tempi relativamente brevi.
Gli obiettivi principali di questo studio sono determinare a quale livello (sezione della colonna vertebrale) si è verificato il pizzicamento. Viene eseguito un esame radiografico. TC e RM vengono utilizzate in relazione all'area interessata.
A volte può essere necessaria l'elettroneuromiografia: non vengono determinate tanto le cause, quanto la compromissione della capacità contrattile dei muscoli. Registra come e a quale velocità/intensità passano gli impulsi nervosi.
Test
I metodi di laboratorio sono inefficaci e raramente utilizzati per diagnosticare la lombalgia. Almeno, i metodi standard come gli esami del sangue clinici e biochimici non forniscono un quadro accurato della patologia. Tuttavia, a volte questi metodi di ricerca possono essere necessari. Ad esempio, se una radiografia o una tomografia mostrano un intrappolamento e una compressione di un nervo, gli esami possono determinare esattamente la causa della compressione. Ad esempio, un esame del sangue biochimico può essere utilizzato per identificare un tumore e determinarne la posizione. Un esame del sangue clinico di routine viene spesso utilizzato per determinare la presenza di un processo infiammatorio. Inoltre, con l'aiuto di questi esami, è possibile determinare il tipo di infiammazione in atto: settica o asettica.
In caso di sospetto di un processo infiammatorio settico, dello sviluppo di un processo infettivo o di sospetta presenza di processi degenerativi, si procede all'esame del liquido cerebrospinale. Viene prelevata una puntura, dopodiché vengono eseguiti ulteriori esami microbiologici e microscopici. Viene inoltre eseguita una coltura batteriologica per un'ulteriore identificazione del processo infiammatorio e della presenza di infezione.
 [ 24 ]
[ 24 ]
Diagnosi differenziale
La diagnosi differenziale si basa sulla necessità di differenziare diverse patologie che presentano caratteristiche simili alla lombalgia stessa. Per la differenziazione si utilizzano principalmente metodi di ricerca strumentale.
Toracalgia
Questa diagnosi implica la compressione di un nervo nella colonna toracica. Il sintomo principale è il dolore. Il più delle volte, la toracalgia è accompagnata anche da nevralgia nelle zone intercostali.
Cervicalgia
Una lesione simile interessa la colonna cervicale (il nervo cervicale è danneggiato) e anche le aree circostanti. È necessario un trattamento obbligatorio, poiché i danni alla colonna cervicale possono portare a un aumento della pressione sanguigna e allo sviluppo di ipertensione persistente. Si può anche osservare lo sviluppo di osteocondrosi cervicale. Inoltre, la cervicalgia è accompagnata da una violazione della pressione sanguigna e della circolazione cerebrale, che può portare a cambiamenti ipossici nel cervello.
 [ 25 ]
[ 25 ]
Chi contattare?
Trattamento lumbalgia
Il trattamento della lombalgia si divide in terapia acuta, volta a eliminare il processo infiammatorio acuto, e terapia di mantenimento, utilizzata durante la fase di remissione e durante la fase di stabilizzazione della patologia cronica. Talvolta la terapia di mantenimento viene utilizzata a scopo preventivo, prevenendo lo sviluppo di lombalgia e sciatica in futuro.
Prevenzione
La prevenzione si basa sull'evitare l'ipotermia, le correnti d'aria, l'esercizio fisico regolare, uno stile di vita attivo, il rispetto delle norme igieniche quando si è seduti a tavola e quando si rimane nella stessa posizione per lungo tempo. È inoltre importante mangiare correttamente e includere la quantità necessaria di vitamine e minerali nella dieta.
 [ 26 ]
[ 26 ]
Previsione
Se la causa viene identificata tempestivamente e viene eseguito il trattamento necessario, la prognosi della lombalgia sarà favorevole. È fondamentale seguire le raccomandazioni del medico. Il trattamento sarà lungo e complesso. È necessario essere pazienti e seguire scrupolosamente tutte le raccomandazioni del medico. Se si ritarda la diagnosi e il trattamento, la prognosi può essere imprevedibile, portando persino alla disabilità.
Congedo per malattia
Tutto dipende da come ci si sente, dalla gravità della malattia e dal trattamento. Quindi, se la malattia è lieve e non richiede cure specifiche o ricovero ospedaliero, potrebbe essere concesso un congedo per malattia di 5-7 giorni, poiché a causa del dolore intenso, la capacità lavorativa è ancora limitata.
Nei casi moderati e gravi della malattia, potrebbero essere necessari trattamenti più intensi e persino il ricovero ospedaliero. In questo caso, il congedo per malattia può essere concesso per un periodo da 7 giorni a 2-3 mesi. Nei casi gravi che richiedono trattamenti più intensi, ricovero ospedaliero e ulteriore riabilitazione, il congedo per malattia può essere richiesto fino a 7 mesi. In seguito, il medico di solito raccomanda di cambiare tipo di attività, optando per un lavoro più semplice che non richieda un'attività fisica intensa o che non comporti ipodinamica.
Accettano nell'esercito persone con la lombalgia?
È impossibile dare una risposta univoca, poiché la decisione viene presa dalla commissione caso per caso. In questo caso, vengono analizzati una serie di fattori concomitanti, le caratteristiche del decorso della malattia, il trattamento e la prognosi. Sono noti casi in cui la lombalgia non ha rappresentato un ostacolo al servizio militare. Esistono anche casi in cui una persona è stata dichiarata inabile al servizio militare.

