Esperto medico dell'articolo
Nuove pubblicazioni
Tipi di pleuropolmonite
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
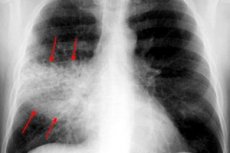
La polmonite è classificata in base al grado di danno polmonare. Se il processo infiammatorio colpisce solo i lobi, senza diffondersi ai vasi e agli alveoli, si parla di pleuropolmonite, o polmonite lobare, una malattia infettiva che può essere causata da virus, microbi o funghi. A loro volta, esistono diversi tipi di pleuropolmonite, che possono essere identificati solo da uno specialista.
Oggigiorno, esistono diverse pleuropolmoniti che differiscono per alcune caratteristiche. Tale classificazione è necessaria, innanzitutto, per la scelta ottimale del trattamento della malattia.
Forme
La classificazione dei vari tipi di pleuropolmonite si basa su segni clinici, eziologici e di altro tipo. Ad esempio, si distinguono pleuropolmonite da aspirazione, post-traumatica, post-operatoria, nonché pleuropolmonite virale, batterica, fungina, ecc. Consideriamo i tipi principali di pleuropolmonite, le loro caratteristiche e le principali caratteristiche.
Pleuropolmonite infettiva
Molti tipi di pleuropolmonite differiscono a seconda dell'agente infettivo. L'identificazione dell'infezione è obbligatoria, poiché da essa dipendono il regime terapeutico, i metodi e i farmaci utilizzati. La pleuropolmonite infettiva è classificata come segue:
- La pleuropolmonite virale è causata da virus e può essere una complicanza di un trattamento inadeguato o non trattato dell'influenza o di infezioni respiratorie virali acute. Meno frequentemente, si tratta di un'infezione primaria. Dal punto di vista diagnostico, è difficile identificare il virus nella pleuropolmonite, pertanto per il trattamento vengono spesso prescritti agenti antivirali ad ampio spettro d'azione, oltre a vari farmaci sintomatici.
- La polmonite da Mycoplasma si verifica quando un particolare tipo di microrganismo, chiamato micoplasma, penetra nel tessuto polmonare. Questa malattia si riscontra più spesso durante l'infanzia e l'adolescenza. Può manifestarsi in forma latente, senza sintomi specifici, ma risponde bene al trattamento con farmaci antibatterici.
- La polmonite fungina e la pleuropolmonite possono essere causate da vari tipi di infezione, inclusi patogeni fungini. La pleuropolmonite fungina viene diagnosticata solo dopo una diagnosi completa, poiché i sintomi clinici di questo tipo di malattia sono solitamente scarsi, i segni sono sfumati e poco chiari e spesso non corrispondono alle classiche manifestazioni del danno microbico. La malattia può essere causata da muffe, Candida, funghi dimorfici endemici e pneumocisti. Il più delle volte, il "colpevole" è la Candida albicans, così come l'aspergillosi o lo pneumocisti, ovvero un'infezione concentrata nel tessuto polmonare. I patogeni possono penetrare nell'apparato respiratorio sia da focolai esterni che da altri focolai micotici presenti nel corpo umano. Ad esempio, la Candida è una componente permanente della microbiocenosi cutanea e mucosale, ma in determinate circostanze può essere attivata e diventare patogena: di conseguenza, si sviluppa la pneumomicosi. Il trattamento dell'infezione fungina nei polmoni è a lungo termine, con un potente trattamento antimicotico.
- La pleuropolmonite da actinobacillosi è causata dall'Actinobacillus, un bastoncello pleomorfo Gram-negativo che forma una capsula. Questa malattia colpisce solo i ruminanti: bovini, suini e, meno frequentemente, ovini. Altri animali e l'uomo sono immuni all'infezione e non si ammalano. In precedenza, prima del 1983, la malattia era chiamata "pleuropolmonite da Haemophilus": attualmente, questo termine è considerato obsoleto, poiché l'agente patogeno, precedentemente classificato come appartenente al genere Haemophilus, è stato ora spostato al genere Actinobacillus.
Un altro termine prevalentemente veterinario è "pleuropolmonite contagiosa". Si riferisce a una forma di polmonite particolarmente contagiosa, facilmente trasmissibile da un animale all'altro, causando una malattia diffusa. L'agente eziologico è solitamente il Mycoplasma mucoides. Gli animali guariti dalla pleuropolmonite contagiosa diventano immuni all'infezione.
Pleuropolmonite ascessuale
Quando si parla di pleuropolmonite ascessuale, si intende la presenza di focolai di distruzione infettiva purulento-necrotica del polmone. Si tratta di molteplici aree purulento-necrotiche di decomposizione tissutale, in cui non esiste un confine netto con il tessuto polmonare sano. A causa della presenza di processi distruttivi caratteristici, molti specialisti chiamano questa malattia "pleuropolmonite distruttiva".
Nei polmoni si formano zone di fusione tissutale di tipo confluente. Il principale agente eziologico della patologia è considerato lo Staphylococcus aureus, ma si riscontrano anche danni da Klebsiella e altri enterobatteri, nonché da streptococco emolitico, pneumococco e microbi anaerobi.
Si ritiene che la causa più comune dello sviluppo di pleuropolmonite ascessuale sia l'aspirazione di secrezioni orofaringee e la presenza di focolai di infezione purulenta all'interno del corpo adiacenti ai vasi linfatici e sanguigni.
I sintomi della malattia sono simili a quelli della polmonite totale.
Pleuropolmonite acquisita in comunità
La pleuropolmonite acquisita in comunità è uno dei tipi di processi infiammatori polmonari in cui l'agente infettivo penetra nell'apparato respiratorio al di fuori di un ospedale o di altre strutture mediche e preventive. Questa forma di pleuropolmonite può essere batterica o virale e la via di trasmissione è aerea.
Nella maggior parte dei pazienti la reazione infiammatoria si scatena dopo un'infezione virale respiratoria acuta non trattata o un'infezione influenzale, una tracheite o una bronchite.
Il patogeno entra nei polmoni per via discendente, ovvero dalle vie respiratorie superiori. Se le difese immunitarie si indeboliscono, diventa difficile per l'organismo superare nuovi focolai infiammatori. Di conseguenza, l'infezione si insedia nel tessuto polmonare e si sviluppa una pleuropolmonite acuta.
Spesso, i pazienti con pleuropolmonite acquisita in comunità presentano già diverse patologie respiratorie croniche, come la bronchite cronica. La malattia si attiva quando si verificano determinate condizioni, ovvero quando il sistema immunitario è indebolito. Se il trattamento viene ritardato o ignorato, può svilupparsi una pleuropolmonite.
Polmonite ipostatica
Una forma particolare della malattia è la pleuropolmonite ipostatica, prevalentemente secondaria. Il più delle volte, la malattia si sviluppa a causa di una prolungata stagnazione della circolazione sanguigna nel piccolo apparato circolatorio, che dovrebbe garantire il trofismo del tessuto polmonare. La compromissione del flusso sanguigno porta all'accumulo di prodotti di intossicazione nei polmoni. Si forma un espettorato viscoso, in cui si moltiplicano attivamente microrganismi, solitamente streptococchi e stafilococchi, che causano un nuovo processo infiammatorio.
La pleuropolmonite ipostatica o congestizia si manifesta solitamente in pazienti che sono rimasti sdraiati per lungo tempo e non sono in grado di muoversi e condurre una vita normale a causa di lesioni o patologie somatiche. Pertanto, le patologie primarie possono essere infarti, ictus, diabete, oncopatologie, ecc. Una posizione orizzontale prolungata peggiora il flusso sanguigno e causa congestione tissutale.
Tipi di pleuropolmonite a seconda dell'estensione della lesione
Il polmone destro è diviso in tre lobi, quello sinistro in due. A sua volta, ogni lobo è suddiviso in segmenti, zone parenchimatose ventilate da un bronco segmentale e da un ramo specifico dell'arteria polmonare.
Quando la reazione infiammatoria è localizzata in un solo lobo polmonare, si parla di pleuropolmonite lobare, mentre in entrambi i lobi si parla di pleuropolmonite bilobare. Si distingue anche tra pleuropolmonite lobare monolaterale e bilaterale. Il quadro clinico e le misure terapeutiche sono simili ad altri tipi di malattia.
Inoltre, gli specialisti hanno identificato i seguenti tipi di patologia lobare:
- pleuropolmonite segmentale – caratterizzata da danno a un segmento del lobo polmonare;
- pleuropolmonite polisegmentale: indica danni a più segmenti lobari contemporaneamente;
- La pleuropolmonite del lobo superiore può essere sia destra che sinistra e indica un danno al lobo superiore del polmone;
- la pleuropolmonite del lobo inferiore può essere anche destra o sinistra, a seconda della localizzazione del processo patologico;
- la pleuropolmonite del lobo medio è un processo infiammatorio che interessa il lobo medio del polmone destro (nel polmone sinistro il lobo medio è assente);
- totale – si verifica con danno all’intero campo polmonare (tutti i lobi del polmone destro e sinistro);
- pleuropolmonite subtotale: in questa forma è tipico il danno a entrambi i lobi di un polmone;
- la pleuropolmonite focale indica una chiara localizzazione del focolaio infiammatorio, senza diffusione ai tessuti vicini;
- la pleuropolmonite sottopleurica è un processo infiammatorio localizzato nella regione sottopleurica del polmone;
- pleuropolmonite basale - caratterizzata da una reazione infiammatoria nella parte inferiore del polmone.
Questa classificazione si basa sull'estensione della reazione infiammatoria. La gravità dei sintomi dipende dall'estensione della lesione: più estesa è l'infiammazione, più profondo e vivido è il quadro clinico. [ 1 ]
Pleuropolmonite confluente
Nella forma confluente di pleuropolmonite, i disturbi dolorosi colpiscono contemporaneamente diverse aree del polmone o persino un lobo polmonare. Si osserva un marcato ritardo respiratorio nel lato interessato e i sintomi di insufficienza respiratoria (dispnea, cianosi) aumentano.
La pleuropolmonite confluente è caratterizzata da alterazioni infiltrative, sullo sfondo delle quali si formano zone di infiltrazione compatte e (o) cavità distruttive. Il termine "confluente" indica la fusione di piccoli focolai patologici, multipli o singoli, in formazioni più grandi. Data questa caratteristica dello sviluppo della pleuropolmonite, gli specialisti la considerano una forma relativamente unica di processo infiammatorio polmonare.
Complicazioni e conseguenze
Se le misure terapeutiche sono state prescritte tempestivamente e il trattamento stesso è stato efficace, il decorso della pleuropolmonite di solito perde la sua tipica ciclicità e si interrompe nella fase iniziale dello sviluppo.
Se il processo di riassorbimento dell'essudato viene interrotto, si sviluppano complicanze della pleuropolmonite. In alcuni casi, si verifica la crescita di tessuto connettivo nel focolaio patologico: si verifica carnificazione con successiva cirrosi polmonare. In alcuni pazienti si osservano processi purulenti con distruzione (fusione) dei tessuti, e la pleuropolmonite evolve in un ascesso o in una gangrena polmonare.
Nella pleuropolmonite, si manifesta la forma secca della pleurite con stratificazione fibrinosa e formazione di aderenze. La diffusione linfogena dell'infezione porta allo sviluppo di mediastinite purulenta e pericardite. Se la diffusione microbica avviene attraverso il sistema circolatorio, allora
Focolai purulenti metastatici nel cervello e in altri organi e tessuti: inizia lo sviluppo di meningite purulenta, peritonite, endocardite poliposa-ulcerosa acuta o ulcerosa, artrite purulenta.
I pazienti sono spesso preoccupati per il mancato abbassamento della temperatura durante l'assunzione di antibiotici per la pleuropolmonite: potrebbe essere indicativo dello sviluppo di complicanze? In caso di pleuropolmonite, la temperatura oscilla solitamente tra i 37 e i 38 °C. Con la terapia antibiotica, la temperatura elevata può persistere per 2-3 giorni e, in caso di processo patologico bilaterale, fino a 10-14 giorni (senza superare i 38 °C). Se la temperatura supera il limite di 39-40 °C, ciò indica un aumento della reazione infiammatoria e la perdita della capacità dell'organismo di combattere il patogeno. In tale situazione, il medico dovrebbe rivedere immediatamente la terapia ed eventualmente cambiare l'antibiotico. [ 2 ]
Diagnostica pleuropolmoniti
La visita di un paziente con sospetta pleuropolmonite viene effettuata secondo un piano terapeutico personalizzato predisposto da un medico. In genere, questo piano prevede:
Esami generali del sangue, delle urine, dell'espettorato, biochimica del sangue (determinazione delle proteine totali, elettroforesi proteica, determinazione del contenuto di bilirubina e fibrinogeno);
Coltura dell'espettorato con determinazione della sensibilità della flora batterica alla terapia antibiotica;
Elettrocardiogramma.
La radiografia del torace è quasi sempre il metodo diagnostico di base per tutti i tipi di pleuropolmonite. L'esame viene eseguito in due proiezioni:
- durante la fase di alta marea si osserva un'intensificazione e un arricchimento del quadro polmonare, che si spiega con l'iperemia tissutale;
- il grado di trasparenza è normale o leggermente ridotto;
- si nota un'ombra uniforme e la radice polmonare è leggermente espansa sul lato interessato;
- se la reazione patologica è localizzata nel settore del lobo inferiore, si osserva una ridotta escursione della corrispondente cupola diaframmatica;
- Durante la fase di epatizzazione si rileva una marcata diminuzione della trasparenza del tessuto polmonare (a seconda della zona interessata);
- l'area interessata del polmone è di dimensioni normali o leggermente ingrandita;
- l'intensità dell'ombra aumenta leggermente verso la periferia;
- nelle zone centrali di oscuramento si trovano aree di schiarimento;
- la radice polmonare sul lato interessato è allargata e presenta un'ombra uniforme;
- si osserva la compattazione della pleura adiacente;
- durante la fase di risoluzione si verifica una diminuzione dell'intensità dell'ombra della zona patologicamente alterata;
- l'ombra frammentata si riduce, la radice polmonare si espande.
In caso di sospetto di pleuropolmonite, è preferibile eseguire un esame radiografico completo, piuttosto che una fluorografia standard, considerata un metodo preventivo piuttosto che terapeutico e diagnostico. La polmonite non viene sempre correttamente diagnosticata tramite fluorografia, poiché ciò dipende sia dalla gravità del processo patologico sia dalle condizioni e dalla densità dei tessuti attraversati dai raggi X. Con l'aiuto della fluorografia, è possibile prevenire in anticipo lo sviluppo di polmonite cronica e proteggere da un decorso atipico del processo infiammatorio, tuttavia questa procedura non consente di individuare la localizzazione dell'infiammazione e di valutarne il grado di complessità.
Ai pazienti affetti da qualsiasi tipo di pleuropolmonite si raccomanda di esaminare la funzione respiratoria esterna e, se indicato, di eseguire una puntura pleurica.
La TC multispirale è indicata nei seguenti casi:
- se sono presenti evidenti sintomi clinici di pleuropolmonite, ma non sono presenti anomalie tipiche nell'immagine radiografica;
- se durante la diagnosi di pleuropolmonite vengono rilevati disturbi atipici, come atelettasia ostruttiva, ascesso o infarto polmonare;
- in caso di pleuropolmonite ricorrente, se vengono rilevati infiltrati patologici nella stessa area del polmone;
- in caso di pleuropolmonite prolungata, se gli infiltrati patologici non si risolvono entro un mese.
Ulteriori indagini diagnostiche strumentali possono includere la broncoscopia a fibre ottiche, la biopsia transtoracica e l'aspirazione transtracheale. La presenza di versamento pleurico con la possibilità di eseguire in sicurezza la puntura pleurica è un'indicazione all'esame del liquido pleurico. [ 3 ]
In ogni fase della pleuropolmonite viene eseguita obbligatoriamente l'auscultazione:
- nella fase di marea si notano debolezza della respirazione vescicolare e crepitio;
- nella fase di epatizzazione è possibile udire un respiro sibilante chiaro a bolle fini, con aumento della broncofonia;
- Anche nella fase di risoluzione è presente il crepitio.
Diagnosi differenziale
Diversi tipi di pleuropolmonite vengono solitamente differenziati dalla broncopolmonite tubercolare (polmonite caseosa). Tale diagnosi è particolarmente difficile nei casi in cui la pleuropolmonite colpisce i lobi superiori e la tubercolosi quelli inferiori: infatti, nella fase iniziale, la tubercolosi non si manifesta con micobatteri nell'espettorato e i segni clinici e radiologici di queste patologie sono molto simili. Talvolta è possibile formulare una diagnosi corretta di tubercolosi se si riscontra un tipico esordio precoce della malattia: debolezza precoce, aumento della sudorazione, affaticamento costante e immotivato. La pleuropolmonite è caratterizzata da uno sviluppo acuto dei sintomi, tra cui un forte aumento della temperatura, dolore toracico e tosse con espettorato. Per quanto riguarda l'infiltrato tubercolare, differisce dalla pleuropolmonite per i suoi contorni netti.
Gli esami del sangue nei pazienti affetti da tubercolosi mostrano leucopenia su uno sfondo di linfocitosi, mentre una leucocitosi significativa e una VES accelerata sono tipiche della pleuropolmonite.
Un'ulteriore conferma della tubercolosi è rappresentata dai test alla tubercolina (+).
Si distinguono inoltre vari tipi di pleuropolmonite dal cancro broncogeno e dall'embolia polmonare a piccoli rami.

