Esperto medico dell'articolo
Nuove pubblicazioni
Tipi di streptoderma: sintomi e peculiarità del decorso delle varie forme della malattia
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
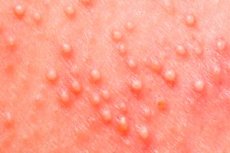
Streptodermia è un termine collettivo che i medici usano per descrivere una varietà di tipi e forme di patologia cutanea causata da infezione streptococcica. Diversi tipi di streptodermia presentano sintomi, caratteristiche del decorso e modalità di sviluppo caratteristici. E poiché lo streptodermia è considerato una malattia della pelle, ma i rappresentanti di sessi diversi presentano caratteristiche cutanee proprie, quando si considera la predisposizione all'insorgenza di determinati tipi di malattia streptococcica, è necessario tenere conto anche delle differenze di genere. Sebbene, senza dubbio, il ruolo decisivo spetti ancora all'immunità umana.
Le malattie accomunate dal termine generale " streptodermia " possono differire per la presenza o l'assenza di una superficie essudativa, le caratteristiche dei singoli elementi dell'eruzione cutanea, le dimensioni dei focolai patologici e la velocità della loro diffusione, la durata del trattamento, la presenza o l'assenza di fattori che complicano il decorso della malattia, ecc. Per questo motivo, nella classificazione dello streptodermia, si possono considerare diversi gruppi, che combinano determinati tipi e forme di patologia streptococcica.
Presenza di essudato
Considerando i vari tipi di streptoderma e le loro manifestazioni, i medici sono giunti alla conclusione che l'infezione streptococcica sulla superficie cutanea può comportarsi in modo diverso. Nella maggior parte dei casi, questo concetto nascondeva una lesione cutanea con il caratteristico aspetto di vesciche con un liquido torbido giallastro sulla superficie cutanea - flittena, attorno alla quale si osserva un bordo rosso di infiammazione.
Questo tipo di malattia era chiamato streptoderma piangente. La malattia è più tipica delle persone con pelle delicata, cioè bambini e donne, così come dei rappresentanti del sesso forte la cui pelle non è diventata ruvida a causa del sole e del vento.
Gli elementi infiammatori formati dall'accumulo di batteri e dei loro prodotti di scarto, nello streptoderma umido, possono essere localizzati in diverse parti del corpo, tra cui le pieghe ungueali, gli angoli delle labbra, il perineo e i genitali, nonché la cavità orale.
Questo tipo di streptoderma è chiamato "trapianto" per la comparsa di vesciche piene di liquido sul corpo, che successivamente si rompono, formando una "trapianto". Successivamente, al posto delle vesciche scoppiate, si formano dense croste gialle.
Nelle persone con pelle spessa e indurita (più spesso negli uomini), lo streptoderma può manifestarsi in modo diverso, simile al lichene bianco. Con questo tipo di malattia, compaiono sulla pelle lesioni biancastre o leggermente rosate, di forma rotonda regolare o irregolare, di dimensioni fino a 5 cm, ricoperte da epidermide desquamata. Si tratta di streptoderma secco.
Si chiama secca perché non presenta una superficie essudante. A parte le pellicole desquamative grigio-bianche o grigio-giallastre sulla pelle, non presenta altre manifestazioni di infezione streptococcica. In altre parole, si tratta di streptoderma senza vesciche e croste ruvide e gialle.
I focolai di infezione nello streptococco secco sono localizzati principalmente sul viso e dietro le orecchie, motivo per cui la malattia è talvolta chiamata "lichen semplice del viso". Tuttavia, non deve essere confusa con la vitiligine o la pitiriasi versicolor, i cui agenti causali non sono batteri streptococchi, bensì funghi. Nonostante alcune somiglianze nelle manifestazioni, i sintomi della malattia presentano alcune differenze (per la vitiligine e la pitiriasi versicolor di origine fungina, il prurito non è tipico; inoltre, la localizzazione di quest'ultima raramente interessa il viso o la testa). L'agente causale della malattia può essere facilmente identificato analizzando il raschiamento.
Il nome medico per la varietà secca della malattia della pelle causata dallo streptococco è streptoderma eritematoso-squamoso. Questo tipo di patologia è considerato una forma lieve della malattia, poiché colpisce principalmente gli strati superficiali dell'epidermide, il che è più probabile se la pelle è ruvida e spessa.
Tuttavia, le statistiche mostrano che il semplice lichen del viso viene spesso diagnosticato nei bambini, se l'immunità del bambino è in grado di inibire la penetrazione dell'infezione negli strati profondi dell'epidermide o se la malattia è stata provocata da un piccolo numero di batteri.
Lo sviluppo della malattia è facilitato dalla pelle screpolata o secca del viso, che può causare microlesioni, scarsa igiene e scarsa idratazione dopo il lavaggio, soprattutto prima di uscire. Attraverso le microlesioni, i batteri penetrano negli strati superiori dell'epidermide, dove si sviluppa il processo patologico.
La varietà di tipi di streptoderma piangente
Osservando le statistiche relative allo streptoderma, si può osservare che la stragrande maggioranza dei pazienti con questa diagnosi sono bambini. Il numero di casi registrati di piodermite streptococcica nei bambini di età inferiore ai 15 anni è stimato a 111 milioni. [ 1 ] La pelle dei bambini ha caratteristiche strutturali proprie, quindi è più delicata e sottile. Su di essa si manifestano facilmente danni di ogni tipo, inoltre i batteri hanno la capacità di moltiplicarsi non solo negli strati superficiali. Non sorprende che durante l'infanzia vengano solitamente diagnosticate forme essudanti della malattia.
Negli adulti, l'infezione cutanea da streptococco viene diagnosticata meno frequentemente, ma si ritiene che le donne siano più soggette alla forma essudante della malattia, mentre gli uomini con la pelle più ruvida sono più soggetti alla forma secca.
Lo streptoderma essudante, noto anche come impetigine streptococcica essudante, è il tipo più comune di streptoderma nelle persone con pelle delicata e sensibile. Questa categoria include bambini e donne, sebbene a volte questa forma della malattia possa essere diagnosticata anche negli uomini, a livello delle unghie, delle mucose e delle aree con pelle meno ruvida.
La malattia si manifesta con la formazione di piccole macchie separate di colore rosa brillante o rosso sulla pelle, che nel giro di poche ore si trasformano in vesciche con un bordo infiammatorio. Inizialmente all'interno delle vesciche è visibile un essudato trasparente e le vesciche stesse rimangono tese per un certo tempo. Sembra che possano scoppiare in qualsiasi momento, ma in realtà, dopo un po' di tempo, le vesciche diventano più morbide e il liquido al loro interno diventa più torbido e acquisisce una tinta giallastra. [ 2 ], [ 3 ]
Esistono due opzioni per risolvere il problema. Le vesciche si seccano e formano delle croste, oppure si aprono spontaneamente (al loro posto sono visibili erosioni con contenuto purulento). Successivamente, le erosioni si restringono, ricoprendosi di una crosta che si stacca con il tempo, lasciando una macchia rosa. Dopo un po', la macchia scompare senza lasciare traccia.
Lo streptoderma piangente, essendo il tipo più comune di malattia streptococcica che colpisce la pelle, può essere suddiviso in diversi sottotipi a seconda della localizzazione dei focolai patologici con flitteni e della natura della malattia.
Consideriamo i diversi tipi di streptoderma piangente dal punto di vista dei loro sintomi, della localizzazione e delle caratteristiche del decorso della malattia:
Impetigine a fessura
Si tratta di un tipo di streptoderma localizzato agli angoli della bocca (altrimenti noto come stomatite angolare). La malattia si sviluppa come qualsiasi altro tipo di impetigine streptococcica. Inizialmente, arrossamento e irritazione sono visibili agli angoli della bocca, poi si formano piccole vesciche ovali, dopodiché rimangono dolorose screpolature sulla pelle.
L'impetigine fecale si sviluppa solitamente nei pazienti che sono abituati a dormire con la bocca aperta, per cui gli angoli delle labbra sono costantemente inumiditi di saliva, così come in coloro che hanno la cattiva abitudine di leccarsi frequentemente le labbra. Di conseguenza, la struttura dell'epidermide viene danneggiata, diventando più lassa e causando facilmente microlesioni, attraverso le quali l'infezione penetra.
La malattia è difficile da curare perché quando le labbra si muovono, le croste scoppiano, lasciando dietro di sé crepe piuttosto profonde che impiegano molto tempo a guarire. [ 4 ]
L'impetigine fecale può anche essere localizzata alla base delle ali del naso o agli angoli degli occhi. Vicino al naso, la malattia si sviluppa solitamente in concomitanza con una rinite (da raffreddore o allergica); agli angoli degli occhi, possono comparire elementi infiammatori nelle persone con tendenza alla lacrimazione.
Streptoderma con eritema anulare
Questo tipo di streptoderma si distingue per il comportamento del flittema. Solitamente, la risoluzione di queste formazioni cutanee si manifesta con la loro essiccazione, dopo la quale la crescita della vescica si arresta completamente. Nella forma anulare della patologia, dopo la risoluzione della parte interna della vescica, questa continua a crescere lungo il perimetro. Si forma un focolaio infiammato arrotondato piuttosto grande con una crosta secca al centro e piccole bolle lungo il contorno. [ 5 ]
La malattia ha un meccanismo di sviluppo non del tutto chiaro, un lungo decorso ricorrente (le lesioni possono scomparire e poi ricomparire dopo un po') e di solito si sviluppa sullo sfondo di una ridotta immunità e di disturbi endocrini.
L'infiammazione in corso è molto probabilmente una risposta del sistema immunitario all'invasione di microrganismi estranei, cioè una reazione allergica, in cui lo streptoderma si sviluppa in modo un po' diverso, con grandi lesioni a forma di anello, che ricordano un po' il lichen planus nella fase di formazione di croste.
Per quanto riguarda le allergie, queste non causano di per sé la streptodermia, ma le loro manifestazioni cutanee, come eruzioni cutanee e desquamazione, sono un fattore predisponente che apre le porte all'infezione in profondità. La streptodermia è una malattia infettiva, quindi in assenza di un agente infettivo nella ferita (in questo caso, batteri streptococchi attivi), l'infiammazione purulenta non si sviluppa.
Streptoderma bolloso
Questo tipo di streptoderma è considerato uno dei più gravi e pericolosi. Il fatto è che qualsiasi tipo di streptoderma è contagioso, ma con la sua forma bollosa il rischio di infezione è particolarmente elevato, perché gli elementi purulenti sono piuttosto grandi. Sono stati descritti casi di complicazioni con shock tossico. [ 6 ], [ 7 ]
Se le piccole vescicole singole nell'impetigine classica non disturbano particolarmente i pazienti, nello streptoderma bolloso gli elementi possono raggiungere 1-3 cm di diametro. A un esame attento all'interno del flictema (o meglio, delle bolle), si possono osservare non solo pus giallo, ma anche inclusioni di sangue rosso. Le bolle tendono ad aumentare di dimensioni e ad aprirsi spontaneamente con la fuoriuscita di contenuto purulento-sanguigno. Al loro posto rimangono erosioni piuttosto grandi, ricoperte da croste marroni, la cui crescita non si arresta, il che rende questa forma simile all'impetigine anulare.
In caso di streptoderma bolloso, gli elementi infiammatori si manifestano soprattutto sulle estremità: nelle mani sono colpite solitamente la zona delle mani, nelle gambe i piedi e la pelle delle tibie.
In questa forma della malattia con ampie zone aperte di pelle danneggiata, vi è un alto rischio di sviluppare anche un'infezione da stafilococco, che complica il trattamento della malattia con la formazione di pus nelle ferite. [ 8 ]
Impetigine streptococcica delle pieghe ungueali (tourniole)
Caratterizzata da una lesione infettiva della pelle intorno alla lamina ungueale. Si riscontra più spesso sulla pelle delle dita, ma può verificarsi anche sui piedi, soprattutto quando sono costantemente idratati (sudorazione dei piedi, lavoro con stivali di gomma o in condizioni di elevata umidità), così come quando compaiono e si feriscono le pellicine.
In questo tipo di streptoderma, si osserva inizialmente arrossamento della pelle nella zona del solco ungueale e dolore evidente alla pressione. Successivamente, si forma una densa vescica con contenuto sieroso-purulento nel sito dell'arrossamento, le cui dimensioni possono variare. Dopo l'apertura della vescica e la rimozione del pus, rimane una cavità, che ha una forma arcuata o a ferro di cavallo. Successivamente, la cavità si restringe, lasciando un'area squamosa, che successivamente scompare senza lasciare traccia. [ 9 ]
In genere i tourniles non provocano prurito, ma il dolore può essere piuttosto intenso finché la vescica non scoppia.
Streptoderma intertriginoso
Questo tipo di infezione streptococcica essudante è caratterizzata dalla formazione di eruzioni cutanee nella sede dell'eritema da pannolino. Viene diagnosticata più spesso nei bambini piccoli, ma può colpire anche gli adulti obesi, pertanto l'eccesso di peso può essere considerato tra i fattori di rischio per lo sviluppo di questo tipo di streptoderma. Questa forma di streptoderma è possibile anche nei pazienti costretti a letto che soffrono di eritema da pannolino a causa della loro posizione forzata. [ 10 ]
I focolai della malattia hanno una localizzazione molto specifica: si tratta di pieghe cutanee nella zona di braccia e gambe, sull'addome, sotto le ghiandole mammarie, sotto i glutei, sotto le ascelle, all'inguine. Nei punti di contatto delle aree cutanee, si nota solitamente un aumento della sudorazione e lo sviluppo di sudamina. Sotto l'influenza dell'umidità, la pelle diventa più lassa (macerazione). L'aumento dell'umidità e della temperatura, in concomitanza con l'elevata permeabilità delle aree cutanee sopra menzionate, può giocare un brutto scherzo. [ 11 ]
Sulla superficie di queste zone si manifestano irritazione, iperemia e formazione di piccole bolle, che scoppiano se sfregate, trasformandosi in erosioni dolorose e difficili da guarire.
Streptoderma papuloerosivo
Un altro nome: impetigine sifilitica. Presenta una certa somiglianza con la forma intertriginosa dello streptoderma, ma viene diagnosticata principalmente nei neonati.
La malattia si manifesta sullo sfondo di una dermatite da pannolino (eritema da pannolino), la cui causa è considerata l'uso improprio di pannolini e pannolini impermeabili. Un bambino potrebbe non riuscire a togliersi i pannolini per giorni, nonostante alcuni genitori, per risparmiare, li cambino anche in modo irregolare. Questo è comodo per i genitori stessi, risparmiando loro lavaggi e preoccupazioni inutili, ma può causare gravi danni al bambino. [ 12 ]
La situazione è leggermente diversa con i pannolini impermeabili. È consigliabile inserire uno strato aggiuntivo di tessuto traspirante tra il pannolino e la pelle del bambino, e questi pannolini vanno cambiati dopo ogni minzione, e non quando non c'è più alcuna zona asciutta.
Pannolini e pannolini impermeabili impediscono l'evaporazione dei liquidi dalla superficie cutanea, rendendola più lassa e sensibile agli agenti irritanti. Gli agenti irritanti possono essere il sudore e gli escrementi naturali (urina e feci del bambino, soprattutto liquidi). In questo caso, l'irritazione si verifica in egual misura sia nei bambini allattati al seno che in quelli "allattati artificialmente".
A volte la dermatite da pannolino può verificarsi anche quando si utilizzano pannolini in stoffa, se non adeguatamente risciacquati con detergenti sintetici. In questo caso, l'irritazione sarà provocata da una reazione allergica ai prodotti chimici per la casa.
Vale la pena notare che nei bambini con diatesi essudativa (reazione inadeguata del corpo del bambino ai più piccoli irritanti, e talvolta anche alle influenze ordinarie) l'eritema da pannolino può verificarsi anche durante il lavaggio con prodotti delicati per neonati. La predisposizione alle reazioni allergiche e alle loro manifestazioni cutanee con la formazione di lesioni erosive nel sito dell'eruzione cutanea espone questi bambini al rischio di streptoderma papuloerosivo, poiché lo streptococco non dorme ed è sempre pronto a penetrare in aree di pelle delicata con difese immunitarie indebolite. [ 13 ]
Lo streptoderma papulo-erosivo è spesso definito sifilitico. La causa è la comparsa sulla pelle dei glutei, della parte interna e posteriore delle cosce, del perineo o dello scroto nei ragazzi di papule separate, di colore rosso-bluastro e di dimensioni che a volte raggiungono quelle di un piccolo pisello. Attorno alle papule si nota un alone infiammatorio di colore rosso ben definito. Tali formazioni, dure al tatto, assomigliano a un'ulcera dura che si forma in caso di sifilide.
Successivamente, sulla superficie delle papule compaiono vescicole con contenuto sieroso-purulento. I flicteni si aprono spontaneamente in breve tempo, lasciando al loro posto dolorose erosioni ricoperte da croste. Durante il processo di essiccazione, le croste possono rompersi, formando delle crepe. Attorno agli elementi essiccanti è visibile un bordo di epidermide esfoliata.
La rapida apertura dei flictemi e la presenza di elementi desquamanti risolti alla periferia distinguono lo streptoderma dalla sifilide. Inoltre, tali eruzioni cutanee non si manifestano sulle mucose, come è tipico dell'infezione sifilitica.
Streptoderma volgare
Si tratta di un tipo di infezione cutanea caratterizzata da un'infezione mista, cioè da una combinazione di impetigine streptococcica e stafilococcica. [ 14 ]
La malattia può essere inizialmente provocata da un'infezione mista, poiché streptococchi e stafilococchi convivono bene sulla nostra pelle, rappresentando una microflora opportunista. In alcuni casi, tuttavia, un'infezione da stafilococco può manifestarsi in un secondo momento, se la ferita, dopo l'apertura della flittena, viene mantenuta in condizioni antisettiche.
In questo caso, la malattia si sviluppa inizialmente come una classica impetigine streptococcica, ma successivamente compare pus nella sede dei flictemi aperti (particolarmente caratteristico dello Staphylococcus aureus, motivo per cui tale streptoderma è detto purulento), che si accumula anche sotto le croste in formazione, rendendo le erosioni più profonde. Lo streptoderma purulento può lasciare aree piuttosto estese di pelle alterata con depressioni, che solo dopo un certo tempo diventeranno a livello con il resto della pelle. [ 15 ]
Lo streptoderma volgare può essere considerato una variante complicata dell'infezione, in cui sono colpiti sia la pelle che i follicoli piliferi. Lo Staphylococcus di solito penetra nei focolai di infezione streptococcica quando si gratta la zona interessata, se il paziente avverte prurito (il più delle volte, i bambini si grattano i brufoli, senza rendersi conto delle conseguenze delle loro azioni). L'aggiunta di un'infezione secondaria può essere accompagnata da un aumento del prurito e da un forte dolore nelle erosioni risultanti, con un aumento del rischio di diffusione dell'infezione sia lungo la pelle che all'interno del corpo con un aumento dei linfonodi. [ 16 ]
Da cosa dipende la gravità della malattia?
Lo streptoderma è una malattia che può manifestarsi in forme lievi, moderate e gravi. È importante considerare non solo le forme di streptoderma, ma anche le caratteristiche dell'organismo del paziente. Più debole è l'immunità della persona, più grave sarà il decorso della malattia e maggiore sarà la probabilità di recidiva.
Alcuni tipi di streptoderma si presentano solitamente in forma lieve. Questo vale per la forma semplice di impetigine streptococcica e la sua variante fecale, raramente accompagnata da malessere generale. Tuttavia, le forme bollose e purulente di infezione streptococcica tendono a essere gravi, con la comparsa di nuovi elementi dell'eruzione cutanea nell'arco di diverse settimane e persino mesi.
La situazione è aggravata anche dalla predisposizione alle reazioni allergiche, in cui i focolai iperemici dell'infezione possono essere piuttosto grandi e accompagnati da ulteriori eruzioni cutanee allergiche.
In alcuni casi, si riscontra la coesistenza di diverse forme della malattia. Ad esempio, una forma secca di streptoderma viene diagnosticata sul viso e una forma umida su schiena, torace o braccia.
Lo streptoderma squamoso (secco) e le varianti di infezione streptococcica essudante sopra menzionate sono manifestazioni di streptoderma semplice, che successivamente non lascia difetti cutanei visibili. Prima o poi, le ferite guariscono e diventano paragonabili a pelle sana.
Un altro problema è lo streptoderma profondo, chiamato anche infezione streptococcica. Di solito, l'infezione streptococcica colpisce solo gli strati superiori dell'epidermide, ma nella forma profonda della malattia vengono colpiti anche gli strati inferiori (basale e spinoso, il cosiddetto foglietto embrionale, a causa della divisione cellulare che dà origine alla rigenerazione cutanea).
Le manifestazioni esterne della malattia non sono molto diverse da quelle dell'impetigine classica, fatta eccezione per il fatto che piccoli elementi si fondono in vescicole più grandi, che una volta aperte lasciano ampie e profonde erosioni ricoperte da croste giallastre sierose purulente con desquamazione lungo il perimetro. Dopo la guarigione di tali erosioni, la pelle non guarisce completamente, quindi la malattia lascia una traccia antiestetica sotto forma di cicatrici.
Decorso dello streptoderma
Come la maggior parte delle malattie, l'infezione cutanea streptococcica può manifestarsi in due forme: acuta e cronica. Lo streptoderma è una malattia infettiva, nel cui trattamento entra in gioco la terapia antimicrobica sistemica. Se, parallelamente alla terapia antibiotica, non si adottano misure per rafforzare il sistema immunitario o la malattia non viene presa sul serio (forse si risolverà da sola), c'è la possibilità che lo streptoderma acuto, la cui durata del trattamento è solitamente compresa tra 3 e 14 giorni, diventi cronico.
Lo streptoderma cronico ha un decorso recidivante. I batteri inattivi continuano la loro esistenza nascosta negli strati corne della pelle e sulla sua superficie, ma al minimo calo delle difese immunitarie, si riattivano con la formazione di nuove lesioni (a volte in corrispondenza di quelle vecchie, a volte nelle vicinanze).
A seconda del numero di patogeni penetrati nella pelle e dello stato delle difese immunitarie, si può parlare di streptoderma focale e diffuso. La forma focale della malattia è più caratteristica del decorso acuto. In questo caso, singoli elementi o gruppi di essi compaiono sul corpo.
Lo streptoderma diffuso è un tipo di infezione cronica, i cui fattori scatenanti sono le malattie vascolari delle gambe (tromboflebite, vene varicose). Una caratteristica di questo tipo di streptoderma è la presenza di un infiltrato nei tessuti e di danni sistemici su ampie aree della pelle. Il meccanismo di sviluppo dello streptoderma diffuso è associato a disturbi trofici a lungo termine (alterazione della circolazione sanguigna nella pelle, ipossia del derma, disturbi metabolici e dell'innervazione della pelle) causati da malattie vascolari ed endocrine croniche, ipotermia, post-erisipela, ecc. [ 17 ]
La malattia inizia con la comparsa di singoli elementi esantematici sulla superficie cutanea iperemica, che successivamente si fondono in lesioni più grandi. La pelle circostante rimane arrossata e gonfia, con un aspetto malsano e lucido. Sulla superficie cutanea gonfia, dopo l'apertura delle vescicole, compaiono dolorose erosioni di varie dimensioni con croste purulente.
I primi elementi che compaiono scompaiono entro 10-12 giorni, ma al loro posto ne compaiono di nuovi, per cui la fase acuta può essere piuttosto lunga.
La malattia ha un decorso ricorrente, quindi l'eruzione cutanea e l'infiltrazione di singole aree piuttosto estese del corpo possono scomparire per poi ricomparire. In questo caso, gli arti inferiori sono colpiti principalmente nella zona degli stinchi e della parte inferiore delle cosce.
Qualunque sia la forma e il tipo di streptoderma, la causa è un'infezione streptococcica. La progressione della malattia dipende dallo stato del sistema immunitario e dalle misure terapeutiche adottate, che dovrebbero includere la terapia antimicrobica e l'uso di immunostimolanti che aumentano la funzionalità del sistema immunitario e, di conseguenza, le difese dell'organismo.

