Esperto medico dell'articolo
Nuove pubblicazioni
Utero
Ultima recensione: 20.11.2021

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
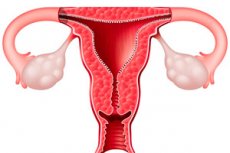
Utero (utero, metra greco) è un organo muscolare cavo non appaiato in cui si sviluppa l'embrione e si sviluppa il feto. L'utero si trova nel mezzo della cavità pelvica dietro la vescica e di fronte al retto. Utero a forma di pera, appiattito in direzione anteroposteriore. L'utero distingue il fondo, il corpo e il collo.
Il fondo dell'utero (cervice fundus) è un organo parte convessa superiore sporge al di sopra della linea di confluenza nell'utero delle tube di Falloppio, l'utero si trova sotto il corpo (corpo dell'utero), formando la (grande) parte media del corpo. Il corpo a forma di cono dell'utero va alla parte arrotondata - la cervice uterina. Posizionare il corpo transizione dell'utero nella cervice si restringe e si chiama istmo uterino (istmo dell'utero). La parte inferiore della cervice sporge nella cavità vaginale, così chiamato parte vaginale (portio vaginalis [cervicis]), e la parte superiore del collo dell'utero, che si trova sopra la vagina, detta parte sopravaginale del collo (portio sopravaginale [cervicis]). Sulla parte vaginale dell'utero può essere visto apertura (ostio uteri), o della cervice. Questo buco conduce dalla vagina nel canale cervicale e continua nella sua cavità. Nelle nullipare foro rotondo utero o ovale, e hanno partorito ha la forma di una fessura trasversale. Uterino Hole limitata labbro anteriore (labbro anterius) ed un labbro posteriore (labbro posterius). Il labbro posteriore è più sottile.
L'utero ha una superficie frontale e una posteriore. La superficie anteriore dell'utero, rivolta verso la vescica, è chiamata facies vesicalis, e il posteriore, rivolto verso il retto, è il retto (facies rectalis). Queste superfici dell'utero sono separate l'una dall'altra dai margini dell'utero, dalla destra e dalla sinistra (margo uteri dexster et margo uteri sinister). Le dimensioni e la massa dell'utero variano individualmente. La lunghezza dell'utero di una donna adulta è in media 7-8 cm, larghezza -. 4 cm, spessore 3.2 cm peso dell'utero in nullipare compreso tra 40 e 50 g, e in pluripara 80-90 spostamento dell'utero è 4 -6 cm 3.
Struttura dell'utero
Il muro dell'utero differisce in uno spessore significativo e limita la cavità stretta dell'utero (cavitas uteri), che ha una forma triangolare sul taglio sul piano frontale. La base di questo triangolo è rivolta verso il fondo dell'utero, e il vertice è diretto verso il basso verso la cervice, dove la sua cavità passa nel canale cervico uterino. Quest'ultimo si apre nella cavità vaginale con un buco nell'utero. Gli angoli superiori della cavità uterina si restringono sotto forma di depressioni a forma di imbuto in cui si aprono le aperture uterine dei tubi.
Il muro dell'utero è costituito da tre strati. Lo strato superficiale è rappresentato dalla sierosa (tunica sierosa), che è anche chiamata perimetro. Questo è un volantino del peritoneo, che copre l'utero davanti e dietro. La base di substrato (tela subserosa) nella forma di un tessuto connettivo fibroso sciolto è presente solo nella regione del collo e ai lati, dove il peritoneo che copre l'utero passa nel legamento largo dell'utero.
Tessuto connettivo su entrambi i lati dell'utero accogliere i vasi sanguigni chiamati fibra parauterine - parametriale (parametrio). Lo strato intermedio del muro dell'utero è il guscio muscolare (tunica muscolare), o miometrio (miometrio), il più spesso. Il miometrio consiste in complessi intrecci di tessuto muscolare liscio e un piccolo numero di fasci di tessuto connettivo contenenti fibre elastiche. In accordo con la direzione preferenziale dei fasci muscolari, si distinguono tre strati nel miometrio: l'interno obliquo, medio circolare (circolare) e esterno obliquo. Lo strato più potente è lo strato circolare medio, che contiene un gran numero di vasi sanguigni, linfatici e vene particolarmente grandi, motivo per cui questo strato è chiamato lo strato vascolare; Lo strato circolare è maggiormente sviluppato nella regione cervicale. Non c'è sottomucosa nelle pareti dell'utero.
La mucosa (tunica mucosa), o endometrio (endometrio), forma lo strato interno della parete dell'utero, il suo spessore raggiunge i 3 mm. La superficie della membrana mucosa dell'utero è liscia. Solo il canale cervicale ha una piega longitudinale e pieghe più piccole della palmoide (plicae palmatae) che si estendono da essa ad entrambi i lati con un'angolazione acuta . Queste pieghe si trovano sulle pareti anteriore e posteriore del canale cervicale. In contatto tra loro, le pieghe palmoidi impediscono la penetrazione nella cavità uterina del contenuto della vagina. La membrana mucosa è rivestita da un epitelio colonnare (prismatico) a strato singolo. Contiene semplici ghiandole uterine tubulari (glandulae utennae).
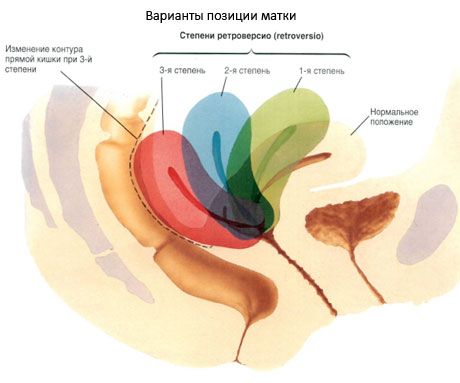
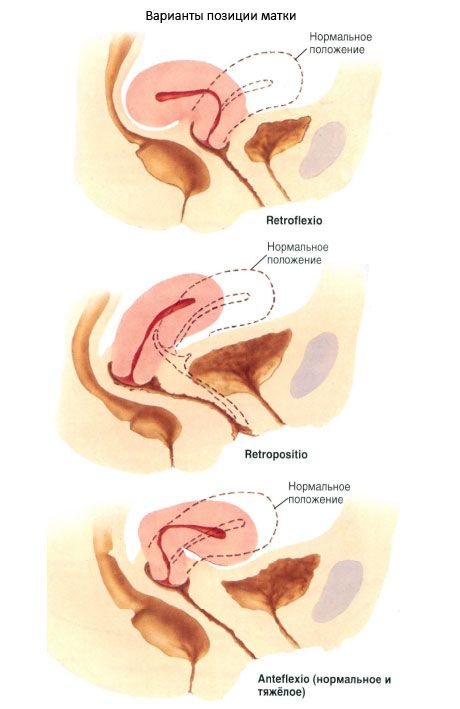
L'utero come organo è in gran parte mobile. A seconda delle condizioni degli organi vicini può occupare una posizione diversa. Normalmente, l'asse longitudinale dell'utero è orientato lungo l'asse della pelvi. Quando la vescica viene svuotata, il fondo dell'utero è diretto in avanti - l' utero è inclinato anteriormente (anteversio uteri). Appoggiandosi in avanti, il corpo dell'utero forma nel collo un angolo, aperto anteriormente, - la curva dell'utero di fronte (anteflexio uteri). Quando la vescica è piena, il fondo dell'utero torna indietro e l'utero si raddrizza leggermente. L'utero è leggermente deviato verso destra (più spesso) o verso sinistra (lateropositio literi). In rari casi, l'utero è inclinato indietro (retroversio uteri) o ricurvo posteriormente (retroflessio uteri).
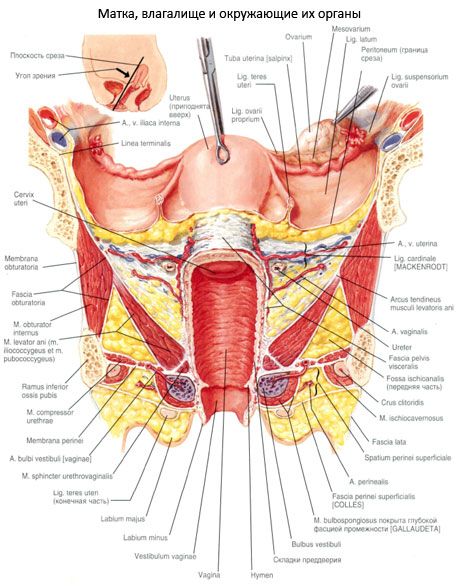
Rapporto tra utero e peritoneo
La maggior parte della superficie dell'utero è coperta dal peritoneo (ad eccezione della parte vaginale della cervice). Dall'area del fondo uterino, il peritoneo continua fino alla superficie della vescicola (anteriore) e raggiunge la cervice, quindi passa alla vescica. Questa profonda tasca senza raggiungere la parte anteriore della volta vaginale e peritoneo formato coprendo una superficie posteriore della vescica, recessi madre vescico-chiamato (excavatio vesicouterina). Il peritoneo che copre la superficie del retto (posteriore) dell'utero raggiunge la parete posteriore della vagina, da dove sale verso l'alto fino alla parete frontale del retto. Quando si sposta dall'utero al retto, il peritone forma la cavità rettale-uterina (escavatore rectouterina), lo spazio di Douglas. A destra ea sinistra, questa rientranza è limitata alle pieghe rettale-uterina del peritoneo, che si estendono dalla cervice al retto. La cavità retto-uterina è abbassata (estesa) nella cavità pelvica più profonda della cavità vescicolare-uterina. Raggiunge la parte posteriore della volta vaginale. Alla base delle pieghe del retto-uterino del peritoneo vi è un muscolo retto-uterino (m. Osteuterino) con fasci di fibre fibrose. Questo muscolo comincia sulla superficie posteriore della cervice in forma di fasci piani, passa nelle pieghe interne del peritoneo, retto laterale evitando e attaccata al periostio sacro.
Legamento dell'utero
Ai margini dell'utero, i fogli peritoneali che coprono le sue superfici vescicolare e retto convergono e formano il legamento ampio destro e sinistro dell'utero. Un ampio legamento dell'utero (ligum Latum uteri) consiste di due fogli del peritoneo: anteriore e posteriore. Nella sua struttura e scopo, è un mesentere dell'utero (mesometrio). I legamenti larghi destro e sinistro dell'utero sono diretti alle pareti laterali della piccola pelvi, dove passano nel foglio peritoneale parietale. Nel bordo superiore libero dell'ampio legamento dell'utero, tra le foglie dell'utero, si trova il tubo uterino. Il sito del legamento largo, adiacente alla tuba di Falloppio, era chiamato mesentero del tubo (mesosalpinx). Tra le foglie del mesentere ci sono le appendici dell'ovaia. Un po 'sotto l'attaccamento del legamento dell'ovaio all'utero dalla superficie anterolaterale dell'utero, inizia un legamento uterino legamentoso (lig.teres uteri). Questo legamento è una gola fibrosa rotonda e densa di 3-5 mm di spessore, contenente fasci muscolari. Legamento rotondo dell'utero si trova tra i fogli di legamento largo, rivolta verso il basso ed anteriormente alla profonda apertura del canale inguinale, e passa attraverso di esso in forma di fibroso individuale tessuta in fasci di fibre pube. Alla foglia posteriore del largo legamento dell'utero è attaccato dal suo bordo mesenterico l'ovaia. Il sito dell'ampio legamento dell'utero adiacente all'ovaio è chiamato mesentere mesenterico. Alla base dell'ampio legamento dell'utero tra la cervice e le pareti pelviche si trovano mazzi di fibre fibrose e cellule muscolari lisce, che formano legamenti cardinali (lig. Cardinalia). I loro bordi inferiori collegano questi legamenti con la fascia del diaframma urogenitale e mantengono l'utero dagli spostamenti laterali.
Vasi e nervi dell'utero
L'apporto di sangue all'utero è aa. Et w. Uterinae et ovaricae. Ciascuna a. Uterinae estende tipicamente dal ramo anteriore delle arterie iliache interne, spesso con l'arteria ombelicale. Partendo dell'arteria uterina è tipicamente proiettata sul bordo laterale del bacino a livello di 14-16 cm linea marcato sotto. Inoltre, l'arteria uterina è diretto medialmente e in avanti sotto il peritoneo sopra muscolo fascia rivestito, l'ano elevatore nella base del legamento largo dell'utero, dove solitamente partono ramo alla vescica (vesicales Rami). Essi sono coinvolti nella fornitura di sangue non solo le parti pertinenti delle pareti della vescica, ma anche il campo di vescico-uterina volte. Inoltre, l'arteria uterina attraversa l'uretere, sdraiato su di lui e dandogli un piccolo ramoscello, e poi si avvicina alla parete laterale dell'utero, in genere a livello dell'istmo. Qui a. Uterinae dà l'arteria discendente, o vaginale (uno o più), (vaginale). Proseguendo la parete laterale dell'utero al suo angolo, dell'arteria uterina paga tutto 2 a 14 rami per le pareti anteriore e posteriore dell'utero. Nell'area del legamento dell'ovaio a. Uterina volte dà un grosso ramo al fondo dell'utero (da cui il ramo tubo di scarico) e filiali ai legamenti uterini rotonde, seguita da dell'arteria uterina cambia la sua direzione da verticale ad orizzontale, e va al cancello delle ovaie, che è diviso in anastomosi ramo ovariche con l'arteria ovarica .
Le vene dell'utero hanno pareti sottili e formano il plesso venoso uterino, che si trova principalmente nelle pareti laterali della cervice e del tessuto periarticolare. Estensivamente anastomizza con le vene della vagina, i genitali esterni, la vescica urinaria ei plessi venosi rettali, e il plesso ovario simile all'inguine. Il plesso venoso uterino raccoglie il sangue principalmente dall'utero, dalla vagina, dalle tube di Falloppio e da un ampio legamento dell'utero. Attraverso le vene del legamento circolare, il plesso venoso uterino comunica con le vene della parete addominale anteriore. Il sangue dall'utero scorre lungo la vena uterina nella vena iliaca interna. Le vene uterine nelle loro divisioni inferiori spesso consistono in due tronchi. È importante notare che delle due vene uterine, una (più piccola) si trova di solito davanti all'uretere, l'altra dietro di essa. Il sangue dalla parte inferiore e superiore dell'utero scorre, inoltre, e attraverso le vene del legamento rotondo e largo dell'utero nel plesso simile all'inguine dell'ovaio e quindi attraverso v. Ovarica nella vena cava inferiore (destra) e renale (sinistra); dalla parte inferiore del corpo dell'utero e dalla parte superiore della cervice, il deflusso del sangue viene effettuato direttamente in v. Iliaca interna; dalla parte inferiore della cervice e della vagina - al sistema v. Iliaca interna attraverso la vena cava interna.
L'innervazione dell'utero viene effettuata dai plessi ipogastrici inferiori (simpatico) e dai nervi interni pelvici (parasimpatico).
Il sistema linfatico dell'utero è convenzionalmente suddiviso in intraorganico ed extraorganico, e il primo gradualmente passa nel secondo.
Linfatici vasi del primo gruppo, la linfa presa da circa i due terzi della vagina e il terzo inferiore dell'utero (cervice vantaggiosamente) si trovano alla base del legamento largo dell'utero e affluiscono nella iliaca interna, iliaca esterna e comune, lombare e sacrale linfonodi anale-rettale.
Vasi linfatici del secondo gruppo (superiore) viene rimosso dalla linfa corpo dell'utero, ovaie e tube di Falloppio; preferibilmente si parte da grandi seni linfatici podseroznyh e testati principalmente nella parte superiore del legamento largo dell'utero, verso i nodi lombare e linfatici sacrale, e parzialmente (principalmente dall'utero) - durante il legamento rotondo uterina ai linfonodi inguinali. Linfonodi regionali sono situati in utero diverse parti del bacino e la cavità addominale dalle arterie iliache (fodero, esterna, interna) ed i loro rami al punto di origine dell'arteria mesenterica dall'aorta.
Anatomia dei raggi X dell'utero
Per l'esame a raggi X dell'utero, un mezzo di contrasto (metrosalpingografia) viene introdotto nella sua cavità. Sul roentgenogram l'ombra della cavità uterina ha l'aspetto di un triangolo con i lati leggermente concavi. La base del triangolo è rivolta verso l'alto e il vertice è verso il basso. Gli angoli superiori della cavità uterina corrispondono alle aperture delle tube di Falloppio, l'angolo inferiore all'apertura interna del canale cervicale. La cavità uterina ospita da 4 a 6 ml di liquido di contrasto.

