Esperto medico dell'articolo
Nuove pubblicazioni
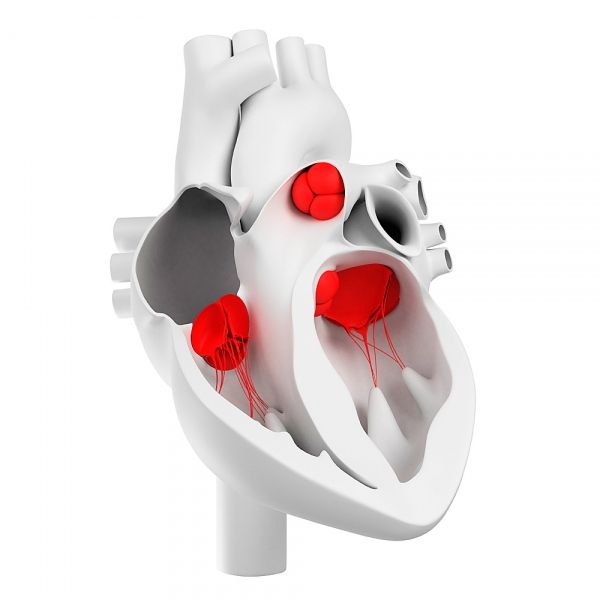
Valvole cardiache
Ultima recensione: 23.04.2024

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
In precedenza si pensava che tutte le valvole cardiache fossero semplici strutture il cui contributo al flusso ematico unidirezionale è semplicemente un movimento passivo in risposta a un gradiente di pressione ad azione. Questa comprensione delle "strutture passive" ha portato alla creazione di sostituti valvolari meccanici e biologici "passivi".
Diventa ora evidente che le valvole cardiache hanno una struttura e una funzione più complesse. Pertanto, la creazione di un sostituto valvolare cardiaco "attivo" suggerisce una somiglianza significativa nella sua struttura e funzione con una valvola cardiaca naturale, che a lungo termine è del tutto fattibile a causa dello sviluppo dell'ingegneria tissutale.
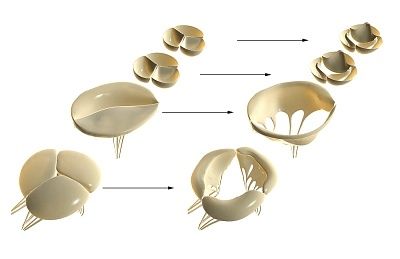
Le valvole cardiache si sviluppano dalle gemme embrionali del tessuto mesenchimale durante l'inserimento dell'endocardio. Nel processo di morfogenesi formata canale atrioventricolare (tricuspide e mitrale cerdechnye) e tratto di efflusso ventricolare (valvole aortica e polmonare cerdechnye).
Come sono disposte le valvole cardiache?
L'inizio dello studio dell'afflusso di sangue alle valvole fu posto da Luschka (1852), usando un'iniezione di vasi cardiaci con massa contrastante. Ha trovato numerosi vasi sanguigni nelle valvole delle valvole atrioventricolare e semilunare dell'aorta e dell'arteria polmonare. Tuttavia, in una serie di guide di anatomia patologica e istologia alcune indicazioni, valvole cardiache inalterate umani non contengono alcun vaso sanguigno e quest'ultima presente solo in valvole in vari processi patologici - arteriosclerosi vari eziologia e endocardite. Le informazioni sull'assenza di vasi sanguigni si basavano principalmente su studi istologici. Si è ipotizzato che in assenza di vasi sanguigni nella parte libera delle valvole, la loro nutrizione si verifica filtrando il fluido dal plasma sanguigno che spazza le valvole. È stata notata la penetrazione di alcuni vasi insieme a fibre del tessuto muscolare striato nella base delle valvole e delle corde del tendine.
Tuttavia, quando i vasi iniezione del cuore coloranti diversi (carcassa in gelatina, bismuto gelatina sospensione acquosa mascara nero, soluzioni di carminio o blu tripan), si è constatato che i vasi penetrano le valvole cerdechnye atrio-ventricolare, arteria aortica e polmonare insieme al tessuto muscolare cardiaco , leggermente non raggiungendo il bordo libero della foglia.
Nel tessuto connettivo fibroso friabile delle valvole delle valvole atrioventricolari sono stati trovati vasi principali separati, anastomizzando con i vasi un certo numero di aree localizzate del tessuto muscolare trasversale cardiaco.
Il maggior numero di vasi sanguigni era situato alla base e relativamente meno - nella parte libera di queste valvole.
Secondo KI Kulchitsky ed altri (1990), un diametro più grande dei vasi arteriosi e venosi si trova nella valvola mitrale. Alla base delle valvole di questa valvola, ci sono principalmente vasi principali con una rete a maglie strette di capillari che penetrano nella parte basale della valvola e occupano il 10% della sua area. Nella valvola tricuspide, i vasi arteriosi hanno un diametro inferiore rispetto alla valvola mitrale. Nelle valvole di questa valvola ci sono principalmente vasi di tipo sparsi e circoli relativamente ampi di capillari sanguigni. Nella valvola mitrale, la foglia anteriore è più intensamente sangue che scorre, nella valvola tricuspide, le valvole anteriori e posteriori, che portano la funzione di chiusura principale. Il rapporto tra i diametri dei vasi arteriosi e venosi nelle valvole atrioventricolari del cuore delle persone mature è 1: 1,5. I cappi capillari sono poligonali e situati perpendicolarmente alla base delle alette delle valvole. I vasi formano una rete planare situata sotto l'endotelio dal lato degli atri. I vasi sanguigni si trovano anche nelle corde del tendine, dove penetrano dai muscoli papillari del ventricolo destro e sinistro fino a una distanza massima del 30% della lunghezza delle corde del tendine. Numerosi vasi sanguigni formano anelli ad arco alla base delle corde dei tendini. Le valvole cardiache dell'aorta e il tronco polmonare per l'irrorazione sanguigna sono significativamente diverse da quelle atrioventricolari. I vasi principali di diametro relativamente piccolo si adattano alla base delle valvole semilunari delle valvole aortiche e polmonari. I rami corti di queste navi terminano nei cappi capillari di una forma irregolare ovale e poligonale. Si trovano, principalmente, vicino alla base delle ali semilunari. I vasi venosi alla base delle valvole dell'aorta e dell'arteria polmonare hanno anche un diametro inferiore rispetto alla base delle valvole atrioventricolari. Il rapporto tra i diametri dei vasi arteriosi e venosi nelle valvole dell'aorta e dell'arteria polmonare del cuore delle persone mature è 1: 1,4. Dai vasi più grandi si ramificano brevi rami laterali che terminano con capillari dalla forma ovale e poligonale sbagliata.

Con l'età c'è un ingrossamento delle fibre del tessuto connettivo come il collagene e l'elastina, oltre a ridurre il numero di tessuto connettivo fibroso lasso irregolare sviluppa lembi di tessuto sclerosi valvole atrioventricolari e dei foglietti di valvole semilunari dell'aorta e l'arteria polmonare. Fibre lunghezza ridotta valvole cardiache tessuto muscolo striato e quindi riduce la quantità e il numero di penetrare nel cuore valvole vasi sanguigni. In relazione a questi cambiamenti, le valvole cardiache perdono le loro proprietà elastiche ed elastiche, che influiscono sul meccanismo di chiusura delle valvole e sull'emodinamica.
Le valvole cardiache hanno reti capillari linfatiche e un piccolo numero di vasi linfatici dotati di valvole. I vasi capillari linfatici delle valvole hanno un aspetto caratteristico: il loro lume è molto irregolare, lo stesso capillare in aree diverse ha un diametro diverso. Nella giunzione di diversi capillari si formano delle estensioni: lacune di varie forme. I loop di rete sono spesso poligonali irregolari, meno spesso di forma ovale o rotonda. Spesso i loop della rete linfatica non sono chiusi e i capillari linfatici si chiudono alla cieca, mentre i loop capillari linfatici sono orientati più spesso nella direzione dal bordo libero della valvola alla sua base. In alcuni casi, una valvola a due strati di capillari linfatici è stata trovata nelle valvole della valvola atrioventricolare.
I plessi nervosi dell'endocardio si trovano nei suoi vari strati, principalmente sotto l'endotelio. Sul bordo libero delle alette delle valvole, le fibre nervose si trovano, principalmente radialmente, in collegamento con quelle delle corde dei tendini. Più vicino alla base delle valvole c'è un plesso di grande plesso che si collega al plesso attorno agli anelli fibrosi. Sulle valvole semilunulari, la rete neurale endocardica è più rara. Nel punto di attacco delle valvole, diventa spesso e multistrato.
Struttura cellulare delle valvole cardiache
Le celle interstiziali della valvola responsabili del mantenimento della struttura della valvola hanno una forma allungata con un numero elevato di processi sottili che si estendono attraverso l'intera matrice della valvola. Esistono due popolazioni di cellule interstiziali valvolari, diverse per morfologia e struttura; alcuni hanno proprietà contrattili e sono caratterizzati dalla presenza di fibrille contrattili, altri hanno proprietà secretorie e hanno un reticolo endoplasmatico ben sviluppato e apparato di Golgi. La funzione contrattile resiste alla pressione emodinamica ed è inoltre supportata dalla produzione di proteine contrattili sia cardiache che scheletriche, che comprendono le pesanti catene di alfa e beta-miosina e varie isoforme di troponina. La contrazione della valvola della valvola cardiaca è stata dimostrata in risposta ad un numero di agenti vasoattivi che suggeriscono l'azione coordinante dello stimolo biologico per il buon funzionamento della valvola.
Le cellule interstiziali sono anche componenti necessarie del sistema riduttivo di strutture come le valvole cardiache. Il movimento costante delle valvole e la deformazione del tessuto connettivo ad esso associato producono danni ai quali le cellule interstiziali della valvola reagiscono per mantenere l'integrità della valvola. Il processo di recupero è vitale per il normale funzionamento della valvola e l'assenza di queste cellule nei moderni modelli di valvole artificiali è probabilmente un fattore che contribuisce al danno strutturale delle bioprotesi.
Una direzione importante nello studio delle cellule interstiziali è lo studio dell'interazione tra loro e la matrice circostante, mediata dall'adesione focale delle molecole. Le adesioni focali sono interazioni cellula-matrice specializzate che legano il citoscheletro di una cellula a proteine della matrice attraverso integrine. Agiscono anche come siti di segnalazione per la trasduzione, trasmettendo informazioni meccaniche dalla matrice extracellulare, che possono suscitare risposte, incluse, ma non limitate a, adesione cellulare, migrazione, crescita e differenziazione. Comprendere la biologia cellulare delle cellule interstiziali valvolari è vitale per stabilire i meccanismi attraverso i quali queste cellule interagiscono tra loro e l'ambiente, in modo che questa funzione possa essere riprodotta in valvole artificiali.
In connessione con lo sviluppo di un settore promettente della ricerca valvola cardiaca ingegneria dei tessuti interstitsiapnyh cellule sono condotte utilizzando una grande varietà di tecniche. Aver validato il citoscheletro delle cellule colorazione per vimentina, desmina, troponina, alfa-actina e miosina del muscolo liscio catena pesante alfa e beta-miosina luce catena-2 miosina cardiaca, alfa e beta-tubulina. Cellule contrattilità confermato risposta positiva epinefrin, angiotensina II, bradichinina, carbacol, cloruro di potassio, endotelio I. Cellular rapporto funzionale determinata e verificato fessurati interazioni karboksiflyuorestseina microiniezione. La secrezione matrice installato colorazione per prolil-4-idrossilasi / collagene di tipo II, fibronectina, condroitina solfato, laminina. Innervazione è installato vicino terminazioni nervose motore di prossimità, che colpisce l'attività di neuropeptide Y tirosina idrossilasi, acetilcolina, peptide intestinale vasoattivo, sostanza P, kaptsitonin peptide correlato al gene. Fattori mitogeni valutati ereditato fattore piastrinico di crescita, il fattore di crescita dei fibroblasti di base, la serotonina (5-HT). Fibroblasti studiate cellule interstiziali sono caratterizzate da una membrana basale incompleta, lungo, sottili processi citoplasmatici stretta connessione alla matrice, un reticolo endoplasmatico rugoso ben sviluppato e l'apparato di Golgi, la ricchezza dei microfilamenti, la formazione di un legame adesivo.
Le cellule endocardiche valvolari formano un involucro atrombogenico funzionale attorno a ciascuna valvola cardiaca, simile all'endotelio vascolare. Il metodo ampiamente usato di sostituzione della valvola elimina la funzione protettiva dell'endocardio, che può portare alla deposizione di piastrine e fibrina sulle valvole artificiali, allo sviluppo dell'infezione batterica e alla calcificazione dei tessuti. Un'altra probabile funzione di queste cellule è la regolazione delle sottostanti cellule interstiziali valvolari, simile alla regolazione delle cellule muscolari lisce dall'endotelio. Esiste una complessa interazione tra l'endotelio e le cellule vicine, parzialmente mediata da fattori solubili secreti dalle cellule endoteliali. Queste cellule formano una superficie enorme, coperta da micro-crespi sul lato luminale, aumentando così l'esposizione e la possibile interazione con le sostanze metaboliche del sangue circolante.
Endotelio spesso mostra differenze morfologiche e funzionali causati dalle sollecitazioni di taglio alla parete del vaso che si verificano durante il moto del sangue, e lo stesso vale per la valvola cellule endocardico ricevono sia allungano e forma poligonale. Cambiamenti nella struttura della cellula possono verificarsi a causa dell'azione della dinamica emodinamica locale sui componenti del citoscheletro della cellula o dell'effetto secondario causato da cambiamenti nella matrice extracellulare sottostante. A livello delle ultrastrutture le cellule endocardiche valvolari hanno connessioni intercellulari, vescicole al plasma, reticolo endoplasmatico irregolare e l'apparato di Golgi. Nonostante il fatto che essi producono fattore di von Willebrand, sia in vivo che in un ambiente artificiale, manca il vitello Weibel-Palade (granuli specifici che contengono fattore di von Willebrand), che sono organelli specifici per l'endotelio vascolare. Le cellule endocardiche valvolari sono caratterizzate da articolazioni forti, interazioni tra i gap funzionali e sovrapposte da pieghe marginali.
Cellule endocardico mantengono la loro attività metabolica anche in vitro: generare fattore Willebrand, prostaciclina, ossido nitrico sintasi attività mostra dell'enzima di conversione dell'angiotensina, fortemente isolato adesione molecole ICAM-1 e ELAM-1, che sono critici per il legame delle cellule mononucleari nello sviluppo della risposta immunitaria. Tutti questi indicatori dovrebbero essere inclusi nella coltivazione della coltura cellulare ideale per creare una valvola artificiale per l'ingegneria dei tessuti, ma il potenziale immunostimolante delle cellule endocardico delle valvole stesse possono limitare il loro uso.
La metrica extracellulare delle valvole cardiache è costituita da macromolecole di fibro collagene ed elastina, proteoglicani e glicoproteine. Il collagene è - il 60% del peso secco della valvola, elastina - 10% e proteoglicani - 20%. Il componente di collagene fornisce la stabilità meccanica di base della valvola ed è rappresentato da collageni I (74%). II (24%) e V (2%) tipi. Grappoli di filamenti di collagene sono circondati da una guaina di elastina che interagisce tra loro. Catene laterali delle molecole glycosaminoglycan proteoglicani tendono a formare una sostanza gelatinosa in cui altre molecole interagiscono per formare un permanente interconnessioni matrice e gli altri componenti sono depositati. Glicosaminoglicani valvola cardiaca umano composto principalmente da acido ialuronico, in misura minore - di dermatan solfato, condroitin-4-solfato e condroitin-6-solfato, con un minimo di eparan solfato. Il rimodellamento e il rinnovamento del tessuto della matrice sono regolati dalle metalloproteinasi della matrice (MMP) e dai loro inibitori tissutali (TI). Queste molecole sono coinvolti in una vasta gamma di processi fisiologici e patologici Alcune metalloproteinasi, tra collagenasi interstiziale (MMP-1, MMP-13) e gelatinasi (MMP-2, MMP-9) e dei loro inibitori tissutali (TI-1, cinque 2, TI-3), si trovano in tutte le valvole del cuore. La sovrabbondanza della produzione di metalloproteinasi è tipica delle condizioni patologiche della valvola cardiaca.
 [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
[6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
Valvole cardiache e loro struttura morfologica
Le valvole cardiache consistono in tre strati morfologicamente diversi e funzionalmente significativi della matrice della valvola: fibrosi, spugnosi e ventricolari.
Lo strato fibroso forma un telaio resistente al carico del lembo della valvola, costituito da strati di fibre di collagene. Queste fibre sono disposte radialmente sotto forma di pieghe per la possibilità di allungare le valvole arteriose alla chiusura. Lo strato fibroso si trova vicino alla superficie esterna di uscita di queste valvole. Gli strati fibrosi delle valvole atrioventricolari servono come una continuazione dei fasci di collagene delle corde del tendine. Si trova tra gli strati spugnosi (ingresso) e ventricolare (uscita).
Tra il fibroso e il ventricolo c'è uno strato spugnoso (spongiosa). Lo strato spugnoso consiste in un tessuto connettivo mal organizzato in un mezzo viscoso. I componenti della matrice dominante di questo strato sono i proteoglicani con collagene orientato arbitrariamente e strati sottili di elastina. Le catene laterali delle molecole dei proteoglicani hanno una forte carica negativa, che influenza la loro elevata capacità di legare l'acqua e formare il gel poroso della matrice. Lo strato di matrice spugnosa riduce gli stress meccanici nelle valvole delle valvole cardiache e mantiene la loro flessibilità.
Lo strato ventricolare è molto più sottile di altri ed è pieno di fibre elastiche che consentono ai tessuti di resistere a deformazioni costanti. L'elastina ha una struttura spugnosa che circonda e collega le fibre di collagene e ne garantisce la manutenzione in uno stato di piegatura neutro. Lo strato di ingresso della valvola (ventricolare per le valvole arteriose e spugnoso per le valvole atrioventricolare) contiene una quantità maggiore di elastina rispetto all'uscita, che fornisce un ammorbidimento dell'impatto idraulico quando si chiudono le valvole. Questa relazione tra collagene ed elastina consente l'espansione delle valvole al 40% senza deformazione permanente. Sotto l'influenza di un piccolo carico, le strutture di collagene di questo strato sono orientate nella direzione del carico e la sua resistenza all'ulteriore crescita del carico aumenta.
Pertanto, l'idea delle valvole cardiache come una duplicazione inattiva dell'endocardio non è solo semplicistica, ma anche, di fatto, errata. Le valvole cardiache sono un organo con una struttura complessa, comprese fibre muscolari striate, vasi sanguigni e linfatici e elementi nervosi. Sia nella loro struttura che nel loro funzionamento, le valvole formano un tutto unico con tutte le strutture del cuore. L'analisi della normale funzione della valvola deve tenere conto della sua organizzazione cellulare, nonché dell'interazione delle cellule tra loro e la matrice. Le conoscenze acquisite da tali studi stanno portando alla progettazione e allo sviluppo della sostituzione delle valvole mediante l'ingegneria tissutale.

