Esperto medico dell'articolo
Nuove pubblicazioni
Cheratoglobo
Ultima recensione: 07.06.2024

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
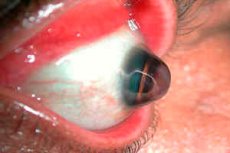
Il cheratoglobus è una condizione rara caratterizzata da curvatura e diradamento della cornea dell'occhio. Questa condizione appartiene al gruppo di distrofie corneali ed è spesso associata a un rigonfiamento progressivo (sporgenza) della cornea.
Keratoglobus è una variante di cheratocono, una condizione più comune in cui la cornea è anche sottile e sporgente ma a forma di cono. Nel caso del cheratoglobus, la sporgenza è più diffusa e di solito coinvolge l'intera cornea, che diventa di forma sferica. [1]
Epidemiologia
Il cheratoglobus è una malattia corneale relativamente rara e quindi la sua esatta epidemiologia non è completamente compresa. A differenza del cheratocono, che è relativamente comune e ha un modello epidemiologico ben definito, i dati sulla prevalenza del cheratoglobus sono limitati.
Frequenza di occorrenza
A causa della rarità della condizione, non ci sono statistiche accurate sull'incidenza del cheratoglobus, ma il consenso generale è che la condizione viene diagnosticata molto meno frequentemente del cheratocono. Il cheratoglobus può verificarsi a qualsiasi età, ma viene spesso diagnosticato durante l'infanzia o l'adolescenza.
Distribuzione per sesso ed età
Ci sono pochi dati affidabili sulla distribuzione del cheratoglobus per sesso e età, ma alcune fonti indicano che la condizione può essere distribuita uniformemente tra maschi e femmine. La condizione può manifestarsi già dall'infanzia e viene spesso diagnosticata negli adolescenti.
Distribuzione geografica
Anche le informazioni sulla distribuzione geografica del cheratoglobus sono limitate. Non ci sono prove chiare che il cheratoglobus sia più comune in alcune regioni del mondo o tra alcuni gruppi etnici.
Associazione con altre malattie
Il cheratoglobus è talvolta associato a rare malattie sistemiche del tessuto connettivo come la sindrome di Marfan e la sindrome di Ehlers-Danlos. In tali casi, la distribuzione e l'epidemiologia del cheratoglobus possono riflettere la prevalenza di queste condizioni sottostanti. [2]
Le cause Cheratoglobo
Le cause esatte del cheratoglobus non sono completamente comprese. Tuttavia, sono state proposte diverse teorie su possibili cause e fattori di rischio in base all'osservazione e agli studi clinici.
Fattori genetici
Un componente genetico è considerato una delle possibili cause del cheratoglobus. La condizione è talvolta associata a malattie ereditate del tessuto connettivo sistemico come:
- Sindrome di Ehlers-Danlos.
- Sindrome di Marfan
- Sindrome di Down
I pazienti con queste malattie possono avere anomalie nella struttura delle fibre di collagene ed elastina, che possono influire sull'integrità strutturale della cornea.
Disturbo della biomeccanica corneale
Il diradamento corneale e il rigonfiamento nel cheratoglobus possono essere dovuti alle anomalie nella stabilità biomeccanica della cornea. Ciò può essere dovuto alle anomalie nelle interazioni intercellulari e alla composizione della matrice extracellulare corneale.
Processi infiammatori
Alcuni ricercatori considerano la possibilità di infiammazione nella cornea come uno dei meccanismi che portano allo sviluppo del cheratoglobus. Tuttavia, la presenza di infiammazione può essere una conseguenza di altre malattie o condizioni piuttosto che la causa sottostante del cheratoglobus.
Esposizione ambientale
Alcuni fattori ambientali e di stile di vita, come le radiazioni ultraviolette o l'esposizione meccanica dell'occhio, possono contribuire allo sviluppo o alla progressione del cheratoglobus, sebbene il loro ruolo non sia stabilito con precisione.
Infezioni e lesioni
Il trauma oculare o la chirurgia possono anche essere associati allo sviluppo del cheratoglobus. In alcuni casi, lo sviluppo del cheratoglobus è associato a infezioni oculari, che possono causare diradamento e debolezza della cornea.
Altre malattie
Raramente, ma il cheratoglobus può essere associato ad altre malattie oftalmologiche che influenzano la struttura e la funzione corneali.
Poiché il cheratoglobus è una malattia rara e la ricerca è limitata, molti aspetti di questa condizione rimangono scarsamente compresi. La ricerca futura potrebbe scoprire nuovi fattori che contribuiscono al cheratoglobus e contribuire a sviluppare nuove strategie di trattamento e prevenzione. [3]
Patogenesi
La patogenesi del cheratoglobus non è completamente compresa, ma ci sono teorie basate su cambiamenti anatomici e biochimici nella cornea che possono svolgere un ruolo nello sviluppo di questa condizione.
Instabilità biomeccanica della cornea
Una delle caratteristiche chiave del cheratoglobus è l'instabilità biomeccanica della cornea, che può essere causata da una varietà di fattori:
- Debolezza della fibra di collagene: la quantità e la qualità delle fibre di collagene nella cornea diminuiscono, il che ne riduce la forza e l'elasticità.
- Anomalie della matrice extracellulare: la cornea contiene una matrice extracellulare che fornisce supporto strutturale e regolazione delle funzioni cellulari. I cambiamenti nella composizione e nell'organizzazione della matrice extracellulare possono portare a diradamento e rigonfiamento della cornea.
Fattori genetici
La presenza di casi familiari di cheratoglobus implica che i fattori genetici possono svolgere un ruolo nello sviluppo della malattia. Le mutazioni in alcuni geni che regolano la sintesi e la struttura del collagene e di altri componenti del tessuto connettivo possono portare allo sviluppo del cheratoglobus.
Malattie sistemiche associate
Il cheratoglobus può essere associato a malattie sistemiche del tessuto connettivo come la sindrome di Marfan o la sindrome di Ehlers-Danlos. Queste malattie colpiscono il collagene e possono portare a anomalie strutturali nella cornea.
Disturbi enzimatici
Alcuni studi suggeriscono che l'attività di alcuni enzimi che abbattono i componenti della matrice extracellulare può essere aumentata nella cornea dei pazienti con cheratoglobus. Ciò porta al degrado delle fibre di collagene e di altri componenti strutturali della cornea.
Processi infiammatori
Sebbene l'infiammazione non sia sempre presente nella patogenesi del cheratoglobus, il suo ruolo viene studiato come possibile fattore che contribuisce che può migliorare i processi degenerativi corneali.
Stress ossidativo
L'aumento dello stress ossidativo nella cornea può portare a danni cellulari e a matrice, che può anche contribuire allo sviluppo e alla progressione del cheratoglobus.
Un tema comune nella patogenesi del cheratoglobus è diradamento e debolezza della cornea, con conseguente rigonfiamento anormale. I meccanismi patogenetici possono includere anomalie strutturali e biochimiche nella cornea che derivano da cause congenite o acquisite. Tuttavia, sono necessarie ulteriori ricerche per comprendere appieno la patogenesi del cheratoglobus. [4]
Sintomi Cheratoglobo
Il cheratoglobus è caratterizzato da una serie di segni e sintomi clinici che possono variare da lievi a gravi. I sintomi principali di questa malattia sono:
Sintomi visivi:
- Diminuzione dell'acuità visiva: la visione può essere sfocata o distorta a causa della distorsione della forma della cornea.
- Miopia e astigmatismo: il cambiamento patologico nella curvatura corneale spesso porta all'insorgenza o al peggioramento dimyopia e all'astigmatismo irregolare.
- Fofobia: sensibilità alla luce a causa della magrezza e della trasparenza della cornea.
Sintomi fisici:
- Bulge corneale: l'aspetto dell'occhio può cambiare a causa della cornea sporgente in avanti.
- Cornea sottile: l'esame del paziente può mostrare diradamento delle parti centrali e periferiche della cornea.
- Indicazione sclerale: la periferia della cornea può diventare così sottile che la sclera (il bianco dell'occhio) può essere vista attraverso la cornea.
Altri sintomi:
- Irritazione degli occhi: i pazienti possono sperimentare irritazioni costanti o una sensazione di corpo estranea negli occhi.
- Congiuntivite frequente: possono verificarsi processi infiammatori a causa della costante irritazione e trauma meccanico alla cornea.
- Rischio di rottura corneale: in rari casi, una cornea molto sottile può portare a rottura spontanea o traumatica.
Le tecniche diagnostiche come oftalmoscopia, la pachimetria (misurazione dello spessore corneale) e la topografia corneale possono rivelare il grado di diradamento corneale e l'estensione della deformità corneale.
I sintomi del cheratoglobus possono peggiorare nel tempo e i pazienti con questa condizione spesso richiedono una correzione della vista (attraverso lenti a contatto speciali o chirurgia) e monitoraggio medico in corso. [5]
Fasi
Le fasi del cheratoglobus potrebbero non essere ben definite come in altre malattie degli occhi più studiate, come il cheratocono. Tuttavia, alcune fasi della progressione della malattia possono essere distinte in base al grado di assottigliamento corneale e gravità dei sintomi.
Fase iniziale:
- Lievi rigonfiamento corneale: una leggera distorsione della visione può essere evidente, che i pazienti spesso ignorano o compensano con gli occhiali o le lenti a contatto morbide.
- Miopia e lieve astigmatismo: aspetto o peggioramento della miopia e lieve astigmatismo.
Fase intermedia:
- Assottigliamento moderato e rigonfiamento della cornea: i cambiamenti nella forma dell'occhio diventano più evidenti e l'acuità visiva si deteriora anche con la correzione.
- Aumento dell'astigmatismo: l'astigmatismo irregolare diventa più pronunciato e difficile da correggere.
Fase in ritardo:
- Grave rigonfiamento e assottigliamento della cornea: un grave diradamento può causare la mostra della sclera attraverso la cornea (indicazione sclerale).
- Alta miopia e grave astigmatismo: significativi problemi di visione che non sono suscettibili alla correzione convenzionale.
- Fofobia, irritazione e dolore agli occhi: questi sintomi possono peggiorare.
Fase critica:
- Rischio di lacerazione corneale: le parti più sottili della cornea possono essere a rischio di lacerare anche con un trauma minore.
- Sindrome da parte visiva brusca e sindrome del dolore: una significativa riduzione dell'acuità visiva e un aumento del dolore.
Complicazioni e conseguenze
Il cheratoglobus può portare a una serie di complicazioni che compromettono la visione e la qualità della vita di un paziente. Ecco alcune delle potenziali complicanze associate al cheratoglobus:
- Hydrop corneale: un'improvvisa intrusione intraoculare dell'umidità che causa gonfiore e annebbiamento della cornea. Ciò può causare una visione improvvisa e dolore.
- Lacrime corneali spontanee: a causa di diradamento e rigonfiamento della cornea, possono verificarsi lacrime corneali spontanee, che possono causare gravi danni alla visione e richiedono un intervento chirurgico urgente.
- Scleralizzazione corneale: il diradamento corneale può causare la mostra della sclera bianca attraverso la cornea.
- Un'elevata astigmatismo irregolare: la distorsione della curvatura della cornea può portare a un astigmatismo complesso che è difficile da correggere con gli occhiali regolari o le lenti a contatto.
- Grave miopia: la progressione del diradamento corneale può aumentare la miopia.
- Congiuntivite cronica: l'irritazione degli occhi costanti può portare a una malattia infiammatoria ricorrente.
- Dolore e disagio: i pazienti possono sviluppare dolore cronico a causa della costante irritazione e tensione oculare.
- Problemi di contatto delle lenti: a causa della forma insolita della cornea, può essere difficile adattarsi e indossare le lenti a contatto.
- Problemi psicologici: compromissione visiva e deformità visibili dell'occhio possono portare a problemi emotivi e psicologici, tra cui una ridotta autostima e depressione.
- Necessità di un intervento chirurgico: nei casi gravi, la cheratoplastica (trapianto corneale) o altre procedure chirurgiche possono essere necessarie per ripristinare la funzione corneale.
Diagnostica Cheratoglobo
La diagnosi di cheratoglobus comporta diversi passaggi e metodi di esame che aiutano i medici oculari a identificare cambiamenti specifici nella struttura e nella forma della cornea che sono caratteristiche di questa condizione. Ecco alcuni dei metodi chiave per diagnosticare il cheratoglobus:
- STORIA: raccogliere una storia medica e familiare completa, comprese eventuali lamentele di cambiamenti di vista, dolore agli occhi, fotofobia o precedenti malattie per gli occhi.
- Esame oculare esterno: esame del bulbo oculare per anomalie di forma e struttura.
- Oftalmoscopia: utilizzato per valutare la parte posteriore dell'occhio e le condizioni della retina e del disco ottico.
- Refrattatometria: misurazione di anomalie ottiche dell'occhio, come la miopia e l'astigmatismo, che sono spesso associate al cheratoglobus.
- Biomicroscopia per liscio: esame dettagliato della parte anteriore dell'occhio usando un microscopio specializzato per rilevare il diradamento corneale e altre anomalie.
- Cheratometria: una misurazione della curvatura della cornea in grado di rilevare valori anormalmente alti che indicano il rigonfiamento corneale.
- Topografia corneale: un metodo di valutazione avanzato che costruisce una mappa della curvatura e della forma corneale, identificando aree insolite di diradamento e rigonfiamento.
- Pachimetria: una misurazione dello spessore corneale che aiuta a valutare il grado di diradamento corneale, che è un parametro importante nella diagnosi di cheratoglobus.
- Tomografia a coerenza ottica del segmento anteriore (OCT): una tecnica di imaging non invasiva all'avanguardia che fornisce fette dettagliate della parte anteriore dell'occhio e della cornea.
La combinazione di questi metodi consente ai medici di fare una diagnosi accurata e distinguere il cheratoglobus da altre condizioni simili come il cheratocono o altre distrofie corneali. Nei casi in cui i metodi di esame standard non forniscono un quadro completo, possono essere utilizzati ulteriori test per valutare l'integrità strutturale della cornea e il rischio di rottura corneale. [6]
Cosa c'è da esaminare?
Diagnosi differenziale
La diagnosi differenziale del cheratoglobus è il processo di esclusione di altre condizioni che possono imitare o apparire simili al cheratoglobus al fine di stabilire una diagnosi accurata. Le malattie chiave e le condizioni da considerare sono:
- Keratoconus: questa è la condizione più comune in cui la cornea si accumula in una forma simile a un cono. La differenza rispetto al cheratoglobus è la distribuzione del diradamento e la forma del rigonfiamento e il fatto che il cheratocono progredisca più lentamente ed è più comune nei giovani.
- Globus Megalocornea: una rara condizione in cui la cornea è ampliata ma non diluita, e la sua struttura è più stabile che nel cheratoglobus.
- Pterygium: una crescita del film di tessuto connettivo che può deformare la cornea ma ha una natura e un trattamento diversi.
- Cheratite da acanthamoeba: una malattia infettiva della cornea che può causare diradamento e rimodellamento della cornea, ma è accompagnata da infiammazione e sintomi più specifici.
- Ectasia dilatata (post-Lasik): assottigliamento e rigonfiamento della cornea a seguito di un intervento di correzione della vista, come il post-lasik, che può assomigliare al cheratoglobus nella sintomatologia.
- Dystropie corneali: varie distrofie corneali ereditarie possono causare cambiamenti nella struttura corneale e nella trasparenza che devono essere distinti dal cheratoglobus.
- Malattie infiammatorie corneali: ad esempio, la cheratite di varie eziologie può portare a diradamento e rimodellamento della cornea.
- Trauma oculare: gli effetti del trauma con conseguente assottigliamento o rimodellamento della cornea dovrebbero essere considerati anche nella diagnosi differenziale.
Studi strumentali come la topografia corneale, la pachimetria e la tomografia a coerenza ottica, che possono misurare accuratamente lo spessore corneale e la forma del rigonfiamento, svolgono un ruolo importante nella diagnosi differenziale. Dovrebbe essere presa anche un'attenta storia, soprattutto considerando l'età di insorgenza, la storia familiare e la precedente chirurgia oculistica o il trauma. [7]
Chi contattare?
Trattamento Cheratoglobo
Il trattamento del cheratoglobus dipende dallo stadio e dalla gravità della malattia. Le opzioni terapeutiche includono:
- Gli occhiali o le lenti a contatto: gli occhiali o le lenti a contatto morbidi possono essere utilizzati per correggere i cambiamenti di visione minori causati dal cheratoglobus. Curvature corneali più gravi possono richiedere lenti a contatto permeabili a gas rigide che aiutano a modellare la superficie anteriore dell'occhio, migliorando la visione.
- Lenti sclerali: si tratta di un tipo speciale di lente a contatto che non tocca la cornea ma poggia sulla sclera (il bianco dell'occhio). Possono essere utili per i pazienti con cheratoglobus in quanto forniscono una visione e un comfort più stabili.
- La reticolazione del collagene corneale: questa procedura rafforza le fibre di collagene nella cornea, il che aiuta a prevenire ulteriori assottigliamenti e rigonfiamenti della cornea. Questo metodo può essere efficace nelle prime fasi del cheratoglobus.
- Anelli corneali intrastromici (ICR o intac): può essere impiantato per migliorare la forma corneale e correggere errori di rifrazione.
- Trapianto corneale: in caso di forte assottigliamento e rigonfiamento della cornea, quando altri trattamenti sono inefficaci o quando si verifica il rischio di rottura corneale, può essere indicato il trapianto corneale parziale (lamellare) o pieno (penetrante).
- Trattamento chirurgico: in rari casi in cui vi è una minaccia di perforazione corneale, si può indicare la chirurgia.
- Terapia farmacologica: i farmaci possono essere prescritti per alleviare i sintomi come il dolore o l'infiammazione. Queste possono essere gocce idratanti, antibiotici per prevenire infezioni o farmaci antinfiammatori.
- Follow-up regolare: i pazienti con cheratoglobus sono raccomandati di avere un follow-up regolare con un oftalmologo per monitorare i cambiamenti nella cornea e regolare il trattamento se necessario.
Tutti i trattamenti dovrebbero essere individualizzati e discussi con un oftalmologo. Poiché il cheratoglobus può progredire, è importante mantenere un monitoraggio costante della condizione e regolare il trattamento in base alle variazioni della struttura corneale.
Prevenzione
La prevenzione del cheratoglobus è limitata alle misure volte a prevenire la sua progressione e minimizzare il rischio di complicanze, poiché le cause esatte di questa malattia sono sconosciute e non vi sono modi per prevenirne il verificarsi. Ecco alcune raccomandazioni generali per i pazienti con cheratoglobus o ad alto rischio di svilupparlo:
- Follow-up medico regolare: è importante vedere regolarmente un oftalmologo per monitorare le condizioni della cornea e della visione.
- Evitare lesioni agli occhi: proteggere gli occhi da lesioni, specialmente durante lo sport e altre attività potenzialmente pericolose, può aiutare a impedire il peggioramento delle condizioni.
- Controllo della malattia infiammatoria degli occhi: il trattamento tempestivo delle condizioni infiammatorie degli occhi come congiuntivite e cheratite può aiutare a ridurre il rischio di complicanze legate al cheratoglobus.
- Uso di gocce idratanti: si raccomanda l'uso di lacrime artificiali per alleviare i sintomi di secchezza e disagio.
- Controllo delle reazioni allergiche: la gestione delle condizioni allergiche può aiutare a evitare l'eccessivo sfregamento degli occhi, che è importante per prevenire la progressione del cheratoglobus.
- Protezione UV: indossare occhiali da sole per proteggere la cornea dalle radiazioni UV può prevenire ulteriori danni.
- Evitare l'attrito attivo degli occhi: l'attrito oculare può contribuire ad un ulteriore assottigliamento e deformazione della cornea e dovrebbe essere evitato.
- Nutrizione adeguata: alcuni studi suggeriscono che le carenze in alcuni nutrienti possono contribuire alla malattia corneale, quindi una dieta equilibrata può essere importante.
- Informando il tuo oftalmologo di eventuali modifiche: al primo segno di cambi di visione, disagio o altri cambiamenti nei tuoi occhi, dovresti contattare immediatamente il medico.
Sebbene il cheratoglobus sia raramente prevenibile, queste misure possono aiutare a ridurre il rischio di progressione della malattia e migliorare la qualità della vita dei pazienti.
Previsione
La prognosi per il cheratoglobus può variare e dipende da diversi fattori, tra cui il grado di diradamento e rigonfiamento corneale, il tasso di progressione della malattia, la presenza di complicanze e la tempestività ed efficacia del trattamento.
In casi lievi, quando la malattia procede senza rapide progressione e gravi complicanze, la prognosi è generalmente favorevole. La correzione della visione con occhiali o lenti a contatto può essere sufficiente per condurre una vita normale.
Tuttavia, se la malattia progredisce, potrebbe esserci un peggioramento della visione che potrebbe non essere completamente corretto con metodi standard. In tali casi, possono essere richiesti trattamenti più complessi, inclusi chirurgia come impianto di anello corneale intrastromico, reticolazione corneale di collagene o trapianto corneale.
Il trapianto corneale può avere un alto rischio di rifiuto e altre complicanze, quindi di solito è considerato un'ultima risorsa per forme gravi di cheratoglobus.
Nei casi in cui il cheratoglobus è associato ad altre malattie sistemiche o sindromi, come la sindrome di Marfan o la sindrome di Ehlers-Danlos, la prognosi può essere più complessa e richiedere un approccio di trattamento integrato.
È importante notare che i moderni metodi di diagnosi e trattamento hanno migliorato significativamente la prognosi per la maggior parte dei pazienti con cheratoglobus. Il follow-up regolare con uno specialista e il rispetto delle raccomandazioni aiutano a controllare la malattia e a mantenere la qualità della visione.
Letteratura usata
"Keratoconus and Keratoglobus" fa parte del libro Cornea, terza edizione, a cura di Krachmer JH, Mannis MJ, Holland EJ
"Keratoconus e Keratoglobus" in Cornea (terza edizione) - Margaret S. MacDonald, Michael Belleky, Charles Sheffield
"Ophthalmology" - Autore: Myron Yanoff, Jay S. Duker, anno di ultima edizione: 2018.
"Vaughan & amp; Ophthalmology generale di Asbury" - Autori: Paul Riordan-Eva, Emmett T. Cunningham, Anno dell'ultima edizione: 2017.
"Oftalmologia clinica: un approccio sistematico" - Autore: Jack J. Kanski, Anno dell'ultima pubblicazione: 2019.
"Ophthalmology: Expert Consulta: Online and Print" - Autore: Myron Yanoff, Jay S. Duker, anno di ultima edizione: 2018.

