Esperto medico dell'articolo
Nuove pubblicazioni
Neurinoma del cervello e del midollo spinale
Ultima recensione: 29.06.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
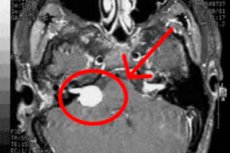
Un processo tumorale benigno, il neurinoma dell'encefalo e del midollo spinale, origina dai lemmociti. Si tratta delle cosiddette strutture di Schwann, cellule nervose ausiliarie che si formano lungo il decorso degli assoni dei nervi periferici. Un altro nome per il tumore è schwannoma. È caratterizzato da una crescita lenta ma costante, che a volte raggiunge dimensioni piuttosto grandi (oltre 1-2 kg). Può comparire in pazienti di qualsiasi età, compromettendo significativamente la qualità della vita. [ 1 ]
Epidemiologia
Il neurinoma dell'encefalo e del midollo spinale si riscontra in circa l'1,5% di tutti i processi tumorali. L'incidenza aumenta con l'età. Il maggior numero di pazienti con neurinoma diagnosticato ha un'età compresa tra i 45 e i 65 anni.
Gli uomini contraggono la malattia più o meno con la stessa frequenza delle donne. Per ogni dieci neurinomi cerebrali, ce n'è uno con coinvolgimento del midollo spinale.
La maggior parte dei neurinomi primari si verifica senza una causa chiara e distinta.
La percentuale di ossificazione di tali processi tumorali è piccola, ma non completamente esclusa. Il metodo di trattamento preferito è quello chirurgico. [ 2 ]
Le cause neurinomi del cervello e del midollo spinale
Gli scienziati non hanno ancora identificato cause chiare per la formazione di neurinomi nel cervello e nel midollo spinale. Diverse teorie indicano disturbi immunitari e predisposizione ereditaria.
Un'alta percentuale di probabilità è dovuta alla predisposizione genetica: sono già molti i casi in cui il neurinoma cerebrale e del midollo spinale è stato letteralmente "ereditato". Se uno dei genitori ha una predisposizione ereditaria aggravata o è affetto da neurinoma, nel 50% dei casi anche i figli saranno affetti da questa malattia.
La seconda possibile causa è considerata un sistema immunitario debole, che può essere causato da quasi tutti i fattori, come:
- Ecologia sfavorevole, gassosità, intossicazione;
- Stress;
- Ipodynamia;
- Trauma e sovraccarico.
Alla fine, una qualsiasi delle cause menzionate può portare alla formazione di un neurinoma. [ 3 ]
Fattori di rischio
I principali fattori di rischio includono:
- Età superiore ai 35-45 anni e fino ai 65 anni.
- Anamnesi di neurofibromatosi di tipo 2 (per neurinomi bilaterali).
- Una storia ereditaria sfavorevole.
L'appartenenza a uno qualsiasi dei gruppi a rischio è un segnale che una persona dovrebbe prestare particolare attenzione alla propria salute. È importante visitare regolarmente il medico ed eseguire le misure diagnostiche necessarie per individuare il neurinoma del cervello e del midollo spinale in una fase precoce dello sviluppo.
Patogenesi
Ogni tipo di neurinoma ha le sue caratteristiche, tra cui aspetti patogenetici, eziologici e clinici. Consideriamo i tipi più comuni di queste neoplasie:
- Il neurinoma della colonna vertebrale (cervicale, toracico o lombare), secondo la classificazione generalmente accettata, appartiene alla serie extracerebrale, si sviluppa dalle radici spinali ed esercita una pressione dall'esterno sul midollo spinale. Con l'aumentare della localizzazione del tumore, il quadro clinico si espande e peggiora, con un aumento del dolore.
- Un neurinoma cerebrale è una neoplasia che colpisce i nervi cranici all'interno del cranio. I nervi trigemino e uditivo sono prevalentemente colpiti. Nella stragrande maggioranza dei casi, la lesione è monolaterale. Il neurinoma del nervo uditivo è caratterizzato da una compressione rapidamente crescente delle strutture cerebrali circostanti: possono essere colpiti la porzione cocleare del nervo, i nervi retrattore e facciale.
Ad oggi, il meccanismo patogenetico dello sviluppo del neurinoma dell'encefalo e del midollo spinale rimane incompleto. Il processo è associato alla crescita patologica eccessiva delle cellule di Schwann, che è la ragione del secondo nome della malattia: schwannoma. Secondo alcuni studi, la patologia è correlata a mutazioni di geni del cromosoma 22. Questi geni sono responsabili della codifica per la sintesi di una proteina che inibisce la crescita cellulare nella guaina mielinica. Un'insufficiente sintesi di questa proteina porta a una crescita eccessiva delle cellule di Schwann.
Il neurinoma dell'encefalo e del midollo spinale è associato a patologie come la neurofibromatosi, in cui si riscontra una maggiore predisposizione a sviluppare neoplasie benigne in vari organi e strutture. La malattia è trasmessa per via ereditaria autosomica dominante. [ 4 ]
Sintomi neurinomi del cervello e del midollo spinale
Il neurinoma del cervello e del midollo spinale può non manifestarsi per lungo tempo, ma solo dopo un po' di tempo, manifestandosi con segni individuali, ai quali è importante prestare attenzione in tempo:
- Dolore di tipo radicolare, con paralisi parziale, disturbo sensoriale;
- Disturbi dell'apparato digerente, degli organi pelvici (a seconda della posizione del neurinoma), disfunzione erettile;
- Malfunzionamenti cardiaci;
- Diminuzione della qualità della vita dovuta al deterioramento della funzione motoria, difficoltà nel camminare e nello svolgere le normali attività quotidiane.
I primi segni dipendono anche dalla localizzazione del processo patologico e possono essere i seguenti:
- Vertigini, mal di testa;
- Dolore alla schiena (collo, torace, zona lombare o sacro, con irradiazione alle estremità, spalle, scapole);
- Intorpidimento delle estremità, paresi e paralisi;
- Disturbo motorio;
- Tinnito, deficit visivo.
Il quadro clinico iniziale non compare prima di un certo tempo - spesso diversi anni - dopo lo sviluppo del neurinoma del cervello e del midollo spinale. [ 5 ]
Il neurinoma spinale è caratterizzato da:
- Sindrome del ginocchio (dolore lungo la colonna vertebrale, a volte paralisi flaccida e disturbi sensoriali nella zona di innervazione).
- Disturbi autonomici (disfunzione pelvica, disturbi digestivi, disturbi cardiaci).
- Sindrome da compressione del midollo spinale (sindrome di Broun-Sekar, che si manifesta con paresi spastica, paralisi flaccida a livello del neurinoma, perdita di sensibilità dal lato colpito, perdita della temperatura e della sensibilità al dolore dal lato opposto).
- Sensazione di fastidio nella regione interscapolare, dolore, perdita di sensibilità.
Nel neurinoma cerebrale sono predominanti i seguenti sintomi:
- Aumento della pressione intracranica;
- Disabilità mentali e intellettive;
- Atassia;
- Contrazioni muscolari;
- Disturbi del tono muscolare delle estremità;
- Insufficienza cardiaca e respiratoria;
- Disturbo visivo.
Il neurinoma del nervo uditivo si nota:
- Rumore all'orecchio, ronzio nel lato interessato;
- Deterioramento graduale della funzione uditiva;
- Atrofia dei muscoli masticatori, dolore simile a quello dei denti;
- Disfunzione delle ghiandole salivari, perdita della percezione del gusto, perdita della sensibilità di metà del viso, strabismo, visione doppia;
- Vertigini, disturbi vestibolari.
Neurinoma radicolare del midollo spinale.
I processi tumorali delle radici nervose sono per lo più benigni e si sviluppano dal tessuto nervoso o dalle cellule della guaina nervosa. Tali neurinomi colpiscono più spesso la colonna toracica, ma possono essere riscontrati anche in altre parti della colonna vertebrale. Tali focolai aumentano lentamente, sono spesso di piccole dimensioni, riempiono gradualmente il canale osseo della radice del midollo spinale e iniziano a premere sulle strutture adiacenti. Ciò comporta la comparsa di un intenso dolore spinale, simile a un attacco di sciatica. Quando il processo patologico penetra nel canale spinale, si sviluppa una paresi e la funzionalità degli organi digestivi e pelvici viene alterata.
La complessità del problema dimostra ancora una volta che il mal di schiena è un segnale importante da non ignorare. È necessario contattare tempestivamente uno specialista per scoprire la causa della sindrome dolorosa.
Complicazioni e conseguenze
Il neurinoma del cervello e del midollo spinale è una neoplasia benigna che spesso causa paresi e paralisi monolaterali, deficit uditivo monolaterale, disturbi della sensibilità alla temperatura e al dolore, compromissione delle funzioni mentali e dell'equilibrio.
In assenza di un intervento chirurgico tempestivo, il neurinoma comprime le strutture adiacenti del cervello e del midollo spinale, il che può provocare lo sviluppo di condizioni potenzialmente fatali. Anche con una crescita tumorale lenta, sono possibili disabilità e persino la morte. Non è esclusa la trasformazione maligna di una massa precedentemente benigna.
Le complicanze più comuni del neurinoma del cervello e del midollo spinale sono:
- Perdita della funzionalità degli arti (simile agli effetti post-ictus);
- Perdita della vista o dell'udito (unilaterale e bilaterale);
- Mal di testa e dolori alla colonna vertebrale, fino all'impossibilità di svolgere le attività quotidiane;
- Cambiamenti di personalità e comportamentali;
- Convulsioni causate dall'irritazione delle strutture cerebrali;
- Coma cerebrale (complicazione finale dei processi intracerebrali tumorali).
In ogni caso, sono necessarie misure di trattamento e riabilitazione, dato che il neuroma può colpire i nervi che controllano le funzioni vitali dell'organismo. Un recupero adeguato basato su un trattamento tempestivo aiuta il paziente a tornare al suo normale stile di vita. [ 6 ]
Diagnostica neurinomi del cervello e del midollo spinale
La scelta dei test diagnostici più adatti per individuare un neurinoma cerebrale e del midollo spinale viene effettuata individualmente da un neurochirurgo o da un neurologo, caso per caso. In generale, la diagnosi inizia con l'esclusione di patologie con manifestazioni cliniche simili. È obbligatorio eseguire un esame obiettivo e ascoltare i disturbi del paziente.
La diagnosi strumentale è solitamente rappresentata dalle seguenti misure:
- In caso di neurinoma intracranico, il paziente viene indirizzato a una risonanza magnetica (RM) o a una TC dell'encefalo. La tomografia computerizzata (TC) in questo caso è molto meno informativa, principalmente perché non visualizza piccole neoplasie di dimensioni inferiori a 20 mm. Se il paziente non può sottoporsi a una risonanza magnetica, può essere eseguita una TC con mezzo di contrasto in alternativa.
- Una risonanza magnetica o una TAC della colonna vertebrale possono aiutare a identificare neurinomi o altre neoplasie che premono sulle strutture spinali e sulle terminazioni nervose.
- L'audiometria è appropriata come parte di un complesso percorso diagnostico per individuare il neuroma uditivo. La procedura fornisce informazioni sul grado di perdita della funzione uditiva e sulle cause della patologia.
- L'ecografia o la risonanza magnetica sono considerate informative quando il processo tumorale è localizzato nell'area dei nervi periferici. L'ecografia visualizza l'ispessimento del neurilemma protettivo, mentre la risonanza magnetica aiuta a determinare l'esatta posizione del nidus, la sua struttura e l'entità del danno nervoso.
- L'elettroneuromiografia valuta il trasporto degli impulsi elettrici lungo la fibra nervosa, consentendo di valutare il grado di perturbazione della struttura nervosa.
- La biopsia con ulteriore analisi citologica è associata all'intervento chirurgico e consente di determinare la malignità o la benignità del neurinoma.
Gli esami vengono prescritti come parte della preparazione del paziente al ricovero ospedaliero e all'intervento chirurgico. Il paziente preleva un campione di sangue per analisi generali e biochimiche, nonché un'analisi generale delle urine. Se indicato, è possibile prescrivere altri tipi di esami di laboratorio a discrezione del medico. [ 7 ]
Diagnosi differenziale
La diagnosi differenziale del neurinoma dell'encefalo e del midollo spinale deve essere effettuata con altri processi tumorali (anche metastatici), nonché con ascessi, linfomi del sistema nervoso centrale, patologie infiammatorie e demielinizzanti.
La risonanza magnetica con mezzo di contrasto è obbligatoria. Se indicato, vengono utilizzati anche altri metodi diagnostici:
- Elettroencefalografia;
- Radiografie;
- Esame ecografico degli organi pelvici e addominali, nonché dei linfonodi periferici;
- Scintigrafia ossea scheletrica.
Se viene individuato un focus patologico primario, si procede con una diagnosi completa.
Trattamento neurinomi del cervello e del midollo spinale
Per il neurinoma dell'encefalo e del midollo spinale vengono comunemente utilizzate tre strategie terapeutiche: l'osservazione della neoplasia, l'intervento chirurgico e la radioterapia. La scelta dell'indirizzo terapeutico è rimessa al medico curante.
La tattica di osservazione-attesa viene utilizzata quando un neurinoma viene rilevato accidentalmente in assenza totale di manifestazioni cliniche e segni di progressione tumorale. Questo stato di "quiete" può durare diversi anni. Tuttavia, durante questo periodo è importante monitorare regolarmente la dinamica della crescita della neoplasia e, in caso di peggioramento della situazione, intervenire tempestivamente eseguendo un intervento chirurgico.
La radioterapia prevede l'irradiazione locale del focolaio patologico nel caso in cui non sia possibile eseguire un intervento chirurgico completo. Questo metodo aiuta a "addormentare" la neoplasia, ma è accompagnato da numerosi effetti collaterali: disturbi digestivi, reazioni cutanee, ecc.
L'asportazione chirurgica del neurinoma dell'encefalo e del midollo spinale è un metodo complesso ma radicale che consente l'ulteriore completa eliminazione della malattia, con un rischio minimo di recidiva. La chirurgia è sempre preferibile ad altri metodi di trattamento del neurinoma. [ 8 ]
Farmaci
La terapia farmacologica può comprendere l'uso dei seguenti farmaci:
- Il Mannitolo (Mannitolo) è un diuretico osmotico che elimina l'edema cerebrale e normalizza la pressione intracranica. Viene somministrato per via endovenosa per fleboclisi, utilizzando una soluzione al 20%, in 10-15 minuti. Può essere associato a glucocorticosteroidi. Durante il trattamento, è fondamentale il controllo della diuresi e dell'equilibrio idro-elettrolitico. Il farmaco è prescritto per un breve ciclo di trattamento, poiché un uso prolungato può portare a ipertensione secondaria.
- Glucocorticosteroidi per via orale o parenterale (Desametasone, Prednisolone) in un dosaggio prescritto individualmente. Dopo l'intervento chirurgico, la dose viene rivalutata e gradualmente ridotta.
- Farmaci che migliorano la circolazione sanguigna cerebrale (Kavinton - assunto per via orale, dopo i pasti, 5-10 mg tre volte al giorno, o Nicergolina - 5-10 mg tre volte al giorno tra i pasti).
Di norma, non si prescrivono sedativi forti e neurolettici, perché in molti casi "nascondono" il peggioramento delle condizioni del paziente.
Trattamento chirurgico
L'intervento chirurgico, ovvero l'asportazione della neoplasia, è il tipo di trattamento più comune per i pazienti con neurinoma dell'encefalo e del midollo spinale. La scelta dell'accesso chirurgico e l'estensione dell'intervento sono determinate dalle dimensioni del focolaio patologico e dalla possibilità di preservare e ripristinare le funzioni cerebrali.
L'intervento viene eseguito da un neurochirurgo in anestesia generale. Le principali difficoltà della chirurgia nella regione cerebrale sono la separazione della neoplasia dai nervi e dal tronco encefalico. I neurinomi di grandi dimensioni spesso "ingrossano" altre fibre nervose, quindi la rimozione di queste richiede un approccio altamente specializzato e un monitoraggio neurofisiologico simultaneo, che consenta l'individuazione tempestiva di uno o dell'altro nervo.
L'asportazione completa del neurinoma è possibile nel 95% dei casi. Nel restante 5% dei pazienti possono sorgere difficoltà, ad esempio se parte del tumore risulta "fusa" con altre strutture nervose o con il tronco encefalico.
La chemioterapia di solito non viene utilizzata dopo l'intervento chirurgico. Quando il neurinoma viene rimosso completamente, anche la radioterapia e la radiochirurgia non sono giustificate. La probabilità di recidiva è stimata intorno al 5%.
Il metodo radiochirurgico Gamma Knife prevede l'esposizione focale delle radiazioni al focolaio patologico. La procedura viene utilizzata per neurinomi di piccole dimensioni (fino a 3 cm) e in assenza di pressione sul tronco encefalico. L'obiettivo principale della radiochirurgia non è l'asportazione, ma la prevenzione della successiva progressione tumorale. Talvolta è possibile ridurre leggermente le dimensioni della massa in questo modo.
I metodi Gamma Knife, Cyberknife e pedale gas lineare prevedono l'utilizzo del principio di introduzione di una certa quantità di radiazioni ionizzanti nella neoplasia, che comporta la distruzione del focolaio senza danneggiare i tessuti biologici. Non tutti questi metodi sono non invasivi. Pertanto, l'uso del Gamma Knife richiede il fissaggio rigido della struttura metallica con dispositivi a vite alle ossa craniche. Inoltre, l'uso del Gamma Knife non è sempre efficace, poiché a volte non è possibile formare una dose uniforme di radiazioni, il che porta alla rimozione incompleta del focolaio o alla somministrazione di dosi elevate alle aree normali del cervello. Per questi motivi, la radioterapia e la radiochirurgia Cyberknife sono più comunemente utilizzate nella pratica terapeutica. [ 9 ]
Prevenzione
Le misure preventive non sono specifiche, poiché le cause esatte del neurinoma cerebrale e del midollo spinale non sono state ancora determinate. I medici suggeriscono di prestare attenzione alle raccomandazioni generali:
- Garantire il normale sonno e il riposo salutari necessari per ripristinare regolarmente lo stato funzionale del cervello;
- Evitare alcol, droghe, fumo e cibo spazzatura;
- Sviluppo della resistenza allo stress, evitamento di conflitti, stress e preoccupazioni;
- Consumo di una quantità sufficiente di fertilizzanti vegetali, osservanza di un adeguato regime idrico;
- Prevenire lesioni alla schiena e alla testa;
- Uno stile di vita attivo, passeggiate regolari all'aria aperta;
- Assenza di sovraccarico fisico e mentale;
- Visite mediche regolari in presenza di fattori di rischio, in caso di sintomi sospetti, nonché per diagnosi preventive di routine.
Previsione
La prognosi complessiva per il neurinoma dell'encefalo e del midollo spinale è considerata positiva, a condizione di un tempestivo invio al medico e del rispetto di tutte le raccomandazioni mediche. Poiché la neoplasia si sviluppa lentamente nel tempo, è possibile adottare una strategia di attesa prolungata. Tuttavia, se il focolaio patologico è localizzato in una sede adatta all'intervento chirurgico, gli esperti raccomandano, se possibile, la sua rimozione, che di solito non è accompagnata dalla comparsa di effetti avversi sull'organismo. [ 10 ]
Se il trattamento viene ignorato o se il processo tumorale viene diagnosticato tardivamente, possono verificarsi disturbi sensoriali, paresi e paralisi, oltre ad altre condizioni pericolose. Pertanto, è importante comprendere che il neurinoma dell'encefalo e del midollo spinale è un tumore piuttosto complesso, sebbene benigno, e deve essere trattato in modo radicale e tempestivo. In caso contrario, non si esclude la comparsa di gravi problemi di salute e qualità della vita; esiste anche la possibilità di una trasformazione maligna del neurinoma.

