Esperto medico dell'articolo
Nuove pubblicazioni
Osteomielite ematogena acuta
Ultima recensione: 29.06.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
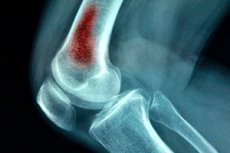
Una delle varianti più pericolose per la vita di un'infezione chirurgica è l'osteomielite ematogena acuta. Questa patologia si verifica prevalentemente nei bambini, sebbene anche gli adulti possano ammalarsi a seguito di traumi (ferite da arma da fuoco, complicazioni postoperatorie, ecc.). La patologia è un processo intraosseo purulento causato dall'ingresso dell'agente infettivo nel flusso sanguigno. [ 1 ]
Epidemiologia
Nell'osteomielite ematogena purulenta, si verifica un processo infiammatorio purulento nell'osso. Coinvolge le strutture midollari, il periostio e il tessuto osseo compatto. Talvolta la malattia è conseguenza della diffusione di una reazione purulenta al tessuto osseo da organi e tessuti adiacenti. Tale sviluppo è caratteristico dell'osteomielite odontogena causata da carie dentale, dell'osteomielite costale associata a empiema pleurico, dell'osteomielite falangea causata da panaricia, ecc.
Nella stragrande maggioranza dei casi, l'agente causale è lo Staphylococcus aureus o la sua combinazione con altri agenti patogeni, in particolare con il bacillo di Proteus o Pseudomonas.
L'osteomielite ematogena acuta è considerata una patologia prevalentemente pediatrica. La percentuale maggiore di pazienti (oltre il 95%) è rappresentata da bambini in età prescolare e scolare. La ragione di questa selettività è semplice ed è legata alle caratteristiche anatomiche della troficità e della struttura ossea legate all'età, ovvero:
- Il forte sviluppo della rete vascolare sanguigna;
- Irrorazione sanguigna dell'autonomia epifisaria, metafisaria e diafisaria;
- Un gran numero di piccole ramificazioni vascolari che corrono lungo il percorso radiale attraverso la cartilagine epifisaria fino al nucleo di ossificazione.
La rete circolatoria metafisaria si forma nei bambini di età superiore ai 2 anni, e fino ad allora la rete epifisaria è predominante. Queste reti esistono separatamente l'una dall'altra, ma sono collegate tramite anastomosi. La formazione di un sistema vascolare comune avviene con l'ossificazione dell'area di accrescimento epifisaria. Nei pazienti di età compresa tra 2 e 3 anni, le aree metaepifisarie sono interessate, mentre in età più avanzata il problema interessa principalmente la diafisi.
L'osteomielite ematogena acuta viene diagnosticata più spesso nei bambini dai 7 ai 15 anni, mentre nei ragazzi è tre volte più frequente che nelle ragazze. Anche gli adulti possono ammalarsi, ma è molto meno comune.
Lo sviluppo della patologia nei neonati è spesso associato all'infezione della ferita ombelicale. [ 2 ]
Le cause osteomielite acuta ematogena
La causa comune dello sviluppo di una patologia così grave come l'osteomielite ematogena acuta è la penetrazione di agenti patogeni all'interno del midollo osseo, che dà origine allo sviluppo di una reazione purulenta. I focolai di infezione, da cui i patogeni si diffondono attraverso il flusso sanguigno e penetrano nell'osso, possono dare origine a otite media, tonsillite (purulenta), foruncolosi e ferite suppurative. E la patologia non si manifesta immediatamente dopo l'infezione primaria: possono passare mesi e persino anni.
Il principale agente causale dell'osteomielite ematogena acuta è lo Staphylococcus aureus: è presente in circa otto pazienti su dieci. In alcuni casi, si tratta di un'infezione combinata, che include il bacillo Proteus e quello Synegnaeus.
L'intensità del processo infiammatorio è in gran parte correlata alle peculiarità della struttura ossea. La reazione infiammatoria si sviluppa in una struttura midollare circondata da un ambiente rigido di pareti corticali più dense. In tali circostanze, non è possibile ridurre la pressione tissutale espandendo l'area infiammata, quindi la reazione si diffonde incontrollata oltre i confini della zona primaria attraverso la rete vascolare e i canali di Havers.
Dal momento della formazione del focus patologico, l'osteomielite può essere considerata un processo potenzialmente settico che comprende le fasi di presepsi e sepsi. [ 3 ]
Fattori di rischio
La stragrande maggioranza dei casi di osteomielite ematogena acuta si verifica nei bambini e negli adolescenti e, in generale, nei pazienti con difese immunitarie indebolite. I gruppi a rischio includono le seguenti categorie:
- Bambini in età prescolare e della scuola elementare;
- Persone anziane (di età superiore ai sessant'anni);
- Pazienti con condizioni di immunodeficienza congenita o acquisita;
- Pazienti con condizioni settiche;
- Pazienti oncologici;
- Pazienti affetti da patologie infettivo-infiammatorie croniche.
Qualsiasi fonte interna di invasione batterica può essere classificata come fattore scatenante. Tra queste rientrano la carie dentale, la tonsillite (soprattutto purulenta), i focolai di infiammazione non drenati, nonché varie condizioni premorbose. Un ruolo importante è svolto dalla predisposizione allergica dell'organismo, da un calo dell'immunità conseguente all'introduzione simultanea di più vaccini profilattici, nonché da traumi, ipotermia e situazioni stressanti. [ 4 ]
Patogenesi
Il meccanismo patogenetico dell'osteomielite ematogena acuta non è stato ancora sufficientemente studiato. Presumibilmente, i fattori fondamentali della patogenesi sono:
- La presenza di un agente infettivo nel corpo;
- Anatomia ossea individuale;
- Grave compromissione immunitaria.
Una caratteristica della risposta infiammatoria nell'osteomielite ematogena acuta è il suo confinamento nel tubo osseo, che comporta una grave compressione della rete vascolare. La sindrome dolorosa è il risultato di un aumento della pressione all'interno dello spazio midollare. L'indicatore di ipertensione può raggiungere i 300-500 mm Hg (la norma per un bambino sano è compresa tra 60 e 100 mm Hg).
Se la patologia non viene rilevata nella fase del processo infiammatorio all'interno del canale del midollo osseo, allora già dal quarto o quinto giorno dall'inizio dell'osteomielite, masse purulente iniziano a diffondersi attraverso il sistema di Haversi e Volkmann fino al periostio, che si delamina gradualmente.
Entro l'ottavo o il decimo giorno, masse purulente insieme ai prodotti di decomposizione continuano a delaminare il periostio, dopodiché si verifica una fuoriuscita di pus nelle strutture dei tessuti molli. Ciò porta alla formazione di flemmone intermuscolare e sottocutaneo. Questa situazione è considerata una malattia trascurata: la terapia dell'osteomielite ematogena acuta diagnosticata tardivamente è complessa e lunga.
La sindrome del dolore nella maggior parte dei casi si attenua sullo sfondo della penetrazione spontanea dell'ascesso sottoperiosteo nelle strutture vicine, che è accompagnata da una forte diminuzione della pressione all'interno dello spazio midollare. [ 5 ]
Sintomi osteomielite acuta ematogena
La sintomatologia dipende in una certa misura dalla forma del processo patologico, che può essere localizzato o generalizzato.
Nella forma localizzata, il dolore è intenso, tumescente e concentrato nella zona dell'osso interessato. Toccare o picchiettare l'arto provoca sensazioni estremamente spiacevoli, l'attività motoria è fortemente limitata, la pelle sopra l'area dell'infiammazione è calda, arrossata, spesso edematosa.
Nella forma generalizzata, le manifestazioni locali si combinano con quelle generali. I segni di intossicazione aumentano, si verificano aumento della temperatura, brividi e sudorazione eccessiva. Con l'ulteriore diffusione dei focolai purulenti, la situazione peggiora notevolmente. Sono possibili lesioni ossee multiple, lo sviluppo di pericardite purulenta o polmonite purulenta distruttiva.
Nel decorso locale dell'osteomielite ematogena acuta, i segni locali dominano, ma non sono gli unici: i sintomi di intossicazione sono presenti in ogni caso. Nel corso dell'intervista al paziente, sono necessariamente presenti lamentele di condizioni generali insoddisfacenti, brividi, febbre. Esternamente, l'attenzione viene attirata dal gonfiore della pelle, dal suo pallore o arrossamento, dalla vascolarizzazione visibile. Palpatoriamente, si rileva un'area dolorante crescente; tentando la percussione, il dolore diventa particolarmente intenso. [ 6 ]
Primi segni
L'osteomielite ematogena acuta si manifesta all'improvviso, spesso dopo un trauma (anche lieve) o un altro fattore scatenante (ad esempio l'ipotermia).
Il segno principale e persistente della patologia è il dolore osseo, diffuso, da sordo a particolarmente intenso. Il dolore impedisce alla persona di dormire, la rende irritabile e nervosa. Di norma, le sensazioni estremamente spiacevoli si diffondono a tutto l'arto interessato, ma il focolaio doloroso può spesso essere identificato inequivocabilmente. Tale sindrome dolorosa è dovuta all'aumento della pressione intraossea sullo sfondo del crescente processo infiammatorio nell'osso. È interessante notare che il dolore osseo è caratterizzato da costanza.
Il successivo segno principale dell'osteomielite acuta è la febbre alta. Nella fase patologica iniziale, i parametri possono essere compresi tra 37 e 38 °C, ma con lo sviluppo dell'osteomielite generalizzata, la temperatura aumenta bruscamente e costantemente fino a 39-41 °C, talvolta accompagnata da febbre. Contemporaneamente all'ipertermia generalizzata, si verifica un aumento locale della temperatura nell'area della lesione.
Il terzo segno iniziale della malattia è un disturbo funzionale dell'arto interessato. Il paziente inizia a zoppicare, l'attività motoria è fortemente limitata fino alla completa impossibilità. Anche un leggero movimento dell'arto interessato provoca un dolore intenso, che costringe la persona ad assumere una posizione forzata con il massimo rilassamento muscolare possibile. In particolare, quando è interessata l'anca, il paziente preferisce piegare la gamba sia a livello dell'articolazione dell'anca che a quello del ginocchio: l'arto risulta leggermente ruotato verso l'esterno. Se questa posizione persiste a lungo, può formarsi una contrattura articolare in flessione.
Successivamente, circa 48-96 ore dopo l'insorgenza dell'osteomielite acuta, l'arto interessato si gonfia. Col tempo, l'edema si diffonde ad altri tessuti. La pelle sopra il focolaio patologico diventa tesa e densa. Ciò compromette gravemente il benessere generale. Un decorso grave della patologia può essere accompagnato dalla diffusione del processo patologico ad altre ossa.
Sintomi locali di osteomielite ematogena acuta
L'osteomielite ematogena acuta inizia con un brusco aumento della temperatura. Contemporaneamente, compare dolore nella zona interessata dal focolaio patologico. L'arto malato perde la capacità di movimento e il paziente cerca di costringerlo a una posizione forzata. L'area interessata si gonfia, la pelle diventa pastosa e alla palpazione si nota un aumento locale della temperatura. In breve tempo, l'area gonfia diventa rossa e si nota una fluttuazione.
La microosteoperforazione conferma la presenza di un aumento della pressione intraossea, consentendo di stabilire la diagnosi anche in assenza di masse purulente nella cavità midollare o sotto il periostio. In alcune situazioni, è opportuno eseguire una puntura ossea diagnostica con ulteriore esame citologico del materiale prelevato.
Gli esami del sangue mostrano leucocitosi e uno spostamento verso sinistra della formula, nonché granularità tossica dei neutrofili. La velocità di eritrosedimentazione è significativamente aumentata e questo aumento è stabile. Anche lo spettro proteico del sangue è alterato: si riscontra disproteinemia, aumento delle frazioni globuliniche e ipoalbuminemia. L'osteomielite prolungata è accompagnata da anemia associata a depressione tossica cerebrospinale.
La natura del dolore nell'osteomielite ematogena acuta
Dolore nell'osteomielite ematogena acuta:
- Forte;
- Tumescente;
- Intensificato dalla palpazione e dalla picchiettatura sulla zona patologica;
- Dopo un po' diventano estremamente acuti, insopportabili, con un aggravamento immediato al minimo movimento.
A causa della grave sindrome dolorosa, il paziente assume una posizione forzata, non riesce a mangiare né a dormire e diventa irritabile. Se non viene prestato alcun aiuto, c'è il rischio di confusione mentale, delirio e allucinazioni.
Classificazione
A seconda del decorso si distingue l'osteomielite acuta da quella cronica.
Il meccanismo di sviluppo della patologia si riflette anche nella classificazione:
- Osteomielite endogena (ematogena);
- Esogene (a seguito di traumi, interventi chirurgici, ferite da arma da fuoco, ecc.);
- Neurogeno (contatto-compressione).
A seconda dello stadio clinico, si distingue tra:
- Osteomielite acuta (dura fino a 14-21 giorni);
- Subacuta (fino a 22-28 giorni);
- Cronico (più di 28 giorni).
Forme atipiche della malattia sono rappresentate dall'ascesso di Brody, dall'osteomielite albuminosa di Ollier, dall'osteomielite sclerosante di Garre.
Secondo il quadro clinico, l'osteomielite ematogena acuta attraversa le seguenti fasi:
- Peggioramento delle condizioni del paziente, perdita di appetito, apatia inspiegabile.
- Si manifestano insonnia, febbre, possibili fenomeni di dispepsia.
- Dopo circa 24 ore la temperatura raggiunge livelli elevati (circa 39°C).
- L'intossicazione aumenta, la pelle diventa pallida o bluastra. Il dolore è pronunciato e acuto, i movimenti attivi sono assenti, mentre i movimenti passivi sono fortemente limitati.
Quando il focolaio patologico si manifesta, la pelle diventa iperemica e le condizioni del paziente migliorano leggermente. È possibile la formazione di focolai ossei multipli, circa 1-2 settimane dopo la comparsa del focolaio primario.
Forme
In base all'area di localizzazione del focolaio patologico dell'osteomielite ematogena purulenta acuta, si distinguono: epifisaria, metafisaria, diafisaria, con lesioni di ossa spugnose, piatte e corte. La sintomatologia e le peculiarità terapeutiche del processo patologico dipendono sia dall'età e dallo stato di salute generale del paziente, sia dalla localizzazione della zona infiammatoria. Le metafisi e le diafisi delle ossa lunghe tubulari sono colpite principalmente in età prescolare e scolare. Il quadro patologico è multiforme e strettamente correlato a fattori quali lo stato immunitario e la virulenza del microrganismo patogeno.
La forma locale di osteomielite ematogena acuta non è "pura", poiché combina manifestazioni sia locali che generali, sebbene i segni locali siano in qualche modo dominanti. Si avverte un dolore acuto e raschiante nella zona dell'osso, che richiama l'attenzione sull'intenso gonfiore (la pelle è gonfia e tesa). Picchiettando, il paziente dimostra una chiara risposta al dolore. Nella forma locale, la capacità motoria può essere conservata per un certo periodo.
La patologia colpisce prevalentemente le ossa lunghe tubulari. Le ossa piatte e corte sono molto meno frequentemente colpite. Nella maggior parte dei casi, le ossa colpite sono:
- Femore (fino al 40% dei casi);
- Tibia (circa il 30% dei casi);
- Omero (circa il 10%).
Molto meno frequentemente il problema si riscontra nelle ossa del piede, del bacino e della mascella superiore.
L'osteomielite ematogena acuta delle ossa lunghe tubulari ha una distribuzione diversa. Pertanto, possiamo parlare delle seguenti varianti della malattia:
- Osteomielite ematogena acuta metadiafisaria: colpisce la metafisi e oltre il 50% della diafisi;
- Osteomielite ematogena acuta metaepifisaria: colpisce la metafisi e la maggior parte dell'epifisi;
- Osteomielite metafisaria: si estende fino al bordo dell'epifisi o della diafisi;
- Osteomielite totale: colpisce la diafisi ed entrambe le metafisi.
La forma setticopiemica di osteomielite ematogena acuta è una variante particolarmente comune della malattia, che si manifesta con lo sviluppo acuto di sepsi. In alcuni pazienti si osserva un breve intervallo prodromico, caratterizzato da sensazione di affaticamento, debolezza e dolore alla testa. La temperatura sale a 39 °C, con significative fluttuazioni giornaliere di 1,5-2 °C. Il dolore nella zona della lesione compare un paio d'ore dopo l'inizio del processo patologico. La sindrome dolorosa ha un carattere rauco, è caratterizzata da elevata intensità, il paziente non può né mangiare né dormire, è costantemente in una posizione forzata, evitando in ogni modo possibile qualsiasi contatto con l'arto interessato. Il benessere generale è estremamente scarso, vi sono chiari segni di grave intossicazione. Le manifestazioni locali vengono rilevate gradualmente, il dolore è localizzato solo dal secondo giorno, ma la reazione al tocco è presente quasi immediatamente. Il gonfiore e il quadro locale diventano distinti solo al terzo o quarto giorno. Se non si presta assistenza medica, l'area dell'edema è arricchita da arrossamento e fluttuazione. Questa forma è spesso accompagnata da metastasi del processo purulento-infettivo, con formazione di focolai purulenti in altri tessuti e organi (strutture ossee, polmoni, reni, fegato).
La forma tossica di osteomielite ematogena acuta (altri nomi: fulminea, adinamica) è caratterizzata dal decorso più grave, con manifestazioni tossiche generali dominanti. La patologia si sviluppa rapidamente, l'ipertermia è acuta, raggiungendo rapidamente valori elevati di 40-41 °C. La condizione è particolarmente grave, con possibili disturbi della coscienza ed episodi deliranti-allucinatori. L'attività cardiaca è compromessa: si verificano tachicardia, debole riempimento del polso, toni cardiaci ovattati. A causa dell'atipicità della sintomatologia, questa forma è spesso difficile da diagnosticare. Le condizioni del paziente sono molto gravi, il che in molti casi rende impossibile determinare il focolaio infiammatorio primario.
Complicazioni e conseguenze
Le complicazioni dell'osteomielite ematogena acuta sono locali e generali.
Tra quelli locali, i più comuni sono:
- Deformità, difetti ossei;
- Fratture patologiche;
- La formazione di false articolazioni;
- Anchilosi;
- Artrite purulenta, flemmoni;
- Ulcere osteomielitiche;
- Neoplasia maligna della parete fistolosa.
Possibili complicazioni comuni:
- Condizioni settiche;
- Amiloidosi renale;
- Distrofia degli organi interni.
La complicazione più frequente è la sepsi: il suo sviluppo si verifica in caso di misure terapeutiche tardive o errate.
La comparsa di artrite purulenta è dovuta alla diffusione dell'agente infettivo dall'osso interessato attraverso il sistema linfatico o alla penetrazione purulenta nella cavità articolare.
La frattura ossea patologica si verifica a causa della distruzione dell'osso interessato. In questo caso, a volte si forma una falsa articolazione, una patologia caratterizzata da un'interruzione permanente della continuità e della mobilità dell'elemento osseo, non specifica di un reparto specifico.
La patologia ematogena epifisaria e metafisaria può causare disturbi della crescita e gravi distorsioni (accorciamenti) dell'osso, dovuti alla posizione diretta del focus vicino alla zona di crescita. [ 7 ]
Diagnostica osteomielite acuta ematogena
Le misure diagnostiche iniziano con la raccolta dei reclami e dell'anamnesi.
Il paziente lamenta febbre, dolore all'osso interessato e compromissione della funzione motoria. L'anamnesi può includere indizi di traumi, interventi chirurgici e la presenza di altri focolai infettivi nel corpo.
Nel corso dell'esame obiettivo si nota un aumento del dolore alla palpazione e alla percussione, aumento della temperatura, iperemia ed edema nella zona di proiezione del focolaio patologico.
Gli esami dimostrano la presenza di un processo infiammatorio nell'organismo: nel sangue si riscontra una leucocitosi con spostamento a sinistra, nonché un aumento della velocità di sedimentazione degli eritrociti. Nelle urine sono presenti proteine, eritrociti e cilindri.
La diagnostica strumentale è rappresentata dalle seguenti indagini:
- Radiografia: definisce un quadro tipico dell'osteomielite ematogena acuta. Include: un'immagine sfocata dell'osso, fibrillazione delle traverse ossee e, successivamente, zone alternate di assottigliamento e ispessimento osseo, ispessimento periostale. I segni radiologici dell'osteomielite ematogena acuta vengono rilevati gradualmente, entro 2-3 settimane dall'esordio della malattia. Inizialmente, si rileva il distacco del periostio con manifestazioni di periostite. Successivamente, si formano aree di tessuto rado nella zona metafisaria. Dopo 8-16 settimane, si formano sequestri e cavità.
- La diagnosi radiologica di osteomielite ematogena acuta può essere integrata dalla fistolografia con mezzo di contrasto. Grazie a questo esame, è possibile valutare il grado di riempimento delle cavità ossee e delle strutture dei tessuti molli circostanti con il mezzo di contrasto.
- L'ecografia aiuta a valutare il grado di diffusione della reazione infiammatoria nei tessuti molli, a rilevare sequestri e focolai purulenti paraossei.
- L'angiografia viene utilizzata per identificare segmenti ossei avascolari ed escludere la flebotrombosi.
Viene eseguito uno studio batteriologico separato per identificare l'agente causale. La maggior parte dei pazienti è isolata con Staphylococcus aureus, un po' meno frequentemente con Pseudomonas bacill o Proteus, ancora meno frequentemente con Enterobacteriaceae o anaerobi. [ 8 ]
Diagnosi differenziale
La diagnosi differenziale si effettua tra osteomielite ematogena e post-traumatica.
Infiammazione ematogena |
Infiammazione post-traumatica |
|
Si ammalano più spesso |
Pazienti pediatrici e adolescenti |
Per lo più pazienti adulti |
Tipo di infezione |
Endogeno-ematogeno |
Esogeno |
Fattore eziologico |
Infezione ematogena |
Trauma combinato con infezione |
Patogeno dominante |
Stafilococco aureo |
Cocchi, Escherichia coli o Pseudomonas, Proteus, infezione mista |
Stato reattivo |
Un forte aumento della reattività del corpo |
Reattività corporea normale |
Fattore morfologico |
Osteomielite primaria |
Ostite purulenta secondaria |
Sequestro |
I veri sequestri si verificano durante tutto il processo patologico |
I falsi cavalieri nascono prima, i veri cavalieri dopo |
Frattura |
È raro |
Presente come patologia sottostante |
Infezione dell'articolazione |
È un evento abbastanza comune |
Raramente, solo in caso di frattura intra-articolare |
Complicanze settiche |
Spesso |
Raramente |
Chi contattare?
Trattamento osteomielite acuta ematogena
Le misure terapeutiche sono urgenti e complesse, implicano l'azione il più precoce possibile sull'agente causale, evitano le complicanze settiche e limitano il focolaio locale dell'infezione. È importante alleviare l'intossicazione il più presto possibile, ridurre al minimo il carico sugli organi vitali, ottimizzare il potenziale protettivo del paziente e prepararlo per l'imminente intervento chirurgico. [ 9 ]
Innanzitutto, è necessario normalizzare la temperatura corporea e prevenire lo sviluppo di tossiemia, il che è particolarmente importante nei bambini. Utilizzare metodi fisici di raffreddamento, dilatare i vasi periferici con farmaci (drotaverina, papaverina) e ridurre la temperatura (somministrare amidopirina al 4% in una quantità di 0,1 ml/kg, analgin al 50% in una quantità di 0,1 ml per anno di vita del bambino). L'omeostasi viene corretta mediante infusione endovenosa per eliminare l'ipovolemia e stabilizzare l'equilibrio idrosalino e acido-base.
La terapia infusionale viene iniziata con la somministrazione di soluzione di glucosio e polimeri a medio e basso peso molecolare con capacità detossificante (Reopolyglukin, Hemodez, ecc.), nonché soluzioni proteiche (plasma nativo, albumina, sangue). I volumi di liquidi vengono reintegrati con soluzioni elettrolitiche. La correzione dello stato di acidosi viene effettuata mediante somministrazione di bicarbonato di sodio al 4% o Trisammina. In caso di intossicazione grave con dispepsia e ipokaliemia, viene somministrato cloruro di potassio. Se necessario, si ricorre a tecniche speciali, si esegue l'emosorbimento - purificazione extracorporea del sangue.
I pazienti con le condizioni più complesse sono sottoposti a exsanguinotrasfusione, con reintegrazione di 1,5-2 volumi di sangue circolante. Si ricorre anche alla diuresi forzata, aumentando il carico idrico con soluzione glucosata al 5%, soluzione di Ringer-Locke e ulteriore somministrazione di mannitolo e Lasix.
Alcuni pazienti praticano con successo la plasmaferesi utilizzando inibitori della proteolisi (Trasylol, Contrical). Per eliminare la sindrome da coagulazione intravascolare disseminata, si somministra eparina per via endovenosa in una quantità di 1-150 unità per kg in 6 ore (non prima di 12 ore dall'intervento). Vitamina C, rutina e farmaci contenenti calcio vengono utilizzati per ridurre la permeabilità capillare.
Pentoxolo, metiluracile e orotato di potassio vengono prescritti per attivare il metabolismo. Le misure immunoterapeutiche prevedono l'infusione di plasma antistafilococcico iperimmune, vaccino stafilococcico e γ-globulina antistafilococcica iperimmune.
È obbligatoria la nutrizione parenterale, calcolata tenendo conto dell'apporto calorico raccomandato e del rapporto tra proteine, grassi e carboidrati. Se possibile, il paziente viene gradualmente riportato a una dieta normale.
La terapia antibiotica viene eseguita contemporaneamente per infusione (endovenosa, intramuscolare) e per via intraossea (nell'osso interessato). Prima dell'identificazione dell'agente causale, senza perdite di tempo, si somministra per via endovenosa ad alte dosi il sale sodico di penicillina. La somministrazione intraossea prevede l'uso di antibiotici ad ampio spettro d'azione.
48 ore dopo la valutazione dei test batterici, si somministra un'iniezione intraossea, a seconda della resistenza, di preparati a base di cefalosporine, gentamicina, claforan, ecc. È possibile un'ulteriore iniezione di 5-10 milioni di unità di penicillina con 20 ml di novocaina allo 0,25% nell'arteria femorale.
I preparati per l'iniezione intraossea vengono preraffreddati a +20°C.
Trattamento locale dell'osteomielite ematogena acuta
L'obiettivo principale del trattamento locale è ridurre l'elevata pressione intraossea e prevenire l'ulteriore diffusione del processo patologico. La periostomia è completata da specifiche trapanazioni microscopiche che consentono di drenare la cavità senza alterare la struttura ossea.
La tecnica prevede le seguenti manipolazioni:
- Taglio della pelle e PJC sulla zona di maggior dolore;
- Separazione muscolare lungo le fibre;
- Apertura del flemmone del periostio e, in sua assenza, dissezione del periostio;
- Esecuzione di fori di perforazione mediante apposite frese, con inserimento al centro di un ago per la terapia antibiotica intraossea;
- Steccatura in gesso.
Nelle lesioni ossee totali, le manipolazioni sopra descritte vengono eseguite in due aree metafisarie. Nella fase postoperatoria, il paziente viene medicato ed esaminato quotidianamente e, se necessario, si esegue la revisione della ferita. Viene inoltre esaminato l'intero apparato scheletrico per la tempestiva individuazione di probabili focolai infettivi secondari. In caso di riscontro di tali focolai, viene eseguita una puntura ossea con misurazione della temperatura e della pressione.
La fisioterapia può essere applicata non appena il processo infiammatorio acuto si attenua. Vengono prescritti l'elettroforesi dei farmaci antibatterici, i raggi UVA e la terapia ad altissima frequenza.
Circa un mese dopo viene eseguita una radiografia di controllo e si valuta la dinamica del trattamento.
Trattamento chirurgico dell'osteomielite ematogena acuta
L'intervento chirurgico nell'osteomielite ematogena è prescritto in presenza di:
- Sequestro;
- Cavità ossea osteomielitica;
- Fistole o ulcere;
- Cambiamenti negli organi parenchimatosi (dovuti ad osteomielite);
- Di malignità localizzata.
L'intervento chirurgico per l'osteomielite ematogena acuta può essere radicale, radicale convenzionale e ricostruttivo.
Gli interventi radicali includono quanto segue:
- Resezione marginale del segmento osseo interessato;
- Resezione terminale di una parte di un osso lungo in caso di osteomielite traumatica complicata;
- Resezione segmentale di una parte dell'osso lungo;
- Disarticolazione o rimozione del segmento con l'osso interessato.
Gli interventi di radicalizzazione condizionata includono:
- Fistulosequestrectomia: comporta l'escissione dei canali della fistola in concomitanza con sequestri ossei;
- Sequestronectomia: consiste nella resezione dei sequestri dalla scatola compattata dopo la trapanazione ossea, oppure nell'asportazione della cavità ossea sotto forma di appiattimento dello scafoide;
- Fistulosequestrnecrectomia (altro nome: necrectomia estesa): comporta l'escissione di un pezzo di necrosi, sequestro, granulazione, fistola o tessuto cicatriziale all'interno di strutture sane;
- Si esegue la trapanazione dell'osso tubulare lungo con sequestro ectomia per accedere alla scatola compattata nel canale del midollo osseo con ulteriore ripresa della sua pervietà;
- Rimozione del focus osteomielitico seguita da osteosintesi bilocale percutanea a compressione-distrazione per sostituire il difetto osseo.
Gli interventi restaurativi comportano la sostituzione di difetti tissutali pronunciati e possono essere i seguenti:
- Plastica dei tessuti molli (trasferimenti di lembi);
- Sostituzione plastica con tessuto vascolarizzato;
- Tecniche combinate;
- Otturazione della cavità residua;
- Plastica delle cavità ossee con tessuti alimentati dal sangue (ad esempio, mioplastica);
- Intervento chirurgico di sostituzione con metodo Ilizarov, osteosintesi extraassiale.
Prevenzione
La prevenzione consiste nella diagnosi precoce, nel ricovero ospedaliero tempestivo e nella fornitura di cure terapeutiche e chirurgiche complete ai pazienti con qualsiasi processo infettivo-infiammatorio. Se necessario, prescrivere cicli di terapia antibiotica, plasma antistafilococcico e immunizzazione con anatossina stafilococcica, autovaccinazione e stimolazione delle funzioni del sistema reticolo-endoteliale. È fondamentale escludere la possibilità di un impatto aggressivo da parte di fattori scatenanti, come bruschi sbalzi di temperatura ambientale (ipotermia, surriscaldamento), traumi, ecc.
È possibile prevenire lo sviluppo di osteomielite ematogena acuta evitando l'influenza di fattori potenzialmente sfavorevoli. Ad esempio, processi infettivi intercorrenti, situazioni stressanti, attività fisica eccessiva, fattori di freddo o caldo eccessivi.
Gli interventi terapeutici più comuni includono:
- Condurre uno stile di vita sano;
- Una dieta completa, varia e di qualità;
- Evitare situazioni stressanti;
- Supporto immunitario regolare;
- Sanificazione tempestiva dei focolai infettivi;
- Ricerca tempestiva di assistenza medica per infortuni, traumi, ferite.
Un ruolo importante è svolto dall'evitare l'automedicazione: nello sviluppo di processi patologici, in caso di lesioni (sia chiuse che aperte) è obbligatorio consultare un medico.
Previsione
Tutti i pazienti che hanno contratto l'osteomielite ematogena acuta devono essere obbligatoriamente inseriti nella cartella clinica. Ciò è necessario per la tempestiva individuazione di una recidiva della malattia (esacerbazione), la valutazione dei risultati della terapia e la profilassi antibiotica (ad esempio, nei periodi più "pericolosi" - primavera e autunno). Una persona che ha contratto la malattia dovrebbe consultare il proprio medico di base almeno due volte all'anno.
Dal primo giorno dopo l'intervento chirurgico per il paziente con osteomielite ematogena aumentare gradualmente l'attività motoria:
- Consentire le svolte entro i limiti del letto;
- Eseguire esercizi di respirazione (esercizi statici e dinamici);
- Si consiglia di sollevare il busto tenendosi a un dispositivo di sospensione posto sopra il letto.
Per accelerare la riabilitazione e migliorare i processi trofici e metabolici, vengono prescritte procedure fisiche, in particolare magnetoterapia e UVB. Un ciclo terapeutico di fisioterapia può includere da cinque a dieci sedute.
In generale, l'osteomielite ematogena acuta ha una prognosi condizionatamente favorevole. Le possibilità di guarigione e di completo ripristino della funzionalità dei meccanismi muscoloscheletrici del paziente dipendono dal grado del processo patologico e dal successo della terapia selezionata, nonché dalla tempestività e dalla radicalità del trattamento chirurgico.
Elenco di libri e studi autorevoli relativi allo studio dell'osteomielite ematogena acuta
- "Infezioni ossee e articolari: dalla microbiologia alla diagnosi e al trattamento" - autori: W. Zimmerli, ME Corti (Anno: 2015)
- "Osteomielite: diagnosi, trattamento e prognosi" - di Mahmut Nedim Doral (Anno: 2012)
- "Infezioni osteoarticolari pediatriche" - di Pierre Lascombes, Antoine GS Lascombes (Anno: 2017)
- "Osteomielite: fattori di rischio, diagnosi e opzioni di trattamento" - di Thore Zantop (Anno: 2016)
- "Osteomielite - Dizionario medico, bibliografia e guida di ricerca annotata ai riferimenti Internet" - di Icon Health Publications (anno: 2004)
- "Osteomielite: sintomi, cause e trattamenti" - di Alton Carr (Anno: 2012)
- "Progressi nella ricerca sull'osteomielite" - di Carlos A. Leonard (Anno: 2007)
- "Infezioni ossee e articolari: dalla batteriologia alla diagnosi e al trattamento" - di Andreas F. Mavrogenis (Anno: 2018)
- "Manuale delle procedure di microbiologia clinica, vol. 1" di Amy L. Leber (anno: 2016)
- "Osteomielite: nuove prospettive per gli operatori sanitari: edizione 2012" - di Q. Ashton Acton (Anno: 2012)
Letteratura
Kotelnikov, GP Traumatologia / a cura di Kotelnikov GP., Mironov SP - Mosca: GEOTAR-Media, 2018.

