Esperto medico dell'articolo
Nuove pubblicazioni
Sialadenite: cause, sintomi, trattamento
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
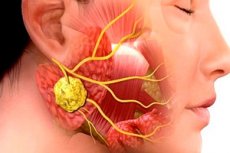
Le patologie infiammatorie in odontoiatria chirurgica sono molto comuni. Nemmeno l'uso di una terapia antibiotica riduce l'incidenza delle infiammazioni maxillo-facciali e delle loro complicanze. Questa situazione è dovuta a visite mediche tardive, frequente automedicazione dei pazienti, ecc. Una delle tipiche malattie infettive e infiammatorie di questo tipo è la scialoadenite, o scialoadenite, un'infiammazione delle ghiandole salivari, spesso provocata da virus o batteri. La patologia è accompagnata da una serie di segni clinici caratteristici e la diagnosi si basa sui risultati di esami batteriologici e citologici, nonché sulla diagnostica strumentale.
Epidemiologia
La prevalenza esatta della scialoadenite sottomandibolare non è chiara. La scialoadenite sottomandibolare rappresenta circa il 10% di tutti i casi di scialoadenite e rappresenta lo 0,001-0,002% di tutti i ricoveri ospedalieri. Non vi sono differenze di età o sesso.[ 1 ]
La scialoadenite batterica e virale colpisce principalmente le persone anziane e senili.
La parotite epidemica colpisce principalmente i bambini, meno frequentemente gli adulti (più frequentemente le donne). Oggi, la parotite epidemica si manifesta come malattia sporadica, grazie alla vaccinazione precoce dei bambini.
Spesso si riscontra una forma purulenta di scialoadenite, dovuta alla tardiva richiesta di assistenza medica da parte dei pazienti.
Le cause sialadenite
Lo sviluppo della scialoadenite è causato da lesioni virali o microbiche delle ghiandole salivari. Il processo infiammatorio microbico può essere provocato da batteri presenti nel cavo orale o rilasciati da vari focolai infettivi nell'organismo. Le fonti di infezione sono spesso flemmoni adiacenti, malattie respiratorie acute (tonsillite, polmonite, bronchite), patologie maxillo-facciali e dentali.
La malattia può manifestarsi a seguito di lesioni e interventi chirurgici nell'area maxillo-facciale, all'ingresso di corpi estranei nel canale salivare (lische di pesce, particelle di cibo, peli, ecc.) e alla formazione di calcoli nel canale.
La scialoadenite virale è spesso causata da citomegalovirus, virus influenzali, adenovirus, paramixovirus, virus Coxsackie, virus herpes simplex, ecc. Si verificano anche scialoadenite fungina, sifilitica e tubercolare.
La diffusione dell'infezione può avvenire attraverso l'orifizio del canale, attraverso il sangue o il liquido linfatico.
Fattori di rischio
I fattori di rischio per lo sviluppo della scialoadenite includono:
- sistema immunitario indebolito, malattie recenti;
- congestione nei dotti salivari;
- disturbi salivari causati da patologie infettive e infiammatorie;
- interventi chirurgici;
- tubercolosi; [ 2 ]
- sifilide;
- lesioni maxillo-facciali.
Il gruppo a rischio comprende gli anziani, le persone che soffrono di disturbi alimentari, secchezza patologica delle fauci, così come coloro che sono sottoposti a radioterapia o che utilizzano regolarmente una terapia antibiotica senza buone indicazioni, condizioni postoperatorie, [ 3 ] intubazione e l'uso di anticolinergici. [ 4 ]
Ulteriori fattori predisponenti (indiretti) possono includere:
- scarsa igiene orale;
- stile di vita malsano, presenza di una serie di cattive abitudini;
- ignorare le visite dal medico, automedicazione.
Patogenesi
Le ghiandole salivari si dividono in grandi ghiandole pari e piccole ghiandole impari. Le ghiandole grandi includono la parotide, la sottomandibolare e la sottolinguale. Le ghiandole piccole includono le ghiandole labiali, buccali, linguali, palatine e del pavimento orale. Ognuna di queste ghiandole presenta parenchima, interstizio e un sistema di dotti.
L'agente eziologico della parotite epidemica, una delle varianti della scialoadenite acuta, è un virus filtrabile. L'infezione si trasmette per via aerea (ma non si esclude l'infezione attraverso oggetti utilizzati dal malato).
La scialoadenite batterica può svilupparsi in concomitanza con qualsiasi patologia grave. L'infezione si diffonde per via stomatogena, così come attraverso il sangue e il liquido linfatico. La microflora è solitamente di tipo misto: streptococcica, pneumococcica, stafilococcica, ecc., che penetra attraverso il dotto ghiandolare escretore.
Nei pazienti con divergenza linfogena dell'infezione, spesso è interessata la rete linfoide della ghiandola parotide: questo processo è conseguenza di infiammazioni nasofaringee o mandibolari, patologie dei denti o della lingua.
L'eziologia e la patogenesi della scialoadenite cronica sono poco chiare e poco comprese. I medici presumono che lo sviluppo della malattia sia associato a patologie generali dell'organismo, in particolare a ipertensione, aterosclerosi, spondilite anchilosante deformante e malattie dell'apparato digerente.
Sintomi sialadenite
La scialoadenite acuta può manifestarsi con diversa intensità. Nei casi lievi, il quadro clinico è poco marcato, senza aumento della temperatura corporea e senza dolore alle ghiandole parotidi, che si gonfiano solo leggermente. Nei casi moderati, si manifestano malessere generale, dolore alla testa e ai muscoli, brividi, secchezza delle mucose della bocca, dolore e gonfiore della ghiandola parotide. La salivazione è leggermente ridotta. I sintomi durano circa 4 giorni, dopodiché si verifica un graduale sollievo. Nei casi gravi di scialoadenite acuta, la ghiandola parotide si ingrossa notevolmente, con possibile coinvolgimento delle ghiandole sottomandibolari e sottolinguali. La salivazione aumenta, la temperatura raggiunge valori elevati (fino a 40 °C) e possono svilupparsi complicanze purulente-necrotiche. In circostanze favorevoli, la temperatura inizia a diminuire dopo circa una settimana e i segni di una reazione infiammatoria si attenuano gradualmente. Rimane però il rischio di formazione di ascessi, di sviluppare meningite, encefalite, paralisi dei nervi cranici e spinali, ecc.
La scialoadenite virale delle ghiandole parotidi si manifesta con dolore all'apertura della bocca e al tentativo di girare la testa di lato. Si nota gonfiore della zona buccale, mandibolare, sottomandibolare e della parte superiore del collo. La palpazione rivela una formazione dolorosa e compatta, con superficie liscia, che non si estende oltre i confini della ghiandola parotide. La diffusione della patologia ai tessuti circostanti avviene con lo sviluppo di un processo purulento.
Quando è interessata la ghiandola sottomandibolare, i pazienti lamentano dolore durante la deglutizione. Il gonfiore si estende alla zona sottolinguale e sottomandibolare, al mento e alla parte superiore del collo. Quando sono colpite le ghiandole sottolinguali, compare dolore durante il movimento della lingua e le pieghe sottolinguali aumentano. Il coinvolgimento delle ghiandole salivari minori si verifica in presenza di molteplici patologie.
I primi segni di scialoadenite cronica possono passare inosservati e essere rilevati casualmente. I pazienti avvertono fastidio alla ghiandola parotide (o a due ghiandole), meno frequentemente dolore occipitale. Visivamente, si nota un leggero gonfiore nella zona interessata, senza dolore evidente. Non si osservano alterazioni cutanee, la cavità orale si apre senza dolore, le mucose sono prive di patologie, la salivazione non è compromessa (può diminuire in caso di recidiva). In uno stadio avanzato di scialoadenite cronica, i pazienti avvertono debolezza generale, affaticamento, perdita dell'udito e talvolta secchezza delle mucose della cavità orale. Il gonfiore nella zona delle ghiandole interessate è costante, senza dolore.
La scialoadenite interstiziale è caratterizzata da esacerbazioni stagionali (nella stagione fredda), durante le quali si formano suture dolorose e la temperatura corporea aumenta.
Scialoadenite nei bambini
La scialoadenite può svilupparsi durante l'infanzia, anche nei neonati. Tuttavia, l'eziologia della malattia nei neonati non è ancora stata determinata. È noto che l'infiammazione della ghiandola mammaria nella madre contribuisce allo sviluppo della malattia. La scialoadenite nei neonati si differenzia dall'osteomielite del processo condiloideo della mandibola, che indica lo sviluppo di setticopiemia.
In generale, le cause principali di scialoadenite nei bambini sono considerate la parotite epidemica e il citomegalovirus. Inoltre, è importante conoscere il possibile sviluppo della falsa parotite di Herzenberg, che non si riferisce alla scialoadenite ed è un'infiammazione dei linfonodi localizzati vicino alla ghiandola salivare parotide. Il quadro clinico delle due patologie è molto simile.
L'eziologia tubercolare e sifilitica della malattia non è tipica dei bambini. Il quadro clinico è caratterizzato da un'intossicazione più grave rispetto agli adulti, nonché da una maggiore percentuale di sviluppo di fusione tissutale purulenta o purulento-necrotica.
Fasi
La sialoadenite si sviluppa attraverso tre fasi corrispondenti: iniziale, clinicamente manifesta e tardiva.
Lo stadio iniziale non è accompagnato da sintomi clinici pronunciati. Tuttavia, il gonfiore aumenta, si osserva congestione linfatica nella zona interessata, il tessuto connettivo si allenta e i vasi sanguigni si dilatano. I segmenti ghiandolari terminali sono conservati, ma in essi si accumulano mucina e mucopolisaccaridi, marcatori infiammatori. I dotti interlobari si dilatano e le fibre collagene diventano più dense.
La seconda fase è caratterizzata dal seguente quadro:
- si verifica atrofia dei segmenti ghiandolari terminali;
- gli infiltrati si formano sulla base delle strutture plasmatiche, dei linfociti e degli istiociti nella base del tessuto connettivo;
- le bocche sono circondate da tessuto fibroso;
- all'interno dei canali si riscontra un accumulo di epitelio desquamato e di linfociti.
Il terzo stadio è accompagnato da atrofia quasi completa del parenchima ghiandolare, sua sostituzione con tessuto connettivo, proliferazione della rete irrorata, dilatazione dei dotti intralobari (o restringimento causato dalla compressione da parte del tessuto connettivo e delle strutture fibrose).
Forme
La classificazione della malattia è piuttosto ampia. Pertanto, a seconda del decorso della reazione infiammatoria, si distingue tra scialoadenite acuta e cronica.
La scialoadenite acuta della parotide si manifesta come una parotite epidemica, o la ben nota "parotite". In generale, le ghiandole parotidi sono più spesso colpite, mentre le ghiandole salivari sottomandibolari e sottolinguali sono meno frequentemente colpite. Il processo acuto è più facile da trattare rispetto a quello cronico.
A seconda delle condizioni del parenchima si distinguono i seguenti tipi di malattie croniche:
- scialoadenite parenchimatosa cronica - accompagnata da danni solo allo stroma ghiandolare (come nei pazienti con parotite);
- scialoadenite interstiziale cronica – oltre al danno dello stroma, è accompagnata da danni al parenchima ghiandolare (come nei pazienti con scialoadenite da citomegalovirus).
- La sialoadenite sclerosante cronica (tumore di Küttner) è una malattia sclerosante associata a IgG4 e presenta caratteristiche istopatologiche distinte come infiltrato linfoplasmacitario denso, sclerosi e flebite obliterante.[ 5 ]
La scialoadenite interstiziale è anche chiamata scialoadenite produttiva cronica, parotite sclerosante cronica, tumore infiammatorio di Kuttner, scialoadenite atrofica cronica, scialoadenite fibroproduttiva, scialopatia sintomatica, scialosi ormonale. L'eziologia della malattia è poco conosciuta.
La scialoadenite influenzale si sviluppa durante le epidemie influenzali, che si osservano principalmente in inverno. I pazienti mostrano segni di scialoadenite acuta a carico di una o più ghiandole salivari. La ghiandola parotide è la più colpita, l'infiammazione aumenta rapidamente e si diffonde alla ghiandola pari.
A seconda della localizzazione della lesione si distingue tra:
- parotite scialoadenite delle ghiandole parotidi;
- sottomascellare: lesione della ghiandola sottomandibolare;
- scialoadenite sublinguale della ghiandola sottolinguale.
A seconda delle caratteristiche infiammatorie, la scialoadenite della ghiandola salivare può essere:
- sieroso;
- emorragico;
- purulento;
- tessuto connettivo;
- granulomatoso;
- fibroplastico;
- distruttivo;
- non deformato;
- cirrotico.
A seconda dell'eziologia si distinguono:
- processo infiammatorio traumatico;
- tossico;
- autoimmune;
- allergico;
- ostruttiva (con blocco o contrazione cicatriziale).
La scialoadenite calcolosa è un tipo di patologia ostruttiva causata dall'ostruzione del dotto da parte di un calcolo della ghiandola salivare.
Se la malattia infiammatoria progredisce, si sviluppa una scialoadenite purulento-necrotica o gangrenosa. In questo caso, si osserva un quadro di flemmone grave con edema pronunciato, infiltrazione, iperemia, fluttuazione, ecc.
La scialoadenite duttale (o scialodochite) è una conseguenza di difetti congeniti delle ghiandole salivari (stenosi ed ectasie) in combinazione con debole immunità e iposalivazione, ovvero ristagno di saliva all'interno dei condotti.
Complicazioni e conseguenze
La scialoadenite acuta può essere complicata da danni ai nervi oculomotore, ottico, abducente, facciale e vestibolococleare, nonché da mastite, pancreatite e nefrite. L'orchite si sviluppa spesso nei ragazzi e negli uomini.
Se la scialoadenite acuta si verifica in concomitanza con patologie generali, può essere complicata dalla diffusione del processo patologico nello spazio perifaringeo, nei tessuti che circondano l'arteria carotide e la vena giugulare interna. In alcuni pazienti, il contenuto purulento fuoriesce nel condotto uditivo esterno. Raramente si osservano danni alle pareti dei grandi vasi, con conseguente emorragia. Sono anche possibili trombosi venose e ostruzione dei seni meningei.
Una complicazione tardiva della scialoadenite purulenta avanzata è la formazione di fistole e iperidrosi parotide.
Se la sialoadenite batterica non viene curata, può svilupparsi un gonfiore significativo del tessuto del collo, che può portare a ostruzione respiratoria, setticemia, osteomielite cranica e neurite del trigemino.
Diagnostica sialadenite
I metodi diagnostici clinici generali includono l'interrogatorio del paziente, la visita medica e la palpazione. Inoltre, vengono prescritti esami di laboratorio del sangue e delle urine. Se si tratta di un bambino, è necessario verificare con i genitori se ha precedentemente sofferto di parotite o se ha avuto contatti con persone malate.
In caso di sospetto di scialoadenite cronica, vengono specificate la frequenza annuale delle recidive e le dimensioni della ghiandola nei diversi periodi del processo infiammatorio. Si presta attenzione alle condizioni della pelle sulla zona interessata, al volume e alla natura del fluido salivare e alle condizioni dei dotti salivari escretori.
Quanto segue è obbligatorio:
- valutazione della funzione secretoria;
- citologia, microbiologia, immunologia delle secrezioni salivari;
- scialografia con contrasto;
- tomografia computerizzata;
- radiosialografia;
- ultrasuoni;
- biopsia puntura.
Molti pazienti pediatrici sono indicati per l'elettroencefalografia, necessaria per valutare i disturbi della bioattività cerebrale.
La diagnostica strumentale obbligatoria include la scialometria, che prevede l'utilizzo di un catetere in polietilene, che dopo un preliminare bougienage viene inserito nel dotto salivare. La manipolazione viene eseguita a digiuno e la procedura stessa dura circa 20 minuti. Fornisce informazioni sul volume della produzione salivare e sulle caratteristiche fisiche della secrezione. [ 6 ]
La scialografia con mezzo di contrasto viene eseguita in fase di remissione della malattia, poiché può provocare una recidiva. Le soluzioni di contrasto radiologico vengono iniettate nella ghiandola salivare utilizzando una siringa e un catetere in polietilene.
La diagnostica strumentale speciale è rappresentata dalle seguenti procedure:
- citologia degli strisci di secrezione salivare;
- Elettroradiografia con contrasto;
- metodo di scansione delle ghiandole salivari;
- puntura con biopsia e successiva istologia.
L'ecografia viene spesso eseguita sotto forma di scialosonografia, un esame che consente di esaminare il quadro completo della struttura ghiandolare. Il medico è in grado di rilevare patologie del tessuto sclerotico, ostruzioni, processi tumorali, calcoli e determinarne il numero e le dimensioni.
Nella scialoadenite batterica, l'ecografia rileva alterazioni aspecifiche. In una fase precoce dello sviluppo, si nota un aumento dell'ecogenicità e dell'espansione del dotto, mentre la presenza di focolai anecogeni indica la possibile formazione di ascessi. [ 7 ]
La risonanza magnetica e la tomografia computerizzata permettono di escludere la presenza di calcoli nei condotti e di chiarire la profondità del processo patologico.
Gli esami di laboratorio includono un esame generale del sangue e delle urine, nonché un esame del fluido salivare. Il sangue può mostrare un livello elevato di leucociti, che è uno dei segni di un processo infiammatorio. In un esame biochimico del sangue, i livelli di zucchero sono importanti e in un esame delle urine, la composizione salina. Leucociti, pus e flora batterica possono spesso essere rilevati nella secrezione salivare. È inoltre necessario esaminare le caratteristiche fisico-chimiche della secrezione.
Diagnosi differenziale
Innanzitutto, è importante determinare la causa principale della condizione patologica, per scoprire se la malattia è di natura aterogena, infettiva, neoplastica, autoimmune o metabolica. È necessario escludere patologie reumatologiche e autoimmuni.
La scialoadenite interstiziale si differenzia dalla scialoadenite parenchimatosa cronica, dalla scialodochite, dai processi tumorali e dalla parotite epidemica. Per la diagnosi, si utilizza la valutazione dei sintomi tipici, il quadro citologico e scialografico in base alla patologia.
In generale, la scialoadenite deve essere distinta dalla calcolosi salivare, dalle cisti delle ghiandole salivari e dai processi tumorali. La diagnosi si basa su sintomi clinici, dati della scialometria, esame citologico delle secrezioni salivari, radiografia e scialografia, puntura e biopsia escissionale.
È importante che i pazienti comprendano che scialoadenite o scialoadenite sono due concetti equivalenti e completamente intercambiabili.
In alcuni casi, le caratteristiche cliniche della malattia e i parametri di laboratorio possono richiedere un approfondimento diagnostico: in tal caso, si raccomanda una biopsia della ghiandola salivare per stabilire una diagnosi accurata.
Chi contattare?
Trattamento sialadenite
Al paziente con scialoadenite acuta viene prescritto un trattamento mirato a inibire la reazione infiammatoria e normalizzare la salivazione. Viene prescritto il riposo a letto per tutta la durata della febbre. Impacchi caldi e medicazioni con pomata vengono applicati sulle aree di compattazione secondo le indicazioni e vengono eseguite procedure fisioterapiche (fototerapia, termoterapia - lampada Sollux, UHF, irradiazione UV). Viene fornita un'igiene orale di alta qualità, con collutori e irrigazioni.
Nella scialoadenite virale, l'irrigazione con interferone 5 volte al giorno (in caso di pratica precoce, al 1° o 2° giorno) ha un buon effetto. Se la funzione salivare diminuisce, vengono somministrati intraduttalmente 0,5 ml di soluzioni antibiotiche a base di penicillina e streptomicina 50.000-100.000 ED con 1 ml di novocaina allo 0,5%. Inoltre, viene eseguito un blocco con novocaina e penicillina o streptomicina. Se l'infiammazione purulenta progredisce e si rilevano focolai di fusione tissutale, si prescrive un intervento chirurgico.
La pilocarpina per la scialoadenite viene assunta per via orale, fino a quattro volte al giorno, in 6 gocce di una soluzione all'1%. Questo trattamento è indicato per le infiammazioni sierose. Un buon effetto si osserva applicando impacchi con dimetilsolfossido (dimexide), che forniscono un effetto analgesico, antinfiammatorio, antiedematoso e battericida. L'impacco viene applicato sulla zona interessata dall'infiammazione per circa mezz'ora al giorno. Il ciclo di trattamento prevede dieci sedute, o fino alla scomparsa del dolore.
In caso di scialoadenite gangrenosa e decorso grave della malattia, viene prescritto un trattamento chirurgico, che consiste nell'apertura della capsula ghiandolare: l'intervento sulla ghiandola parotide viene eseguito secondo la tecnica di Kovtunovich.
Nella scialoadenite cronica, il trattamento è mirato principalmente ad aumentare l'immunità, ottimizzare la funzione salivare, prevenire le ricadute, migliorare il trofismo dei tessuti, eliminare la congestione e inibire i processi sclerotici e degenerativi.
I seguenti farmaci sono inclusi nella terapia complessa:
- nucleinato di sodio 0,2 g tre volte al giorno per due settimane (in caso di scialoadenite cronica, tali cicli dovrebbero essere effettuati fino a tre volte all'anno);
- ioduro di potassio al 10%, 1 cucchiaio tre volte al giorno per 8-12 settimane (si deve tenere conto della sensibilità allo iodio dell'organismo del paziente).
Durante il trattamento con nucleinato di sodio, possono verificarsi lievi effetti collaterali, come dolore epigastrico e dispepsia. Tali fenomeni scompaiono completamente al termine dell'assunzione del farmaco.
Lo ioduro di potassio è controindicato in caso di ipersensibilità allo iodio, gravidanza, piodermite.
Il blocco con novocaina viene eseguito una volta ogni 3 giorni, per un ciclo di 10 blocchi. Vengono somministrate iniezioni intramuscolari di Pyrogenal (un ciclo di 25 iniezioni, una volta ogni tre giorni) e iniezioni sottocutanee di galantamina allo 0,5% (un ciclo di 30 iniezioni da 1 ml).
Ai pazienti con stenosi del dotto vengono prescritti preparati enzimatici proteolitici (chimotripsina, tripsina) e l'iniezione di ribonucleasi a 10 mg per via intramuscolare in combinazione con elettroforesi della desossiribonucleasi (fino a 10 procedure per 20 minuti).
La galvanizzazione nella scialoadenite cronica è indicata sotto forma di procedure quotidiane per 4 settimane, in combinazione con la radioterapia.
Il trattamento chirurgico viene praticato raramente, solo in caso di inefficacia della terapia farmacologica e in caso di recidive ricorrenti della malattia infiammatoria (più di dieci volte all'anno), accompagnate da secrezione purulenta, gravi disturbi funzionali, stenosi e atresia. Secondo le indicazioni, si utilizzano il metodo del bougie-enage, la chirurgia plastica totale della bocca, la resezione ghiandolare con conservazione dei rami del nervo facciale e il blocco del canale parotideo.
Antibiotici
La terapia antibiotica è appropriata per la sialoadenite batterica e dipende dalla gravità del processo infettivo. [ 8 ]
I farmaci di scelta sono spesso antibiotici penicillinici protetti e cefalosporine che inibiscono l'attività delle β-lattamasi:
Amoxiclav |
Il farmaco amoxicillina e acido clavulanico viene prescritto agli adulti per via orale in un dosaggio giornaliero di 1500 mg (suddiviso in due dosi). Gli effetti collaterali, come nausea o diarrea, sono lievi e scompaiono rapidamente. Per prevenire queste reazioni, si raccomanda di assumere il farmaco con il cibo. |
Sulbactomax |
Una preparazione di sulbactam e ceftriaxone per iniezioni intramuscolari. Il dosaggio giornaliero è di 1-2 g, somministrati ogni 24 ore. La durata della terapia è stabilita dal medico. I possibili effetti collaterali sono più tipici dell'uso a lungo termine. Tra questi, candidosi, micosi, infezioni fungine secondarie, enterocolite e dispepsia. |
Piperacillina-Tazobactam |
Un farmaco antibatterico combinato che viene somministrato ai pazienti tramite infusione endovenosa ogni 8 ore alla dose di 4,5 g. La dose giornaliera può essere modificata dal medico in base alla gravità dell'infezione. Possibili effetti collaterali: diarrea, nausea, vomito, eruzioni cutanee. |
In caso di rilevamento di microrganismi Gram-negativi, vengono prescritti farmaci fluorochinolonici. Nei casi più complessi, si utilizza una terapia combinata, ad esempio a base di carbapenemi, metronidazolo e vancomicina.
Trattamento fisioterapico
Nella fase iniziale del processo infiammatorio, con elevata temperatura corporea, la fisioterapia non viene utilizzata. Si raccomanda al paziente di bere acque minerali alcaline (come la Borjomi) in concomitanza con la terapia farmacologica. Dopo circa 3-4 giorni, è possibile utilizzare la terapia UHF a dose non termica, mediante elettroforesi dei farmaci antinfiammatori.
Inoltre, per trattare la scialoadenite acuta, il medico può prescrivere:
- L'irradiazione ultravioletta dell'area interessata inizia con due biodosi, per poi aumentare di 1 biodose, arrivando a 6 biodosi. Le procedure vengono eseguite ogni due giorni.
- La fluttuazione della zona infiltrata viene eseguita in sedute di 8-10 minuti. Il ciclo terapeutico prevede 10 sedute.
- Dopo aver eliminato i segni dell'infiammazione acuta, per accelerare il riassorbimento dell'infiltrato si ricorre a:
- Irradiazione infrarossa in sedute da 20 minuti, in un ciclo di 10-12 sedute.
- Terapia ad ultrasuoni con intensità di 0,05-0,2 W/cm², durata fino a 5 minuti, ciclo di 10 sedute.
- Elettroforesi dello ioduro di potassio al 3%, della durata di 20 minuti, in un ciclo di 10-12 sedute.
Per alleviare il dolore si consiglia di sottoporsi a una terapia laser della durata di 2-3 minuti, suddivisa in 8-10 sedute.
Massaggio delle ghiandole salivari per la scialoadenite
Il massaggio intraorale (intrabuccale) migliora il flusso sanguigno e linfatico, stimola i punti bioattivi e migliora la funzionalità delle ghiandole salivari. La procedura si svolge in diverse fasi, tra cui il riscaldamento generale dei tessuti molli, il lavoro sulle ghiandole salivari e sui muscoli e l'impatto sui punti di uscita dei nervi cranici.
Vengono utilizzati movimenti di massaggio come sfioramenti, pressione puntiforme e impastamento mioestensivo. La procedura viene eseguita con mani pulite; è possibile utilizzare guanti chirurgici sterili.
Le ghiandole salivari vengono massaggiate con movimenti delicati, partendo dalla periferia fino alla zona dei dotti escretori.
Dopo la seduta, il paziente dovrà sciacquare la bocca con una soluzione antisettica.
Il massaggio viene eseguito non solo per migliorare il trofismo dei tessuti ghiandolari, ma anche per valutare la quantità della saliva, il suo colore, la sua consistenza e le sue caratteristiche gustative.
Trattamento a base di erbe
I metodi di trattamento tradizionali sono consentiti solo nelle fasi iniziali dello sviluppo della scialoadenite o solo a scopo preventivo. Per alleviare i sintomi, i medici raccomandano di bere molti liquidi durante la terapia farmacologica, inclusi infusi e decotti di erbe ad azione antinfiammatoria.
- Il tè alla menta stimola la secrezione di saliva, allevia il dolore, rinfresca ed elimina il sapore sgradevole in bocca.
- L'infuso di camomilla ha effetti antinfiammatori e decongestionanti.
- Il tè alle foglie di lampone accelera la guarigione delle ferite e ha un effetto antinfiammatorio.
Per gli sciacqui quotidiani della bocca, puoi utilizzare infusi delle seguenti miscele di erbe:
- foglie di lampone, fiori di elicriso, equiseto dei campi;
- foglie di menta piperita, germogli di piantaggine, fiori di sambuco;
- fiori di camomilla, foglie di eucalipto e salvia.
Un buon risciacquo con acqua di pino è efficace. Per preparare il rimedio, fate bollire 0,5 litri d'acqua, aggiungete 2 cucchiai (con un misurino) di aghi di pino (abete o pino), coprite con un coperchio, lasciate raffreddare completamente e filtrate. Usate per risciacqui 2-3 volte al giorno o dopo ogni pasto.
Non dovresti automedicarti se la malattia si manifesta con forti dolori, formazione di calcoli o suppurazione.
Trattamento chirurgico
In alcuni casi, la sola terapia farmacologica non sarà sufficiente a eliminare la scialoadenite. In tali situazioni, potrebbe essere necessario un intervento chirurgico.
In caso di ostruzione del dotto escretore delle ghiandole salivari, è necessario un intervento chirurgico. In anestesia locale, il medico rimuove la causa dell'ostruzione ed esegue un trattamento antisettico. Nel periodo postoperatorio, viene prescritta una terapia antibatterica e sintomatica e, se necessario, viene eseguito un ulteriore bougienage del dotto escretore con successivo lavaggio.
La scialoadenite cronica è caratterizzata da frequenti recidive, che nel tempo possono portare alla sclerosi completa o parziale del tessuto ghiandolare e alla formazione di strutture connettive. In tal caso, la ghiandola interessata viene asportata.
In caso di scialoadenite, è preferibile eseguire procedure endoscopiche mini-invasive. Oggi, i chirurghi dispongono di speciali endoscopi elastici, con i quali possono penetrare anche nei più piccoli canali ghiandolari. Durante l'endoscopia, il medico può esaminare completamente il dotto, prelevare biomateriale per l'esame, frammentarlo e rimuovere la causa dell'ostruzione.
In caso di scialolitiasi è necessaria la rimozione del calcolo della ghiandola salivare mediante scialoendoscopia interventistica o asportazione chirurgica diretta. [ 9 ], [ 10 ]
Sono stati proposti diversi tipi di trattamenti minimamente invasivi per il trattamento dei calcoli delle ghiandole salivari, tra cui la scialoendoscopia interventistica (iSGE), la litotrissia extracorporea ad onde d'urto (ESWL) [ 11 ] e le procedure chirurgiche endoscopiche combinate. [ 12 ] La scelta del trattamento corretto dovrebbe includere criteri quali la ghiandola interessata, il numero e le dimensioni dei calcoli, la posizione e la relazione con il dotto. Il metodo meno dannoso è sempre il metodo di trattamento preferito. [ 13 ]
Complicanze postoperatorie come dolore, cicatrici e danni ai nervi sono comuni. I pazienti sottoposti a intervento chirurgico hanno manifestato disturbi come xerostomia (fino al 31%), alterazioni del gusto (16,3%), ematomi (fino al 14%), danni al nervo facciale (8%) e danni al nervo linguale (12%). [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Prevenzione
Le misure preventive per prevenire lo sviluppo della scialoadenite non sono specifiche. L'essenza della prevenzione è una dieta completa, di alta qualità ed equilibrata, uno stile di vita sano e attivo e l'eliminazione delle cattive abitudini. Il rispetto di queste semplici ma importanti regole riduce la probabilità di molte patologie.
La comparsa di scialoadenite può essere direttamente correlata ad altre patologie del cavo orale e degli organi otorinolaringoiatrici. Un'alterazione del rapporto tra la microflora orale e l'ingresso di microrganismi patogeni attraverso il flusso sanguigno o linfatico può innescare lo sviluppo di un processo infiammatorio. Quasi tutti i focolai infettivi e infiammatori cronici possono essere considerati una predisposizione alla comparsa di scialoadenite. Inoltre, qualsiasi malattia infettiva influisce negativamente sulle difese immunitarie dell'organismo nel suo complesso. Pertanto, per prevenire numerose malattie, è importante preservare l'immunità in ogni modo possibile, trattare tempestivamente tutte le malattie (comprese quelle croniche), escludere ipotermia e stress e, nel periodo invernale-primaverile, assumere integratori multivitaminici raccomandati dal medico curante.
Altre misure preventive obbligatorie:
- procedure igieniche regolari, pulizia di alta qualità del cavo orale e dei denti;
- evitare il consumo di cibi grossolani che possono danneggiare la mucosa orale;
- smettere di fumare;
- rafforzare il sistema immunitario;
- la scelta corretta dello spazzolino da denti e dei prodotti per l'igiene orale.
In caso di problemi, come secchezza delle mucose della bocca, gonfiore o dolore alle ghiandole salivari, è opportuno consultare immediatamente un medico. Un trattamento medico tempestivo contribuirà a prevenire lo sviluppo di infiammazioni e a prevenire effetti collaterali.
Previsione
La scialoadenite acuta guarisce nella stragrande maggioranza dei pazienti. Tuttavia, sono stati descritti anche casi fatali: questo può accadere se si sviluppa un processo purulento-necrotico nella ghiandola, così come se la patologia si diffonde al sistema nervoso.
La prognosi per le malattie croniche è relativamente favorevole. In questa situazione, si utilizza il concetto di guarigione "condizionata", che si applica se il periodo di remissione del paziente dura più di tre anni.
I pazienti vengono tenuti sotto osservazione per diversi anni, prevenendo le riacutizzazioni, che di solito si verificano 1-2 volte all'anno, più spesso durante la stagione fredda. Grazie alla corretta prescrizione della terapia, si può verificare una remissione a lungo termine. In alcuni casi, si osserva la formazione di un calcolo salivare nel canale ghiandolare.
Se il sistema immunitario è in condizioni normali, si osserva l'igiene orale, si curano le patologie concomitanti e si eliminano i focolai infettivi esistenti, la scialoadenite scompare completamente entro 14 giorni.

