Esperto medico dell'articolo
Nuove pubblicazioni
Polipo ghiandolare
Ultima recensione: 29.06.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
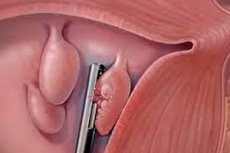
Il tumore è una formazione che si forma a seguito di una moltiplicazione eccessivamente attiva di cellule, causata da una violazione del meccanismo di controllo sui processi di divisione, crescita e differenziazione, che si verificano costantemente nel nostro corpo secondo determinate leggi. Si tratta di un focolaio di tessuto in crescita patologica (muscolare, epiteliale, connettivo). Se tale neoplasia si forma da cellule epiteliali della mucosa, ha un nome separato. Pertanto, un polipo ghiandolare è un tumore benigno costituito da elementi cellulari della mucosa di vari organi. Vengono menzionati più spesso in ginecologia, meno spesso in relazione agli organi, quando i tumori benigni si trovano sulla superficie interna degli organi gastrointestinali (esofago, stomaco, intestino), delle vie urinarie e della cistifellea, del naso.
Polipo endometriale ghiandolare: che cos'è?
In ginecologia, i polipi ghiandolari sono considerati un problema comune. La loro localizzazione abituale è l'endometrio del corpo e della cervice (canale cervicale) dell'utero. L'endometrio è la mucosa all'interno del corpo dell'utero, ricca di cellule ghiandolari, il cui numero aumenta durante la gravidanza. È chiaro che i polipi endometriali uterini sono una patologia prettamente femminile, mentre la poliposi vescicale è più comune nella metà più forte della popolazione.
Fattori quali:
- Aborti multipli (compresi gli aborti involontari) e purghe.
- Malattie surrenali, diabete mellito.
- Peso eccessivo.
- Ipertensione.
- Assunzione prolungata di farmaci ormonali.
- Utilizzo di metodi contraccettivi con lubrificanti discutibili.
- Utilizzare la spirale per un periodo di tempo superiore a quello prescritto.
- Rimozione incompleta della placenta dopo il parto o l'aborto.
- Interventi chirurgici su utero e ovaie.
- Indebolimento generale dell'organismo, predisposizione a frequenti raffreddori, infezioni.
- Predisposizione genetica.
Come possiamo vedere, tra le numerose cause della formazione di polipi ghiandolari, un'attenzione particolare è rivolta ai processi infiammatori cronici degli organi interni, che in combinazione con una cattiva ereditarietà possono essere un fattore scatenante nello sviluppo della poliposi.
Che aspetto ha un polipo ghiandolare?
La particolarità dei tumori benigni è che possono svilupparsi da tessuti viventi di qualsiasi tipo. Il polipo ghiandolare si forma da cellule in attiva proliferazione dell'epitelio ghiandolare, cioè la mucosa contenente le ghiandole.
Il termine polipo è spesso inteso come una massa arrotondata di tessuto vivente con un corpo e un peduncolo, solitamente di diametro molto più piccolo. In effetti, i polipi possono avere dimensioni e forme diverse (a forma di pera, a forma di fungo, rotondi, oblunghi, ecc.). Il loro corpo è costituito da cellule ghiandolari, che ricevono nutrimento grazie al peduncolo, irrorato da piccoli vasi sanguigni.
Il gambo, o base del polipo, può variare in diametro e altezza. Alcuni polipi sono immobili, sembrano crescere nel tessuto sottostante (hanno un peduncolo corto e largo). Altri sono piuttosto mobili a causa di un gambo lungo e più sottile del corpo del peduncolo, sono in grado di muoversi in una piccola area, possono essere facilmente traumatizzati e persino rompersi, il che è accompagnato da una leggera emorragia. È dalla presenza di sangue nelle feci o dalla presenza di scarse perdite ematiche tra i cicli mestruali che si può sospettare un polipo dell'intestino o dell'utero.
La superficie dei polipi può essere liscia o a grana fine. Il loro colore può variare dal rosa chiaro al rosso porpora con una sfumatura livida. Le escrescenze possono comparire sia singolarmente che in gruppi. In quest'ultimo caso, si tratta di una malattia come la poliposi, associata a un aumentato rischio di degenerazione di tumori benigni in tumori maligni.
Epidemiologia
Secondo le statistiche, in giovane età i polipi ghiandolari si riscontrano nel 10-20% dei pazienti, mentre nel periodo postmenopausale la prevalenza della patologia raggiunge il 50-70%. Allo stesso tempo, le cause dei polipi possono essere molto diverse:
- Alterazioni dell'equilibrio ormonale (incluse gravidanza, menopausa, mestruazioni prolungate). Si ritiene che bassi livelli di progesterone e alti livelli di estrogeni nella fase 2 del ciclo mestruale aumentino il rischio di polipi endometriali.
- Qualsiasi processo infiammatorio di lunga durata nell'utero o negli annessi, che può essere provocato da infezione, trauma o irritazione della mucosa degli organi genitali interni.
- Endometrite ed endometriosi (infiammazione e crescita eccessiva dei tessuti interni dell'utero).
- Disturbi della tiroide.
Le cause polipo ghiandolare
Un polipo ghiandolare può formarsi in qualsiasi organo della cavità addominale. È necessario distinguere tra polipi del tratto gastrointestinale e polipi dell'apparato urogenitale. Nonostante questi e i tumori presentino una certa somiglianza sia nell'aspetto che nel meccanismo di formazione, i medici considerano alcuni gruppi di cause caratteristici dei polipi di questa o quella localizzazione.
Pertanto, il polipo nasale, formato dalle cellule della mucosa nasale, rimane ancora oggi un mistero per gli otorinolaringoiatri. Si ritiene che la crescita eccessiva dei tessuti della mucosa sia associata a infiammazione cronica, ma non tutti i pazienti con questa diagnosi presentano polipi. Si ritiene che ciò sia dovuto a una risposta immunitaria inadeguata.
L'infiammazione prolungata della mucosa nasale è il principale fattore di rischio per la formazione di polipi ghiandolari, ovvero un processo che aumenta la probabilità di polipi nasali. Il rischio di crescita eccessiva patologica dei tessuti mucosi è maggiore nei pazienti con asma bronchiale, sensibilità all'acido acetilsalicilico, allergie accompagnate da rinite e sinusite, fibrosi cistica, carenza di vitamina D, sindrome di Churg-Strauss, in cui i vasi sanguigni si infiammano, predisposizione genetica a una risposta inadeguata del sistema immunitario (reazioni autoimmuni). Raffreddori frequenti, rinite cronica, sinusite allergica cronica e altre cause che causano e potenziano l'infiammazione della mucosa non devono essere ignorate.
I polipi del tratto gastrointestinale, che si trovano sulle pareti dell'esofago, dello stomaco, di diverse parti dell'intestino, della cistifellea e del pancreas, sono oggetto di particolare attenzione da parte dei gastroenterologi. Esistono diverse teorie che spiegano la comparsa di tumori sulla mucosa dell'apparato digerente:
- Infettivo. Come base della patogenesi della formazione di polipi ghiandolari, considera l'influenza del batterio Helicobacter pylori, che causa gastrite, erosioni e ulcere dello stomaco e dell'intestino. In numerosi esperimenti, è stata stabilita la relazione tra la presenza di un microrganismo patogeno nel tratto gastrointestinale e la formazione di polipi stimolata da un processo infiammatorio cronico.
- Genetica. È noto da tempo che la predisposizione alla formazione di tumori benigni (indipendentemente dal tipo di tessuto) si trasmette a livello genetico, cioè per via ereditaria.
- Radiazioni - Esistono prove che i tumori benigni si formano a causa dell'esposizione alle radiazioni.
- Chimico. L'assunzione di determinati tipi di alimenti e farmaci causa traumi alla mucosa del tratto gastrointestinale. Le sostanze aggressive che entrano nell'apparato digerente traumatizzano la delicata mucosa e causano un processo infiammatorio difficile da arrestare. Da questo punto di vista, si possono considerare fattori di rischio: assunzione incontrollata di farmaci, consumo regolare di cibi piccanti, carni affumicate, cibi molto grassi, bevande gassate zuccherate e prodotti contenenti additivi chimici, caffè, cattive abitudini.
Qualsiasi processo infiammatorio cronico del tratto gastrointestinale aumenta il rischio di formazione di polipi ghiandolari sulle pareti degli organi dell'apparato digerente, indipendentemente dalla causa: infezione, trauma chimico o meccanico costante (ad esempio, mucosa del colon in caso di stitichezza cronica), infezione parassitaria.
Per quanto riguarda i polipi della cistifellea, il più delle volte sono di natura parassitaria (opistorchia, ascaridi, elminti). I parassiti imitano più polipi, che il medico rileva tramite ecografia. La vera natura dei polipi nella cistifellea è sconosciuta ai medici.
I polipi che si formano sulla superficie della vescica e degli ureteri sono anche associati a infiammazioni causate da infezioni, traumi o irritazione costante delle pareti dell'organo. Talvolta tali neoplasie vengono rilevate dopo la nascita del bambino, il che avvalora la teoria genetica della poliposi. Tra i fattori predisponenti alla comparsa di un polipo nella vescica e alla degenerazione di un tumore benigno in uno maligno rientrano il fumo (attivo, passivo) e l'effetto irritante di sostanze chimiche aggressive sulla mucosa. Meno frequentemente, si manifestano a seguito del trattamento dell'incontinenza urinaria da stress con collagene.
Sintomi polipo ghiandolare
La diagnosi di polipo ghiandolare presenta alcune difficoltà per i medici, poiché spesso mancano criteri clinici affidabili e i pazienti potrebbero non sospettare la presenza della patologia per lungo tempo. Tuttavia, alcuni sintomi possono essere evidenti, soprattutto se il tumore è di grandi dimensioni. Si considerino i primi segni della comparsa di un polipo ghiandolare o di un'intera famiglia di polipi sulla mucosa di uno degli organi.
Poiché la localizzazione dei polipi può essere diversa, è sensato considerare la sintomatologia della patologia, tenendo conto della posizione della neoplasia su questo o quell'organo.
Il polipo nasale ghiandolare è una crescita eccessiva dello strato mucoso delle vie nasali, dei seni paranasali e del labirinto reticolare. La neoplasia è indolore e insensibile al tatto. Può essere monolaterale e bilaterale. Ha un'eziologia completamente diversa dai polipi gastrointestinali e uterini.
La patologia non presenta sintomi specifici. I pazienti possono lamentare congestione nasale, sinusite e disturbi dell'olfatto. È possibile un'infezione secondaria che può causare mal di testa.
Il polipo ghiandolare dell'esofago è una neoplasia delle cellule epiteliali che può presentarsi in qualsiasi parte della superficie interna dell'organo, ma le sue sedi preferite sono la parte inferiore dell'esofago, la zona di giunzione tra esofago e stomaco e il restringimento del tubo esofageo. Le statistiche indicano che questa malattia è più caratteristica degli uomini.
Le neoplasie singole di piccole dimensioni di solito non destano preoccupazione e vengono rilevate accidentalmente durante la FGDS. Il quadro clinico della patologia dipende dal numero di polipi, dalle loro dimensioni e dalla loro localizzazione. I tumori crescono lentamente e spesso hanno dimensioni ridotte. In questo caso, la sensazione dolorosa è possibile solo quando il polipo viene pinzato con il cibo durante i pasti.
Polipi di grandi dimensioni possono causare una sensazione di nodo alla gola, bruciore di stomaco e una sensazione di pressione nella zona toracica. L'ulteriore crescita dei polipi o la comparsa di neoplasie multiple è accompagnata da dolore costante, intensificato durante i pasti, e da un inutile stimolo al vomito. L'appetito e il peso corporeo diminuiscono e compare irritabilità.
Polipo ghiandolare dello stomaco: si tratta di una crescita sulla parete interna dell'organo, più comune negli uomini dopo i 40 anni. Nelle donne, la patologia viene diagnosticata 2-4 volte meno frequentemente.
La localizzazione più comune dei polipi è considerata la parte antrale (inferiore) dello stomaco. Molto meno frequentemente, le neoplasie vengono diagnosticate alla giunzione tra stomaco e intestino tenue o sul corpo dello stomaco. Con altrettanta probabilità, possono essere singoli elementi o gruppi.
I polipi gastrici possono essere: adenomatosi (derivanti dal tessuto ghiandolare) e iperplasiogeni (da cellule epiteliali). I primi sono rari (5% dei casi), ma sono considerati più pericolosi perché tendono a evolvere in tumori cancerosi (10-40% dei casi, a seconda delle dimensioni).
Anche in questo caso, i sintomi del polipo gastrico sono aspecifici. In base a essi, è possibile sospettare la maggior parte delle patologie del tratto gastrointestinale. In caso di piccole dimensioni del tumore, potrebbe non essere presente alcun sintomo. Spesso i polipi si formano in concomitanza con una gastrite cronica, il che rende la diagnosi ancora più difficile.
Nelle neoplasie più grandi il quadro clinico diventa più marcato:
- Compaiono fenomeni dispeptici (flatulenza, gas, eruttazione),
- Sullo sfondo di una maggiore produzione di acido si manifestano bruciore di stomaco, aumento della secrezione di saliva, alito cattivo, un sapore specifico in bocca,
- L'appetito peggiora, il paziente perde peso, rifiuta i cibi familiari,
- Al posto della localizzazione dei polipi compaiono sensazioni dolorose, irradiantisi alla schiena,
- Problemi di defecazione: stitichezza e diarrea alternate,
- La persona avverte debolezza, perdita di forze e a volte può verificarsi un leggero aumento della temperatura.
I sintomi acuti sotto forma di dolore acuto, feci nere, vomito sanguinolento, ipertermia, forti vertigini indicano complicazioni, cioè lo sviluppo di patologie più pericolose: ulcera gastrica, perforazione della parete dello stomaco e così via. [ 1 ]
Il polipo ghiandolare dell'intestino è una neoplasia delle cellule della mucosa intestinale che impedisce la progressione delle masse fecali ed è soggetta a degenerazione in tumore maligno. La patologia viene diagnosticata sia negli adulti che nei bambini. Nei giovani e nei bambini, è spesso asintomatica.
Con la crescita del polipo si manifestano anche sintomi specifici:
- Stitichezza cronica senza alcuna causa apparente,
- La presenza di sangue nelle feci,
- Dolore addominale inferiore frequente, ricorrente e inespresso,
- Dolore contrattile nell'intestino (segno di infiammazione).
I tumori del duodeno non sono così comuni come i polipi ghiandolari del colon, che includono il colon stesso, terminando nel sigma e passando agevolmente nel retto. Questa localizzazione del polipo, unita alle sue grandi dimensioni, influenza in ogni caso la natura delle evacuazioni: la frequenza e l'aspetto delle feci.
Un polipo ghiandolare del retto è facilmente diagnosticabile tramite palpazione dell'intestino. Di solito non causa sintomi evidenti. Il dolore può essere avvertito solo durante la defecazione, se il polipo viene pizzicato.
Un polipo ghiandolare del colon sigmoideo è caratterizzato da problemi di defecazione: diarrea e stitichezza alternate, dolore contrazione al basso ventre durante l'evacuazione. Se la neoplasia è di piccole dimensioni, i sintomi sono impliciti. In caso di dimensioni significative del tumore e della sua degenerazione in tumore maligno, si riscontrano tracce di sangue nelle feci (raramente sanguinamento massivo) e si manifestano sintomi di ostruzione intestinale.
Si ritiene che il rischio di malignità delle cellule tumorali sia più elevato in presenza di più polipi nell'intestino.
Il polipo ghiandolare dell'utero è una formazione benigna che si forma nello strato mucoso dell'organo, l'endometrio. L'inadeguata crescita eccessiva del tessuto di rivestimento uterino porta alla formazione, sulla sua superficie, di escrescenze proloidi notevolmente rialzate e peduncolate, che le distinguono dai tumori ordinari. [ 2 ]
Un polipo endometriale ghiandolare è costituito da cellule della mucosa uterina in cui si trovano le ghiandole. Può essere localizzato sia all'interno dell'utero stesso che nella cervice, che collega l'utero alla vagina. I polipi di questa localizzazione sono i più comuni. Sono chiamati polipi ghiandolari del canale cervicale (endocervice). E possono presentarsi diverse escrescenze, nonostante la ristrettezza del canale cervicale. [ 3 ]
Formandosi sulla parete interna dell'organo, i polipi crescono nella cavità uterina o endocervice. Quando non c'è abbastanza spazio, iniziano a sporgere verso l'esterno, dove vengono regolarmente traumatizzati durante i rapporti sessuali.
Le piccole neoplasie di solito non danno fastidio a una donna. Il primo segno che permette di sospettare qualcosa di anomalo è una scarsa secrezione ematica nei giorni del ciclo mestruale, quando non dovrebbe esserlo. La causa di tale secrezione è solitamente la compressione o il trauma di un polipo, che è abbondantemente irrorato di vasi sanguigni.
Alcune donne potrebbero anche festeggiare:
- Aumento del sanguinamento mestruale con abbondante perdita di sangue,
- Perdite abbondanti al di fuori del ciclo mestruale;
- Man mano che i polipi crescono, si avverte un leggero dolore tirante nella parte inferiore dell'addome, che molto probabilmente indica un'infiammazione cronica che ha causato lo sviluppo del polipo;
- I polipi cervicali troppo sviluppati possono causare sensazioni spiacevoli e persino dolorose durante i rapporti sessuali, accompagnate da perdite di sangue.
Ma la cosa più spiacevole è che i polipi nell'utero e nel canale cervicale diventano una delle cause che rendono difficile la gravidanza. Ostacolano il passaggio dell'ovulo fecondato nell'utero, il che può portare a complicazioni come la gravidanza ectopica. Se una donna non riesce a rimanere incinta per lungo tempo, sebbene esistano tutti i prerequisiti, vale la pena verificare la presenza di polipi nell'apparato riproduttivo, che il medico può rilevare durante una visita ginecologica (nell'endocervice) o un'ecografia (nell'utero stesso).
I polipi uterini si distinguono in due tipi:
- Il polipo endometriale ghiandolare basale è una proliferazione formata da cellule dello strato interno (basale) dell'epitelio uterino. Questo polipo è chiamato polipo vero e proprio, perché è costituito da un insieme di cellule ghiandolari basali. La sua esistenza non è controllata dagli ormoni sessuali.
L'ascesso non è incline a modificare la sua struttura. È costituito principalmente da stroma, in cui si trovano fibre fibrose (tessuto connettivo) e in parte fibre collagene e muscolari, tra le quali sono disposte irregolarmente ghiandole basali. Presenta un peduncolo che inizia nello strato basale dell'endometrio ed è irrorato da vasi sanguigni.
I polipi di questo tipo sono spesso chiamati polipi endometriali ghiandolari con fibrosi focale dello stroma, poiché non si formano da tessuto connettivo puro.
- Il polipo endometriale ghiandolare di tipo funzionale è una formazione tumorale costituita da cellule dello strato funzionale dell'epitelio uterino. È caratterizzato da: una grande varietà di forme e dimensioni; struttura cellulare dello stroma, in cui ghiandole di forma ondulata, circondate da cellule secretorie e proliferative, sono disposte in modo casuale. Il peduncolo di un polipo funzionale può presentare un singolo vaso, il che è il caso più frequente.
Questi polipi, insieme alla mucosa endometriale, partecipano a tutti i processi ciclici dell'utero. Le escrescenze si formano solitamente in concomitanza con una ristrutturazione ormonale o un'insufficienza ormonale.
Alcuni autori classificano i polipi ghiandolari dell'endometrio di tipo funzionale nella categoria delle iperplasie focali. A seconda della predominanza di uno o dell'altro tipo di cellule di rivestimento, si considerano:
- Variante proliferativa,
- Variante secretoria.
I polipi di tipo basale sono parzialmente composti da tessuto fibroso. Si considerino le varianti proliferative, indifferenti e iperplastiche di queste neoplasie.
Queste differenze si manifestano morfologicamente e non influenzano praticamente il quadro clinico della patologia. La loro differenziazione è necessaria per determinare la direzione e il principio del trattamento dopo l'asportazione del polipo.
Polipo endometriale ghiandolare e gravidanza
Per ogni donna, l'opportunità di diventare madre è una grande felicità. Ma a volte capita che una donna non riesca a rimanere incinta per molto tempo e, quando i sogni si avverano, la gioia del concepimento può essere rapidamente sostituita dal dolore per la perdita di un figlio a causa di un aborto spontaneo o di anomalie della placenta. Perché succede questo?
Le cause possono essere diverse e una di queste è un polipo ghiandolare dell'endometrio. In presenza di una o più escrescenze nell'utero, la probabilità di rimanere incinta è significativamente ridotta, anche se gli esami non mostrano alcuna anomalia che possa impedire la gravidanza.
I polipi uterini di per sé non interferiscono in alcun modo con il processo di fecondazione dell'ovulo. Ma poi deve passare attraverso il canale cervicale nell'utero e fissarsi sulla sua parete posteriore. Ed è qui che iniziano i problemi. I polipi nel canale cervicale impediscono all'ovulo di entrare nella cavità uterina, e quelli che si formano dall'endometrio del corpo uterino impediscono l'impianto dell'embrione. Il più delle volte, le neoplasie si formano solo sulla parete posteriore dell'utero. E anche se l'embrione riesce a prendere piede, c'è un alto rischio di rigetto dopo poco tempo (aborto spontaneo). Dopotutto, la presenza di polipi influisce sulla contrattilità dell'utero, aumentandola.
Un esito non meno spiacevole può essere considerato il distacco della placenta a termine. Di solito, questo è esattamente ciò che accade in corrispondenza di un polipo. Il distacco della placenta è una condizione pericolosa per il feto e, se non è ancora pronto per un'esistenza indipendente al di fuori del corpo materno, il feto è esposto a un rischio elevato di morte.
È chiaro che in una situazione del genere la gravidanza debba essere sottoposta a costante controllo medico, che monitorerà i livelli di estrogeni e progesterone, eventuali alterazioni dell'endometrio, lo stato dell'ovulo perineale e la placenta. Una donna potrebbe non avvertire il pericolo di un comune tumore benigno, ma questo può nascondere un doppio rischio: una certa (seppur minima) probabilità di degenerazione in cancro e il rischio di perdere il bambino in qualsiasi fase della gravidanza.
Va detto che la probabilità di rimanere incinta in presenza di un polipo endometriale è estremamente bassa. L'inizio di una gravidanza in questa condizione è considerato da molti un miracolo. I medici insistono affinché le future mamme si sottopongano a visite ginecologiche regolari e, in caso di polipi rilevati, sul loro trattamento, dopodiché le probabilità di diventare madri aumentano significativamente, sebbene vi sia ancora il rischio di recidiva (di solito dopo 11-12 mesi). Si ritiene che dopo 2-3 cicli mestruali la gravidanza diventi del tutto possibile e sicura.
Se viene rilevato un polipo in una donna incinta, non viene rimosso se non in caso di assoluta necessità prima dell'inizio del travaglio, ma solo monitorando la situazione. Se si osserva una crescita eccessiva della neoformazione, un sospetto di malignità cellulare o la neoformazione è infiammata, è indicata l'asportazione della neoformazione durante la gravidanza. È chiaro che se il polipo è localizzato nella parte inferiore dell'utero, vicino alla placenta, l'operazione diventa pericolosa per il feto, il che conferma ancora una volta l'importanza della visita ginecologica della futura mamma nella fase di pianificazione della gravidanza.
Forme
In medicina non esiste una classificazione unificata delle formazioni poliposiche. In ginecologia, è consuetudine suddividere i polipi endometriali in:
- Polipi ghiandolari semplici (tipo funzionale), che si sviluppano sullo sfondo di cambiamenti ormonali,
- Polipi ghiandolari-fibrosi semplici derivanti da infiammazione prolungata (solitamente inizialmente infetta),
- Polipi fibrosi semplici con basso contenuto di tessuto ghiandolare (caratteristici delle donne dopo i 40 anni di età),
- Polipi ghiandolari adenomatosi (adenoma nelle donne - un tipo raro di polipi) con alto rischio di degenerazione in tumore canceroso; fattori di rischio: periodo della menopausa (disturbi metabolici, malattie endocrine);
Un polipo ghiandolare con fibrosi (con stroma fibroso) è solitamente il risultato di malattie sessualmente trasmissibili (MST) e infezioni urogenitali. Le sue dimensioni variano da pochi millimetri a un centimetro e mezzo. Il più delle volte, questi polipi hanno un peduncolo sottile e una struttura densa.
Polipo ghiandolare iperplastico: conseguenza della proliferazione (sviluppo anomalo) delle ghiandole epiteliali. In questo caso, la struttura della mucosa dell'organo rimane invariata. Queste neoplasie sono considerate condizioni precancerose, sebbene il rischio di degenerazione sia basso (circa l'1%).
È importante notare che il polipo ghiandolare non si verifica sempre in caso di displasia. Talvolta la causa della crescita è l'eccessiva moltiplicazione delle cellule della mucosa.
Il polipo ghiandolare di tipo proliferativo (funzionale o basale) è caratterizzato dal fatto che le cellule che lo compongono sono in fase di divisione attiva. Grazie a ciò, il polipo cresce, mantenendo una forma arrotondata e regolare, il più delle volte con una superficie liscia.
Polipo ghiandolare con proliferazione focale di tipo basale, di regola, ha una forma irregolare, può avere una struttura granulare, false papille, nel peduncolo localizzati vasi sanguigni a parete spessa a forma di tubuli.
I processi proliferativi e displastici si verificano solo in una parte dei polipi. Ma esiste un altro esito, in cui non si verifica crescita, ma regressione del tumore. La diagnosi di "polipo ghiandolare con epidermizzazione" indica che le strutture ghiandolari della neoplasia sono ricoperte da epitelio squamoso multistrato, che ha causato l'arresto della crescita del polipo.
Il polipo stromale ghiandolare è una formazione polimorfa costituita da fibre di diversa struttura e tipologia. Insieme a questi, esiste un altro tipo di tumore benigno, più raro: il polipo cistico ghiandolare. Si tratta di una neoplasia piuttosto grande (0,5-6 centimetri di diametro), oblunga, conica o irregolare, con una superficie liscia e piana, al di sopra della quale a volte sporgono i contorni di cavità cistiche riempite non di fibre, ma di liquido incolore. Sulla superficie di questi polipi si possono osservare vasi.
I polipi adenomatosi hanno l'aspetto di escrescenze opache e friabili di colore grigiastro. Le loro dimensioni raramente superano 1,5 cm e la sede preferita di localizzazione è considerata il canale cervicale, più vicino alle tube di Falloppio. Focolai adenomatosi possono essere rinvenuti all'interno di formazioni cistiche ghiandolari, il che rende difficile determinare il tipo di polipo.
Complicazioni e conseguenze
Abbiamo visto che il polipo ghiandolare dell'endometrio non è affatto una neoplasia sicura. Non solo impedisce la gravidanza, ma può anche causarne l'interruzione a qualsiasi termine. Per la stessa mamma, comporta un altro rischio: il rischio di degenerazione in un problema oncologico. Inoltre, il secondo rischio è rilevante per i polipi di qualsiasi localizzazione.
Si ritiene che un polipo di stomaco, esofago, cistifellea e intestino possa eventualmente trasformarsi in un tumore canceroso. Tuttavia, il rischio è maggiore quando il polipo si trova nel colon. I polipi adenomatosi hanno la maggiore tendenza a modificare le proprie caratteristiche. Se questa neoplasia ha dimensioni inferiori a 1 cm, la probabilità di malignità è di poco superiore all'1%, ma vale la pena crescere un po' di più (1-2 cm) e il rischio aumenta fino a quasi l'8%. L'ulteriore crescita di un polipo del colon è incredibilmente pericolosa, perché si trasforma in cancro in 40-42 persone su 100. Sono numeri già allarmanti.
Anche altri tipi di polipi ghiandolari possono avere meno probabilità di evolvere in tumori maligni. In questo caso, i fattori che aumentano il rischio di cancro sono: le grandi dimensioni o la crescita intensiva della neoplasia, nonché la presenza di un gruppo di polipi.
Meno pericolosa, ma non meno spiacevole, è l'infiammazione della neoformazione, che spesso si verifica quando questa è traumatizzata e infetta. Il più delle volte i polipi si formano su uno sfondo di infiammazione cronica già esistente, ma la neoformazione stessa può facilmente essere coinvolta nel processo. In primo luogo, nella maggior parte dei casi, diventa inizialmente un serbatoio di infezione, poiché l'infiammazione degli organi interni di solito non si verifica in una sede vuota. Inoltre, il focolaio di infiammazione è molto attraente per i batteri opportunisti che vivono nel nostro corpo.
Un polipo ghiandolare con infiammazione di natura infettiva è una fonte di infezione per tutto il corpo. Ma un polipo non infiammatorio può anche diventarlo se sottoposto a traumi regolari, ad esempio durante i rapporti sessuali (se il polipo sporge oltre la cervice), il passaggio di feci attraverso l'intestino o di cibo solido attraverso l'esofago. Traumatizzare un polipo aumenta il rischio sia di infiammazione (e ci sono sempre batteri nel corpo, soprattutto nell'intestino) sia di trasformazione di un tumore benigno in uno maligno.
Eppure, conseguenze e complicazioni pericolose possono essere facilmente evitate rimuovendo il polipo senza aspettare che raggiunga dimensioni critiche o si trasformi in cancro. La medicina moderna offre interventi generalmente sicuri e minimamente traumatici per la rimozione dei polipi dagli organi interni. È vero, ma rimane il rischio di recidiva della malattia e la necessità di interventi ripetuti. Ma è meglio rimuovere un polipo (anche se solo poche volte) piuttosto che rimuovere una parte di un organo o addirittura l'intero organo in caso di cancro. In questo caso, la prognosi per la guarigione e la vita del paziente dipenderanno dallo stadio del cancro, ovvero dalla negligenza dell'intervento.
Diagnostica polipo ghiandolare
Poiché i polipi possono comparire sulla mucosa di diversi organi, dalla gola e dal naso al retto, la diagnosi di questa patologia deve essere effettuata da medici specializzati. L'individuazione e il trattamento dei polipi nel naso e nella gola sono di competenza degli otorinolaringoiatri. I polipi nell'apparato riproduttivo vengono diagnosticati da medici donne durante visite ginecologiche o ecografie. I polipi nel tratto gastrointestinale sono trattati da gastroenterologi e proctologi.
Ma ecco il problema. Poiché i polipi non si ricordano di sé per molto tempo, il più delle volte vengono scoperti casualmente durante una visita per un'altra malattia, e in tal caso il paziente viene indirizzato allo specialista giusto per ulteriori diagnosi e trattamenti.
Poiché il polipo ghiandolare si trova più spesso negli organi del tratto gastrointestinale o nell'utero, prenderemo in considerazione la diagnosi di patologia prendendo come esempio questi organi.
Il ginecologo può diagnosticare i polipi cervicali già durante la visita ginecologica. L'ispezione con l'ausilio di specchietti speciali permette di valutare le condizioni della parte vaginale della cervice e, se la neoformazione protrude oltre i suoi limiti, il medico può vederla a occhio nudo.
Il grado di malignità della neoplasia può essere determinato solo dopo la sua asportazione e l'esame istologico. Il risultato dell'analisi istologica della biopsia (la biopsia del polipo viene eseguita in precedenza) ha una grande influenza sulla strategia terapeutica del paziente, ma richiede tempo e attrezzature specifiche. Un risultato preliminare può essere ottenuto tramite colposcopia con colorazione della neoformazione con fluorocromo. Ai raggi ultravioletti, il tessuto sano e quello maligno assumono una colorazione diversa. Tuttavia, la diagnosi definitiva è possibile solo dopo una biopsia (spesso dopo l'asportazione del polipo, soprattutto in caso di sospetto cancro).
I polipi all'interno dell'utero e nel canale cervicale possono essere rilevati (e stimati nelle loro dimensioni) mediante diagnostica strumentale, in particolare l'ecografia. I risultati di questo esame, eseguito tra il 5° e il 7° giorno dopo le mestruazioni, sono particolarmente significativi.
Un altro esame ginecologico molto informativo è l'isteroscopia. Si tratta di una procedura mininvasiva che consente di valutare i tessuti all'interno dell'utero e della cervice. Durante questa procedura, il polipo può essere rimosso immediatamente con microstrumenti (isteroresectoscopia, simile alla chirurgia laparoscopica).
Anche la rilevazione di polipi nell'apparato riproduttivo è un'indicazione al loro trattamento (asportazione). In questa fase, la paziente dovrà sottoporsi a diversi esami:
- Esame del sangue generale
- analisi delle urine
- Chimica del sangue
- Esami del sangue per sifilide, HIV, epatite
- Test del gruppo sanguigno e del fattore Rh (se necessario)
- Pap test ginecologico
- Esame citologico dello striscio cervicale
Dovresti anche sottoporti a un coagulogramma, risultati dell'ECG, ecografia, colposcopia, fluorogramma e informazioni sulle vaccinazioni.
I polipi nel tratto gastrointestinale vengono solitamente rilevati durante una diagnosi di FGDS, una colonscopia o una palpazione rettale da parte di un proctologo. La poliposi intestinale può essere diagnosticata anche durante l'esame laparoscopico della cavità addominale. Interventi diagnostici possono essere effettuati sia in relazione ai disturbi del paziente, sia ad altre patologie, il che è più probabile, dato lo sviluppo pressoché asintomatico dei polipi.
L'esame endoscopico consente l'asportazione immediata della neoformazione, che viene poi sottoposta a esame istologico. Tuttavia, a tal fine, il paziente deve essere in possesso dei risultati di esami e accertamenti:
- Esame del sangue generale (valido per 2 settimane)
- Analisi delle urine (valida per 2 settimane)
- Esame biochimico del sangue (valido per 2 settimane)
- Test della sifilide (Wassermann o complesso)
- Coprogramma
- Ecografia
- ECG (valido per 1 mese)
- Fluorografia
- Vaccinazioni
- Risultati dell'esame gastrointestinale preliminare: FGDS, colonscopia e radiografia del colon (irrigografia), ecografia pelvica, TC, RM
- Test sierologici (presenza o assenza di Helicobacter pylori).
Particolare attenzione viene prestata alla diagnosi differenziale, poiché l'aspetto dei polipi differisce poco da quello di miomi, cisti o tumori maligni. È fondamentale formulare una diagnosi accurata determinando la natura della neoformazione, sebbene successivamente, dopo l'asportazione della neoformazione, sia necessario eseguire uno studio istologico delle sue cellule per escludere o confermare la presenza di un tumore, poiché ciò influenza in modo fondamentale le strategie terapeutiche successive.
Trattamento polipo ghiandolare
I polipi ghiandolari sono formazioni tumorali e, nonostante la loro natura benigna, i medici ritengono che le escrescenze debbano essere rimosse senza attendere complicazioni, a maggior ragione la crescita del cancro. In linea di principio, questa è la base del trattamento della patologia, poiché la terapia farmacologica e soprattutto i trattamenti tradizionali non possono risolvere radicalmente il problema.
Eppure non tutti i pazienti acconsentono all'intervento chirurgico, perché in realtà la neoplasia non li disturba, il che indebolisce la loro vigilanza. L'intervento chirurgico, anche mini-invasivo, spaventa chi non pensa alle conseguenze che possono avere i trattamenti farmacologici. E nella maggior parte dei casi è anche inefficace.
Ma quale può essere il trattamento medico dei polipi? Questo include la terapia ormonale, se si tratta di un tipo di polipo funzionale, sensibile alle alterazioni dell'equilibrio ormonale. Tale trattamento ha lo scopo di arrestare la crescita della neoplasia, ma, di norma, non ne determina il riassorbimento.
Gli ormoni possono essere prescritti come campi di correzione dello squilibrio (ad esempio, agenti ormonali femminili che normalizzano il ciclo mestruale, "Diane-35", "Yarina", "Jes", "Dufaston", fitormoni a base di erbe) e come agenti antinfiammatori (corticosteroidi).
A causa dell'infiammazione della neoformazione e della torsione del suo stelo (alcuni polipi hanno un stelo sottile e sono piuttosto mobili), i pazienti possono avvertire dolore palpabile. In questo caso, viene eseguita una terapia sintomatica per alleviare il dolore. Per via orale, vengono solitamente prescritti farmaci della categoria dei FANS, che hanno un complesso effetto analgesico e antinfiammatorio. Il problema è che, con l'uso prolungato, possono causare problemi al tratto gastrointestinale, con un forte effetto irritante sulla mucosa.
In caso di polipi nell'apparato riproduttivo, si esegue una terapia aggiuntiva per prevenire l'infezione della neoformazione, che può causare un aumento della durata della malattia. In questo contesto, si utilizzano soluzioni antisettiche (soluzione di permanganato di potassio, preparati come "Septadine", "Miramistin", ecc.).
Ma poiché la formazione di polipi non si verifica in un luogo vuoto e nella maggior parte dei casi contribuisce al processo infiammatorio provocato da infezioni (batteri, virus, protozoi), prima di curare direttamente i polipi ghiandolari i medici si dedicano al trattamento della malattia di base, considerata la causa della patologia tissutale.
In caso di diagnosi di IST, viene prescritto un trattamento specifico: antivirale, antibatterico (dopo aver determinato il tipo di batterio), terapia immunomodulante. Se il risultato è negativo per le infezioni sessuali, vengono prescritti induttori dell'interferone e immunostimolanti.
L'asportazione dei polipi uterini viene eseguita principalmente chirurgicamente, ma in caso di neoplasie di piccole dimensioni possono essere utilizzati metodi alternativi. Ad esempio, una procedura piuttosto comune è la cauterizzazione dei polipi uterini con acidi. A questo proposito, viene spesso utilizzato il farmaco "Solkovagin".
In caso di polipi gastrointestinali, viene eseguito anche un test per l'infezione batterica. Se i polipi sono localizzati nello stomaco, viene prima eseguita l'eradicazione dell'Helicobacter pylori e poi i polipi vengono rimossi.
In caso di polipi gastrointestinali, l'intervento chirurgico è considerato l'unico rimedio corretto. Tuttavia, oggi è possibile trovare in commercio alcuni farmaci, i cui produttori sostengono che contribuiscano al riassorbimento delle neoplasie, con un effetto antitumorale. Tra questi, le supposte a base di erbe "Chistobolin" con cicuta dell'azienda "Amrita".
Farmaci
Per coloro che non osano combattere i polipi con metodi chirurgici, considerati i più efficaci, forniremo informazioni sui farmaci utilizzati nel trattamento conservativo. Gli stessi mezzi possono essere utilizzati durante il periodo di recupero dopo l'asportazione chirurgica dei polipi, al fine di prevenire complicazioni e recidive.
"Dufaston" è un farmaco ormonale a base di didrogesterone, prescritto dai medici in caso di carenza di progesterone, come parte della terapia sostitutiva, per arrestare il sanguinamento uterino. Va detto che esistono recensioni positive sul trattamento dei polipi endometriali, ma ci sono anche molte donne a cui il farmaco non ha aiutato a evitare l'intervento chirurgico.
Il farmaco viene prescritto sotto forma di compresse, solitamente in un dosaggio di 10 mg da 1 a 3 volte al giorno. Il ciclo di trattamento e la dose effettiva sono stabiliti dal medico curante.
Il farmaco ormonale è prescritto a pazienti di età superiore ai 18 anni. L'uso del farmaco durante la gravidanza è consentito solo su prescrizione medica.
Ma "Duphaston" presenta anche un numero sufficiente di controindicazioni. Queste includono: ipersensibilità alla composizione del farmaco, neoplasie progestinico-dipendenti (identificate o sospette), sanguinamento dagli organi genitali di eziologia incerta, tumori maligni, patologie epatiche con disfunzione d'organo, intolleranza al galattosio, porfiria, allattamento.
Se il farmaco viene prescritto in combinazione con gli estrogeni, le controindicazioni possono includere: iperplasia endometriale, trombosi vascolare e predisposizione ad esse (angina pectoris, obesità grave, età avanzata, ecc.).
Il farmaco ha anche molteplici effetti collaterali (queste sono le realtà della terapia ormonale). I più comuni (mal di testa, sensibilità al seno, irregolarità mestruali, dolori mestruali, nausea) non sono particolarmente dannosi per la salute.
Tra gli effetti collaterali, riscontrati più frequentemente di 1 paziente su 100, figurano: aumento di peso, dermatite, disfunzione epatica, vertigini, vomito, depressione. Altre reazioni avverse sono state osservate raramente.
"Miramistin" è un antisettico popolare con un'ampia gamma di applicazioni in medicina. È efficace sia contro i batteri che nella lotta contro virus complessi (herpes, HIV, ecc.). La popolarità del farmaco è dovuta anche alla reale assenza di effetti collaterali, alla possibilità di utilizzo durante la gravidanza e a un ciclo di trattamento illimitato senza effetti indesiderati.
In ginecologia, la soluzione antisettica viene utilizzata per l'irrigazione e l'impregnazione dei tamponi (che vengono inseriti per 2 ore per 2 settimane o più per alleviare l'infiammazione e prevenire la diffusione dell'infezione). Può essere utilizzata per l'elettroforesi.
La controindicazione all'uso dell'antisettico è rappresentata solo dalla sensibilità individuale al farmaco, mentre tra gli effetti collaterali si può notare una leggera sensazione di bruciore, che scompare rapidamente e senza conseguenze. Altri sintomi di irritazione delle mucose (prurito, arrossamento, sensazione di secchezza) si osservano molto raramente.
"Chistobolin" - supposte a base di erbe a base di cicuta e radice di bardana. Utilizzato per la prevenzione di tumori benigni e maligni, inclusi i polipi intestinali e uterini. Grazie all'azione analgesica, antiedematosa e riassorbitiva (antitumorale), il farmaco può essere utilizzato come parte del trattamento complesso dei polipi. È particolarmente efficace per le neoplasie di piccole dimensioni.
Grazie all'aggiunta di estratto di bardana, il farmaco ha un effetto antimicrobico ed emostatico.
Per aumentare l'efficacia del trattamento, si consiglia di seguire una dieta vegetariana e di pulire quotidianamente l'intestino con acqua acidificata.
Gli ovuli vengono utilizzati quotidianamente di notte per un ciclo di massimo 10 giorni. Un ovulo va inserito in vagina o nel retto.
Le controindicazioni all'uso degli ovuli sono gravidanza, allattamento e infanzia. Non usare il farmaco in caso di intolleranza individuale ai suoi componenti.
Nonostante il fatto che il farmaco utilizzi materiale vegetale velenoso (cicuta), il rilascio graduale e dosato del principio attivo previene fenomeni di intossicazione dell'organismo, quindi non si notano i soliti effetti collaterali del farmaco.
"Solkovagin" è una soluzione acida concentrata utilizzata in ginecologia per il trattamento (cauterizzazione) dei polipi del canale cervicale con endometrio sano.
Il farmaco viene applicato localmente, rigorosamente sulla zona interessata della cervice, dopo averla pulita dalle secrezioni vaginali e trattata con una soluzione diluita di acido acetico (consente di delimitare i confini dell'applicazione).
"Solcovagine" si usa durante la colposcopia. La soluzione viene applicata due volte a distanza di 2 minuti. La dose singola è di ½ flaconcino.
Dopo il trattamento del polipo con la soluzione, dopo alcuni giorni si eseguono esami di controllo (10, 24, 38 giorni). In caso di risultati insoddisfacenti, il trattamento viene ripetuto.
Il farmaco non è prescritto in caso di ipersensibilità agli acidi contenuti nel farmaco, sospetta oncologia uterina, processi displastici. Non è indicato in gravidanza.
Non sono stati osservati effetti collaterali né alterazioni degenerative dei tessuti uterini dopo il trattamento con la soluzione.
Trattamento popolare
Questa parte del nostro articolo è dedicata a coloro che non si fidano della medicina e credono che qualsiasi malattia possa essere curata naturalmente con i frutti di Madre Natura e con rimedi improvvisati. È importante notare che i medici sono categoricamente contrari a questo tipo di trattamento, perché nemmeno i farmaci sono sempre in grado di arrestare la crescita e, a maggior ragione, di distruggere il polipo ghiandolare. E il trattamento con metodi tradizionali può solo ritardare la guarigione, se non si interviene. Dopotutto, il più delle volte si tratta di tempo perso, malattie trascurate o persino cancro, se il trattamento ha provocato la crescita del tumore.
Ma i medici lo raccomandano, e l'ultima parola spetta sempre ai pazienti. Cosa può offrirci la medicina popolare contro i polipi?
Iniziamo con la propoli, che secondo la ricetta viene assunta internamente tramite il polipo ghiandolare di qualsiasi localizzazione. La propoli viene assunta in polvere (10 g) e mescolata con burro di qualità pre-fuso (1:10). La composizione viene riscaldata a bagnomaria per 0 minuti, evitando di farla bollire o bruciare.
Assumere il farmaco per un ciclo di tre settimane, assumendo 1 cucchiaino tre volte al giorno per un'ora prima dei pasti. Ripetere il ciclo dopo 2 settimane.
La controindicazione a tale trattamento è la malattia epatica.
Un rimedio a base di tuorli e semi di zucca. I tuorli (7 pezzi) vengono bolliti, i semi (6 cucchiai) vengono sbucciati. Con l'aiuto di un macinacaffè, i semi vengono macinati fino a ottenere una farina, mescolata con i tuorli grattugiati al setaccio e ½ litro di olio di semi di girasole. Riscaldare a bagnomaria per 20 minuti, raffreddare e conservare in frigorifero.
Assumere il farmaco per polipi di qualsiasi localizzazione in 1 cucchiaino al mattino. Il ciclo di trattamento è fino alla fine della composizione. Schema di assunzione: da 5 a 5.
Shilajit. Per la preparazione del farmaco è necessaria la mummia naturale, priva di impurità. Si assume quotidianamente 0,5 g con latte o succo d'uva per un ciclo di 20 giorni. Dopo un mese di pausa, il trattamento viene ripetuto. La durata totale del trattamento è di 6 mesi.
È considerato particolarmente efficace contro i polipi uterini.
Kalina. Questa ricetta sarà utile per chi soffre di polipi gastrici. 3-4 cucchiai di bacche di calamo in acqua bollente (1/2 litro) e lasciate in infusione per un'ora. La composizione è divisa in 3 dosi. Assumetela ogni giorno lontano dai pasti.
Olio di olivello spinoso. Viene utilizzato per i polipi del retto. Immergere le dita in olio leggermente riscaldato e inserirle nell'ano (ripetere 3 volte di seguito).
Si consiglia di immergere il corpo in una bacinella con un decotto di erbe (camomilla, iperico, achillea, ecc.) per 2 ore. L'acqua durante tutta la procedura non deve essere molto calda, ma nemmeno fredda.
Il trattamento con erbe è una componente fondamentale della medicina popolare, poiché le proprietà curative di diverse piante sono note da tempo. Per quanto riguarda il polipo ghiandolare, per combatterlo si utilizzano piante con effetto antibatterico e antinfiammatorio, poiché l'infiammazione rappresenta un ambiente favorevole per la formazione e la crescita della neoplasia.
In caso di polipi localizzati nella zona cervicale, è possibile effettuare un'irrorazione con un decotto di erbe. Achillea, rosmarino, salvia e corteccia di quercia: 2 cucchiai per 2,5 litri di acqua bollente e far bollire la composizione per mezz'ora. Quando il decotto si raffredda, filtrare e utilizzare 2 volte al giorno fino alla scomparsa dei segni di infiammazione.
Per l'assunzione interna dei polipi uterini, si può usare l'erba utero di maiale, che aiuta in molti problemi femminili. Viene utilizzata per preparare un decotto o una tintura.
Per un decotto, prendere 1 cucchiaio di materiale vegetale in 1 cucchiaio di acqua calda, far bollire per 10 minuti, quindi lasciar raffreddare e filtrare. Dose singola: 1 cucchiaio di decotto. Frequenza di assunzione: 4 volte al giorno.
Per la tintura avremo bisogno di 5 cucchiai di erbe e vodka di qualità (1/2 litro). Lasciamo in infusione per 21 giorni, conservandola in un luogo buio. Si consiglia di agitare periodicamente la composizione. La tintura pronta deve essere filtrata e assunta, aumentando gradualmente la dose da 15 a 30 gocce per assunzione. La frequenza di assunzione è di 3 volte al giorno. Assumere la tintura prima dei pasti.
I polipi intestinali possono essere trattati con la celidonia. È un'erba tossica, quindi è importante fare attenzione a non eccedere nel dosaggio e a non trascurare le interruzioni del trattamento.
Nel trattamento dei polipi, si utilizza il succo della pianta, diluendolo in acqua. Questa composizione viene utilizzata per i clisteri. Ciclo di trattamento: inizialmente, si assume 1 litro d'acqua con 1 litro d'acqua e si somministra 1 litro di succo di celidonia. Si effettuano clisteri per 15 giorni, seguiti da una pausa di 2 settimane. Il successivo ciclo di trattamento di 15 giorni prevede l'aumento della concentrazione della soluzione (1 cucchiaio di succo per 1 litro d'acqua). Seguono altre due settimane di pausa e un altro ciclo di trattamento di 15 giorni (la concentrazione della soluzione non viene aumentata).
Si ritiene che tale trattamento possa eliminare i polipi. Tuttavia, se ciò non dovesse accadere, il trattamento con lo stesso schema può essere ripetuto dopo 4 mesi.
È difficile dire quanto possano essere utili le ricette della medicina popolare in ogni caso specifico. I medici sconsigliano l'automedicazione e le ricette popolari dovrebbero essere utilizzate solo come mezzi ausiliari (contro infiammazioni e infezioni).
Omeopatia
Polipo ghiandolare: questa è una patologia sul cui trattamento concordano generalmente medici di medicina tradizionale e omeopati. Entrambi concordano sul fatto che le neoplasie siano meglio rimuoverle, poiché vi è il rischio di infiammazione, ulcerazione e degenerazione in cancro. I rimedi omeopatici prescritti dai medici di medicina alternativa costituiscono la base della terapia di base, che aiuta ad alleviare i sintomi della malattia di base, inibire la crescita dei polipi e preparare alla loro rimozione.
I farmaci vengono prescritti in base alla localizzazione dei polipi. Tuttavia, esiste un elenco di farmaci universali per polipi di qualsiasi tipo e posizione. Tra questi rientrano i seguenti rimedi:
- Gocce Psorinohel H (dose singola - 10 gocce)
- Soluzione Hormel CH (dose singola - 10 gocce)
- Compresse di Bariumodel (dose singola - 1 compressa)
Tutti i farmaci devono essere assunti 2 volte al giorno.
Ai farmaci sopracitati si possono aggiungere farmaci la cui indicazione è legata alla localizzazione del polipo:
- Per i polipi nasali - gocce Naso-Heel C,
- Per i polipi della vescica, compresse Renelle,
Esiste un elenco preciso di rimedi omeopatici per la terapia sintomatica:
- Per il dolore e il bruciore - Sanguinaria-Injeel,
- Per secrezione di muco associata a polipi (polipi del naso, della vescica, dell'utero, dell'intestino) - Hydrastis-Injeel,
- Per le emorragie: Ipecacuanha-Injeel, Kreosotum-Injeel, Belladonna.
- Quando soggetta a processi proliferativi (aumento della crescita dei polipi) - Thuja.
Per migliorare la circolazione sanguigna nella mucosa si prescrivono i farmaci Placenta Compositum e Mucosa Compositum della ditta tedesca Heel.
Dopo un mese di trattamento, vengono prescritti farmaci specifici (componenti organo-suicidio) per ottimizzare la funzionalità dell'organo interessato. Questi iniettabili vengono prescritti tenendo rigorosamente conto della localizzazione dei polipi:
- Per i polipi nasali - Mucosa nasalis,
- Per i polipi della vescica - Vesica urinaria,
- Per polipi intestinali - Retto, Colon,
- Per i polipi uterini: utero, ovaio.
Le iniezioni vengono effettuate per via intramuscolare a intervalli di 1 settimana. La dose singola è di 1 fiala.
Gli omeopati non garantiscono che, dopo aver completato l'intero ciclo di trattamento, il paziente sarà in grado di eliminare i polipi o di avere la certezza che in futuro la neoplasia non riprenderà a crescere e non si trasformerà in cancro. Dopotutto, anche con l'asportazione chirurgica dei polipi non è sempre possibile arrestare completamente il processo. Tuttavia, il trattamento omeopatico, eseguito dopo l'intervento chirurgico per l'asportazione del polipo, contribuirà a evitare recidive.
Trattamento chirurgico
È improbabile che si possano eliminare i polipi senza intervento chirurgico. Ma se si ha paura dell'intervento, che nel mondo moderno viene eseguito con strumenti microchirurgici a volte anche durante la diagnosi, si tratta di interventi mininvasivi, ampiamente disponibili in una fase iniziale, quando la crescita non è troppo grande e non è soggetta a degenerazione.
La scelta di un trattamento efficace per un polipo ghiandolare dipende dalle sue dimensioni e dalla sua posizione.
I polipi nasali vengono rimossi con uno dei vari metodi offerti dalle cliniche: meccanico (utilizzando un bisturi o un'ansa speciale), laser, onde radio, congelamento (criometodo), endoscopico (endoscopio con rasoio).
L'isteroscopia è considerata la metodica più comune per la diagnosi dei polipi uterini. Viene eseguita utilizzando un dispositivo ottico, un isteroscopio (resettore) e una curette, che viene utilizzata per raschiare via i tessuti anomali. Il sito di escissione della base del polipo viene cauterizzato con corrente elettrica o azoto liquido.
L'intervento viene eseguito in anestesia generale.
Questo metodo viene utilizzato indipendentemente dalle dimensioni, dal numero e dal tipo dei polipi. Tuttavia, può comportare alcune complicazioni: disturbi mestruali, sanguinamento, dolore durante i rapporti sessuali. Esiste il rischio di infezione della ferita.
Se la clinica non dispone dell'attrezzatura adeguata, viene eseguita una laparotomia. Il polipo viene rimosso attraverso un'incisione nel peritoneo.
Un metodo più moderno per la rimozione dei polipi è l'asportazione laser. Il bisturi laser asporta il tessuto del polipo e fonde le pareti dei vasi sanguigni, riducendo il rischio di sanguinamento e infezione. Non è richiesta anestesia. Le complicazioni sono estremamente rare. Tuttavia, i medici eseguono tale intervento solo dopo essersi assicurati che la neoplasia non sia maligna. Il laser non lascia biomateriale per l'esame istologico.
L'endoscopia e la laparoscopia vengono utilizzate per la rimozione dei polipi della vescica e degli organi pelvici, compreso l'intestino.
I polipi nello stomaco vengono rimossi per via endoscopica (con l'ausilio di un circuito elettrico). Se il polipo è di grandi dimensioni (più di 3 cm), si esegue un intervento chirurgico a cielo aperto. Se viene individuato un tumore maligno, si esegue la resezione (asportazione di una parte dell'organo).
L'escissione transanale è considerata la tecnica più comune per il trattamento dei polipi intestinali. Questa operazione viene eseguita se il polipo si trova a una profondità non superiore a 10 cm dall'ano.
In alternativa, è possibile praticare l'elettrocoagulazione mediante colonscopio.
Se è impossibile eseguire questo tipo di intervento si ricorre alla colotomia (il polipo viene rimosso attraverso un'incisione nella cavità addominale).
Se i polipi sono di grandi dimensioni si pratica l'escissione endomicrochirurgica transanale; nelle neoplasie maligne si pratica la resezione intestinale transanale o la chirurgia aperta.
Nell'esofago, i polipi (anche multipli) vengono rimossi per via endoscopica mediante un'ansa dotata di corrente.
Previsione
Il polipo ghiandolare è una neoplasia che colpisce ogni anno il 10% della popolazione. Non è ancora un cancro, ma il tumore ha la proprietà di degenerare, anche se non così frequentemente. La prognosi per il trattamento dei polipi dipende sia dal tipo di tumore che dalla tempestività della visita medica.
I polipi adenomatosi sono considerati i più pericolosi, poiché si trasformano in cancro più spesso di altri. Se la crescita viene rilevata in tempo, può essere rimossa in sicurezza. Quando la trasformazione in forma maligna può essere necessaria l'asportazione della parte dell'organo in cui si trova il polipo. Ma anche questo non garantisce una guarigione completa.
Va detto che la rimozione dei polipi non sempre dà un risultato permanente. Spesso si verificano recidive della malattia dopo circa un anno, che richiedono un secondo intervento.
Per quanto riguarda la prevenzione dei polipi, la priorità assoluta è prevenire i processi infiammatori in diversi organi e trattare tempestivamente le malattie infettive e infiammatorie. Dopotutto, è proprio un processo infiammatorio di lunga durata a costituire il terreno fertile per la comparsa di escrescenze sulla mucosa.
Nel caso dell'apparato riproduttivo femminile, le malattie sessualmente trasmissibili (MST) sono spesso causa di infiammazione. Questo dimostra ancora una volta la necessità di protezione in caso di dubbi sulla salute sessuale del partner.
È altrettanto importante monitorare l'equilibrio ormonale del corpo. Tuttavia, non è sempre possibile farlo, poiché condizioni come la gravidanza e la menopausa possono in ogni caso causare squilibri ormonali. Ed è qui che entra in gioco il supporto dei medici, che suggeriranno una soluzione a questa situazione, come l'assunzione di ormoni o fitormoni.
L'assunzione di farmaci ormonali deve essere rigorosamente sotto prescrizione medica!
Nel caso dei polipi gastrointestinali, un'alimentazione razionale, uno stile di vita sano e il trattamento tempestivo di tutte le malattie dell'apparato digerente sono di primaria importanza.
Un ruolo importante è svolto dai controlli di routine con gli specialisti, che dovrebbero essere eseguiti regolarmente dopo i 40-50 anni. La colonscopia è obbligatoria per tutte le persone sopra i 50 anni. Per le donne sopra i 40 anni, si raccomandano visite ginecologiche almeno una volta all'anno (preferibilmente ogni sei mesi).
Il polipo ghiandolare non piace a chi monitora attentamente la propria salute. Controlli medici regolari aiuteranno a identificare il tumore in tempo e a prevenirne la trasformazione da benigno a maligno. Il trattamento tempestivo delle malattie infiammatorie e il controllo ormonale non daranno al polipo alcuna possibilità di sopravvivenza.

