Esperto medico dell'articolo
Nuove pubblicazioni
Mollusco contagioso
Ultima recensione: 23.04.2024

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Le cause mollusco contagioso
Che cosa causa un mollusco contagioso?
L'agente eziologico della malattia è molluscus virus contagioso che è considerato patogeno solo per gli esseri umani e si trasmette sia per contatto diretto (in adulti - spesso attraverso rapporti sessuali), o indirettamente con l'uso di articoli generali di igiene (spugne, spugne, asciugamani, ecc).
Il periodo di incubazione varia da diversi a diversi mesi. A volte la malattia si verifica in persone con ridotta immunità, gravi malattie sistemiche.
Il virus (MCV) non è un tipo classificabile di virus del vaiolo. La malattia si trova ovunque e colpisce solo le persone. L'infezione viene trasmessa dal contatto diretto (quotidiano o sessuale) con una persona malata o indirettamente - attraverso articoli per la casa. I bambini al di sotto di un anno si ammalano raramente, probabilmente a causa dell'immunità acquisita dalla madre e di un lungo periodo di incubazione.
Secondo numerose osservazioni, il mollusco contagioso è più comune nei pazienti affetti da dermatite atopica ed eczema. Ciò è dovuto sia ad una diminuzione della reattività della pelle, sia all'uso a lungo termine di steroidi topici. Eruzioni cutanee estremamente diffuse sono state osservate in pazienti con sarcoidosi, in pazienti sottoposti a terapia immunosoppressiva e in pazienti con infezione da HIV. Pertanto, l'immunità cellulo-mediata è di grande importanza nell'emergenza e nello sviluppo del processo infettivo.
Patogenesi
Come si sviluppa un mollusco?
I legami di patogenesi non sono stati studiati abbastanza, ma il ruolo decisivo è giocato dal disturbo del fattore di crescita epidermico. Il virus viene introdotto nei cheratinociti dello strato basale dell'epidermide e aumenta significativamente il tasso di divisione cellulare. Poi nello strato spinoso c'è un accumulo attivo di DNA virale e, come risultato, si forma un nodulo, al centro del quale si verifica la distruzione e la distruzione delle cellule epidermiche, mentre le cellule dello strato basale non sono interessate. Pertanto, la parte centrale del nodo è rappresentata da detriti contenenti corpi ialini (corpi di molluschi) con un diametro di circa 25 micron, che a loro volta contengono masse di materiale virale. I cambiamenti infiammatori nel derma sono minori o assenti, ma nel caso di elementi di lunga durata possono essere rappresentati da un infiltrato granulomatoso cronico.
Sintomi mollusco contagioso
Come si manifesta un mollusco contagioso?
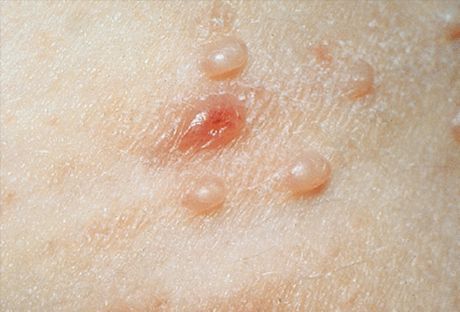
Il mollusco contagioso ha un periodo di incubazione che va da 14 giorni a 6 mesi. Le eruzioni sono papule emisferiche bianche lucide perlacee con una depressione ombelicale al centro. Aumentando lentamente le dimensioni, la papula può raggiungere un diametro di 5-10 mm in 6-12 settimane. Con una lesione solitaria, il diametro della papula raggiunge dimensioni considerevoli. Dopo un trauma o spontaneamente, dopo alcuni mesi, le papule possono essere molestate e ulcerate. Di solito, dopo essere sopravvissuto a 6-9 mesi, lo spargimento si è risolto spontaneamente, ma alcuni persistono fino a 3-4 anni. Le eruzioni sono localizzate più spesso sul viso, sul collo, sul tronco, specialmente nella regione ascellare, eccetto che per l'infezione trasmessa sessualmente, quando l'area anogenitale è solitamente colpita. Gli elementi possono anche essere localizzati sul cuoio capelluto, sulle labbra, sulla lingua, sulla mucosa delle guance, in qualsiasi area della pelle, compresa la localizzazione atipica - la pelle delle piante dei piedi. Le papule possono essere localizzate su cicatrici, tatuaggi.
Nei luoghi di introduzione del virus ci sono noduli singoli o multipli, densi, lucenti, indolori, rosa o grigio-giallastri, delle dimensioni dei grani di miglio ai piselli. Al centro dell'elemento c'è una depressione caratteristica. Nei bambini, si trovano più spesso sul viso, sul collo, sul retro delle mani, possono essere distribuiti casualmente in tutta la copertura della pelle o raggruppati in focolai separati.
Il mollusco contagioso nei bambini sotto i 10 anni è più spesso localizzato sul viso. Qui, le eruzioni cutanee si localizzano spesso sulle palpebre, in particolare sul bordo ciliare, intorno agli occhi, sul naso e intorno ad esso, sulle guance, sul mento. Oltre al viso, altre aree sono spesso colpite, tra cui il sottomascellare, il collo, il torace, le estremità superiori, il tronco, i genitali esterni e altri.
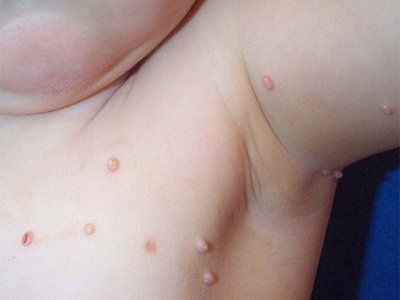
Se i bambini sono spesso localizzate sul viso (circa 1/2 di tutti i casi) è spiegabile ed è comune, ma raramente è mollusco contagioso negli adulti sulla porzione di faccia ed è visto come il risultato di un sistema immunitario indebolito (atopia, terapia immunosoppressiva, AIDS, ecc). Gli adulti sono considerati immuni al virus, quindi la sua rapida diffusione sulla pelle, specialmente sul viso, così come la comparsa di forme atipiche indicano l'immunodeficienza acquisita. In tali casi, è necessario chiarire l'anamnesi, condurre gli studi necessari (compresa l'infezione da HIV) per determinare la patogenesi.
Tipicamente, gli elementi primari sono eruzione cutanea infiammatoria, noduli semi-trasparente, biancastro-opaca, corpo giallo-rosa, dimensione di grano spillo o miglio. Più spesso tali elementi sono diversi, si trovano in piccoli gruppi, asimmetricamente e non causano sensazioni soggettive. Su piccoli elementi, non ci sono impressioni ombelicali nel centro e sono molto simili a miloons o giovani forme di verruche piane. Il numero e le dimensioni aumentano lentamente e raggiungono la dimensione media di un pisello. Tali elementi hanno una forma emisferica, un approfondimento caratteristico al centro, una consistenza densa. Quando il nodo viene strizzato dai lati mediante una pinzetta dall'occlusione ombelicale, viene prodotta una massa biancastra e pastosa, costituita da cellule epidermiche cornee, corpi di molluschi e grasso. Questo aiuta con la diagnosi clinica e microscopica.
Le manifestazioni cliniche sul viso possono essere molto diverse e assomigliano ad altre simili nelle manifestazioni della dermatosi. Oltre agli elementi tipici sopra possono verificarsi e atipici della sua forma. In quei casi in cui un singolo elemento raggiunge un valore di 1 cm o più, viene accertata una forma gigantesca che assomiglia a una ciste. Alcuni elementi (più spesso giganti) ulcerano e assomigliano al cheratoacantoma, all'ulcerazione del carcinoma a cellule basali oa cellule squamose della pelle. I singoli elementi possono diventare infiammato, marcire, cambiare quindi il suo aspetto e diventa simile all'acne (akneformnye), elementi varicella (varitselleformnye) per follicoliti (follikulitopodobnye) o foruncolo (furunkulopodobnye). Tali forme cliniche presentano alcune difficoltà per la diagnosi. La presenza simultanea e i tipici noduli facilitano la diagnosi. La suppurazione di solito finisce con un regresso spontaneo di questo elemento.
Negli individui infetti da HIV, le eruzioni cutanee sono multiple, localizzate principalmente sul viso e resistenti alla terapia convenzionale.
Negli adulti con infezione sessuale, le eruzioni cutanee possono essere localizzate sui genitali e sulle aree perigenali.

Caratteristico per i noduli è l'assegnazione della massa bianca molliccia dal solco centrale delle papule quando le si stringono con una pinzetta. Le sensazioni soggettive di solito sono assenti. A volte le eruzioni cutanee possono confluire in formazioni disomogenee di grandi dimensioni ("molluschi giganti") o scomparire spontaneamente.
Gistopatologiya
C'è una formazione caratteristica costituita da lobuli a forma di pera. Le cellule dell'epidermide sono ingrandite, molte inclusioni intraplastiche (corpi di molluschi) che contengono particelle virali. Nel derma c'è un piccolo infiltrato infiammatorio.
La diagnosi si basa su un quadro clinico caratteristico. Verificare la diagnosi permette di rilevazione caratteristici "cellule crostacei" con l'esame microscopico del mollusco massa estrusa pastoso (durante la visualizzazione nativa lucido microscopia in campo oscuro preparazione o tinto in blu scuro soccorritori di base - blu di metilene o con il metodo Giemsa). In alcuni casi, l'esame istologico della pelle interessata viene eseguito per chiarire la diagnosi.
Diagnostica mollusco contagioso
Come riconoscere il mollusco contagioso?
Sulla faccia di bambini e giovani mollusco contagioso differenziate soprattutto da verruche piane, miliums, angiofibromi (isolato e bilanciato), siringomy, verrutsiformnoy Epidermodisplasia, malattia di Darier, acanthoma adenoides cysticum e le forme atipiche - dalle cisti, acne, rash varicella, follicolite, bolle orzo
In individui di età media e vecchio, oltre a più rara per questo gruppo di dermatosi summenzionati, diagnosi differenziale di mollusco contagioso è effettuata con senile iperplasia sebacea, xanthelasma, xantoma papulose, elastoidozom cisti e comedoni nodulari (malattia Favre-Rakusha), con hidrocystoma (sulle palpebre ), cheratoacantoma, ulcerata carcinoma a cellule basali o cancro della pelle a cellule squamose.
Cosa c'è da esaminare?
Come esaminare?
Trattamento mollusco contagioso
Mollusco contagioso: trattamento
I pazienti dovrebbero evitare di visitare piscine, bagni comuni, osservare attentamente le regole di igiene personale. Qualsiasi procedura cosmetica è indesiderabile. Il trattamento contagioso del mollusco non ha specifiche.
È possibile rimuovere il mollusco contagioso epilando le pinzette e raschiando con un cucchiaio, seguito da lubrificare l'erosione con una soluzione di iodio all'1% di alcool. Prima della rimozione è consigliato (specialmente nei bambini) l'anestesia locale con spray al 10% di lidocaina o congelamento a breve termine con azoto liquido. Tale trattamento non lascia tracce permanenti. Diathermocoagulazione, degenerazione crio o laser sul viso dovrebbero essere evitati, in quanto possono lasciare cicatrici. Nei bambini piccoli, in alcuni casi è consigliabile lasciare gli elementi senza trattamento o limitarsi a una prolungata applicazione esterna di unguento a base di interferone.
I pazienti (o genitori di bambini) dovrebbero essere consapevoli delle possibili ricadute della malattia, pertanto, tutti i membri della famiglia, così come il paziente, dovrebbero essere esaminati 2-3 settimane dopo il completamento del trattamento, tenendo conto dei fattori predisponenti identificati.
È necessario rimuovere i noduli dal cucchiaio Volkmann, la diatermocoagulazione seguita dalla lubrificazione con una soluzione alcolica al 2-5% di iodio. La diatermocoagulazione degli elementi è anche possibile. Nelle forme disseminate della malattia utilizzando antivirali: proteflazit (15-20 gocce 2 volte al giorno per adulti), interferone (3-4 gocce nel naso 4-5 volte al giorno) o metisazon all'interno.


 [
[