Esperto medico dell'articolo
Nuove pubblicazioni
Osteoblastoclastomi
Ultima recensione: 23.04.2024

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
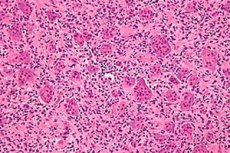
I casi di cancro nel mondo sono in costante aumento. Tra le lesioni del sistema scheletrico, l'osteoblastoclastoma (tumore a cellule giganti, osteoclastoma) è il leader in termini di frequenza: un processo tumorale benigno, soggetto a malignità, in grado di danneggiare una varietà di ossa dello scheletro. [1] Il quadro clinico primario della malattia procede impercettibilmente, ma nel tempo il gonfiore di un'area ossea separata attira l'attenzione: il tumore cresce gradualmente, indolore. Il trattamento della patologia è chirurgico e comporta la rimozione dell'osteoblastoclastoma all'interno dei tessuti sani. Con misure terapeutiche tempestive, l'esito della malattia è considerato incoraggiante.[2]
Epidemiologia
Per la prima volta, questo tumore è stato descritto in dettaglio dal chirurgo francese August Nelaton nel 19° secolo. La massa cellulare gigante è stata inclusa nella categoria delle osteodistrofie fibrose. La patologia era chiamata con termini diversi: tumore bruno, gigantoma, osteoclastoma, osteodistrofia fibrosa locale, sarcoma a cellule giganti. Il nome osteoblastoclastoma è stato introdotto nella terminologia medica dal professor Rusakov.
Ad oggi, gli specialisti non hanno dubbi sull'origine tumorale dell'osteoblastoclastoma, considerato una delle neoplasie ossee più comuni. Negli uomini e nelle donne, la malattia si verifica all'incirca con la stessa frequenza. Ci sono descrizioni di patologie familiari ed ereditarie.
L'osteoclastoma può svilupparsi a quasi tutte le età. Sono noti casi di rilevamento del tumore, sia nei bambini di un anno che negli anziani di 70 anni. Secondo le statistiche, quasi il 60% dei pazienti con una tale neoplasia sono persone di età compresa tra 20 e 30 anni.
L'osteoblastoclastoma appartiene alla categoria dei tumori solitari, generalmente solitari. Raramente si sviluppano focolai simili nei tessuti ossei adiacenti. La lesione si estende più spesso alle ossa tubolari lunghe (quasi il 75% dei casi), le ossa piccole e piatte soffrono un po' meno spesso.
Le ossa tubolari lunghe sono colpite principalmente nell'area dell'epimetafisi (nell'infanzia - nell'area della metafisi). Non c'è germinazione del tumore nel tessuto della cartilagine articolare ed epifisaria. Meno comunemente, la patologia colpisce l'area della diafisi (meno dell'1% dei casi).
L'osteoblastoclastoma delle ossa facciali rappresenta oltre il 20% di tutti i tumori con questa localizzazione.
I medici specialisti distinguono tra osteoblastoclastoma maligno e benigno. Nell'infanzia, la patologia maligna è rara.
Le cause osteoclastoma
I medici non possono indicare nessuna chiara causa di osteoblastoclastoma. Si ritiene che l'aspetto della patologia possa influenzare:
- processi infiammatori che colpiscono l'osso e il periostio;
- lesione traumatica o lesioni ripetute della stessa area dell'osso;
- esposizioni ripetute;
- violazione della formazione ossea durante il periodo prenatale.
In circa sette casi su dieci, l'osteoclastoma colpisce le ossa lunghe, ma può diffondersi ai tendini adiacenti e ai tessuti molli.
Se la patologia si sviluppa nella regione maxillo-facciale, molto spesso la causa è un trauma osseo o un processo infettivo, ad esempio dopo l'estrazione del dente, l'estirpazione. Meno spesso, l'aspetto di una neoplasia viene registrato nella regione del perone e della tibia, delle costole e della colonna vertebrale.
Nelle donne, sono spesso interessate le mani, le dita dei piedi, i femori e le articolazioni del ginocchio, con la formazione di un tumore a cellule giganti tenosinoviali di forma diffusa. Un tale tumore ha l'aspetto di una formazione densa tra i tessuti molli, localizzata vicino ai tendini. A poco a poco, il processo si diffonde all'osso articolare, danneggiandolo e distruggendolo.
In generale, le cause dell'osteoblastoclastoma sono:
- cambiamento nell'equilibrio degli ormoni;
- patologie endocrine;
- esposizione a rischi professionali, cattive abitudini;
- alimentazione irrazionale;
- uso prolungato o scorretto di determinati farmaci;
- lesioni parassitarie;
- lunga permanenza in zone radioattive.
La trasformazione dell'osteoblastoclastoma benigno in un tumore maligno è possibile sotto l'influenza di:
- lesioni frequenti di un segmento osseo patologicamente alterato;
- forti cambiamenti ormonali (ad esempio durante la gravidanza);
- irradiazione ripetuta.
I fattori sopra elencati non portano necessariamente alla comparsa di patologie, ma possono avere un impatto negativo nelle persone predisposte allo sviluppo dell'osteoblastoclastoma.
Fattori di rischio
L'osteoclastoma si sviluppa spesso in pazienti di età superiore ai 10 anni. Nei bambini di età inferiore ai 5 anni, la patologia è molto rara.
Il rischio di sviluppare un tumore aumenta sotto l'influenza di tali fattori:
- Condizioni ambientali sfavorevoli, presenza di rischi professionali e domestici, intossicazione, malattie infettive croniche, lesioni parassitarie.
- Patologie oncologiche nella storia, precedente radioterapia (soprattutto diversi corsi), altre esposizioni alle radiazioni (incluso vivere o lavorare in regioni radioattive pericolose).
- Ferite frequenti, fratture, lividi, fratture ossee.
- Fattori genetici, cambiamenti o mutazioni genetiche, diagnosi di cancro in parenti stretti.
- Difetti ossei congeniti, disturbi della struttura scheletrica.
Spesso il fattore ambientale non viene considerato come il motivo principale, ed è del tutto vano: i problemi ambientali hanno un impatto diretto sulla qualità dell'aria, dei prodotti alimentari e sul regime idrico del territorio, che invariabilmente incide sullo stato di salute. Gli effetti negativi delle radiazioni ultraviolette si notano se una persona visita le spiagge e le piscine all'aperto per molto tempo e regolarmente si scotterà.
L'influenza di agenti cancerogeni e radiazioni si riscontra anche in molte industrie pericolose associate a sostanze chimiche come nichel, amianto, acido solforico, arsenico, nonché alla lavorazione di metalli e plastica.
Patogenesi
Il tumore a cellule giganti è una lesione ossea complessa istologicamente benigna che raramente si ripresenta, sebbene sia sicuramente una fonte di metastasi "benigne" e spesso si trasformi in un sarcoma dopo l'irradiazione. In assenza di una chiara origine istogenetica, il tumore a cellule giganti prende il nome dal suo aspetto istologico specifico.
La tipica descrizione morfologica è una lesione benigna delle cellule stromali mononucleate con un gran numero di cellule giganti benigne simili agli osteoclasti. Studi immunoistochimici e molecolari dei tessuti dell'osteoclastoma dimostrano due popolazioni di cellule stromali, una costituita da cellule fusate proliferanti che rappresentano marcatori di origine osteoblastica, [3]mentre [4] l'altra popolazione è costituita da cellule poligonali che si colorano per antigeni monociti/macrofagi CD14+/CD68+. [5]
Le principali caratteristiche patogenetiche dell'osteoblastoclastoma:
- il tumore comprende due tipi cellulari: cellule giganti multinucleate e piccole cellule uninucleari;
- più comunemente colpiti sono il femore distale, la tibia prossimale, il radio distale, il bacino e la scapola (più raramente la colonna vertebrale);
- la lesione è prevalentemente isolata e solitaria;
- il tumore si trova nell'epifisi o nella metafisi, che è significativamente gonfia, deformata sotto forma di un grande tubercolo o emisfero;
- il processo patologico raggiunge la cartilagine articolare e si interrompe;
- la neoplasia aumenta in tutte le direzioni, tuttavia la crescita principale si nota lungo l'asse dell'osso lungo fino alla diafisi;
- la dimensione trasversale aumenta diametralmente più di tre volte;
- con una variante cellulare dell'osteoblastoclastoma, la neoplasia è costituita da camere separate tra loro da barriere complete e parziali (come schiuma di sapone o favi irregolari);
- c'è una divergenza della sostanza corticale, gonfiore dall'interno, assottigliamento, senza strati periostale;
- se l'osteoblastoclastoma è di notevoli dimensioni, allora la sostanza corticale si risolve, la neoplasia è circondata da una sottile capsula a guscio, costituita dalle pareti delle camere superficiali;
- nella variante osteolitica non è presente pattern camerale, il difetto osseo è omogeneo;
- il difetto marginale è a forma di piattino;
- c'è riassorbimento dello strato corticale, affilatura della crosta sulla linea della lesione, senza minare e strati periostale;
- il difetto ha contorni chiari;
- fratture patologiche si osservano nel 12% dei pazienti.
L'osteoclastoma colpisce le aree ricche di midollo osseo mieloide. Si riscontrano spesso pronunciate curvature e accorciamenti dell'osso, in particolare con diagnosi e trattamento tardivi. Nella maggior parte dei casi, il tumore si trova eccentricamente, con la distruzione della stragrande maggioranza dei condili dell'osso. La radiografia mostra il raggiungimento dello strato osseo subcondrale. In quasi la metà dei casi viene colpita l'intera estremità articolare dell'osso, che si gonfia, lo strato corticale viene distrutto, la lesione supera i limiti ossei.
Ad oggi, l'osteoblastoclastoma è raramente considerato un tumore benigno: è classificato come una neoplasia aggressiva, principalmente per la sua imprevedibilità e l'elevata probabilità di malignità.
Sintomi osteoclastoma
Le manifestazioni cliniche nell'infanzia e nella vecchiaia sono quasi le stesse. I primi segni non vengono rilevati immediatamente, poiché all'inizio l'osteoblastoclastoma si sviluppa nascosto ed è possibile determinarlo solo quasi un anno dopo l'inizio dello sviluppo.
Gli esperti dividono i sintomi in generali e locali. I segni generali di solito accompagnano l'osteoblastoclastoma maligno e i segni locali sono presenti con una neoplasia benigna.
I segni generali non dipendono dalla posizione dell'osso interessato:
- forte dolore nell'area di crescita del tumore;
- scricchiolio palpatorio, che indica la crescita della neoplasia e la distruzione del segmento osseo;
- la comparsa di una rete di vasi sopra il focus patologico;
- un costante aumento del gonfiore;
- aumento del dolore con la crescita della neoplasia;
- violazione della funzione muscolare e articolare vicino all'area interessata;
- ingrossamento dei linfonodi vicini;
- malessere generale, stanchezza;
- aumento della temperatura corporea;
- perdita di appetito, perdita di peso;
- apatia, impotenza.
Le manifestazioni locali sono "legate" al sito dell'osso colpito. Ad esempio, se l'osteoblastoclastoma si sviluppa in una qualsiasi delle mascelle, la simmetria facciale viene gradualmente interrotta. Il paziente inizia ad avere difficoltà con la parola, la masticazione, a volte i denti si allentano e cadono. Nei casi più gravi si formano aree necrotiche, fistole.
Il 90% dei tumori a cellule giganti mostra una tipica posizione epifisaria. Il tumore spesso si estende all'osso subcondrale articolare o addirittura poggia sulla cartilagine. L'articolazione e/o la sua capsula sono raramente colpite. In rari casi in cui l'osteoclastoma si verifica in un bambino, è probabile che la lesione si trovi nella metafisi. [6]Le sedi più comuni, [7] in ordine decrescente, sono il femore distale, la tibia prossimale, il radio distale e l'osso sacro. [8] Il 50% degli osteoclastomi si verifica nella zona del ginocchio. Altri siti comuni includono la testa del perone, il femore prossimale e l'omero prossimale. La localizzazione pelvica è rara. È noto che si verifica multicentricità o insorgenza sincrona di osteoclastoma in diverse posizioni scheletriche, ma è estremamente raro [9]. , [10][11][12]
Se l'osteoblastoclastoma si sviluppa nelle gambe, l'andatura del paziente cambia, nel tempo, i muscoli dell'arto inferiore danneggiato si atrofizzano, camminare diventa difficile. In alcuni casi si verificano processi ossei distrofici, l'osso diventa più sottile. Si verificano fratture patologiche, accompagnate da forte dolore e gonfiore dei tessuti. Potrebbero esserci complicazioni sotto forma di emorragie, ematomi, necrosi dei tessuti molli.
Se l'osteoclastoma si sviluppa nella regione dell'omero o del femore, le capacità motorie delle falangi delle dita e, in generale, la funzione dell'arto interessato sono compromesse.
Con la malignità del processo tumorale, le condizioni del paziente peggiorano. Sono degni di nota i seguenti segni:
- il dolore nell'area interessata dell'osso si intensifica;
- la neoplasia è in costante aumento;
- i tessuti ossei vengono distrutti, la zona di tale distruzione si espande;
- il focus del tumore perde i suoi confini chiari;
- lo strato corticale viene distrutto.
Tali cambiamenti possono essere visti solo da uno specialista durante l'esecuzione della diagnostica strumentale.
Gli osteoblastoclastomi benigni si distinguono per un decorso graduale latente o oligosintomatico. La sindrome del dolore si verifica solo durante la progressione della patologia, dopo alcuni mesi il paziente inizia a essere disturbato dal dolore con irradiazione. In molti pazienti, la prima indicazione di malattia è una frattura patologica. Alla diagnosi, circa il 12% dei pazienti con osteoclastoma presenta una frattura patologica. [13]Si [14] ritiene che la presenza di una frattura patologica indichi una malattia più aggressiva con un rischio maggiore di recidiva locale e diffusione metastatica. [15]
Con la malignità dell'osteoblastoclastoma, un tumore precedentemente poco appariscente diventa doloroso, si trovano segni di irritazione delle terminazioni nervose. Se la neoplasia è principalmente maligna, allora ci sono dolori gravi e debilitanti, con un quadro neurologico in rapida crescita.
Osteoclastoma nei bambini
I segni clinici di diverse forme di osteoblastoclastoma benigno spesso non sono gli stessi. Le forme cistiche non si manifestano sintomaticamente per molto tempo e nel 50% dei casi vengono rilevate solo dopo lo sviluppo di una frattura patologica. Il processo tumorale viene rilevato con una forte proliferazione intraossea di tessuto, con insorgenza di dolore. La sporgenza del sito osseo si verifica solo con escrescenze pronunciate: il paziente ha una rete venosa espansa, mobilità articolare limitata. La forma litica dell'osteoblastoclastoma è caratterizzata da una crescita più rapida, esordio precoce del dolore, ma le contratture si verificano meno frequentemente.
Molto spesso durante l'infanzia, l'osteoblastoclastoma colpisce le metafisi superiori della spalla e del femore. Un po' meno spesso, la lesione si trova nella metafisi femorale inferiore, nella tibia e nel perone. Nella forma litica è possibile la distruzione della cartilagine epifisaria con ulteriore diffusione all'epifisi, senza penetrazione nell'articolazione (la cartilagine articolare rimane intatta). Nella forma cistica attiva si nota la crescita del tumore nella parte centrale della diafisi, con un forte assottigliamento dello strato corticale e gonfiore osseo.
Gli osteoclastomi durante l'infanzia sono prevalentemente benigni, ma possono anche causare una significativa distruzione ossea. Con la germinazione della cartilagine epifisaria, la crescita del segmento dell'arto rallenta, possono verificarsi fratture patologiche, false articolazioni con un difetto osseo pronunciato e sindrome del dolore.
In un processo maligno, si forma una neoplasia in base al tipo di sarcoma osteogenico: sono caratteristiche una rapida crescita e una pronunciata distruzione ossea. Per una diagnosi distintiva, i bambini vengono sottoposti a un esame istologico.
Fasi
Gli specialisti distinguono tra lo stadio litico e cellulare-trabecolare di sviluppo dell'osteoblastoclastoma.
- Lo stadio cellulare-trabecolare è caratterizzato dalla formazione di focolai di distruzione del tessuto osseo, separati da partizioni.
- Lo stadio litico è caratterizzato dalla formazione di un focus distruttivo continuo, localizzato in modo asimmetrico rispetto all'asse centrale dell'osso. Man mano che la neoplasia cresce, può diffondersi all'intero diametro osseo.
Un tipico segno di osteoblastoclastoma è la separazione del focus distruttivo dalla parte sana dell'osso. Il canale midollare è delimitato dalla neoplasia con l'aiuto della placca di chiusura.
Forme
A seconda delle informazioni cliniche e radiologiche e delle caratteristiche morfologiche, si distinguono i seguenti tipi di base di osteoblastoclastomi:
- L'aspetto cellulare si trova prevalentemente nei pazienti di mezza età e anziani. La neoplasia si sviluppa lentamente, rivelandosi infine come un denso rigonfiamento con superficie nodulare, senza possibilità di restrizione da parte di un osso sano. Quando localizzato nell'area della mascella, quest'ultimo acquisisce una forma a fuso. La posizione dei denti non cambia. Il tessuto che ricopre l'osteoblastoclastoma cellulare è anemico. Radiologicamente, un'ombra si distingue da un gran numero di cavità e formazioni cellulari, recintate da barriere. Non vi è alcuna reazione dal periostio.
- La forma cistica dell'osteoblastoclastoma inizialmente provoca dolore. Quando si sonda il tumore, alcune aree sono flessibili, c'è un sintomo di "scricchiolio della pergamena". L'osso sopra la neoplasia diventa più sottile, ha una forma liscia, convessa, a cupola. Alla radiografia, il fuoco ricorda una cisti odontogena o un ameloblastoma.
- Il tipo litico di patologia è relativamente raro, principalmente nei pazienti dell'infanzia e dell'adolescenza. La crescita sta crescendo abbastanza velocemente. Sullo sfondo dell'assottigliamento dello strato corticale, compaiono dolori: all'inizio iniziano a disturbare a riposo, quindi - quando si sonda l'area interessata. Si nota l'espansione del sistema vascolare sul sito del tumore. Con la localizzazione del focus patologico nella regione della mascella, i denti sono piegati, allentati. Possibili fratture patologiche. Sulla radiografia c'è una zona di illuminazione senza struttura.
Secondo il grado di malignità, l'osteoblastoclastoma è diviso in benigno (senza atipismo cellulare), maligno primario e maligno (trasformato da un tumore benigno).
A seconda della localizzazione, si distinguono i seguenti tipi di patologia:
- La forma periferica dell'osteoblastoclastoma nella mascella superiore non ha particolari caratteristiche morfologiche, si trova sulle gengive.
- La forma centrale si trova all'interno della struttura ossea e, a differenza della forma periferica, presenta zone emorragiche, che causano la colorazione marrone della neoplasia. Il tumore è rappresentato da un conglomerato.
- L'osteoblastoma della mascella inferiore si trova nello spessore del tessuto osseo, nella zona dei molari e dei premolari. La crescita della neoplasia si verifica nell'arco di diversi anni (in media - 3-10 anni), accompagnata da una disfunzione dell'articolazione temporo-mandibolare.
- L'osteoclastoma della mascella superiore si manifesta con la comparsa di una sporgenza dell'area della mascella interessata, l'allentamento dei denti e l'asimmetria del viso. L'allargamento del tumore è lento e indolore.
- L'osteoblastoclastoma del femore è la localizzazione più comune, interessando la zona di crescita ossea: il grande trocantere, il collo e la testa del femore. Il piccolo trocantere è meno comunemente colpito (in isolamento). La patologia è accompagnata da dolore, deformità ossea, fratture patologiche.
- L'osteoblastoclastoma dell'ileo si sviluppa spesso alla base. È anche possibile danneggiare la cartilagine a forma di Y con la distruzione del ramo orizzontale dell'osso pubico o del ramo discendente dell'ischio. La patologia procede dapprima in modo asintomatico, quindi compaiono dolori durante l'esercizio, zoppia.
Complicazioni e conseguenze
La conseguenza più sfavorevole dell'osteoblastoclastoma benigno è la sua malignità, o malignità. Il tumore maligno a cellule giganti è raro; l'analisi degli studi ha rivelato un'incidenza dell'1,6% di neoplasie maligne primarie e del 2,4% di neoplasie maligne secondarie. Viene rilevata la crescita infiltrativa, i linfonodi più vicini sono interessati e le metastasi possono diffondersi. [16]
L'osteoblastoma maligno a cellule giganti è in grado di produrre metastasi dei seguenti tipi:
- caldo (in rapido sviluppo, distruggendo attivamente i tessuti circostanti);
- freddo (senza uno sviluppo definito, esistente a lungo in uno stato inattivo, ma con la capacità di trasformarsi in "caldi");
- muto (esistente in uno stato anabiotico e rilevato casualmente).
L'osteoblastoclastoma maligno può manifestarsi in tre varianti:
- Un tumore maligno primario mantiene il tipo di struttura di base, tuttavia vi è un'atipicità degli elementi mononucleati e la presenza di mitosi in essi.
- Malignità di un tumore benigno primario con sviluppo di cellule fusate o sarcoma osteogenico.
- Malignità dopo un precedente trattamento, in particolare dopo interventi non radicali o radioterapia irrazionale. In una tale situazione, si sviluppa più spesso il sarcoma a cellule polimorfiche con metastasi polmonari.
È generalmente accettato che l'osteoclastoma maligno sia un sarcoma di alto grado; [17] tuttavia, le prove della ricerca suggeriscono che l'osteoclastoma maligno si comporta come un sarcoma di grado da basso a moderato. [18] Le metastasi si verificano nell'1-9% dei pazienti con osteoblastoclastoma e alcuni studi precedenti hanno correlato l'incidenza delle metastasi con una crescita aggressiva e una recidiva locale. [19], [20]
Dopo aver eseguito interventi chirurgici, i pazienti con disabilità o la sua perdita vengono assegnati al gruppo di disabilità appropriato.
Diagnostica osteoclastoma
Per la diagnosi dell'osteoblastoclastoma, è necessario utilizzare i seguenti metodi:
- interrogare il paziente, esame accurato e palpazione dell'area interessata dell'osso, studiare l'anamnesi;
- diagnostica di laboratorio e strumentale, studi morfologici.
Nel determinare l'anamnesi della patologia, il medico presta attenzione alle prime manifestazioni del tumore, alla presenza e alla natura del dolore, alle malattie e alle lesioni precedenti, al trattamento precedente e alle caratteristiche delle condizioni generali. È anche importante chiarire lo stato dell'apparato urinario, riproduttivo, respiratorio, fegato e reni, linfonodi, per fare una diagnosi ecografica degli organi interni.
Assolutamente a tutti i pazienti vengono prescritti esami del sangue e delle urine, determinando indicatori di proteine e frazioni, acidi sialici, fosforo e calcio. È necessario determinare l'attività enzimatica delle fosfatasi, condurre un test del difenile, valutare la proteina C-reattiva, ecc. Va notato che i parametri di laboratorio per i tumori ossei sono generalmente non specifici, ma possono aiutare nella diagnosi differenziale. Ad esempio, con l'osteoblastoclastoma maligno, sono possibili cambiamenti come leucocitosi, VES accelerata, una diminuzione delle proteine \u200b\u200bdel sangue e del ferro non emoglobinico, un aumento degli acidi sialici e della fosfatasi alcalina. L'ossiprolina, l'esochinasi compare nelle urine. Nel siero del sangue aumentano i livelli di fosforo e calcio.
Gli studi generalmente accettati per il sospetto osteoblastoclastoma includono indagine e radiografie visive, tomografia. Sulla radiografia, è possibile chiarire la localizzazione, la scala, la natura del processo patologico, per determinarne la prevalenza negli organi e nei tessuti circostanti. La tomografia computerizzata consente di esplorare la profonda distruzione patologica, determinare la dimensione del fuoco entro i limiti dell'osso. Tuttavia, la risonanza magnetica è ancora considerata più informativa: in base alle informazioni ottenute durante lo studio, i medici possono raccogliere un'immagine spaziale, inclusa un'immagine tridimensionale.
Durante lo studio morfologico, viene studiato il materiale che si ottiene durante l'aspirazione e la trepanobiopsia, o le aree ossee rimosse insieme all'osteoblastoclastoma. Una biopsia della puntura viene eseguita utilizzando aghi speciali e il tumore viene perforato sotto osservazione a raggi X.
Nel processo di esame a raggi X delle ossa tubolari lunghe nei pazienti, si trova un focus distruttivo osteolitico, localizzato secondo un tipo eccentrico nella regione dell'epifisi. In dinamica, la patologia diverge verso la cartilagine articolare, oltre che verso la metafisi ossea, e può occupare l'intero diametro (che è tipico dell'osteoblastoclastoma della testa del perone e del radio). Lo strato corticale è fortemente assottigliato, gonfio, si trovano spesso distruzioni parziali. In un processo benigno, non c'è reazione periostale. La restrizione tra la neoplasia e la sostanza spugnosa è sfocata, non c'è chiarezza. Il bordo sclerotico è assente nella maggior parte dei casi.
Quando la colonna vertebrale è interessata, il tumore nell'80% dei casi si trova nel corpo vertebrale. Il corpo con un arco e i processi possono essere interessati, a volte nel processo patologico sono coinvolte diverse vertebre, sezioni costali, articolazione sacroiliaca. I fuochi distruttivi possono avere una struttura cellulare o litica.
Quando si studiano immagini a strati su CT, viene determinata la distruzione dell'arco con processi trasversali, che non può essere vista su una normale radiografia. L'uso della risonanza magnetica consente di considerare l'effetto del tumore sul midollo spinale. [21], [22]
L'osteoblastoclastoma maligno primitivo alla radiografia è definito come un focolaio litico distruttivo con confini sfocati. In alcuni casi, la struttura è a maglia grossa. C'è un "gonfiore" dell'area ossea interessata, un forte assottigliamento dello strato corticale con la sua ulteriore distruzione. La placca corticale è eterogenea dall'interno. Possibile reazione periostale.
Con la malignità di un osteoblastoclastoma inizialmente benigno, si trova una struttura a maglia larga, a maglia piccola o litica del fuoco distruttivo. L'area ossea interessata è "gonfia", lo strato corticale è fortemente assottigliato, con contorni irregolari lungo il lato interno. Possibile frattura corticale. La reazione periostale (visiera debole di Codman) ha il carattere di periostite bulbosa.
Per identificare possibili metastasi, viene prescritta un'ecografia per aiutare a esaminare le condizioni degli organi interni.
La fase finale nella diagnosi di un tumore osseo è rappresentata dall'identificazione istologica e dall'esame citologico degli strisci. Il materiale viene prelevato eseguendo una biopsia (aperta o puntura).
Diagnosi differenziale
Gli osteoblastoclastomi benigni richiedono la differenziazione da tutte le patologie che mostrano evidenza di cisti ossea o lisi tissutale ai raggi X. Tra queste patologie:
- displasia fibrosa;
- sarcoma osteogenico litico;
- osteodistrofia paratiroidea;
- focolaio di tubercolosi ossea;
- cisti ossea aneurismatica.
Se sono presenti lesioni ossee grandi e progressive, si deve sospettare l'osteoblastoclastoma. Questo tumore è caratterizzato dall'assenza di osteoporosi ossea circostante, un processo distruttivo della metafisi e dalla penetrazione tardiva della patologia nell'epifisi.
È possibile distinguere l'osteodistrofia paratiroidea dall'osteoblastoclastoma solo con l'uso della radiografia e degli studi biochimici.
Possono sorgere difficoltà nel corso della diagnosi dell'osteoblastoclastoma delle ossa lunghe, nonché nel differenziare la malattia dal sarcoma osteogenico o dalle formazioni cistiche (ossa o aneurismatiche).
La localizzazione della cisti aneurismatica è principalmente la diafisi o metafisi. Con la localizzazione eccentrica di una tale cisti, si nota un gonfiore osseo locale, un sottile strato corticale: la neoplasia è allungata lungo l'osso, può contenere particelle calcaree. Con la localizzazione centrale, la metafisi o la diafisi è simmetricamente gonfia, cosa che non si verifica con l'osteoblastoclastoma.
Nell'infanzia, l'osteoblastoclastoma può essere confuso con il tipo monoosseo di osteodisplasia fibrosa. In questa situazione, l'osso è deformato, accorciato (a volte allungato), ma non si gonfia, come con l'osteoblastoclastoma. L'osteodisplasia fibrosa colpisce principalmente la metafisi e la diafisi delle ossa tubulari. Lo strato corticale può ispessirsi, si formano aree sclerotiche attorno alle zone di distruzione. Il processo di sviluppo è indolore, lento.
Se l'osteoblastoclastoma colpisce la mascella inferiore, la patologia deve essere differenziata da odontoma, fibroma osseo, adamantinoma, cisti contenente un dente.
Chi contattare?
Trattamento osteoclastoma
L'obiettivo del trattamento è ridurre al minimo la morbilità e massimizzare la funzionalità dell'osso colpito; Tradizionalmente, questo trattamento veniva eseguito raschiando all'interno della lesione con tamponamento della cavità. Nuove tecniche come la cementazione con cemento osseo sono incoraggianti in quanto aiutano nella ricostruzione e riducono le recidive locali. [23]
Eliminare completamente l'osteoblastoclastoma è possibile solo chirurgicamente: il tumore viene rimosso, prevenendo ulteriori danni all'osso.
Gli osteoclastomi di piccole dimensioni vengono accuratamente raschiati con una speciale curette. Il difetto osseo formato viene sostituito dall'autotrapianto. Con una dimensione significativa del tumore, viene eseguita la resezione ossea, seguita dalla plastica. [24]. [25]. [26]
A causa dell'alto tasso (25-50%) di recidive locali dopo curettage e innesto osseo, i chirurghi sono stati incoraggiati a migliorare le loro procedure chirurgiche utilizzando adiuvanti chimici o fisici come azoto liquido, cemento acrilico, fenolo, perossido di idrogeno, chemioterapia topica o radioterapia.. [27]È [28] stato dimostrato che la terapia adiuvante topica aiuta a controllare i tassi di recidiva. [29]
Se il paziente è controindicato per qualsiasi motivo per un intervento chirurgico, gli viene prescritta la radioterapia. Con l'aiuto dell'irradiazione, è possibile fermare la crescita della neoplasia e distruggerne la struttura. [30]
È inoltre possibile utilizzare i seguenti metodi:
- Somministrazione intralesionale di steroidi. Questa tecnica è relativamente nuova e non è stata utilizzata per molto tempo. Attraverso le iniezioni è possibile ottenere risultati positivi con piccoli osteoblastoclastomi: il tumore diminuisce di dimensioni. A volte, alla fine del trattamento, il focus acquisisce una maggiore radiopacità, rispetto all'area ossea circostante.
- Introduzione dell'interferone alfa. Sulla base della teoria dell'origine vascolare dell'osteoblastoclastoma, gli esperti hanno introdotto in pratica l'iniezione di interferone alfa. Questo rimedio ha un'abilità anti-angiogenica, cioè rallenta la crescita dei vasi sanguigni. Questa tecnica è diventata efficace in circa il 50% dei pazienti, ma è usata relativamente raramente, a causa di un gran numero di effetti collaterali - come mal di testa, deterioramento generale del benessere, grave affaticamento e disabilità.
Per il trattamento dell'osteoblastoclastoma maligno (primario o secondario), viene utilizzato solo l'intervento chirurgico, che include la resezione del tumore insieme al sito osseo. Prima e dopo l'operazione, al paziente vengono prescritte radiazioni e chemioterapia.
Gli osteoclastomi inoperabili (p. Es., alcuni tumori dell'osso sacro e del bacino) possono essere trattati con l'embolizzazione transcatetere del loro apporto sanguigno.
- Terapia anti-RANKL
Le cellule giganti sovraesprimono un mediatore chiave nell'osteoclastogenesi: il recettore RANK, che a sua volta è stimolato dalla citochina RANKL, secreta dalle cellule stromali. La ricerca sul denosumab, un anticorpo monoclonale che si lega in modo specifico al RANKL, ha portato a risultati terapeutici impressionanti, che hanno portato alla sua approvazione da parte della Food and Drug Administration (FDA) statunitense. [31]Denosumab è [32] destinato principalmente a pazienti ad alto rischio di recidiva dopo un intervento chirurgico iniziale e recidiva locale.
Chirurgia
Vari studi mostrano che un'ampia resezione è associata a un rischio ridotto di recidiva locale rispetto al curettage intralesionale e può aumentare la sopravvivenza libera da recidive dall'84% al 100%. [33].. Tuttavia [34], [35] un'ampia resezione è associata a un più alto tasso di complicanze chirurgiche e provoca un deterioramento funzionale, che di solito richiede una ricostruzione. [36]. [37]. [38]
Se l'osteoblastoclastoma è localizzato nelle ossa tubolari lunghe, è possibile utilizzare tali interventi chirurgici:
- La rimozione marginale con allo o autoplastica viene eseguita con osteoblastoclastoma benigno, a sviluppo lento, con una struttura cellulare, situata alla periferia dell'epimetafisi. Si fissa con viti metalliche.
- Se il processo tumorale si estende al centro diametrale dell'osso, vengono rimossi 2/3 del condilo e parte della diafisi con l'area articolare. Il difetto viene riempito con un allotrapianto di cartilagine. Utilizzare robusti bulloni e viti di accoppiamento. La connessione dell'allotrapianto e dello strato corticale dell'osso ospite viene eseguita obliquamente, al fine di evitare il cedimento dell'articolazione.
- Se l'epimetafisi viene distrutta o c'è una frattura patologica, viene eseguita una resezione segmentale con isolamento articolare e sostituzione del difetto con un allotrapianto. Fissato con un'asta sul cemento.
- In caso di frattura patologica e tumore maligno di osteoblastoclastoma nel femore prossimale, viene eseguita un'artroplastica totale dell'anca.
- Quando si rimuovono i segmenti terminali articolari dell'articolazione del ginocchio, viene utilizzato il trapianto della semiarticolazione allo con l'uso di una forte fissazione. Forse artroplastica totale individuale con stelo allungato in titanio e ulteriore radioterapia.
- Se un tumore aggressivo è localizzato nell'area dell'estremità distale della tibia, viene eseguita la resezione con artrodesi osteoplastica della caviglia. Quando l'astragalo è danneggiato, l'estirpazione ossea viene utilizzata con l'allungamento dell'artrodesi secondo Zatsepin.
- Se il focus patologico è localizzato nella regione vertebrale cervicale, si pratica l'accesso anteriore alle vertebre. L'approccio anterolaterale è possibile con un'attenta esposizione della faringe e del lato anteriore delle vertebre alla base cranica.
- I livelli di Th 1 -Th 2 utilizzano l'accesso anteriore con sternotomia obliqua al terzo spazio intercostale. Le navi vengono spostate delicatamente verso il basso. Se il focus si trova nella 3a-5a vertebra toracica, vengono eseguiti un approccio anterolaterale e la resezione della terza costola. La scapola torna indietro senza tagliare i muscoli. Possono sorgere difficoltà quando si accede alle superfici anteriori delle vertebre sacrali superiori. Vengono utilizzati l'accesso anterolaterale retroperitoneale destro, un'accurata separazione dei vasi e dell'uretere.
- Se viene rilevata una grave distruzione delle vertebre o la diffusione del tumore agli archi nella colonna toracica e lombosacrale, la fissazione transpedocolare-translaminare viene eseguita con la rimozione delle vertebre interessate e l'autoplastica.
- Se l'osteoblastoclastoma si trova nelle ossa pubiche e ischiatiche, l'area interessata viene rimossa entro i confini dei tessuti sani senza innesto osseo. Se sono interessati il fondo e il tetto dell'acetabolo, la rimozione è indicata con un'ulteriore sostituzione osteoplastica del difetto.
- Se l'osso sacro e L 5 vengono distrutti, eseguire la rimozione posteriore delle parti interessate e la stabilizzazione con fissazione transpedicolare. Successivamente, la neoplasia viene rimossa con il metodo retroperitoneale, seguito da innesto osseo.
Prevenzione
Non esistono misure preventive specifiche per prevenire l'insorgenza dell'osteoblastoclastoma. Ai fini della prevenzione, gli esperti raccomandano di sottoporsi regolarmente a un esame radiografico ogni 1-2 anni per il rilevamento tempestivo di tali tumori e il loro trattamento.
Se una persona scopre in se stesso un indurimento osseo, deve consultare immediatamente un medico: un medico generico, un ortopedico, un oncologo, un traumatologo, un vertebrologo.
Ulteriori consigli medici includono:
- evitare infortuni, intossicazioni, mangiare in modo corretto e completo, mantenere l'attività fisica;
- consultare un medico in modo tempestivo, anche per le malattie dell'apparato muscolo-scheletrico;
- assicurati di visitare un medico e sottoporsi a un esame diagnostico se appare una neoplasia di origine sconosciuta.
Previsione
Nei pazienti con osteoblastoclastoma, l'esito della malattia dipende da molti fattori, come le caratteristiche dello sviluppo del tumore, la sua malignità o benignità, la localizzazione, la diffusione, la tempestività del trattamento, ecc. Negli ultimi anni, i risultati del trattamento dei tumori ossei maligni sono diventati molto più progressivi. I medici usano un approccio combinato, se necessario, usano la polichemioterapia intensiva. Allo stesso tempo, la percentuale di cinquanta pazienti guariti supera il 70%.
Gli esperti dicono di una prognosi positiva, se l'osteoblastoclastoma viene completamente rimosso prontamente, non ci sono ricadute. Quando possibile, i chirurghi cercano sempre di eseguire operazioni di conservazione degli organi, con contestuale innesto osseo, e solo in alcuni casi si parla di interventi di mutilazioni, dopo i quali una persona non può più compiere determinate azioni: bisogna cambiare stile di vita. In tali situazioni, i medici interpretano il termine "recupero" come "l'assenza di processi tumorali". Tali pazienti richiedono una successiva riabilitazione a lungo termine, assistenza ortopedica e talvolta psicologica.

