Esperto medico dell'articolo
Nuove pubblicazioni
I funghi della candida (candida) sono gli agenti causali della candidosi.
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
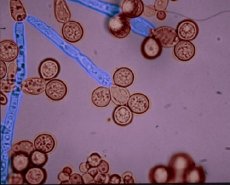
I funghi del genere Candida (Candida) causano candidosi superficiali, invasive e altre forme di candidosi (candidomicosi). Esistono circa 200 specie di funghi del genere Candida. Le relazioni tassonomiche all'interno del genere non sono state sufficientemente studiate. Alcuni rappresentanti del genere sono deuteromiceti, la cui riproduzione sessuata non è stata stabilita. Sono stati identificati anche generi teleomorfi, tra cui rappresentanti con riproduzione sessuata: Clavispora, Debaryomyces, Kluyveromyces e Fichia.
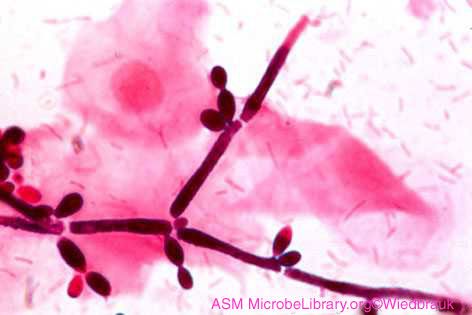
Specie clinicamente significative sono Candida albicans, C. tropicalis, C. catenulara, C. cijferrii, C. guilliermondii, C. haemulonii, C. kefyr (ex C. pseudotropicaiis), C. krusei, C. lipolytica, C. lusitaniae, C. norvegensis, C. parapsilosis, C. pulherrima, C. rugnsa, C. utilis, C. viswanathii, C. zeylanoides e C. glahrata. C. albicans è la specie più importante nello sviluppo della candidosi, seguita da C. glabrata, C. tropicali e C. parapsilosis.
Morfologia e fisiologia della candida
I funghi del genere Candida sono costituiti da cellule di lievito ovali (4-8 µm) in gemmazione, pseudoife e ife settate. La Candida albicans è caratterizzata dalla formazione di un tubo di crescita da una blastospore (gemma) quando immersa nel siero. Inoltre, la Candida albicans forma clamidospore, spore ovali di grandi dimensioni, a parete spessa e a doppio contorno. Su terreni nutritivi semplici a 25-27 °C, formano cellule di lievito e pseudoife. Le colonie sono convesse, lucide, cremose, opache con vari tipi di funghi melliferi. Nei tessuti, la Candida cresce sotto forma di lievito e pseudoife.
Patogenesi e sintomi della candidosi
Lo sviluppo della candidosi è favorito da una prescrizione errata di antibiotici, disturbi metabolici e ormonali, immunodeficienze, eccessiva idratazione cutanea, danni alla pelle e alle mucose. La candidosi è spesso causata da Candida albicans, che produce proteasi e molecole simili all'ingegrina per l'adesione alle proteine extracellulari e ad altri fattori di virulenza. La Candida può causare candidosi viscerale di vari organi, candidosi sistemica (disseminata o asetticemia), candidosi superficiale delle mucose, della pelle e delle unghie, candidosi cronica (granulomatosa), allergia agli antigeni della Candida. La candidosi viscerale è accompagnata da lesioni infiammatorie di alcuni organi e tessuti (candidosi esofagea, gastrite da Candida, candidosi respiratoria, candidosi del sistema urinario). Un segno importante di candidosi disseminata è l'endoftalmite fungina (alterazione essudativa del colore giallo-bianco della membrana vascolare dell'occhio).
In caso di candidosi orale, si sviluppa una forma acuta della malattia (il cosiddetto mughetto) sulle mucose con la comparsa di una patina biancastra e caseosa, atrofia o ipertrofia, e può svilupparsi ipercheratosi delle papille linguali. In caso di candidosi vaginale (vulvovaginite), si manifestano secrezioni bianche e caseose, edema ed eritema delle mucose. Nei neonati si sviluppano spesso lesioni cutanee; si osservano piccoli noduli, papule e pustole su tronco e glutei. Sono possibili allergia alla candidosi del tratto gastrointestinale, danni allergici agli organi della vista con prurito alle palpebre e blefarocongiuntivite.
Immunità
Prevale l'immunità cellulare. I fagociti mononucleati e i neutrofili, che catturano gli elementi fungini, partecipano alla difesa dell'organismo contro la Candida. Si sviluppa la disfunzione erettile (DTH), si formano granulomi con cellule epitelioidi e giganti.
Epidemiologia della candidosi
La Candida fa parte della normale microflora dei mammiferi e degli esseri umani. Vivono su piante e frutti e, in quanto parte della microflora normale, possono invadere i tessuti (infezione endogena) e causare candidosi nelle persone con difese immunitarie indebolite. Meno frequentemente, il patogeno viene trasmesso ai bambini alla nascita, durante l'allattamento. Se trasmessa sessualmente, può svilupparsi la candidosi urogenitale.
Diagnostica microbiologica della candidosi
Gli strisci di materiale clinico rivelano pseudomicelio (cellule connesse da costrizioni), micelio con setti e blastospore in gemmazione. Le semine dal paziente vengono effettuate su agar Sabouraud, agar mosto, ecc. Le colonie di C. albicans sono di colore bianco-crema, convesse, rotonde. I funghi si differenziano per proprietà morfologiche, biochimiche e fisiologiche. Le specie di Candida si differenziano quando crescono su agar glucosio-patata per il tipo di filamentazione: la posizione dei glomeruli - gruppi di piccole cellule rotonde simili a lieviti attorno allo pseudomicelio. Le blastospore di Candida albicans sono caratterizzate dalla formazione di tubuli germinali quando coltivate in terreni liquidi con siero o plasma (2-3 ore a 37 °C). Inoltre, in Candida albicans vengono rilevate clamidospore: l'area di semina su agar riso viene coperta con un coprioggetto sterile e, dopo incubazione (a 25 °C per 2-5 giorni), viene esaminata al microscopio. I saccharomyces, a differenza delle specie di Candida, sono veri e propri lieviti e formano ascospore localizzate all'interno delle cellule, colorate con un metodo Ziehl-Neelsen modificato; i saccharomyces di solito non formano pseudomicelio. La presenza di candidemia viene stabilita da un'emocoltura positiva con l'isolamento di Candida spp. L'infezione urinaria da Candida viene stabilita rilevando più di 105 colonie di Candida spp. in 1 ml di urina. Possono essere eseguiti anche test sierologici (reazione di agglutinazione, RSC, RP, ELISA), anticorpi anti-Candida albicans nel sangue e un test allergologico cutaneo con allergene Candida. Viene anche utilizzata la rilevazione dell'antigene di Candida albicans.
Trattamento della candidosi
Il trattamento della candidosi si basa sull'uso di farmaci quali: nistatina, levorina (per il trattamento delle micosi superficiali locali, come quelle orofaringee), clotrimazolo, ketoconazolo, caspofungina, itraconazolo, fluconazolo (non efficace contro C. krusei e molti ceppi di C. glabrata).


 [
[