Esperto medico dell'articolo
Nuove pubblicazioni
Leucoplachia vulvare: cos'è, come trattare la malattia?
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
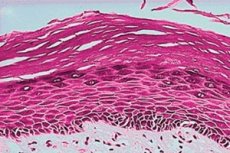
La leucoplachia vulvare è attualmente il problema numero uno, poiché è una condizione comune nelle donne e può essere una condizione precancerosa. Questo problema dovrebbe essere diagnosticato nelle fasi iniziali, in tal caso la prognosi è più favorevole. Pertanto, ogni donna dovrebbe conoscere i sintomi e le manifestazioni.
Epidemiologia
Le statistiche sulla prevalenza della leucoplachia tra le donne indicano che la percentuale di casi colpiti è stimata tra l'1 e il 3%. La leucoplachia è più comune con l'età, di solito non si manifesta prima dei 30 anni. La mortalità per la patologia in sé non è determinata, ma il grado di malignità dipende dalla forma e può raggiungere il 56%.
Le cause leucoplachia vulvare
Esistono molte condizioni riconosciute che comportano lesioni bianche sulla mucosa vulvare, ma la maggior parte di queste macchie non ha una causa nota. Vengono chiamate leucoplachia quando altre possibili cause sono state escluse. Esistono anche diversi sottotipi riconosciuti di leucoplachia, descritti in base all'aspetto clinico della lesione.
Quasi tutte queste macchie sono solitamente il risultato di una cheratosi. La mucosa vulvare normale è di colore rosso-rosato a causa della rete vascolare sottostante nella lamina, visibile attraverso il sottile strato epiteliale. Quasi tutte le macchie bianche sono benigne, ovvero non cancerose, ma la leucoplachia ha un alto potenziale di trasformazione in forma maligna, un fattore che deve essere tenuto in considerazione.
L'interesse per le patologie vulvari è cresciuto significativamente negli ultimi anni. La vulva fa parte del tratto genitale femminile. Embriologicamente, è il risultato dell'unione dell'endoderma cloacale, dell'ectoderma urogenitale e degli strati mesodermici paramesonefrici. Diversi epiteli, dall'epitelio squamoso cheratinizzato alla mucosa squamosa, rivestono la vulva. L'epitelio vestibolare non è né pigmentato né cheratinizzato, ma contiene ghiandole eccrine. Questo è importante per comprendere lo sviluppo della patogenesi della leucoplachia.
Le patologie vulvari benigne rappresentano un problema serio per le donne di tutte le età. Tra queste patologie rientrano l'atrofia vulvare, tumori benigni, amartomi e cisti, malattie infettive e patologie epiteliali neoplastiche. Le malattie infettive includono quelle causate da agenti trasmissibili noti come virus, batteri, funghi e protozoi. Possono essere inizialmente individuate da medici di diverse specialità, inclusi dermatologi e ginecologi, e spesso richiedono un approccio multidisciplinare. Tutte queste patologie possono essere associate o scatenare lo sviluppo di leucoplachia.
Le anomalie dello sviluppo della vulva sono generalmente rare. L'atrofia vulvare può essere associata all'età avanzata o ad altri disturbi, ma queste anomalie sono spesso un riscontro pressoché fisiologico nelle persone anziane. La leucoplachia può spesso svilupparsi in un contesto di atrofia.
Le cause esatte della leucoplachia non sono chiare. Tuttavia, sono possibili i seguenti fattori:
- Fattori sistemici come diabete, disturbi endocrini, malnutrizione, carenza di vitamine e disfunzione del sistema ipofisi-ovaio. Un ruolo importante nello sviluppo della leucoplachia è svolto anche da un'infezione virale, la Candida albicans, mentre l'infezione da HPV è osservata nel 22% dei pazienti. La mutazione del gene p53 è una delle cause che porta a una proliferazione cellulare anomala.
- Fattori locali quali: eccessiva stimolazione termica, sfregamento, atrofia legata all'età, danni alle mucose o ulcere.
Patogenesi
La patogenesi della leucoplachia è la crescita eccessiva di cellule anomale. Si tratta di una lesione proliferativa della mucosa o epitelio epidermico. L'epitelio normale della mucosa vulvare non contiene uno strato corneo né uno strato granulare. Nella leucoplachia, l'epitelio della mucosa diventa significativamente cheratinizzato. Nella leucoplachia, l'epitelio della mucosa diventa cheratinizzato nello spessore dello strato granulare, in un punto in cui normalmente non dovrebbe esserci cheratina. Inizialmente, a causa dell'azione di un fattore patologico sulla mucosa vulvare, si verifica un'iperplasia epiteliale della mucosa al fine di ripristinare lo strato danneggiato (ecco perché la leucoplachia si verifica così spesso in presenza di erosioni o screpolature). Successivamente, si verificano un ispessimento acantotico dell'epitelio e l'infiltrazione di linfociti e plasmacellule dermiche. Ciò provoca un ispessimento dello strato granulare e una significativa ipercheratosi con successiva comparsa di cellule di forma irregolare e figure mitotiche, che possono costituire la base per un ulteriore processo neoplastico.
Molte persone si chiedono se la leucoplachia vulvare sia contagiosa. Poiché si tratta di una malattia non infettiva, non si trasmette agli uomini e non è contagiosa. L'unica cosa certa è che se una donna ha concomitanti infezioni sessualmente trasmissibili batteriche, fungine o virali, solo queste possono essere trasmesse.
Sintomi leucoplachia vulvare
La leucoplachia vulvare è relativamente rara e può manifestarsi con segni clinici aspecifici.
I primi segni della malattia sono la comparsa di formazioni sulla mucosa sotto forma di macchie bianco-rosate o bianco-grigiastre dai contorni netti. Le dimensioni e la distribuzione sono spesso variabili. Di solito, la comparsa di queste formazioni patologiche non provoca alcuna sensazione nella donna. Pertanto, i primi segni della progressione della malattia possono essere osservati solo durante una visita medica per motivi completamente diversi.
Tuttavia, in alcune donne possono manifestarsi dei sintomi e questo può essere considerato un caso fortunato, poiché le probabilità di una diagnosi precoce sono elevate.
I primi sintomi possono includere prurito genitale, perdite insolite o abbondanti. A volte può verificarsi una sensazione di bruciore o pesantezza, o vulvodinia.
I sintomi tardivi sono una sensazione di bruciore localizzata con significativa diffusione dell'area leucoplachia, formicolio e prurito, lesioni cutanee localizzate con perdita di pigmento di vario grado, spesso accompagnate da edema, ulcere superficiali screpolate e sparse. Visivamente, la donna non può percepire le manifestazioni della malattia, ma può solo sospettare la presenza di alcuni sintomi.
All'esame visivo, si può osservare il sintomo di un epitelio infiltrativo ispessito e bianco con bordi trasparenti, e sono possibili anche piccoli frammenti di erosioni e ulcere. Le lesioni cutanee si verificano nella mucosa vaginale, nella mucosa uretrale, nel clitoride, all'interno e all'esterno delle grandi labbra, sotto forma di una o più macchie o placche irregolari bianche e bianco-lattiginose, leggermente rialzate rispetto all'intera superficie mucosa. Alcune di esse potrebbero non sporgere, ma la superficie della cheratosi è ruvida e, toccando questa zona, ad esempio raschiando la superficie della mucosa, la base sanguina facilmente. L'area della leucoplachia può solitamente sanguinare a causa di graffi o sfregamenti, e possono essere presenti erosione o lichenificazione.
La leucoplachia della cervice vulvare è più difficile da diagnosticare, poiché la piccola macchia potrebbe non essere visibile visivamente. Tuttavia, questa sede presenta un rischio maggiore di malignità. Dal punto di vista sintomatico, la leucoplachia della cervice può sanguinare frequentemente e causare più sintomi di fastidio rispetto ad altre sedi.
La kraurosi, come la leucoplachia vulvare, è considerata una delle condizioni potenzialmente cancerogene. La kraurosi si sviluppa nelle donne anziane ed è accompagnata non solo da ispessimento e ipercheratosi dell'epitelio, ma anche dalla formazione di aree sclerotiche non più trattabili con il trattamento conservativo. In sostanza, si tratta di due patologie diverse che presentano differenze istologiche, ma anche la leucoplachia può potenzialmente diventare sclerotica.
La leucoplachia vulvare nei bambini è rara e si verifica principalmente nelle ragazze in età prepuberale. Generalmente interessa la cute della vulva (l'area che circonda l'orifizio vaginale), ma a volte può interessare anche l'ano. Nei bambini, la leucoplachia è pericolosa e i sintomi si manifestano in genere per mesi o anni prima della diagnosi.
I sintomi più comuni che le ragazze con leucoplachia sperimentano sono prurito e indolenzimento. Questi sintomi possono variare da lievi a gravi. Le ragazze possono reagire o esprimere il loro disagio in modi diversi. Ad esempio, alcune ragazze possono semplicemente lamentarsi che la loro "zona intima" è dolorante o pruriginosa, mentre altre possono reagire tenendosi la zona genitale o strofinandola e grattandola. Il grado di disagio può essere sproporzionato rispetto alla gravità della malattia presente. La cosa più importante è che la ragazza si senta a suo agio nel parlare dei sintomi.
La leucoplachia nei bambini può anche causare dolore durante la minzione e persino stitichezza. Il dolore durante la minzione si verifica quando l'urina attraversa la pelle della vulva, che può essere irritata e infiammata. La stitichezza si verifica a causa della ritenzione delle feci dovuta a dolorose screpolature della pelle vicino all'ano.
Fasi
Gli stadi della leucoplachia sono difficili da tracciare clinicamente e si può solo supporre che i diversi tipi di leucoplachia siano stadi successivi di un unico processo. Si distingue tra leucoplachia piatta e ipercheratosica. La leucoplachia piatta della vulva è caratterizzata dalla formazione di aree biancastre che non sporgono dalla cute. Possono essere appena percettibili e spesso asintomatiche. La leucoplachia verrucosa della vulva è caratterizzata dalla formazione di aree dense che si innalzano al di sopra della mucosa circostante e possono essere di diverse dimensioni. Per questo motivo, tali aree possono essere lesionate e sono spesso accompagnate da sanguinamento o altri sintomi.
 [ 18 ]
[ 18 ]
Complicazioni e conseguenze
Le conseguenze che possono essere sperimentate da tutte le donne sono molto diverse. La complicanza più comune è la sclerosi. Il virus della sclerosi è una complicanza comune della leucoplachia vulvare e perianale. Si osserva atrofia della mucosa nel sito della leucoplachia e il suo progressivo assottigliamento, dovuto principalmente alla leucoplachia vulvare cronica causata da una disfunzione immunitaria dell'organismo.
Alcuni casi di leucoplachia vulvare possono essere complicati dal diabete e gli effetti di questi fattori sono reciproci. La leucoplachia vulvare aggrava gradualmente la condizione, il che può portare a disturbi endocrini, diabete indotto e un aumento del grado di danno vulvare.
Le mestruazioni irregolari possono essere una conseguenza della leucoplachia, sia in presenza di disturbi endocrini, sia clinicamente diagnosticati e che richiedono un trattamento.
 [ 19 ]
[ 19 ]
Diagnostica leucoplachia vulvare
La diagnosi principale si basa sull'esame istopatologico e sulle manifestazioni cliniche. La presenza di alterazioni epiteliali o epidermiche nella mucosa rende più facile la diagnosi. Tuttavia, la diagnosi di leucoplachia viene spesso formulata in fase avanzata.
La diagnosi di leucoplachia si basa anche sui risultati di una visita ginecologica e sulla presenza di disturbi nelle pazienti. Gli esami utilizzati per questa patologia sono un esame del sangue clinico, un immunogramma e un esame citologico di strisci prelevati dalla zona interessata.
La diagnosi strumentale della leucoplachia comprende la colposcopia (prelievo di strisci da focolai patologici per un ulteriore esame al microscopio), la biopsia, l'ecografia e il test di Schiller.
Quando un medico trova una macchia bianca sulla mucosa, può solo supporre che si tratti di un'area di leucoplachia. Una biopsia e un esame istologico sono necessari per la conferma. L'esame microscopico dei cheratinociti prelevati da un'area della vulva, liberata dalla mucosa, viene utilizzato come metodo diagnostico. Di solito, una biopsia tissutale viene eseguita per escludere altre cause di macchie bianche, nonché per consentire un esame istologico dettagliato e per valutare la presenza di un'eventuale displasia epiteliale. Questo è un indicatore di potenziale maligno e di solito determina la gestione e l'intervallo di controllo. Le aree di lesioni leucoplachiche che vengono preferibilmente sottoposte a biopsia sono quelle che mostrano indurimento ed eritroplasia (arrossamento), nonché aree erosive o ulcerate. Queste aree hanno maggiori probabilità di presentare displasia rispetto alle aree bianche omogenee.
L'esame istologico è obbligatorio dopo la microscopia per escludere atipie cellulari (tumore). La leucoplachia presenta un'ampia gamma di possibili aspetti istologici. Il grado di ipercheratosi, lo spessore epiteliale (acantosi/atrofia), la displasia e l'infiltrazione di cellule infiammatorie nella lamina propria sottostante possono variare. A livello delle mucose, l'ipercheratosi può essere definita come un aumento dello spessore dello strato cheratinico dell'epitelio o la presenza di tale strato in una sede normalmente inattesa. Nella leucoplachia, l'ipercheratosi varia di spessore e può essere orto- o para-cheratosi (a seconda che i nuclei cellulari siano persi o conservati) o una combinazione di entrambe in diverse aree della lesione. L'epitelio può presentare ipertrofia (ad esempio, acantosi) o atrofia. Le aree rosse nella leucoplachia rappresentano epitelio atrofico o immaturo che ha perso la capacità di cheratinizzare. La transizione tra la lesione e la mucosa circostante normale può essere ben demarcata o scarsamente definita. Ipercheratosi e alterato spessore epiteliale possono essere le uniche caratteristiche istologiche di una lesione leucoplachiale, ma alcune presentano displasia. Il termine displasia significa generalmente "crescita anomala" e, specificamente nel contesto delle lesioni vulvari, si riferisce ad alterazioni microscopiche ("atipie cellulari") della mucosa che indicano un rischio di trasformazione maligna. In presenza di displasia, si osserva solitamente un'infiltrazione di cellule infiammatorie nei campioni di lamina. La displasia grave è sinonimo del termine carcinoma in situ, che indica la presenza di cellule neoplastiche che non hanno ancora penetrato la membrana basale o invaso altri tessuti. Per questo motivo è così importante non solo eseguire un esame istologico della leucoplachia, ma anche formulare la diagnosi tempestivamente, poiché a volte potrebbe già trattarsi di una neoplasia in fase iniziale.
 [ 20 ]
[ 20 ]
Diagnosi differenziale
La diagnosi differenziale della leucoplachia può essere presa in considerazione in base alla comparsa di macchie simili sulla mucosa vulvare, che nell'aspetto possono assomigliare alla leucoplachia.
La leucoplachia non può essere rimossa dalla mucosa, il che la distingue dalle chiazze bianche come la candidosi pseudoseminale, in cui lo strato bianco può essere rimosso rivelando una superficie eritematosa, a volte sanguinante. Il colore bianco associato alla leucemia scompare con la distensione della mucosa. Altre cause di chiazze bianche di solito richiedono l'esame patologico di un campione bioptico per differenziarle dalla leucoplachia.
Le aree atrofiche della vulva possono assomigliare superficialmente alla leucoplachia. La leucoplachia mucosa comune è una distrofia ipertrofica della vulva, solitamente non accompagnata da atrofia vulvare, istopatologia di ispessimento dello strato epidermico, eterogeneità cellulare e atrofia da indurimento. Al contrario, la distrofia atrofica della vulva si presenta come una lesione cutanea sotto forma di macchie piatte atrofiche bluastre e bianche, caratterizzate da una completa degenerazione delle fibre di collagene dermico, il cui fondo è infiltrato da cellule infiammatorie, che possono essere identificate.
La leucoplachia deve essere differenziata anche dalla dermatite vulvare. La dermatite vulvare si manifesta con macchie bianche distribuite su entrambi i lati delle grandi labbra, pruriginose, spesso accompagnate da lesioni in altre parti della pelle, lesioni della pigmentazione cutanea, alterazioni istopatologiche tipiche della dermatite cronica e ispessimento degli strati cutanei.
Trattamento leucoplachia vulvare
Una revisione sistematica ha rilevato che nessuno dei trattamenti comunemente utilizzati per la leucoplachia è efficace nel prevenire la trasformazione maligna. Alcuni trattamenti possono portare alla guarigione della leucoplachia, ma non prevengono la recidiva della lesione o la trasformazione maligna. Indipendentemente dal trattamento utilizzato, una diagnosi di leucoplachia si traduce quasi sempre nella raccomandazione di eliminare i possibili fattori causali, nonché di effettuare un follow-up a lungo termine della lesione per rilevare precocemente eventuali trasformazioni maligne. Tuttavia, i farmaci vengono utilizzati caso per caso.
Sono stati studiati molti agenti topici e sistemici diversi, tra cui agenti antinfiammatori, antimicotici, carotenoidi (precursori della vitamina A, come il beta-carotene), retinoidi (agenti simili alla vitamina A) e agenti citotossici. Anche le vitamine C ed E sono state studiate in relazione al trattamento della leucoplachia. Alcuni di questi studi si basano sull'ipotesi che nutrienti antiossidanti, vitamine e proteine soppressori della crescita cellulare (come p53) siano antagonisti della tumorigenesi. Alte dosi di retinoidi possono causare effetti tossici.
Il trattamento locale è una delle priorità e comprende anche alcune raccomandazioni per la cura.
- Mantenere la vulva pulita e asciutta, evitare una pulizia eccessiva con sapone, ecc. Il prurito può essere significativamente ridotto con l'uso di corticosteroidi topici come unguento o crema all'idrocortisone. Gli ovuli di idrocortisone sono raccomandati per uso locale. Il metodo di applicazione è intravaginale, il dosaggio è di un ovulo alla notte in vagina, per non più di sette giorni. Gli effetti collaterali possono includere lo sviluppo di candidosi, poiché gli ovuli sopprimono leggermente l'immunità locale.
- Terzhinan è utilizzato per la leucoplachia vulvare quando una donna ha un'infezione batterica o fungina concomitante, o candidosi, che potrebbe causare questo problema. Si tratta di un farmaco complesso che include un agente antibatterico (ternidazolo e neomicina), un agente antimicotico (nistatina) e un agente ormonale (prednisolone). Il metodo di somministrazione è intravaginale sotto forma di supposte; il dosaggio è di una supposta una volta a notte per sei giorni consecutivi. Gli effetti collaterali non sono comuni, si può manifestare una sensazione di bruciore dopo l'assunzione del farmaco e prurito.
- Unguenti e creme per la leucoplachia vulvare sono utilizzati come terapia locale. La crema allo zafferano iraniano è uno dei prodotti più efficaci, secondo le recensioni degli utenti. Il prodotto contiene diversi tipi di erbe cinesi senza l'aggiunta di farmaci ormonali o sintetici. Il prodotto è composto da un set di gel e crema. Modo d'uso: lavare prima con il gel, quindi asciugare con un asciugamano e applicare la crema. Gli effetti collaterali non sono stati accertati.
- L'unguento 999 è un preparato complesso a base di canfora, mentolo, erbe biologicamente attive e l'agente ormonale antimicrobico esametasone. Il preparato ha un effetto antinfiammatorio e antibatterico. Metodo di applicazione: sotto forma di crema, da applicare sulla zona interessata dalla leucoplachia. Dosaggio: una piccola quantità una volta al giorno. L'uso del preparato potrebbe risultare difficoltoso a causa dell'auto-applicazione. Precauzioni: si sconsiglia l'uso dell'unguento in presenza di erosioni o lesioni.
Il Fenistil non è particolarmente efficace nel trattamento della leucoplachia vulvare, ma come antistaminico può alleviare o ridurre il prurito.
Le vitamine vengono utilizzate nella terapia complessa, poiché la leucoplachia è considerata una delle patologie da ipovitaminosi. È possibile dare la preferenza a qualsiasi complesso multivitaminico: Kvadevit, Supervit, Vitrum.
Il trattamento fisioterapico non è molto diffuso perché ulteriori irritazioni o stimolazioni esterne possono causare complicazioni.
Rimedi popolari
I metodi di trattamento tradizionali non si sono dimostrati efficaci, né è stato dimostrato che non possano causare l'insorgenza di tumori maligni. Pertanto, è preferibile ricorrere a tali metodi solo dopo aver consultato un medico.
- Per preparare il medicinale, assumere 30 g di Sophora, 12 g di Nepeta, 6 g di peonia rossa, 6 grammi di cartamo, 20 g di astragalo. Il tutto deve essere vaporizzato con acqua calda e preparato per un bagno. È possibile fare questi bagni 2 volte al giorno; ogni dose di erba vaporizzata può essere utilizzata 2-4 volte.
- È possibile preparare l'unguento a casa. Per questo, sono necessari 20 g di unguento a base di olio di pesce al 20%, 10 g di desametasone, 5-fluorouracile e, se indicato, si può aggiungere un unguento a base di idrocortisone. Dopo aver mescolato, applicare il composto su un batuffolo di cotone e preparare le supposte una volta alla sera per sette giorni.
- Per la seguente infusione occorrono 30 grammi di erba di cervo, 30 grammi di milza alcolica e 15 grammi di cicala. Mescolate il tutto e fate un bagno caldo, filtrando il contenuto. Fate un bagno caldo due volte al giorno per curare la leucoplachia vulvare.
L'irudoterapia per la leucoplachia vulvare è ampiamente discussa come uno dei metodi di trattamento alternativo della patologia. L'effetto di tale procedura non è chiaro, ma alcune donne notano una riduzione dei sintomi dopo diverse sedute. Per questo trattamento, è necessario rivolgersi a un centro specializzato che si occupi di patologia e utilizzi metodi comprovati con sanguisughe ecologiche.
L'omeopatia può essere utilizzata, ma non bisogna dare troppa importanza a questo tipo di terapia, poiché le complicazioni possono essere trascurate. Si sconsiglia di utilizzare metodi omeopatici in autonomia.
Il trattamento chirurgico della leucoplachia è la prima scelta terapeutica per molti medici. Tuttavia, l'efficacia di questo trattamento non può essere valutata a causa dell'insufficienza delle evidenze disponibili. Può essere eseguito con la tradizionale escissione chirurgica con bisturi, oppure con laser o crioterapia. Spesso, se una biopsia mostra una displasia da moderata a grave, la decisione di utilizzare un approccio chirurgico è più immediata. A volte le macchie bianche sono troppo grandi per essere completamente rimosse e vengono invece attentamente monitorate. Anche se la lesione viene completamente rimossa, controlli regolari sono essenziali poiché la leucoplachia può recidivare, soprattutto se persistono fattori predisponenti come le infezioni.
Il trattamento laser della leucoplachia vulvare è considerato il metodo meno invasivo. Viene utilizzato se la lesione è di piccole dimensioni. Quando le donne non vogliono correre rischi e temono che la leucoplachia possa diventare maligna, il trattamento laser può essere la soluzione.
L'estirpazione della vulva non viene eseguita in caso di leucoplachia vera e propria. Un trattamento così radicale può essere scelto in caso di gravi complicazioni legate allo sviluppo di un tumore.
Nutrizione e dieta sono di grande importanza per la leucoplachia vulvare. La dieta di una donna dovrebbe essere il più ricca possibile di vitamine, minerali e fibre. Il normale funzionamento del sistema immunitario è impossibile senza un apporto proteico adeguato, quindi l'alimentazione dovrebbe essere completa e priva di grassi nocivi. Le donne che seguono una dieta di questo tipo hanno un rischio inferiore di sviluppare leucoplachia e, se questa è già presente, anche il rischio di complicazioni è inferiore.
Prevenzione
La prevenzione di questa patologia si basa sul corretto regime alimentare della donna, non solo in termini di alimentazione, ma anche di vita sessuale e di assetto ormonale. È sempre necessario sottoporsi tempestivamente a esami preventivi per escludere i fattori di rischio per lo sviluppo della leucoplachia.
Non è stato ancora sviluppato un vaccino contro la leucoplachia vulvare come patologia. Esiste però un vaccino contro il papilloma virus, che può causare il cancro nelle donne, soprattutto in presenza di leucoplachia. Le donne dovrebbero vaccinarsi prima di iniziare l'attività sessuale.
L'osservazione ambulatoriale della leucoplachia vulvare è obbligatoria fino alla guarigione o all'intervento chirurgico. Anche dopo l'intervento chirurgico, la donna viene tenuta sotto osservazione per questa patologia per un altro anno.
Previsione
La prognosi della leucoplachia dipende da molti fattori: età, quadro ormonale, infezioni, tipo di patologia. Ad esempio, le lesioni miste rosse e bianche (eritroleucoplachia/leucoplachia a macchie) presentano un rischio maggiore di neoplasie maligne rispetto alla leucoplachia omogenea. Anche le donne anziane affette da leucoplachia presentano un rischio maggiore. In generale, si verifica una regressione spontanea delle macchie, la cui scomparsa avviene in concomitanza con una terapia complessa. La prognosi più favorevole per la guarigione è l'impiego di metodi diagnostici invasivi.
La leucoplachia vulvare non dovrebbe essere un problema comune per una donna, perché è una delle condizioni che devono essere tenute sotto controllo. Sebbene la leucoplachia sia spesso asintomatica, è importante sottoporsi regolarmente a visite preventive con un ginecologo per individuare questa patologia.

