Esperto medico dell'articolo
Nuove pubblicazioni
Sindrome post-flebitica degli arti inferiori
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
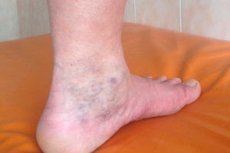
Una sindrome è un complesso di sintomi che si manifesta in determinate condizioni, in concomitanza con patologie preesistenti. Pertanto, in presenza di vene varicose e flebotrombosi, può svilupparsi un complesso di sintomi chiamato "sindrome post-tromboflebitica" (PTFS). Una caratteristica della PTFS è che i sintomi gravi che la caratterizzano si sviluppano qualche tempo dopo un episodio di trombosi acuta, e sono ancora più difficili da combattere rispetto alla patologia di base.
Le cause sindrome post-trombotica
Quando si considerano le cause di diverse patologie, ci si trova solitamente di fronte a una situazione in cui diversi fattori contemporaneamente possono causare una specifica patologia. Nel caso della sindrome post-tromboflebitica, la causa di sintomi molto spiacevoli è una sola: un trombo nei vasi degli arti inferiori e i disturbi emodinamici che ne conseguono.
Sappiamo già che qualsiasi ostacolo al flusso sanguigno ne riduce l'intensità, con conseguente sofferenza degli organi irrorati dal vaso malato. Per quanto riguarda gli arti inferiori, due patologie sono considerate tra le cause più comuni di disturbi circolatori:
- flebotrombosi, in cui la formazione di trombi inizia nelle vene principali profonde che corrono tra il tessuto muscolare,
- tromboflebite, che nella maggior parte dei casi è una complicazione delle vene varicose, quando si formano coaguli di sangue nelle vene superficiali situate vicino al grasso sottocutaneo.
La sindrome post-tromboflebitica è un complesso di sintomi caratteristici della trombosi venosa profonda (flebotrombosi), che, secondo le statistiche, viene diagnosticata nel 10-20% della popolazione mondiale. E circa il 2-5% delle persone, diversi anni dopo un attacco acuto di trombosi vascolare, nota sintomi pronunciati di PTFS, che si presentano sullo sfondo dello sviluppo di un'insufficienza venosa cronica.

Nonostante il PTSF sia diagnosticato principalmente in pazienti con flebotrombosi, fattori di rischio per lo sviluppo della sindrome post-tromboflebitica possono essere considerati tutte le patologie venose che comportano un rischio di formazione di trombi e occlusione venosa (vene varicose, tromboflebite). In questo caso, la flebotrombosi è una complicanza delle patologie sopra menzionate. D'altra parte, il PTSF stesso è caratterizzato da dilatazione venosa secondaria e conseguente compromissione del trofismo dei tessuti molli.
Patogenesi
Quindi, la causa dei sintomi del PTSF è un coagulo di sangue (trombo) che si forma nel lume del vaso, può migrare lungo di esso, aumentare di dimensioni e infine causare disturbi circolatori acuti agli arti inferiori. La patogenesi della sindrome post-tromboflebitica si basa sul comportamento del trombo all'interno della vena.
Il coagulo sanguigno risultante ha 2 percorsi di autorealizzazione:
- lisi o dissoluzione del trombo (quanto prima e più velocemente avviene, tanto minori saranno le conseguenze negative),
- modificazione della struttura di un trombo non disciolto con formazione di tessuto connettivo denso che, crescendo, ostruisce il lume del vaso, interrompendo la circolazione sanguigna al suo interno (occlusione vascolare).
Il risultato dipenderà dal processo che prevale: lisi o sostituzione del trombo con tessuto connettivo.
Nella maggior parte dei casi, la lisi del trombo sotto l'azione di enzimi e farmaci si verifica in breve tempo e il lume delle vene profonde viene ripristinato. Ciò non esclude la formazione ripetuta di trombi, ma non si osservano sintomi di PTFS.
Accade che il trombo non venga completamente riassorbito, ma solo parzialmente, diventando un ostacolo al flusso sanguigno, ma non così grave da causare disordini trofici tissutali irreversibili. Tuttavia, non si può escludere che si verifichino comunque nel tempo, perché se non si rimuove l'infiammazione nei tessuti vascolari, è difficile evitare la distruzione delle strutture responsabili del movimento del sangue attraverso le vene.
Se, per qualche motivo, il trombo non si dissolve per lungo tempo, bloccando il flusso sanguigno e causando disturbi emodinamici, sia il vaso stesso che gli organi che alimenta ne soffrono. Di solito, la lisi del trombo inizia un paio di mesi dopo la sua formazione. Si verifica sullo sfondo di un processo infiammatorio nelle pareti venose e, più a lungo dura l'infiammazione, maggiore è il rischio di formazione di tessuto fibroso.
In questo caso si verifica una crescita eccessiva del tessuto connettivo, la distruzione delle valvole vicine delle vene principali, che sono distribuite lungo i vasi e funzionano secondo il principio di una pompa, dirigendo il sangue verso il cuore, e una grave e irreversibile interruzione della circolazione sanguigna in esse.
Il fatto è che il processo infiammatorio lascia il segno sulle condizioni delle pareti e delle valvole delle vene degli arti inferiori. Le valvole vengono gradualmente distrutte, nel corso di diversi mesi o anni, parallelamente alle alterazioni del trombo. La distruzione delle valvole porta a un aumento della pressione sanguigna nei vasi, che traboccano e le pareti venose sclerotiche, indebolite dal processo infiammatorio, non riescono a sopportare tale pressione e stiramento. Si verifica un ristagno di sangue nei vasi venosi profondi.
Normalmente, il flusso sanguigno negli arti inferiori è diretto dal basso verso l'alto, e il sangue entra nei vasi profondi da quelli superficiali, e non viceversa. Quando l'apparato valvolare delle vene profonde è danneggiato e questi vasi traboccano, anche le vene perforanti, che possono essere considerate punti di transizione tra i vasi venosi superficiali e profondi, sono coinvolte nel processo. Le vene perforanti non riescono più a contenere la pressione sanguigna nelle vene profonde e le permettono di fluire nella direzione opposta.
L'insufficienza delle vene principali e l'incapacità di pompare efficacemente il sangue porta il sangue a riversarsi in vasi più piccoli, non progettati per sopportare una pressione così elevata, e a sovrastirarsi. Questo fenomeno è chiamato vene varicose, che in questo caso è secondario alla PTFS.
Tutte le vene degli arti inferiori sono coinvolte nel processo patologico, che causa gravi disturbi emodinamici, e con esse anche i processi vitali dei tessuti circostanti. Dopotutto, ricevono nutrienti e ossigeno attraverso il flusso sanguigno, ma se il sangue ristagna, non si arricchisce di sostanze utili e ossigeno. I tessuti molli, in cui il metabolismo è alterato, iniziano a soffrire per primi.
L'insufficienza venosa grave causa gonfiore delle gambe e la formazione di ulcere trofiche persistenti e non guaribili sulla pelle degli arti inferiori. Il gonfiore delle gambe è causato dall'aumento della pressione nei vasi sanguigni, che fa sì che la parte liquida del sangue si riversi parzialmente nei tessuti circostanti. Ciò porta a una diminuzione del volume di sangue rimanente nei vasi e il gonfiore stesso impedisce il rilascio e la penetrazione dei nutrienti dal sangue negli strati profondi dei tessuti molli. Ciò porta alla formazione di ulcere sulla pelle e, nei casi gravi, a alterazioni gangrenose nelle strutture più profonde.
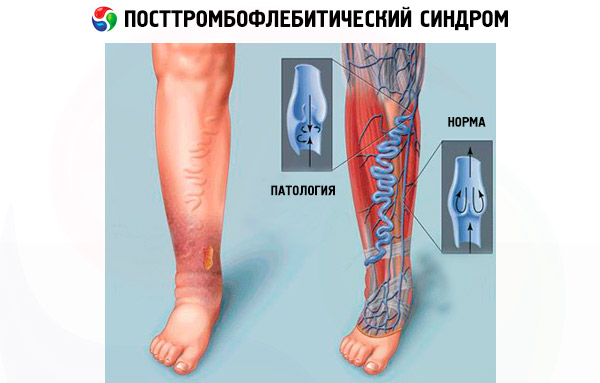
La pressione sanguigna nei vasi degli arti inferiori raggiunge il massimo quando una persona è in piedi. Non sorprende che, anche dopo un breve periodo in piedi, i pazienti con PTFS sperimentino un forte gonfiore alle gambe e una sensazione di pesantezza dolorosa.
Poiché il colpevole di ciò che sta accadendo è considerato un trombo, sarebbe utile menzionare i fattori che possono portare alla sua formazione. Tra le cause comuni di coaguli di sangue all'interno dei vasi sanguigni, possiamo evidenziare:
- malattie che portano ad un aumento della viscosità del sangue, tra cui gravi patologie del cuore e dei polmoni,
- interventi chirurgici durante i quali si verificano danni ai vasi sanguigni,
- immobilizzazione prolungata, che provoca ristagno sanguigno e processi infiammatori nei vasi,
- danni alle pareti interne dei vasi sanguigni causati da agenti patogeni o sostanze chimiche, compresi i farmaci,
- varie lesioni agli arti.
Sovrappeso, diabete, cancro pelvico, farmaci ormonali (corticosteroidi, contraccettivi), gravidanza e parto hanno un impatto negativo sulla condizione delle vene degli arti inferiori. Questi fattori di per sé non causano la sindrome post-tromboflebitica, ma possono causare malattie venose e trombosi, che a volte diventano una complicanza della PTFS.
Sintomi sindrome post-trombotica
Alcuni autori definiscono la PTFS una malattia, poiché i sintomi caratteristici di questa sindrome sono una manifestazione di insufficienza venosa, che porta a gravi problemi di salute. Non a caso la sindrome post-tromboflebitica è definita una patologia difficile da trattare, perché caratterizzata da un decorso cronico con progressione dei sintomi.
I primi segni della PTFS possono essere considerati le seguenti manifestazioni, a cui vale la pena prestare attenzione senza attendere la comparsa di sintomi più caratteristici:
- la comparsa sulla pelle delle gambe di una rete traslucida di capillari, vene a ragno o piccoli ispessimenti a forma di tubercoli che si formano lungo le vene (secondo diverse fonti, le varici secondarie delle vene superficiali si osservano nel 25-60% dei pazienti con sindrome post-tromboflebitica),
- gonfiore grave, persistente e duraturo dei tessuti degli arti inferiori, non associato a malattia renale (questo sintomo è tipico di tutti i pazienti, anche se la sua gravità può variare),
- una sensazione di gambe stanche e pesanti anche con carichi leggeri (ad esempio, una persona ha dovuto stare in fila per 10-15 minuti),
- episodi di crampi alle gambe non associati all'immersione in acqua fredda (si verificano più spesso di notte, disturbando il sonno dei pazienti),
- sensibilità alterata dei tessuti degli arti inferiori,
- la comparsa di una sensazione di gambe tremolanti a seguito di una prolungata stazione eretta o camminata.
Poco dopo, compaiono dolore e una sensazione di distensione alle gambe, che può essere alleviata solo sollevando l'arto sopra l'orizzonte, favorendo così il deflusso del sangue. I pazienti cercano di sdraiarsi o almeno di sedersi e di mantenere l'arto dolorante in posizione orizzontale, riducendo la pressione sanguigna nei vasi. In questo caso, si avverte un notevole sollievo.
È importante notare che la comparsa dei primi sintomi della PTFS non è indicativa dell'esordio della malattia. L'insufficienza venosa è una patologia progressiva che inizia al momento della lisi del trombo, ma i suoi primi segni possono essere osservati solo dopo diversi mesi, il più delle volte dopo 5-6 anni. Pertanto, nel primo anno dopo un attacco acuto di trombosi vascolare, la comparsa dei sintomi della PTFS viene notata solo dal 10-12% dei pazienti. Questa percentuale aumenta costantemente man mano che ci si avvicina al limite dei sei anni.
Il sintomo principale della sindrome post-tromboflebitica è un gonfiore pronunciato della tibia. Perché la tibia soffre? Il flusso sanguigno nelle vene va dal basso verso l'alto e, indipendentemente dal punto in cui il trombo ostruisce il vaso, si osserverà congestione nella zona sottostante il trombo. Questa è la tibia, la zona del muscolo gastrocnemio e la caviglia.
A causa dell'aumento della pressione sanguigna, il liquido si accumula nei muscoli, che non hanno modo di defluire finché il lume del vaso interessato non viene ripristinato. La situazione è complicata dalla conseguente interruzione del flusso linfatico, caratteristica dell'insufficienza venosa. A causa della necessità di rimuovere grandi volumi di liquido, si verifica una dilatazione compensatoria dei vasi linfatici, che ne compromette il tono, peggiora la funzionalità delle valvole e causa l'insufficienza del sistema linfatico.
La sindrome da edema nella PTFS è diffusa e persistente. Dopo diversi mesi, al posto dei tessuti molli edematosi di tibia e caviglia si forma tessuto fibroso denso e anelastico, che comprime le fibre nervose e i vasi sanguigni, complicando così la situazione e causando alterazioni della sensibilità e dolore alle gambe.
La sede più comune del gonfiore è la parte inferiore della gamba: stinco e caviglia, ma in alcuni casi, se il trombo è alto (sono interessate le vene iliache o femorali), il gonfiore può essere osservato anche nella parte inferiore della coscia e nel ginocchio. Col tempo, l'intensità del gonfiore può ridursi leggermente, ma non scompare completamente.
L'edema nella sindrome post-tromboflebitica presenta una notevole somiglianza con lo stesso sintomo nelle vene varicose delle gambe. La gravità dell'edema è maggiore la sera, il che causa alcune difficoltà nell'indossare le scarpe e nell'allacciare le cerniere degli stivali. La gamba destra di solito soffre meno della sinistra.
A causa del gonfiore dei tessuti molli durante il giorno, la sera si possono notare strisce e ammaccature sulla pelle dovute alla compressione dell'elastico dei calzini e delle scarpe strette.
Al mattino, il gonfiore della gamba interessata è minore, ma anche dopo il riposo notturno, la sensazione di gambe stanche e pesanti non scompare. Il paziente può essere tormentato da un dolore fastidioso, lieve o intenso, all'arto, che si attenua leggermente con il movimento. Si avverte il desiderio di allungare la gamba, ma possono verificarsi crampi. I crampi possono comparire anche quando l'arto interessato è eccessivamente stanco, quando il paziente deve stare in piedi o camminare a lungo.
Il dolore associato alla PTFS non è acuto, il che, tuttavia, non lo rende meno lancinante. È un dolore sordo, accompagnato da una sensazione di distensione dovuta al sovraccarico dei vasi sanguigni e al gonfiore dei tessuti molli. Solo sollevando la gamba oltre l'orizzonte si può provare sollievo, ma questa è solo una soluzione temporanea al problema del dolore.
Ma la presenza di dolore, a differenza della sindrome edematosa, non è obbligatoria per la PTFS. Alcuni pazienti avvertono dolore solo premendo sui tessuti della gamba dolorante, nella zona dei muscoli del polpaccio o sul bordo interno della pianta.
Con l'ulteriore progressione dell'insufficienza venosa, iniziano a comparire ferite croniche che non guariscono – ulcere trofiche – sulla parte interna delle caviglie e degli stinchi. Questo sintomo si osserva in un paziente su cento con sindrome post-tromboflebitica. Tuttavia, tali ferite non compaiono improvvisamente. Esistono alcuni segni che precedono il processo ulceroso:
- Comparsa di aree di iperpigmentazione nella parte inferiore dello stinco e della caviglia, che circondano la gamba formando una sorta di anello. La pelle può assumere una tonalità rosa brillante o rossastra, dovuta alla penetrazione dei globuli rossi dalle vene colpite nello strato sottocutaneo.
- Successivamente, la pelle in questa zona cambia colore, diventando più scura e tendente al marrone.
- Anche le caratteristiche tattili dei tessuti molli cambiano. La pelle e i muscoli diventano più densi, possono comparire aree di dermatite e lesioni eczematose essudanti sul corpo e può verificarsi prurito cutaneo.
- Scavando più a fondo, si può osservare la presenza di focolai infiammatori sia nei tessuti superficiali che in quelli profondi degli arti inferiori.
- A causa di disturbi circolatori cronici, i tessuti molli si atrofizzano e assumono un colore biancastro.
- Nell'ultima fase della PTFS si formano ferite specifiche nel sito di localizzazione delle alterazioni degenerative del tessuto muscolare e del tessuto sottocutaneo, dalle quali viene costantemente rilasciato essudato.
È importante notare che la sindrome post-tromboflebitica può progredire in modo diverso da persona a persona. In alcuni pazienti, i sintomi si manifestano rapidamente e in modo completo, mentre altri potrebbero non sospettare nemmeno la malattia.
Forme
La sindrome posttromboflebitica può manifestarsi in diverse forme. Le più comuni sono le varianti edematosa ed edemato-varicosa della patologia. Nel primo caso, il sintomo principale è un grave gonfiore degli arti, nel secondo si manifestano le vene varicose, caratterizzate da un gonfiore dei tessuti che si intensifica la sera, dalla comparsa di reti vascolari sul corpo e di vesciche lungo le vene profonde.
Secondo la classificazione di fama mondiale elaborata dagli scienziati G.H. Pratt e M.I. Kuzin a metà degli anni Sessanta del secolo scorso, si distinguono 4 tipi di sindrome post-tromboflebitica, una patologia che è una conseguenza remota della trombosi venosa acuta:
- Edema-dolore. Le sue principali manifestazioni sono gonfiore alle gambe, sensazione di pesantezza, distensione e dolore alle gambe, soprattutto se si deve stare in piedi o camminare a lungo, e crampi agli arti inferiori.
- Varicose. La sindrome da edema in questo caso è meno pronunciata, ma sono evidenti i sintomi delle vene varicose secondarie.
- Mista. È caratterizzata da una combinazione di sintomi di forme precedenti della malattia.
- Ulcerosa. La forma meno comune di PTFS, caratterizzata dalla comparsa di ulcere trofiche sulle gambe.
Come abbiamo già detto, il PTSD è una malattia progressiva che attraversa 3 fasi principali nel suo sviluppo:
- Stadio 1 – sindrome delle gambe pesanti, in cui prevalgono sintomi quali gonfiore dell'arto interessato alla fine della giornata, dolore, sensazione di distensione e affaticamento al minimo sforzo.
- Stadio 2 – alterazioni degenerative dei tessuti causate da disturbi trofici: sindrome da edema costante diffuso, compattazione dei tessuti, alterazione del colore della pelle, comparsa di focolai eczematosi e infiammatori.
- Stadio 3 – formazione di ulcere trofiche.
Esiste un'altra classificazione del 1972, redatta dal chirurgo sovietico V.S. Savelyev. Secondo questa, la sindrome post-tromboflebitica è suddivisa nei seguenti tipi e forme:
- In base alla localizzazione dell'area interessata:
- forma femoropoplitea o inferiore (il gonfiore è localizzato principalmente nella zona della tibia e della caviglia),
- forma ilio-femorale o media (l'edema può interessare la parte distale della coscia, la zona del ginocchio, la tibia)
- forma superiore (è interessata la vena cava inferiore, l'intero arto può gonfiarsi).
- In base alla dimensione dell'area interessata:
- forma comune,
- forma localizzata.
- Per forma (sintomi):
- edematoso,
- varicoso edematoso.
V.S. Savelyev identifica le seguenti fasi della sindrome post-trombofobica:
- fase di compensazione,
- stadio di scompenso senza comparsa di disturbi trofici,
- stadio di scompenso con alterazione del trofismo tissutale e comparsa di ulcere.
Secondo la classificazione elaborata dagli scienziati russi LI Klioner e VI Rusin nel 1980, la sindrome post-tromboflebitica è suddivisa in:
- in base alla localizzazione della vena interessata:
- vena cava inferiore (il suo tronco e i suoi segmenti),
- vena iliaca,
- vasi iliofemorali,
- segmenti femorali dei vasi venosi.
- in base allo stato di pervietà dei vasi:
- obliterazione o ostruzione completa delle vene,
- ricanalizzazione (ripristino parziale o completo della pervietà dei vasi venosi).
- in base al grado di disturbo del flusso sanguigno:
- forma compensata
- forma subcompensata
- forma scompensata di PTFS.
Poiché la PTFS è una manifestazione clinica dell'insufficienza venosa cronica, i medici utilizzano spesso la classificazione internazionale dell'IVC secondo il sistema CEAP, sviluppato nel 1994. In base a questa classificazione, si possono considerare i seguenti gradi di insufficienza venosa:
- è caratterizzata dalla completa assenza di sintomi della malattia rilevati durante l'esame fisico o la palpazione,
- la comparsa di teleangectasie e vasi traslucidi fino a 3 mm di diametro sotto forma di strisce scure o di una rete,
- vene varicose (comparsa di noduli scuri, piuttosto morbidi e vene sporgenti),
- edema (perdita di acqua ed elettroliti dai vasi malati nei tessuti circostanti),
- la comparsa di sintomi cutanei corrispondenti a patologie venose:
- un cambiamento del colore della pelle in marrone e nero causato dalla perdita e distruzione dei globuli rossi, con rilascio di emoglobina, che causa il colore scuro della pelle,
- compattazione dei tessuti molli causata dalla carenza di ossigeno e dall'attivazione dei leucociti (lipodermatosclerosi),
- comparsa di focolai infiammatori con eruzioni cutanee eczematose e processo erosivo, provocati dal rallentamento del flusso sanguigno e dall'attivazione dei mediatori dell'infiammazione.
- la comparsa di un'ulcera trofica sullo sfondo dei sintomi cutanei esistenti, che successivamente guarisce,
- gravi alterazioni del trofismo tissutale, che hanno provocato la comparsa di ulcere trofiche croniche e non cicatrizzanti.
All'interno di questo sistema esiste anche una scala in base alla quale un paziente può ricevere l'invalidità:
- 0 – nessun sintomo della malattia,
- 1 – i sintomi esistenti consentono al paziente di continuare a lavorare senza misure di supporto speciali,
- 2 – le manifestazioni della malattia non impediscono alla persona di lavorare a tempo pieno con la disponibilità di misure di sostegno,
- 3 – le misure di supporto e la terapia in corso non consentono al paziente di lavorare pienamente, egli viene riconosciuto incapace.
Complicazioni e conseguenze
La sindrome post-tromboflebitica è una patologia cronica progressiva, che nella maggior parte dei casi è considerata una complicanza di patologie venose preesistenti di natura infiammatoria-degenerativa. Va detto che la PTFS non è una complicanza così pericolosa come il distacco e la migrazione di un trombo nella trombosi acuta delle vene degli arti inferiori. La sindrome ha un decorso piuttosto grave e un quadro clinico spiacevole, ma di per sé non causa la morte del paziente, sebbene ne complichi significativamente la vita.
È impossibile eliminare completamente la PTFS. Una terapia efficace e la correzione dello stile di vita possono solo frenare la progressione dei disturbi trofici. L'edema a lungo termine causa disturbi del flusso linfatico e la formazione di linfedema, un grave gonfiore dei tessuti delle gambe causato dalla stasi del sistema linfatico. In questo caso, l'arto aumenta notevolmente di dimensioni, diventa denso e la sua mobilità è compromessa, il che può portare a disabilità.
La formazione di linfedema è anche associata a disturbi trofici dei tessuti molli. L'atrofia dei tessuti molli porta a una diminuzione del loro tono, a una compromissione della sensibilità dell'arto e, di conseguenza, a una limitazione dell'attività motoria, con conseguente perdita parziale o totale della capacità lavorativa.
Col tempo, possono comparire ulcere sul corpo che trasudano e non guariscono, perché la capacità di rigenerare i tessuti è ora notevolmente ridotta. E qualsiasi ferita aperta può essere considerata un fattore di rischio per lo sviluppo di un processo infettivo. L'introduzione di infezioni, polvere e sporcizia nella ferita può causare setticemia o lo sviluppo di un processo purulento-necrotico (cancrena). Una persona può semplicemente perdere un arto se la sua vita dipende da questo.
In ogni caso, la progressione del PTSF, indipendentemente dalla forma della sindrome, porta alla disabilità. La precocità di questa dipende dalle misure adottate per rallentare lo sviluppo della malattia. È fondamentale comprendere che l'insufficienza venosa non è solo un difetto estetico, che si manifesta con gonfiore dell'arto e delle vene. Si tratta di un problema serio che influisce sulla qualità della vita del paziente e sulle sue capacità professionali, un fattore importante per le persone in età lavorativa. Sebbene il processo sia irreversibile, esiste sempre la possibilità di arrestarlo e ritardare l'insorgenza della disabilità.
Diagnostica sindrome post-trombotica
La sindrome post-tromboflebitica è un complesso di sintomi che corrisponde a diverse fasi di sviluppo dell'insufficienza venosa, che può svilupparsi per diverse cause. È fondamentale che il flebologo ne stabilisca le cause e cerchi di ridurre la gravità dei sintomi, che hanno un impatto così negativo sulla vita dei pazienti, attraverso il trattamento prescritto.
Il quadro clinico della malattia, ovvero i sintomi rilevati durante l'esame obiettivo, la palpazione e l'interrogatorio del paziente, aiuta a formulare una diagnosi preliminare. Tuttavia, in molti casi i pazienti non lamentano nulla e non riescono a ricordare un episodio di trombosi acuta dei vasi degli arti inferiori. Se si tratta di ostruzione di grandi vasi, possono comparire dolore intenso, pesantezza e sensazione di distensione alla gamba, edema tissutale, aumento della temperatura corporea e brividi. Ma la trombosi delle piccole vene potrebbe non manifestarsi in alcun modo, quindi una persona potrebbe persino non ricordare un evento del genere dalle conseguenze così spiacevoli.
Gli esami prescritti in questo caso (esame del sangue generale e coagulogramma) possono solo rilevare la presenza di infiammazione e di un aumento della coagulazione del sangue, che è un fattore predisponente alla formazione di coaguli di sangue. Sulla base di ciò, il medico può ipotizzare una delle seguenti patologie: tromboflebite, vene varicose, trombosi vascolare o una loro complicazione, la malattia post-tromboflebitica.
Se il paziente ha già cercato aiuto per malattie vascolari, è più facile per il medico supporre lo sviluppo di PTFS. Tuttavia, alla prima visita, non è così facile comprendere le cause dei sintomi spiacevoli, che sono simili alle patologie sopra descritte. Ed è qui che la diagnostica strumentale viene in soccorso, aiutando a valutare la pervietà dei vasi, a individuare focolai di vene varicose e a trarre conclusioni sulla presenza di danni trofici tissutali nascosti alla vista.
In precedenza, le patologie venose venivano diagnosticate tramite test. Uno di questi potrebbe essere il "test di marcia" di Delbe-Perthes, in cui la gamba del paziente veniva legata con un laccio emostatico nella zona della coscia e gli veniva chiesto di camminare per 3-5 minuti. Il collasso e il gonfiore dei vasi sottocutanei venivano utilizzati per valutare la pervietà delle vene profonde. Tuttavia, questo test forniva molti risultati errati, quindi la sua rilevanza è stata messa in dubbio.
Il test di Pratt n. 1 viene utilizzato anche per valutare le condizioni dei vasi profondi. Per eseguirlo, si misura la circonferenza tibiale del paziente al centro. Quindi, la gamba viene fasciata strettamente con una benda elastica in posizione supina per creare una compressione dei vasi sottocutanei. Dopo che il paziente si alza e si muove attivamente per 10 minuti, gli viene chiesto di parlare delle sue sensazioni e di valutare visivamente il volume della tibia. Un rapido affaticamento e dolore nella zona dei muscoli del polpaccio, nonché un aumento della circonferenza tibiale, misurata con un apposito strumento, indicano una patologia delle vene profonde.
La funzionalità e le condizioni delle valvole delle vene perforanti possono essere valutate eseguendo il test di Pratt n. 2 con bendaggio elastico e laccio emostatico, il test di Sheinis a tre lacci emostatici e una versione modificata di questo test sviluppata da Talman. I test di Troyanov e Gakkenbrukh vengono utilizzati per valutare le condizioni delle vene superficiali.
Questi esami forniscono al medico informazioni sufficienti in assenza della possibilità di condurre esami strumentali. È vero che oggi la maggior parte delle strutture mediche è dotata delle attrezzature necessarie, e non si tratta solo di ecografie. Va detto che il contenuto informativo e l'accuratezza dei risultati dei metodi di ricerca strumentali sono molto superiori a quelli dei test diagnostici elencati.
Oggigiorno, la diagnosi accurata delle patologie venose viene eseguita mediante ecografia duplex (USDS). Questo metodo può diagnosticare sia la presenza di un trombo nelle vene profonde sia il restringimento del lume dei vasi dovuto all'accumulo di masse trombotiche o alla proliferazione del tessuto connettivo durante la lisi del trombo. Le informazioni visualizzate sul monitor del computer consentono al medico di valutare la gravità della patologia, ovvero quanto le masse trombotiche ostruiscono il flusso sanguigno.
Non meno rilevante nella sindrome post-tromboflebitica è un metodo diagnostico per le patologie delle vene dei vasi inferiori come la Dopplerografia (UZGD). Questo esame consente di valutare l'uniformità del flusso sanguigno, identificare la causa della sua alterazione, valutare la vitalità delle valvole venose e la capacità compensatoria del letto vascolare. Normalmente, il medico dovrebbe visualizzare le pareti lisce delle vene, senza inclusioni estranee all'interno dei vasi, e le valvole dovrebbero oscillare ritmicamente a ritmo respiratorio.
La mappatura con Color Doppler è diventata particolarmente popolare nella PTFS, grazie alla quale vengono rilevate aree con flusso sanguigno assente a causa dell'ostruzione venosa da parte di masse trombotiche. È possibile rilevare molteplici vie di bypass (collaterali) nel sito di localizzazione del trombo. Tale flusso sanguigno al di sotto della zona di occlusione non risponde ai movimenti respiratori. Al di sopra della vena ostruita, il dispositivo non riceve un segnale riflesso.
La flebografia funzionale dinamica (uno dei metodi per la valutazione dello stato dei vasi) con contrasto nella PTFS viene eseguita molto meno frequentemente. Con il suo ausilio, è possibile rilevare irregolarità nei contorni dei vasi venosi, un'inversione del flusso sanguigno dalle vene profonde a quelle superficiali attraverso vene perforanti dilatate e la presenza di collaterali. Quando il paziente esegue determinati esercizi, è possibile notare un rallentamento nella rimozione del contrasto dai vasi venosi e l'assenza di contrasto nell'area di occlusione venosa.
Metodi diagnostici come la venografia computerizzata e la risonanza magnetica consentono anche di determinare l'occlusione vascolare. Tuttavia, non forniscono informazioni sullo stato dinamico del sistema venoso.
Un ulteriore metodo diagnostico per le patologie venose è la flebomanometria, che consente di misurare la pressione endovenosa. Inoltre, mediante la flebografia con radionuclidi, si determina la natura e la direzione del flusso sanguigno non solo negli arti inferiori, ma anche nell'intero sistema venoso.
Diagnosi differenziale
La diagnosi differenziale in caso di sindrome post-tromboflebitica permette di differenziare la PTFS da patologie con un complesso sintomatologico simile. È fondamentale capire di cosa si sta occupando il medico: vene varicose causate da fattori ereditari o dallo stile di vita del paziente, oppure vene varicose secondarie, tipiche della malattia post-trombotica. La PTFS si sviluppa come conseguenza di una trombosi venosa, che può essere indicata nell'anamnesi. Oppure, questa sarà evidenziata da sintomi come la natura "sparsa" delle vene varicose, tipica della maggior parte dei pazienti, l'elevata gravità dei disturbi trofici, il fastidio alle gambe durante l'uso di calze elastiche, collant, calze alte, l'applicazione di un bendaggio elastico, nei casi in cui vi sia compressione delle vene superficiali.
La trombosi venosa acuta, anch'essa simile nei sintomi alla PTFS, è caratterizzata da un intenso dolore costrittivo alle gambe, che porta il paziente in uno stato di torpore. Inoltre, la fase acuta della malattia non dura più di 2 settimane, dopodiché i sintomi scompaiono, senza portare alla comparsa di alterazioni trofiche. Dopo diversi mesi e anni, il paziente può nuovamente avvertire sensazioni spiacevoli alle gambe, che potrebbero indicare lo sviluppo di una sindrome post-tromboflebitica.
Un aumento di volume degli arti inferiori può essere osservato anche in caso di fistole antiriofenose congenite. In questo caso, però, anche le gambe possono aumentare di lunghezza, con molteplici manifestazioni di vene varicose, eccessiva crescita di peli e macchie scure informi sparse in ordine diverso.
I pazienti con insufficienza cardiaca e renale possono anche lamentare un gonfiore pronunciato alle gambe. Tuttavia, in questo caso si parla solo di gonfiore, in assenza di dolore o alterazioni trofiche. Inoltre, nella PTFS, il più delle volte è colpita una gamba, dove si è formato il trombo, mentre in caso di insufficienza cardiaca o renale, il gonfiore si nota contemporaneamente su entrambi gli arti.
Un altro paio di patologie vascolari che presentano gli stessi sintomi della PTFS sono l'endoarterite obliterante e l'aterosclerosi dei vasi degli arti inferiori. Tuttavia, in questo caso si parla di danni non ai vasi venosi, ma ai vasi arteriosi periferici, grandi e piccoli, che possono essere rilevati durante la diagnostica strumentale.
Trattamento sindrome post-trombotica
Per saperne di più sul trattamento, leggi questi articoli:
Medicina tradizionale e trattamento della sindrome post-tromboflebitica con l'ausilio di farmaci e interventi chirurgici.
Prevenzione
Come possiamo vedere, trattare la PTFS è un compito ingrato. Probabilmente, molti pazienti di chirurghi vascolari concorderanno con l'affermazione che sarebbe più facile prevenire la malattia che affrontarne le conseguenze. Ma la prevenzione della sindrome post-tromboflebitica consiste nel prevenire episodi di trombosi venosa acuta, che in realtà è più vicina ai requisiti di uno stile di vita sano.
Le principali regole per prevenire la trombosi vascolare e le sue complicanze sono le seguenti:
- Astenersi dalle cattive abitudini, che si tratti di bere alcolici, fumare o disturbi alimentari. L'alcolismo e il fumo hanno un effetto tossico sull'organismo, che non può che compromettere la qualità del sangue e la salute dei vasi sanguigni. Inoltre, mangiare troppo causa sovrappeso e aumento dello stress sugli arti inferiori e su tutte le loro strutture (vasi sanguigni, ossa, cartilagini, muscoli, ecc.).
- Preferenza per una dieta equilibrata. La dieta di una persona dovrebbe contenere un gran numero di prodotti ad alto contenuto di vitamine, minerali, aminoacidi, bioflavonoidi, tutte quelle sostanze che partecipano alla costruzione delle cellule viventi e ai loro processi vitali. Tuttavia, il numero di piatti ricchi di grassi e carboidrati dovrebbe essere limitato, soprattutto se una persona è già in sovrappeso o soffre di diabete.
- In primavera e in inverno, quando il nostro corpo non riceve sufficienti nutrienti dal cibo, dobbiamo aiutarlo a mantenere le sue funzioni assumendo complessi vitaminici e minerali acquistabili in farmacia.
- È importante prestare attenzione al proprio regime di bevande. Un apporto insufficiente di liquidi causa spesso un aumento della viscosità del sangue. I medici raccomandano di bere almeno 2 litri di acqua al giorno, compresi i liquidi contenuti in bevande, primi piatti e succhi di frutta.
In caso di problemi al tratto gastrointestinale, accompagnati da diarrea e vomito, è necessario effettuare una terapia di disidratazione, che impedirà l'ispessimento del sangue e la formazione di coaguli di sangue.
- L'ipodinamia è la migliore alleata di qualsiasi fenomeno di stagnazione, inclusa l'insufficienza venosa. Uno stile di vita sedentario e un lavoro sedentario portano a un rallentamento del metabolismo cellulare. Da qui, sovrappeso, disturbi metabolici, indebolimento dei vasi sanguigni, ecc.
Oltre a una serie quotidiana di esercizi fisici, dovresti includere nella tua vita anche passeggiate all'aria aperta, ciclismo, nuoto e yoga.
Quando si lavora al computer o si svolge un altro lavoro sedentario, è fondamentale fare delle pause, durante le quali si consiglia di battere i talloni sul pavimento, camminare sulle punte, rotolare dai talloni alle punte, sollevare le ginocchia, ecc.
- Se si soffre di disturbi della coagulazione del sangue, è importante assumere anticoagulanti come prescritto dal medico e curare le malattie venose incipienti senza aspettare che inizino a manifestarsi con complicazioni di vario tipo.
Non ha senso considerare la sindrome post-tromboflebitica come una malattia a sé stante, perché non si manifesta da sola, ma è una conseguenza di una trombosi vascolare acuta. Ma la trombosi non è altro che una conseguenza di uno stile di vita non sano. Una patologia la cui insorgenza nella maggior parte dei casi avrebbe potuto essere evitata. Ma nella nostra vita, spesso prestiamo attenzione alla nostra salute solo quando compaiono i sintomi della malattia e la prevenzione diventa irrilevante, lasciando il posto alle procedure terapeutiche.
Previsione
Nonostante i numerosi metodi esistenti di trattamento conservativo e chirurgico della sindrome post-tromboflebitica e l'uso di vari metodi terapeutici non tradizionali per questa patologia, la prognosi della malattia rimane ancora sfavorevole. Anche i metodi chirurgici efficaci danno buoni risultati solo se il paziente è giovane e la malattia non è in fase avanzata. Con la distruzione dell'apparato valvolare venoso, le speranze di un risultato positivo sono scarse, poiché le protesi valvolari sono ancora in fase di sviluppo.
La PTFS è una malattia venosa progressiva e l'unica cosa che si può ottenere oggi è una remissione a lungo termine, possibile se si riesce a rallentare il processo di distruzione dei vasi venosi e delle loro valvole. In questo caso, una remissione stabile è ottenibile solo se il paziente segue costantemente e regolarmente tutte le istruzioni e le raccomandazioni del medico.
Anche se i sintomi spiacevoli della sindrome post-tromboflebitica sono scomparsi e il paziente ha avvertito un notevole sollievo, è ancora troppo presto per interrompere il trattamento. Dopotutto, il rischio di trombosi vascolare recidivante permane e, per prevenire una recidiva della malattia, i pazienti dovranno assumere anticoagulanti per un certo periodo di tempo, che aiutano a fluidificare il sangue e a prevenire l'aggregazione piastrinica.
La durata della terapia anticoagulante può variare a seconda dello stadio della malattia e delle cause che la determinano. Per quanto tempo il paziente dovrà assumere i farmaci sopra menzionati e con quale frequenza il ciclo di trattamento dovrà essere ripetuto è stabilito dal medico curante, con il quale il paziente sarà seguito per tutta la vita. Di solito, il ciclo di trattamento dura almeno sei mesi e, in caso di trombosi ricorrente, gli anticoagulanti vengono prescritti a vita. Se non si interviene, la malattia progredirà e presto il paziente diventerà semplicemente disabile.
La prognosi peggiore riguarda i pazienti con ulcere trofiche, poiché le ferite croniche che non guariscono attraggono infezioni batteriche, causando processi purulenti e necrosi tissutale. In alcuni casi, si sviluppa la cancrena e la gamba deve essere amputata. E anche se non si arriva a questo, il processo infiammatorio cronico nell'organismo apporta le sue modifiche alla salute e al benessere della persona, causando disturbi del sistema immunitario e lo sviluppo di allergie.


 [
[