Esperto medico dell'articolo
Nuove pubblicazioni
Trattamento dell'astrocitoma del cervello e del midollo spinale
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
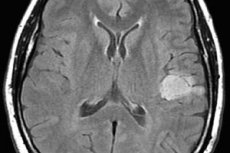
Astrocitoma cerebrale è il nome collettivo di diverse varianti del processo tumorale del tessuto gliale, che differiscono per aggressività in termini di crescita, probabilità di degenerazione in tumore maligno e prognosi del trattamento. È chiaro che non è possibile parlare di un piano di trattamento generale. Allo stesso tempo, non solo gli approcci al trattamento dei diversi tipi di astrocitomi differiscono, ma anche gli schemi terapeutici per ogni singolo paziente.
Esistono protocolli ufficiali appositamente sviluppati per la diagnosi e il trattamento dell'astrocitoma, uno dei tumori gliali, nonché regimi terapeutici raccomandati per i singoli tipi di tumore, tenendo conto del loro grado di malignità. All'estero, la medicina opera secondo un protocollo comune e collaudato per il trattamento di tumori benigni e maligni, che dà buoni risultati. Nel nostro Paese, tale uniformità non viene rispettata. I protocolli di trattamento sono spesso elaborati dai medici curanti basandosi sulla propria esperienza, sebbene in realtà dovrebbero essere sviluppati da specialisti per supportare il medico praticante.
In Ucraina, l'implementazione di protocolli terapeutici che familiarizzino i medici con metodi efficaci per la diagnosi e il trattamento di una specifica patologia (in questo caso, l'astrocitoma) e consentano ai pazienti di controllare le motivazioni delle azioni del medico è ancora in fase di sviluppo. Pochi specialisti utilizzano metodi internazionali e quelli nazionali sono spesso elaborati da persone sbagliate e rispondono a domande sbagliate (mettono in primo piano il costo del trattamento, il che non contribuisce a salvare la vita del paziente, mentre i metodi esistenti non ricevono la dovuta attenzione).
È chiaro che anche i protocolli più scientificamente avanzati che offrono metodi di trattamento di comprovata efficacia non sono dogmi. La medicina non si ferma mai, sviluppando sempre nuovi metodi che consentono di salvare un paziente e prolungarne il più possibile la vita. Pertanto, i protocolli esistenti, che sono essenzialmente raccomandazioni cliniche documentate, dovrebbero essere regolarmente aggiornati per ottimizzare il lavoro del medico.
Trattamenti di efficacia non comprovata, basati sulle conoscenze e l'esperienza di un singolo medico, sono una delle cause di una prognosi sfavorevole. In oncologia, il tempo è essenziale e il medico non ha il diritto di commettere errori nel testare diversi metodi di trattamento sul paziente. I protocolli di trattamento per tumori di diverse neoplasie sono progettati per facilitare il lavoro del medico e renderlo il più efficace possibile. Nessuno vieta l'uso di nuovi metodi di efficacia non comprovata con il consenso del paziente o dei suoi familiari, ma ciò deve essere fatto nell'ambito del protocollo di trattamento come procedure ausiliarie.
Poiché il trattamento delle malattie tumorali comprende vari tipi di assistenza al paziente, il protocollo di trattamento per tali pazienti si basa su protocolli pertinenti (ad esempio, protocolli per la fornitura di cure palliative per la sindrome del dolore e il sanguinamento nei pazienti terminali), che vengono utilizzati non solo nella pratica degli ospedali oncologici.
Oggi, i protocolli di trattamento dell'astrocitoma includono l'uso di metodi standard come chirurgia, chemioterapia e radioterapia, che non hanno nulla a che fare con il trattamento con onde radio e si basano essenzialmente sull'azione sulla lesione delle radiazioni ionizzanti (radioterapia). Analizziamo questi metodi più in dettaglio.
Trattamento chirurgico degli astrocitomi
Se nel trattamento della maggior parte delle patologie somatiche, dove è richiesto un intervento chirurgico, la chirurgia è considerata una misura estrema, nel caso di un processo tumorale, è preferibile in primo luogo. Tra i metodi di trattamento dei tumori, la chirurgia classica è considerata la più sicura per l'uomo, poiché le sue conseguenze non sono paragonabili a quelle della chemioterapia e della radioterapia. È vero, non è sempre possibile rimuovere chirurgicamente un tumore, quindi la decisione di eseguire un intervento chirurgico viene presa tenendo conto del concetto di "operabilità".
La necessità di un intervento chirurgico per l'astrocitoma cerebrale è dovuta alla presenza stessa di un tumore cerebrale, poiché con la crescita della neoplasia (di qualsiasi grado di malignità), l'effetto massa aumenta (le cui conseguenze sono la compressione dei vasi cerebrali, la deformazione e lo spostamento delle sue strutture). Nel determinare la possibile portata dell'intervento chirurgico, si tiene conto dell'età del paziente, dello stato generale (le condizioni del paziente secondo la scala di Karnovsky e di Glasgow), della presenza di patologie concomitanti, della sede del tumore e della sua accessibilità chirurgica. Il compito del chirurgo è quello di rimuovere il maggior numero possibile di componenti del tumore, riducendo al minimo i rischi di complicanze funzionali e di decesso, ripristinare il deflusso dei fluidi (circolazione del liquido cerebrospinale) e chiarire la diagnosi morfologica. L'operazione deve essere eseguita in modo tale da non ridurre la qualità di vita del paziente, ma da aiutarlo a vivere una vita più o meno completa.
La scelta della tattica chirurgica si basa sui seguenti punti:
- localizzazione e accessibilità chirurgica del tumore, possibilità della sua rimozione totale,
- età, condizioni del paziente secondo Karnovsky, malattie concomitanti esistenti,
- la possibilità di ridurre le conseguenze dell'effetto massa con l'aiuto dell'operazione scelta,
- intervallo tra gli interventi chirurgici in caso di recidiva del tumore.
Le opzioni di trattamento chirurgico per i tumori cerebrali includono la biopsia a cielo aperto e stereotassica, la resezione tumorale completa o parziale. La rimozione dell'astrocitoma cerebrale ha diversi obiettivi. Da un lato, rappresenta un'opportunità per ridurre la pressione intracranica e l'intensità dei sintomi neurologici riducendo al massimo il volume del tumore. Dall'altro, rappresenta l'opzione migliore per prelevare la quantità necessaria di biomateriale per l'esame istologico, al fine di determinare con precisione il grado di malignità del tumore. Le strategie terapeutiche successive dipendono da quest'ultimo fattore.
Se è impossibile rimuovere l'intera neoplasia (la rimozione totale dell'astrocitoma significa la rimozione del tumore all'interno del tessuto sano visibile, ma non meno del 90% delle cellule tumorali), si utilizza la resezione parziale. Ciò dovrebbe aiutare a ridurre i sintomi dell'ipertensione intracranica e fornisce anche materiale per uno studio più completo del tumore. Secondo la ricerca, l'aspettativa di vita dei pazienti dopo la resezione totale del tumore è superiore a quella dei pazienti con resezione subtotale [ 1 ].
L'asportazione del tumore viene solitamente eseguita mediante craniotomia, ovvero un'incisione praticata nelle membrane molli e ossee della testa, attraverso la quale il tumore viene rimosso chirurgicamente utilizzando apparecchiature microchirurgiche, nonché sistemi ottici di navigazione e controllo. Dopo l'operazione, le meningi vengono sigillate ermeticamente con un impianto. Anche una biopsia a cielo aperto viene eseguita con questa tecnica.
Nella biopsia stereotassica, il materiale da esaminare viene prelevato utilizzando un ago speciale. L'operazione mininvasiva viene eseguita utilizzando un telaio stereotassico e un sistema di navigazione (tomografo). Il biomateriale viene prelevato utilizzando un ago speciale senza eseguire una craniotomia. [ 2 ] Questo metodo viene utilizzato in alcuni casi:
- se la diagnosi differenziale è difficile (non è possibile differenziare il tumore da focolai infiammatori e degenerativi, metastasi di un altro tumore, ecc.),
- se non è possibile rimuovere chirurgicamente il tumore (ad esempio, sussistono controindicazioni all'intervento) o tale rimozione è considerata inappropriata.
Per una diagnosi altamente accurata, il materiale per l'esame istologico dovrebbe essere un'area di tessuto che accumuli intensivamente un mezzo di contrasto.
Nei pazienti anziani o affetti da gravi patologie somatiche, anche l'uso di metodi diagnostici mininvasivi può destare preoccupazione. In questo caso, le strategie terapeutiche si basano sui sintomi clinici e sui dati della tomografia.
Dopo la rimozione di un astrocitoma cerebrale, l'esame istologico è obbligatorio per determinare il tipo di tumore e il grado di malignità. Ciò è necessario per chiarire la diagnosi e può influenzare le tattiche di gestione del paziente, poiché la probabilità di una diagnosi errata persiste anche dopo una biopsia stereotassica e talvolta aperta, quando viene prelevata una parte insignificante delle cellule tumorali per l'esame. [ 3 ] La degenerazione tumorale è un processo graduale, pertanto non tutte le sue cellule nella fase iniziale di malignità possono essere atipiche.
La diagnosi definitiva e affidabile si basa sulla conclusione sulla natura del tumore da parte di 3 patomorfologi. Se un tumore maligno viene rilevato in un bambino di età inferiore ai 5 anni, viene prescritto anche uno studio genetico (il metodo immunoistochimico viene utilizzato per studiare la delezione del gene INI, che può portare a un'alterazione delle proprietà delle cellule e alla loro divisione incontrollata).
L'analisi immunoistochimica del tumore con l'anticorpo IDH1 viene eseguita anche nel caso del glioblastoma. Ciò consente di prevedere il trattamento di questa forma aggressiva di cancro, che causa la morte delle cellule cerebrali entro un anno (e solo se il trattamento viene eseguito).
L'esame istologico dei tessuti tumorali consente di formulare una diagnosi inconfutabile solo in presenza di una quantità sufficiente di biomateriale. Se il biomateriale è presente in piccole quantità, non si riscontrano segni di malignità e l'indice di attività proliferativa focale (marcatore Ki-67) non supera l'8%, la diagnosi può essere duplice: "astrocitoma di grado 2 OMS con tendenza al grado 3", dove OMS è l'abbreviazione internazionale dell'Organizzazione Mondiale della Sanità. [ 4 ] Viene inoltre eseguita l'analisi immunoistochimica delle proteine della famiglia Bcl-2, Bcl-X, Mcl-1 [ 5 ]. È stata dimostrata una correlazione tra ATRX, IDH1 e p53 nel glioblastoma e la sopravvivenza del paziente. [ 6 ]
Se parliamo di un astrocitoma maligno senza focolai necrotici, con materiale bioptico insufficiente, si può formulare una diagnosi di "astrocitoma maligno di grado 3-4 secondo la classificazione WHO". Questa formulazione conferma ancora una volta che gli astrocitomi sono predisposti alla progressione e alla degenerazione in tumore maligno, pertanto anche le neoplasie di grado 1-2 sono meglio trattate senza attendere che cambino le loro proprietà e il loro comportamento.
Tecnologie moderne (radiochirurgia)
I tumori di piccole dimensioni nelle fasi iniziali della malattia possono essere rimossi utilizzando tecniche mini-invasive, se indicato. Tra queste, la radiochirurgia stereotassica, che rimuove tumori benigni e maligni senza incisioni tissutali, e la craniotomia con radiazioni ionizzanti.
Oggi, neurochirurghi e neurooncologi utilizzano due sistemi efficaci: un cyber-bisturi basato sull'irradiazione fotonica e un gamma-bisturi che utilizza radiazioni gamma. Quest'ultimo è utilizzato solo per interventi chirurgici intracranici. Il cyber-bisturi può essere utilizzato per rimuovere tumori di varie sedi senza fissazione traumatica rigida (quando si utilizza un gamma-bisturi, la testa del paziente è fissata con una struttura metallica avvitata al cranio, per il cyber-bisturi è sufficiente una maschera termoplastica), dolore e uso di anestesia. [ 7 ], [ 8 ], [ 9 ], [ 10 ]
L'astrocitoma cerebrale può essere riscontrato sia nella testa che nel midollo spinale. Con l'aiuto del cyberbisturi, è possibile rimuovere questi tumori senza un intervento traumatico sulla colonna vertebrale.
Per la rimozione degli astrocitomi cerebrali, i requisiti principali sono:
- verifica del tumore, cioè valutazione della natura morfologica della neoplasia, chiarimento della diagnosi mediante biopsia,
- la dimensione del tumore non supera i 3 cm di diametro,
- assenza di gravi malattie cardiache e vascolari (è richiesto l'ECG),
- lo stato di Karnofsky del paziente non è inferiore al 60%,
- il consenso del paziente all'uso della radioterapia (è quella utilizzata nei sistemi radiochirurgici).
È chiaro che non è appropriato trattare una malattia in fase avanzata con questo metodo. Non ha senso irradiare localmente un tumore di grandi dimensioni senza rimuoverlo chirurgicamente, poiché non vi è alcuna certezza che tutte le cellule patologiche moriranno. Anche l'efficacia della radiochirurgia nel trattamento di tumori diffusi con localizzazione indistinta è discutibile, poiché le radiazioni ionizzanti causano la morte non solo delle cellule cerebrali cancerose, ma anche di quelle sane, il che, in caso di tumore di grandi dimensioni, può rendere una persona disabile in tutti i sensi.
Uno svantaggio della radiochirurgia è l'impossibilità di verificare il tumore dopo la sua rimozione, poiché non esiste materiale biologico per l'esame istologico.
Radioterapia per gli astrocitomi
L'uso di tecnologie radiochirurgiche per il trattamento di astrocitomi benigni e maligni altamente differenziati in una fase precoce del loro sviluppo fornisce una risposta esaustiva alla domanda se gli astrocitomi siano o meno irradiabili. La radioterapia non solo rallenta la crescita del tumore, ma causa anche la morte delle cellule tumorali.
La radioterapia è solitamente utilizzata in caso di neoplasie maligne; i tumori benigni possono essere rimossi chirurgicamente. Tuttavia, l'insidiosità dei tumori gliali costituiti da astrociti risiede nella loro predisposizione alla recidiva. Sia i tumori maligni che quelli benigni possono recidivare. La recidiva degli astrocitomi benigni del cervello è spesso accompagnata dalla degenerazione di un tumore generalmente sicuro in uno canceroso. Pertanto, i medici preferiscono andare sul sicuro e consolidare il risultato dell'operazione con l'aiuto della radioterapia. [ 11 ]
Le indicazioni per la radioterapia possono includere sia una diagnosi confermata da biopsia di tumore benigno o maligno, sia una recidiva tumorale dopo il trattamento (inclusa la radioterapia). La procedura può essere prescritta anche se la conferma del tumore è impossibile (senza biopsia) in caso di astrocitoma localizzato nel tronco encefalico, alla base del cranio, nell'area del chiasma ottico e in altre aree difficilmente accessibili chirurgicamente.
Poiché la maggior parte dei pazienti con astrocitomi cerebrali è ricoverata in cliniche oncologiche (la distribuzione dei tumori gliali maligni e benigni è tutt'altro che a favore di questi ultimi), il trattamento dei tumori con metodi radiochirurgici è meno comune della radioterapia frazionata a distanza. In caso di tumori maligni, la radioterapia viene prescritta dopo la rimozione delle cellule patologiche. L'intervallo tra l'intervento chirurgico e la prima seduta di radioterapia è solitamente di 14-28 giorni. [ 12 ], [ 13 ]
In caso di tumori particolarmente aggressivi con crescita fulminea, la radioterapia, se le condizioni del paziente sono soddisfacenti, può essere prescritta dopo 2-3 giorni. La lesione rimanente dopo l'asportazione del tumore (letto) viene irradiata, con 2 cm di tessuto sano circostante. Secondo lo standard, la radioterapia prevede la prescrizione di 25-30 frazioni in 1-1,5 mesi.
La zona di irradiazione viene determinata in base ai risultati della risonanza magnetica. La dose totale di radiazioni alla lesione non deve superare i 60 Gy e, se viene irradiato il midollo spinale, deve essere ancora inferiore, fino a 35 Gy.
Una delle complicazioni della radioterapia è la formazione di una lesione necrotica nel cervello dopo un paio di anni. Le alterazioni distrofiche nel cervello portano a un'interruzione delle sue funzioni, accompagnata da sintomi simili a quelli del tumore stesso. In questo caso, il paziente viene visitato e vengono eseguite diagnosi differenziali (PET con metionina, spettroscopia computerizzata o risonanza magnetica) per distinguere la necrosi da radiazioni dalla recidiva tumorale. [ 14 ]
Oltre alla radioterapia a distanza, è possibile utilizzare anche la radioterapia di contatto (brachiterapia), ma nel caso dei tumori cerebrali viene utilizzata molto raramente. In ogni caso, il flusso di radiazioni ionizzanti, che colpisce il DNA patologico delle cellule e lo distrugge, porta alla morte delle cellule tumorali, che sono più sensibili a tale impatto rispetto alle cellule sane. Gli acceleratori lineari modernizzati consentono di ridurre il grado di impatto distruttivo sui tessuti sani, il che è particolarmente importante quando si tratta del cervello.
La radioterapia aiuta a distruggere le cellule tumorali nascoste rimanenti e ne previene la recidiva, ma questo trattamento non è indicato per tutti. Se i medici ritengono che il rischio di possibili complicazioni sia elevato, la radioterapia non viene eseguita.
Le controindicazioni alla radioterapia includono:
- localizzazione e crescita infiltrativa del tumore in parti vitali del cervello (tronco, centri nervosi sottocorticali, ipotalamo).
- gonfiore del tessuto cerebrale con sintomi di lussazione (spostamento) del cervello
- presenza di ematoma postoperatorio,
- aree purulento-infiammatorie nella zona di esposizione alle radiazioni ionizzanti,
- comportamento inadeguato del paziente, aumento dell'eccitabilità psicomotoria.
La radioterapia non viene somministrata ai pazienti terminali affetti da gravi patologie somatiche, poiché ciò non può che peggiorare le condizioni del paziente e accelerarne l'inevitabile fine. A questi pazienti viene prescritta una terapia palliativa (secondo il protocollo appropriato) per ridurre il dolore e prevenire gravi emorragie. In altre parole, i medici cercano di alleviare il più possibile la sofferenza del paziente negli ultimi giorni e mesi di vita.
Chemioterapia per l'astrocitoma
La chemioterapia è un metodo di azione sistemica sull'organismo con l'obiettivo di distruggere le cellule atipiche rimanenti e prevenirne la ricrescita. L'uso di agenti potenti che hanno un effetto dannoso sul fegato e modificano la composizione del sangue è giustificato solo nel caso di tumori maligni. [ 15 ] La chemioterapia precoce, la chemioterapia parallela e la chemioterapia breve dopo la radioterapia sono possibili e ben tollerate [ 16 ].
Se parliamo di astrocitomi, in alcuni casi la chemioterapia può essere prescritta per un tumore benigno, se esiste un alto rischio di degenerazione tumorale. Ad esempio, nelle persone con predisposizione ereditaria (con casi di oncologia confermata in famiglia), le neoplasie benigne, anche dopo l'asportazione chirurgica e la radioterapia, possono recidivare e trasformarsi in tumori maligni.
Una situazione identica si può osservare nelle doppie diagnosi, quando non vi è certezza che il tumore abbia un basso grado di malignità o quando vi sono controindicazioni alla radioterapia. In questi casi, si sceglie il male minore, ovvero la chemioterapia.
L'astrocitoma maligno del cervello è un tumore aggressivo, soggetto a una rapida crescita, quindi è necessario intervenire con metodi altrettanto aggressivi. Poiché gli astrocitomi sono classificati come tumori cerebrali primari, i farmaci per il trattamento di questo tipo di oncologia vengono selezionati tenendo conto del tipo istologico del tumore.
Nella chemioterapia dell'astrocitoma, vengono utilizzati farmaci antitumorali citostatici ad azione alchilante. I gruppi alchilici di questi farmaci sono in grado di legarsi al DNA delle cellule atipiche, distruggendolo e rendendo impossibile il processo di divisione (mitosi). Tra questi farmaci figurano: "Temodal", "Temozolomide", "Lomustina", "Vincristina" (un farmaco a base di un alcaloide della pervinca), "Procarbazina", Dibromodulcitolo [ 17 ] e altri. È possibile prescrivere:
- farmaci a base di platino (Cisplatino, Carboplatino), che inibiscono la sintesi del DNA nelle cellule atipiche, [ 18 ]
- inibitori della topoisomerasi (Etoposide, Irinotecan), che impediscono la divisione cellulare e la sintesi delle informazioni ereditarie),
- anticorpi monoclonali IgG1 (Bevacizumab), che interrompono l'afflusso sanguigno e la nutrizione del tumore, impedendone la crescita e la metastasi (possono essere utilizzati indipendentemente, ma più spesso in combinazione con inibitori della topomerasi, ad esempio con il farmaco Irinotecan). [ 19 ]
Per i tumori anaplastici i più efficaci sono i nitroderivati (Lomustina, Fotemustina) o le loro combinazioni (Lomustina + farmaci di un'altra serie: Procarbazina, Vincristina).
In caso di recidive di astrocitomi anaplastici, il farmaco di scelta è la Temozolomide (Temodal). Viene utilizzata da sola o in combinazione con la radioterapia; il trattamento combinato è solitamente prescritto per i glioblastomi e gli astrocitomi anaplastici recidivi. [ 20 ]
Per il trattamento dei glioblastomi vengono spesso utilizzati regimi terapeutici a due componenti: Temozolomide + Vincristina, Temozolomide + Bevacizumab, Bevacizumab + Irinotecan. Un ciclo di trattamento prevede 4-6 cicli con intervalli di 2-4 settimane. La Temozolomide viene prescritta quotidianamente per 5 giorni, mentre i farmaci rimanenti devono essere somministrati in determinati giorni di trattamento, 1-2 volte durante il ciclo.
Si ritiene che questa terapia aumenti del 6% il tasso di sopravvivenza a un anno dei pazienti con tumori maligni. [ 21 ] Senza chemioterapia, i pazienti con glioblastoma raramente sopravvivono più di 1 anno.
Per valutare l'efficacia della radioterapia e della chemioterapia, viene eseguita una risonanza magnetica di controllo. Durante le prime 4-8 settimane, si può osservare un quadro atipico: il contrasto aumenta, il che può suggerire la progressione del processo tumorale. Non trarre conclusioni affrettate. È più opportuno eseguire una risonanza magnetica di controllo 4 settimane dopo la prima e, se necessario, una PET.
L'OMS definisce i criteri per valutare l'efficacia della terapia, ma è necessario tenere conto dello stato del sistema nervoso centrale del paziente e del trattamento concomitante con corticosteroidi. Un obiettivo accettabile del trattamento complesso è aumentare il numero di pazienti sopravvissuti e di quelli che non mostrano segni di progressione della malattia entro sei mesi.
Con una scomparsa del tumore pari al 100% si parla di regressione completa, mentre una riduzione della neoplasia del 50% o più è considerata una regressione parziale. Indicatori più bassi indicano la stabilizzazione del processo, che è anch'esso considerato un criterio positivo, che prevede l'arresto della crescita tumorale. Tuttavia, un aumento del tumore di oltre un quarto indica la progressione del cancro, che è un sintomo prognostico sfavorevole. Viene anche eseguito un trattamento sintomatico.
Trattamento dell'astrocitoma all'estero
Lo stato della nostra medicina è tale che spesso le persone temono di morire non tanto per la malattia quanto per un errore chirurgico o per la mancanza di farmaci necessari. La vita di una persona con un tumore al cervello non è da invidiare. A cosa servono i continui mal di testa e le crisi epilettiche? La psiche dei pazienti è spesso al limite, quindi non solo la diagnosi professionale e il corretto approccio al trattamento sono molto importanti, ma anche l'atteggiamento appropriato nei confronti del paziente da parte del personale medico.
Nel nostro Paese, le persone disabili e affette da gravi malattie si trovano ancora in una situazione ambigua. Molti provano compassione per loro a parole, ma in realtà non ricevono l'amore e le cure di cui hanno bisogno. Dopotutto, la compassione non è l'aiuto che stimola a rimettersi in piedi dopo una malattia. Ciò che serve qui è sostegno e instillare la fiducia che c'è quasi sempre speranza e che anche le più piccole opportunità vanno sfruttate per vivere, perché la vita è il valore più alto sulla Terra.
Anche le persone con un cancro al quarto stadio, a cui viene inflitta una pena crudele, hanno bisogno di speranza e cure. Anche se a una persona vengono concessi solo un paio di mesi, può superarli in modi diversi. I medici possono alleviare le sofferenze del paziente e i familiari possono fare tutto il possibile affinché il loro caro muoia felice.
Alcune persone, con il supporto degli altri, riescono a fare più cose nei giorni e nelle settimane assegnati che in tutta la loro vita. Ma questo richiede l'atteggiamento giusto. I malati di cancro, più di chiunque altro, hanno bisogno dell'aiuto di psicologi che li aiutino a cambiare il loro atteggiamento nei confronti della malattia. Purtroppo, questo tipo di aiuto non è sempre offerto nelle strutture mediche nazionali.
Disponiamo di ambulatori oncologici e reparti specializzati, curiamo tumori di varie localizzazioni, disponiamo di specialisti qualificati per questo, ma le attrezzature dei nostri centri medici spesso lasciano molto a desiderare, non tutti i medici si impegnano a eseguire interventi al cervello, l'assistenza psicologica e l'atteggiamento del personale lasciano spesso a desiderare. Tutto ciò diventa motivo di ricerca di possibilità di cure all'estero, perché le recensioni delle cliniche straniere sono in gran parte positive, piene di gratitudine. Questo infonde speranza anche in coloro che, a quanto pare, sono spacciati a causa della diagnosi, che, peraltro, potrebbe essere imprecisa (una dotazione scadente con apparecchiature diagnostiche aumenta il rischio di errore).
Ci siamo ormai abituati al fatto che medici stranieri si assumano la responsabilità di curare pazienti respinti dagli specialisti nazionali. Pertanto, molti pazienti affetti da astrocitoma anaplastico maligno sono già stati trattati con successo nelle cliniche israeliane. Le persone hanno avuto l'opportunità di continuare a vivere una vita piena. Allo stesso tempo, le statistiche sulle ricadute nelle cliniche israeliane sono molto inferiori rispetto al nostro Paese.
Oggi Israele, con le sue moderne attrezzature cliniche ad alta tecnologia e il personale altamente qualificato, è leader nel trattamento delle malattie oncologiche, tra cui l'astrocitoma cerebrale. L'elevata valutazione del lavoro degli specialisti israeliani non è casuale, poiché il successo degli interventi è favorito dalle moderne attrezzature, costantemente aggiornate e migliorate, dallo sviluppo di schemi/metodi di trattamento dei tumori scientificamente comprovati e dall'atteggiamento positivo nei confronti dei pazienti, siano essi cittadini del Paese o visitatori.
Sia le cliniche pubbliche che quelle private hanno a cuore il proprio prestigio e il loro operato è controllato da enti statali e leggi pertinenti, che nessuno ha fretta di violare (una mentalità diversa). Negli ospedali e nei centri medici, la vita e la salute del paziente vengono prima di tutto, e sia il personale medico che le organizzazioni internazionali specializzate si prendono cura di loro. I servizi di supporto e assistenza ai pazienti aiutano a stabilirsi in un paese straniero, a sottoporsi in modo rapido ed efficiente agli esami necessari e offrono opportunità di riduzione del costo dei servizi offerti in caso di difficoltà finanziarie.
Il paziente ha sempre una scelta. Allo stesso tempo, un prezzo più basso per i servizi non significa necessariamente una scarsa qualità. In Israele, non solo le cliniche private, ma anche quelle statali, possono vantare la loro fama in tutto il mondo. Inoltre, questa fama è meritata da numerosi interventi chirurgici riusciti e da numerose vite salvate.
Nella valutazione delle migliori cliniche israeliane per il trattamento dell'astrocitoma, vale la pena menzionare le seguenti istituzioni governative:
- Ospedale Universitario Hadassah di Gerusalemme. La clinica dispone di un reparto per il trattamento dei tumori del sistema nervoso centrale. Il reparto di neurochirurgia offre ai pazienti una gamma completa di servizi diagnostici: visita neurologica, radiografia, TC o RM, elettroencefalografia, ecografia (prescritta per i bambini), PET-TC, angiografia, puntura lombare, biopsia in combinazione con esame istologico.
Gli interventi chirurgici per la rimozione di astrocitomi di vario grado di malignità vengono eseguiti da neurochirurghi di fama mondiale, specializzati nel trattamento di pazienti oncologici. Le strategie e i regimi terapeutici vengono selezionati individualmente, il che non impedisce ai medici di aderire a protocolli terapeutici scientificamente fondati. La clinica dispone di un reparto di riabilitazione neuro-oncologica.
- Il Centro Medico Sourasky (Ichilov) di Tel Aviv è una delle più grandi istituzioni mediche pubbliche del Paese, pronta ad accogliere pazienti stranieri. Allo stesso tempo, l'efficacia del trattamento oncologico è semplicemente sorprendente: il 90% di efficacia del trattamento oncologico, combinato con il 98% di interventi chirurgici al cervello di successo. L'Ospedale Ichilov è tra le 10 cliniche più richieste. Offre una visita completa e la gestione da parte di diversi specialisti contemporaneamente, la rapida preparazione di un piano di trattamento e il calcolo dei relativi costi. Tutti i medici che lavorano in ospedale sono altamente qualificati, hanno completato tirocini in rinomate cliniche negli Stati Uniti e in Canada, possiedono un ampio bagaglio di conoscenze all'avanguardia e una solida esperienza pratica nel trattamento di pazienti oncologici. Gli interventi vengono eseguiti sotto il controllo di sistemi di neuronavigazione, riducendo al minimo le possibili complicanze.
- Centro Medico Itzhak Rabin. Un istituto medico multidisciplinare con il più grande centro oncologico "Davidov", dotato delle tecnologie più moderne. Un quinto dei pazienti oncologici in Israele si sottopone a cure in questo centro, famoso per la sua elevata accuratezza diagnostica (100%). Circa il 34-35% delle diagnosi effettuate da ospedali di altri paesi viene contestato qui. Le persone che si consideravano malate terminali ricevono una seconda possibilità e la cosa più preziosa: la speranza.
Gli ultimi sviluppi, come la terapia mirata e l'immunoterapia, e la robotica, vengono utilizzati nel trattamento dei pazienti oncologici. Durante il trattamento, i pazienti vivono in reparti di tipo alberghiero.
- Centro Medico Statale "Rambam". Un centro moderno e ben attrezzato, con specialisti di alto livello, una vasta esperienza nel trattamento di pazienti con tumori cerebrali, un atteggiamento positivo e un'assistenza attenta ai pazienti, indipendentemente dal loro paese di residenza: questa è un'opportunità per ricevere cure di qualità in tempi brevi. È possibile contattare l'ospedale senza intermediari e partire per le cure in soli 5 giorni. È inoltre possibile partecipare a metodi sperimentali per pazienti con prognosi sfavorevole per il trattamento con metodi tradizionali.
- Sheba Medical Center. Rinomato ospedale universitario statale che collabora da molti anni con l'American MD Anderson Cancer Center. La particolarità della clinica, oltre alle sue ottime attrezzature, all'elevata accuratezza diagnostica e al successo degli interventi chirurgici per la rimozione dell'astrocitoma cerebrale, è un programma di assistenza speciale per i pazienti che include un supporto psicologico continuo.
Per quanto riguarda le cliniche private dove è possibile sottoporsi a un trattamento qualificato e sicuro dell'astrocitoma cerebrale, vale la pena prestare attenzione alla clinica multidisciplinare "Assuta" di Tel Aviv, costruita sulle fondamenta dell'istituto. Vale la pena sottolineare che si tratta di una delle cliniche più rinomate e frequentate, i cui costi sono paragonabili a quelli degli ospedali pubblici e sono controllati dallo Stato. Diagnostica accurata, metodi moderni di trattamento del cancro al cervello, un'alta percentuale di guarigione al 1° stadio (90%), laboratori, sale diagnostiche e sale operatorie di altissima qualità, condizioni di comfort per i pazienti, professionalità di tutti i medici e del personale medico junior coinvolti nel trattamento del paziente.
Una caratteristica peculiare di quasi tutte le cliniche private e pubbliche in Israele è la professionalità dei medici e un atteggiamento prudente e premuroso nei confronti dei pazienti. Oggi non ci sono particolari problemi di comunicazione e di registrazione per le cure in Israele (a parte quelli finanziari, poiché i pazienti stranieri vengono curati a pagamento). Per quanto riguarda il pagamento delle cure, viene effettuato principalmente al ricevimento della ricevuta e, inoltre, è possibile un piano di rateizzazione.
L'elevata concorrenza, il controllo governativo e i finanziamenti sufficienti costringono le cliniche israeliane, come si dice, a mantenere il proprio marchio. Noi non abbiamo tale concorrenza, così come la capacità di effettuare diagnosi accurate e trattamenti di qualità. Abbiamo bravi medici che sono impotenti contro la malattia non per mancanza di conoscenze ed esperienza, ma per mancanza delle attrezzature necessarie. I pazienti vorrebbero fidarsi dei loro specialisti nazionali, ma non possono, perché la loro vita è in gioco.
Oggigiorno, il trattamento dei tumori cerebrali in Israele è la scelta migliore per prendersi cura di sé stessi o dei propri cari, che si tratti di tumore al cervello o che sia necessario operare altri organi vitali.

