Esperto medico dell'articolo
Nuove pubblicazioni
Diagnosi di astrocitoma cerebrale
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
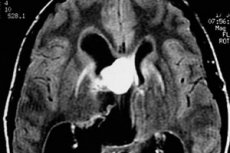
Il problema della diagnosi tempestiva e del trattamento efficace dei tumori cerebrali è complicato dalla richiesta tardiva di aiuto da parte dei pazienti. Quanti corrono dal medico con il mal di testa, soprattutto se il sintomo è comparso non molto tempo fa? E quando al mal di testa si aggiunge il vomito, spesso il tumore è già cresciuto in modo significativo, soprattutto se si tratta di una neoplasia maligna. Con tumori di piccole dimensioni, i sintomi potrebbero non essere costanti.
Nelle fasi iniziali, la malattia cerebrale può essere individuata casualmente durante una tomografia o una radiografia. Ma anche un esame di questo tipo richiede motivazioni convincenti.
Indipendentemente dal fatto che il paziente si presenti all'appuntamento lamentando disturbi o che il tumore sia stato scoperto durante la visita, il medico sarà interessato alla sintomatologia. Innanzitutto, verrà valutato lo stato neurologico. Questo include la presenza di sintomi come mal di testa, nausea, vomito, vertigini e convulsioni. Il medico valuterà anche la presenza di sintomi cerebrali generali, come rapido affaticamento, riduzione delle capacità cognitive, nonché sintomi locali che possono variare a seconda della posizione del tumore, ed effettuerà una valutazione preliminare del grado di ipertensione endocranica (esame del fondo oculare).
Esame clinico
Durante l'esame fisico, lo stato somatico generale viene valutato secondo la scala Karnovsky o ECOG [ 1 ]. Si tratta di una valutazione della capacità di una persona di condurre una vita attiva normale, di prendersi cura di sé senza aiuto esterno, della necessità di cure mediche, che viene utilizzata anche nella gestione dei pazienti oncologici. Secondo Karnovsky, un indicatore da 0 a 10 indica che la persona è morente o è già morta, con 20-40 punti la persona deve essere ricoverata in ospedale, 50-70 punti indicano l'incapacità lavorativa del paziente e la possibile necessità di cure mediche, 80-100 indicano un'attività normale con gravità variabile dei sintomi della malattia.
Se il paziente viene ricoverato in una struttura medica in gravi condizioni, lo stato di coscienza viene valutato utilizzando la scala di Glasgow. Vengono valutati tre segni principali: apertura degli occhi, attività linguistica e risposta motoria. Il risultato è determinato dalla somma dei punti. Il numero massimo di punti (15) indica uno stato di coscienza chiaro, 4-8 punti sono indicatori corrispondenti a uno stato di coma e 3 punti indicano la morte della corteccia cerebrale.
Test
I test convenzionali, prescritti piuttosto per valutare le condizioni generali dell'organismo del paziente e la presenza di malattie concomitanti, non sono indicativi di tumori. Le alterazioni degli esami del sangue clinici e biochimici non sono specifiche, ma serviranno da guida nella prescrizione del trattamento. Inoltre, possono essere prescritti i seguenti esami (analisi generale delle urine, ricerca degli anticorpi anti-HIV, reazione di Wasserman, determinazione dei marcatori dell'epatite B e C, ricerca dell'antigene tumorale). Poiché il trattamento del tumore è solitamente associato a un intervento chirurgico, che può richiedere una trasfusione di sangue, l'analisi del gruppo sanguigno e del fattore Rh sono considerate obbligatorie. Anche la diagnostica molecolare dei gliomi è sempre più utilizzata nella pratica clinica di routine [ 2 ], [ 3 ], [ 4 ]. È stato inoltre avviato un progetto pilota per lo screening precoce degli astrocitomi cerebrali mediante risonanza magnetica [ 5 ].
L'esame istologico del campione tumorale prelevato durante una biopsia è considerato obbligatorio. Tuttavia, il problema è che non è possibile prelevare tale campione senza intervento chirurgico ovunque. Il più delle volte, viene esaminata una piccola area del tumore dopo la sua rimozione. Sebbene la medicina moderna non disponga oggi di nuovi metodi di biopsia mininvasiva (ad esempio, la biopsia stereotassica, eseguita in due modi), che vengono utilizzati sulla base dei risultati di studi strumentali. [ 6 ]
Diagnostica strumentale
La diagnostica strumentale dei tumori cerebrali comprende:
- Risonanza magnetica (RM) o tomografia computerizzata (TC) dell'encefalo. La preferenza è data alla RM, che viene eseguita in 3 proiezioni e 3 modalità con e senza contrasto. Se la RM non è possibile, viene eseguita una tomografia computerizzata, incluso il contrasto. [ 7 ]
- Funzionalità aggiuntive della risonanza magnetica:
- Risonanza magnetica a diffusione, che determina indicatori quantitativi della diffusione delle molecole d'acqua nel tessuto cerebrale, grazie ai quali è possibile valutare l'afflusso di sangue ai tessuti degli organi, la presenza di edema cerebrale e di processi degenerativi in esso.
- Mo-perfusione dell'encefalo, che permette di valutare le caratteristiche della circolazione cerebrale e di differenziare diverse patologie. [ 8 ]
- La spettroscopia MRI aiuta a valutare i processi metabolici nel cervello e a determinare i confini esatti del tumore.
- Ulteriori ricerche:
- La tomografia a emissione di positroni (PET) è una metodica innovativa che consente di rilevare un tumore quasi nella sua fase iniziale. Può rilevare tumori di dimensioni anche minime. Viene utilizzata anche per la diagnosi differenziale dei tumori gliali ricorrenti. [ 9 ], [ 10 ]
- L'angiografia diretta o TC è uno studio dei vasi cerebrali, prescritto se gli esami preliminari hanno rivelato un'abbondante irrorazione sanguigna del tumore. L'angiografia permette anche di determinare l'entità del danno ai vasi cerebrali.
- Radiografia. Non è il metodo più affidabile per diagnosticare i processi tumorali; tuttavia, una radiografia della colonna vertebrale può essere un punto di partenza per successive TC e RM se il medico nota un'area sospetta nell'immagine.
Ulteriori metodi per valutare la salute del paziente possono includere un elettrocardiogramma, un elettroencefalogramma, un'ecografia, una radiografia d'organo, una broncoscopia e una gastroduodenoscopia (in presenza di malattie concomitanti), ovvero si tratta di un esame completo e approfondito del paziente, che influenza la scelta del protocollo di trattamento del tumore.
Si raccomanda di eseguire l'esame strumentale non solo nella fase diagnostica della patologia, ma anche nel periodo postoperatorio per valutare la qualità dell'intervento e la prognosi di possibili complicanze. In caso di tumori diffusi che non hanno una localizzazione chiara, così come in caso di neoplasie profonde, il medico agisce praticamente con il tatto. La successiva tomografia computerizzata, che rappresenta lo standard della diagnostica postoperatoria, e la risonanza magnetica raccomandata con e senza contrasto, devono essere eseguite entro i primi 3 giorni dopo l'intervento.
Diagnosi differenziale degli astrocitomi
La diagnosi primaria dell'astrocitoma cerebrale è complicata dal fatto che i sintomi principali della patologia sono presenti anche in tumori di altre eziologie, in alcune malattie organiche del cervello e persino in patologie somatiche. Solo attraverso una diagnosi differenziale completa e approfondita è possibile determinare la causa esatta dei sintomi. [ 11 ]
L'astrocitoma nodulare benigno alla RM appare il più delle volte come una formazione omogenea con margini netti (l'eterogeneità può essere spiegata dalla presenza di calcificazioni e piccole cisti). Con il contrasto, questi tumori presentano enhancement nel 40% dei casi (questo è più tipico degli astrocitomi gemstocitici benigni), mentre nella forma anaplastica dell'astrocitoma, l'enhancement è sempre evidente.
Gli astrocitomi diffusi appaiono sull'immagine come macchie sfocate senza confini chiaramente visibili. Quando questi tumori diventano maligni, la loro struttura cambia e si manifesta la caratteristica eterogeneità.
La differenza tra l'astrocitoma pilocitico e le sue altre varietà nodulari dal glioblastoma e dall'astrocitoma anaplastico può essere determinata dai seguenti segni: la presenza di confini e contorni chiari del tumore nel primo caso, crescita tumorale relativamente lenta, assenza di polimorfismo cellulare, granuli, una massa tumorale più piccola e colorazione più o meno uniforme della lesione patologica sulla risonanza magnetica. [ 12 ]
La principale differenza tra gli astrocitomi diffusi e i tumori locali (nodulari, focali) è l'assenza di confini netti della neoplasia. Il basso grado di malignità della neoplasia è indicato dalla relativa omogeneità delle strutture interne del tumore e dall'assenza di focolai di necrosi.
L'astrocitoma anaplastico è un incrocio tra astrocitomi diffusi di basso grado e glioblastomi aggressivi. Differisce dagli astrocitomi diffusi ordinari per il suo polimorfismo cellulare (la presenza di cellule di varie forme, dimensioni e dimensioni nel tumore) e per l'attività mitotica, ovvero il numero di cellule che subiscono la mitosi. La mitosi è un processo in quattro fasi di divisione di tutte le cellule del corpo, ad eccezione delle cellule germinali. [ 13 ]
L'astrocitoma anaplastico si distingue dai glioblastomi per due fattori: l'assenza di focolai necrotici e segni di proliferazione vascolare. Solo le cellule gliali si dividono. Il pericolo di questo tumore risiede nella sua rapida crescita e nella difficoltà di determinarne i confini di localizzazione. Il glioblastoma non solo cresce in modo estremamente rapido (nell'arco di diverse settimane e mesi), ma causa anche la morte delle cellule cerebrali, alterazioni dei vasi sanguigni della testa e compromette completamente la funzionalità dell'organo, con conseguente morte del paziente anche in caso di trattamento.
Grandi speranze sono riposte nella diagnostica differenziale con la risonanza magnetica cerebrale [ 14 ]. Vengono presi in considerazione numerosi fattori:
- frequenza (i tumori gliali vengono rilevati in 1/3 dei pazienti, di cui quasi la metà sono astrocitomi di varie localizzazioni),
- l'età del paziente (nei bambini vengono diagnosticati più spesso astrocitomi a bassa malignità, meno spesso la variante anaplastica del tumore; negli adulti e negli anziani, al contrario, sono più comuni l'astrocitoma apaplastico e il glioblastoma con un'alta probabilità di degenerazione in cancro),
- localizzazione del tumore (nei bambini sono più spesso colpite le strutture del cervelletto e del tronco encefalico, meno spesso il tumore si sviluppa nella zona del nervo ottico e del chiasma, negli adulti le neoplasie si formano solitamente nel midollo degli emisferi cerebrali e nella corteccia cerebrale),
- tipo di diffusione (per i glioblastomi e gli astrocitomi a bassa differenziazione, la diffusione del processo al secondo emisfero cerebrale è considerata caratteristica).
- numero di focolai (i focolai multipli sono tipici dei tumori maligni con metastasi; a volte il glioblastoma si manifesta in questo modo),
- Struttura interna del tumore:
- Il 20% degli astrocitomi è caratterizzato dalla presenza di calcificazioni nel tumore, mentre i tumori dell'oligodendroglia contengono calcificazioni in quasi il 90% dei casi (meglio determinate dalla tomografia computerizzata)
- Nei glioblastomi e nei tumori con metastasi, la caratteristica distintiva è l'eterogeneità della struttura, rilevata dalla risonanza magnetica.
- reazione al contrasto (gli astrocitomi benigni non tendono ad accumulare contrasto, a differenza di quelli maligni),
- La risonanza magnetica a diffusione consente di differenziare un processo tumorale nel cervello da un ascesso, una cisti epidermoide o un ictus in base alla forza del segnale (è più debole nei tumori) [ 15 ]. Nell'ictus si osserva una caratteristica macchia a forma di cuneo.
Una biopsia aiuta a differenziare un processo infettivo cerebrale da un processo neoplastico (tumore) e a determinare il tipo di cellule tumorali. Se la chirurgia a cielo aperto non è possibile o il tumore è localizzato in profondità, si ricorre a una biopsia stereotassica mininvasiva, che aiuta, senza aprire il cranio, a stabilire il grado di malignità del tumore.

