Esperto medico dell'articolo
Nuove pubblicazioni
Travaglio pretermine
Ultima recensione: 12.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Secondo l'OMS, il parto prematuro è la nascita di un bambino tra la 22a e la 37a settimana di gravidanza (ovvero 259 giorni dall'ultima mestruazione). I fattori scatenanti sono la rottura prematura delle membrane, le infezioni e le patologie gravidiche. La diagnosi si basa su dati clinici.
Il trattamento prevede riposo a letto, tocolitici (se la gravidanza è prolungata) e glucocorticoidi (se l'età gestazionale è inferiore a 34 settimane). Gli antibiotici antistreptococcici vengono somministrati senza attendere l'esito negativo della coltura. Il travaglio pretermine può essere causato da rottura prematura delle membrane, corioamnionite o infezione uterina ascendente; la causa più comune di tali infezioni è lo streptococco di gruppo B. Il travaglio pretermine può verificarsi in caso di gravidanze multiple, preeclampsia o eclampsia, disturbi della placenta, pielonefrite o alcune malattie sessualmente trasmissibili; spesso la causa è sconosciuta. Le colture cervicali vengono eseguite per confermare le cause identificate durante l'esame clinico.
Nel nostro Paese, si considera parto prematuro il parto di un bambino tra la 28a e la 37a settimana di gravidanza (dal 196° al 259° giorno dall'inizio dell'ultima mestruazione). L'interruzione spontanea di gravidanza tra la 22a e la 27a settimana è classificata in una categoria a parte, non correlata al parto prematuro, e i dati relativi al decesso del bambino non sono inclusi negli indicatori di mortalità perinatale se il bambino non sopravvive entro 7 giorni dalla nascita, il che causa alcune differenze nei dati statistici degli autori russi e stranieri.
La nascita pretermine, definita come nascita prima della settimana gestazionale (GN) 37+0, è un problema centrale in ostetricia e il singolo fattore di rischio più importante per la morbilità e la mortalità perinatale. Nel 2011, il 9% di tutti i bambini nati in Germania è nato prima della GN 37. Questo tasso è elevato rispetto alla maggior parte degli altri paesi europei (Fig.); è rimasto stabile negli ultimi 10 anni, ma il tasso di nascite estremamente pretermine, ovvero nascite prima dei 28 anni di gravidanza, è aumentato del 65%. Sebbene le ragioni di questo sviluppo non siano ancora del tutto comprese, è ampiamente spiegato da fattori demografici noti, come la tendenza all'aumento dell'età materna al momento della gravidanza e la crescente prevalenza del diabete mellito. [ 1 ]
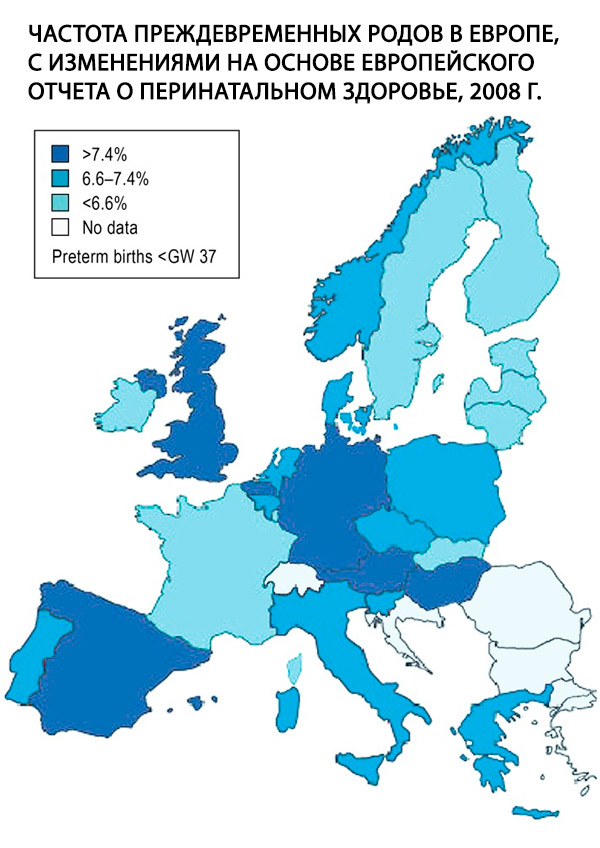
L'incidenza di parti prematuri è del 7-10% di tutti i parti e, secondo autori americani, il 9-10% dei bambini nasce prima della 37a settimana, il 6% prima della 36a settimana, il 2-3% prima della 33a settimana. Le cause di mortalità perinatale nel 50-70% dei casi sono complicazioni dovute al parto prematuro [4, 53]. Negli ultimi 30 anni, l'incidenza di parti prematuri è rimasta stabile, ma è stato notato un miglioramento nella prognosi per i neonati grazie allo sviluppo della medicina neonatale.
Nella letteratura straniera si distinguono gruppi di neonati:
- con un peso corporeo da 2500 a 1500 g - neonati sottopeso alla nascita (LВW);
- con un peso corporeo inferiore a 1500 g - neonati di peso alla nascita molto basso (VLВW);
- con peso corporeo estremamente basso, che costituiscono un gruppo a rischio per lo sviluppo di paralisi, gravi disturbi neurologici, cecità, sordità, disturbi disfunzionali dell'apparato respiratorio, digerente e genitourinario e sono caratterizzati dal più alto tasso di mortalità.
Secondo autori americani, il 50% delle perdite neonatali si registra tra i neonati di peso inferiore a 2500 g, che rappresentano solo l'1,5% di tutti i bambini nati. Secondo autori britannici, il tasso di sopravvivenza dei bambini nati con peso inferiore a 1500 g, grazie al successo dei servizi neonatali, è di circa l'85%, ma il 25% di loro presenta gravi disturbi neurologici, il 30% ha disturbi dell'udito e della vista, e il 40-60% riscontra difficoltà nel processo di apprendimento e istruzione.
I fattori di rischio per il parto prematuro includono il basso tenore di vita socioeconomico della donna, l'età (sotto i 18 anni e sopra i 30), condizioni di lavoro sfavorevoli, fumo eccessivo (più di 10 sigarette al giorno), uso di droghe (in particolare cocaina) e storia ostetrica: una storia di un parto prematuro aumenta il rischio che si verifichi in una gravidanza successiva di 4 volte, mentre due parti prematuri di 6 volte.
Complicanze che contribuiscono allo sviluppo di un parto prematuro:
- infezione intrauterina (corioamnionite);
- rottura prematura delle membrane, con o senza corioamnionite;
- insufficienza istmo-cervicale;
- distacco della placenta normale o bassa;
- fattori che portano al distensione uterina (polidramnios, gravidanze multiple, macrosomia nel diabete);
- malformazioni dell'utero, fibromi uterini (alterazione dei rapporti spaziali, alterazioni degenerative ischemiche del nodo);
- infezioni delle vie urinarie superiori (pielonefrite, batteriuria asintomatica);
- interventi chirurgici in gravidanza, in particolare sugli organi addominali;
- lesioni;
- malattie extragenitali che interrompono i processi metabolici nella donna incinta e portano a sofferenza intrauterina del feto (ipertensione arteriosa, asma bronchiale, ipertiroidismo, malattie cardiache, anemia con livello di emoglobina inferiore a 90 g/l);
- tossicodipendenza, fumo eccessivo.
Circa il 30% di tutti i casi di parto pretermine spontaneo è causato da infezioni e tra i bambini nati prima della 30a settimana di gravidanza, la corioamnionite verificata istologicamente viene riscontrata nell'80% dei casi.
Parto prematuro spontaneo
Per quanto riguarda le tattiche di gestione del travaglio, è importante distinguere tra travaglio prematuro spontaneo, che inizia con un'attività del travaglio regolare con il sacco amniotico intatto (40-50%), e travaglio prematuro, che inizia con la rottura del liquido amniotico in assenza di attività del travaglio (30-40%).
Travaglio pretermine indotto (20%)
Si verificano in situazioni che richiedono l'interruzione di gravidanza per motivi legati alla salute della madre o del feto. Le indicazioni della madre sono relative a:
- con grave patologia extragenitale, in cui il prolungamento della gravidanza è pericoloso per la salute della donna;
- con complicazioni della gravidanza: gestosi grave, epatosi, insufficienza multiorgano, ecc.
Indicazioni dal feto:
- malformazioni fetali incompatibili con la vita;
- morte fetale prenatale;
- peggioramento progressivo delle condizioni del feto secondo i dati CTG e Doppler, che richiede parto, misure di rianimazione e cure intensive.
Lo scopo dell'esame diagnostico è identificare le condizioni che predispongono al parto prematuro (infezione ascendente, insufficienza placentare, alterazioni del liquido amniotico, ecc.), nonché una valutazione oggettiva del grado di prematurità già in atto (caratteristiche delle contrazioni, effetto delle contrazioni sulla cervice, rottura prematura delle membrane). Inoltre, è necessario valutare le condizioni del feto per determinare se vi sia necessità di travaglio.
Come riconoscere un parto prematuro?
 [ 13 ]
[ 13 ]
L'obiettivo di tutti gli interventi non è semplicemente prolungare la gravidanza in sé, ma piuttosto offrire al neonato le migliori possibilità di sopravvivenza con il minor numero possibile di complicazioni. Pertanto, a seconda della specifica situazione clinica, il metodo di scelta può essere il prolungamento della gravidanza o il parto.
Tuttavia, di norma, l'obiettivo principale è prolungare la gravidanza di almeno 48 ore, in modo che la gestante possa essere trasferita in un centro perinatale di alto livello e la maturazione polmonare fetale possa essere indotta con glucocorticoidi. È stato dimostrato che queste due misure migliorano la sopravvivenza dei neonati nati prima dei 34 anni di gestazione.
Il parto prematuro viene trattato con le seguenti misure:
- inibizione delle contrazioni uterine con farmaci - tocolisi (per indicazioni e controindicazioni vedere il riquadro)
- somministrazione di glucocorticoidi per stimolare la maturazione polmonare fetale
- trattamento delle infezioni locali o sistemiche con antibiotici
- astensione dall'attività fisica, riposo a letto e ricovero ospedaliero.
Per saperne di più: Parto prematuro - Trattamento
Prevenzione primaria
L’obiettivo della prevenzione primaria è quello di ridurre l’incidenza complessiva della nascita pretermine migliorando la salute materna complessiva ed eliminando i fattori di rischio prima o durante la gravidanza. [ 14 ]
Smettere di fumare, di per sé, riduce significativamente il rischio di parto pretermine. D'altra parte, le madri sottopeso o obese, con un indice di massa corporea (BMI) superiore a 35, presentano un rischio significativamente più elevato di parto pretermine. Le madri dovrebbero consultare un nutrizionista. Alle donne con lavori stressanti il medico potrebbe consigliare di ridurre il carico di lavoro o addirittura di interrompere temporaneamente il lavoro per ridurre il rischio di parto pretermine.
L'obiettivo della prevenzione secondaria è l'identificazione precoce delle donne incinte a maggior rischio di parto pretermine, per aiutarle a portare a termine la gravidanza.
Principali fattori di rischio
- Cattiva alimentazione e nutrizione inadeguata.
- Gravidanza multipla.
- Età della madre.
- Situazione di vita sfavorevole.
- Storia di parto prematuro o aborto spontaneo.
Misure di prevenzione secondaria
Automisurazione del pH vaginale
Come originariamente descritto da E. Saling, il pH vaginale può essere utilizzato come marcatore per la vaginosi batterica, che a sua volta aumenta il rischio di parto pretermine di 2,4 volte. [ 15 ] Se il pH è elevato, vengono prescritti antibiotici.
Misurazione della lunghezza cervicale mediante ecografia transvaginale
L'utilità della misurazione transvaginale della lunghezza cervicale per la valutazione del rischio di parto pretermine è stata ampiamente documentata in un'analisi strutturata di 14 studi che hanno coinvolto un totale di 2258 donne in gravidanza.[ 16 ] Il valore soglia accettato per la lunghezza cervicale è ≤ 25-24 anni di gestazione. Il valore predittivo negativo di un test negativo è elevato (92%), il che significa che le donne in gravidanza a cui viene riscontrata una cervice normalmente corta possono essere rassicurate e possono essere evitate misure terapeutiche non necessarie.
Cerchiaggio e chiusura completa del canale del parto
Il cerchiaggio cervicale è una procedura comunemente eseguita per stabilizzare e chiudere meccanicamente il canale cervicale, in modo molto simile a una sutura a borsa di tabacco. La chiusura completa precoce profilattica del canale del parto, come descritto da Seiling, ha lo scopo di prevenire l'infezione ascendente, ma il suo beneficio non è stato documentato in studi prospettici randomizzati. Le società ostetriche tedesche e straniere non hanno emesso raccomandazioni vincolanti sulle indicazioni e/o sulla tecnica di nessuno di questi interventi. Una meta-analisi ha dimostrato che, almeno per un certo gruppo di donne in gravidanza ad alto rischio con una storia di parto pretermine e una cervice corta, la morbilità e la mortalità perinatale possono essere significativamente ridotte. [ 17 ]
L'obiettivo della prevenzione secondaria è...l'identificazione precoce delle donne incinte a maggior rischio di parto pretermine, per aiutarle a portare a termine la gravidanza.
Integratori di progesterone
Il progresso più importante dell'ultimo decennio è stata l'introduzione di integratori di progesterone per prevenire il parto pretermine. La probabilità di parto pretermine può essere ridotta di oltre il 30% sia nelle donne con una storia di parto pretermine [ 18 ] sia in quelle con una cervice accorciata. [ 19 ]
Il progesterone può essere utilizzato con successo anche per la profilassi secondaria dopo tocolisi, sebbene non sia stato dimostrato alcun beneficio nelle gravidanze gemellari. I dati disponibili supportano la raccomandazione che tutte le donne in gravidanza con una storia di aumentato rischio o con insufficienza cervicale asintomatica in corso ricevano supplementazione di progesterone fino alla fine della 34a gravidanza.

