Esperto medico dell'articolo
Nuove pubblicazioni
Epiglottite
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
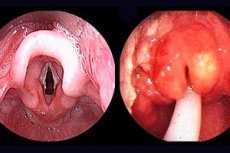
L'epiglottite acuta è una malattia della laringe causata dall'Haemophilus influenzae di tipo b, che provoca insufficienza respiratoria acuta (insufficienza respiratoria acuta di tipo ostruttivo); infiammazione rapidamente progressiva dell'epiglottide e dei tessuti circostanti laringofaringe, caratterizzata da sintomi crescenti di difficoltà respiratoria dovuti al gonfiore dell'epiglottide e delle pieghe ariepiglottiche.
Epidemiologia
La fonte e il serbatoio dell'infezione sono gli esseri umani. La malattia si trasmette attraverso goccioline trasportate dall'aria. L'agente patogeno viene escreto dal nasofaringe nell'80% delle persone sane. La trasmissione in condizioni di salute può durare da diversi giorni a diversi mesi. I più colpiti sono i bambini di età compresa tra sei mesi e quattro anni, meno frequentemente i neonati, i bambini più grandi e gli adulti. La frequenza di trasmissione dell'Haemophilus influenzae di tipo B tra i bambini in Russia in periodi normali non supera il 5%, mentre durante un'epidemia aumenta notevolmente.
Le cause epiglottite
Il principale agente causale dell'epiglottite nei bambini (fino al 90%) è l'Haemophilus influenzae (tipo B). Oltre all'Haemophilus influenzae, sono stati identificati i seguenti patogeni (con i quali la malattia si manifesta in una forma più lieve): Staphylococcus aureus, Streptococcus pyogenes, Neisseria meningitidis, Streptococcus pneumoniae, Haemophilus parainfluensae (bacillo di Pfeiffer). Quest'ultimo appartiene al genere Haemophilus, che comprende 16 specie di batteri, 8 delle quali sono patogene per l'uomo. I più pericolosi sono l'Haemophilus influenzae, che causa danni alle vie respiratorie, alla pelle, agli occhi, all'epiglottide, endocardite, meningite, artrite, e l'Haemophilus ducteyi.
Fattori di rischio
Fattori di rischio per lo sviluppo dell'epiglottite acuta nei bambini:
- età da 6 mesi a 4 anni,
- genere maschile (i ragazzi si ammalano 1,5-2 volte più spesso delle ragazze),
- precedente allergizzazione,
- encefalopatia perinatale,
- vaccinazioni preventive che coincidono nel tempo con l'insorgenza della malattia,
- linfogranulomatosi concomitante (e chemioterapia associata), anemia falciforme, agammaglobulinemia,
- condizione post-splenectomia.
I bambini di età compresa tra 2 e 12 anni hanno maggiori probabilità di ammalarsi, mentre gli adulti hanno meno probabilità di ammalarsi.
Sintomi epiglottite
L'epiglottite acuta spesso inizia con un'infezione respiratoria, lieve mal di gola, disturbi della fonazione, difficoltà a deglutire e febbre. I sintomi dell'epiglottite acuta possono progredire rapidamente fino all'ostruzione completa della laringe, che si sviluppa entro 4-6 ore dall'esordio. In questo caso, il bambino è in posizione seduta con il mento spinto in avanti; la colonna cervicale è in massima estensione; la lingua sporge dalla cavità orale; salivazione profusa. La tosse si verifica raramente.
I segni caratteristici includono un improvviso aumento della temperatura, forte mal di gola, ostruzione delle vie aeree in rapida progressione e aumento della salivazione. Sono evidenti acrocianosi, sudorazione e pallore con una tinta grigiastra. Il bambino è costretto a stare in posizione semi-seduta. La testa è nella caratteristica posizione "a fiuto", "afferrando" l'aria con la bocca. Respiro stenotico, tutti i muscoli accessori sono coinvolti, la voce è rauca, la tosse è rara, piuttosto sonora, ma secca e improduttiva. Il bambino non riesce a deglutire. Quando si cerca di sdraiarlo sulla schiena, l'insufficienza respiratoria aumenta. È possibile il vomito, incluso "fondo di caffè". I toni cardiaci sono ovattati, tachicardia, il polso è debole. All'esame obiettivo, la faringe è iperemica, ripiena di una grande quantità di muco e saliva densi e viscosi, occasionalmente si può osservare un'epiglottide ingrossata di colore rosso ciliegia.
L'ansia viene sostituita da un forte aumento della cianosi e si sviluppa un coma ipossico con esito fatale.
I tratti distintivi dell'epiglottite sono la manifestazione della malattia e la grave ostruzione delle vie aeree.
 [ 15 ]
[ 15 ]
Dove ti fa male?
Forme
Esistono forme edematose, infiltrative e ascessuali di epiglottite acuta. Le forme infiltrative e ascessuali possono portare allo sviluppo di sepsi. Su uno sfondo di condizione settica, si sviluppa spesso la meningite emofilica. Con la remissione dei sintomi dell'epiglottite acuta, si manifestano stenosi della laringe e dello spazio sottoglottico e laringotracheobronchite purulenta.
Diagnostica epiglottite
La diagnosi di epiglottite acuta nei bambini si basa sui dati anamnestici, sul quadro clinico della malattia, sulla visualizzazione dell'epiglottide, sulla diagnosi eziologica delle emocolture e su uno striscio dell'orofaringe.
Durante l'inspirazione e l'espirazione, si percepiscono suoni con una predominanza di toni bassi. Stridore intenso, retrazione nella zona sopra e sotto lo sterno con segni di cianosi indicano una minaccia di ostruzione completa delle vie aeree.
All'esame obiettivo della faringe: infiltrazione color ciliegia scuro della radice della lingua, epiglottide gonfia e infiammata.
Laringoscopia: cartilagini aritenoidee edematose, strutture sopraglottiche infiammate dei tessuti circostanti. In alcuni casi, l'esame può causare laringospasmo nel bambino, richiedendo un intervento immediato. La diagnosi si effettua mediante esame diretto della faringe e della laringe.
La radiografia viene eseguita solo in caso di diagnosi dubbia e a condizione che il bambino sia accompagnato da un medico esperto nella tecnica di intubazione. Segni diagnostici: ombra dell'epiglottide con aumento del volume dei tessuti molli gonfi, margine arrotondato e ispessito delle pliche ariepiglottiche.
Cosa c'è da esaminare?
Come esaminare?
Diagnosi differenziale
La diagnosi differenziale viene effettuata con le seguenti patologie:
- laringotracheite stenosante acuta (sindrome del croup falso),
- ascesso retrofaringeo,
- ascesso della radice della lingua,
- BA,
- lesioni termiche e chimiche della mucosa orofaringea,
- corpo estraneo della laringe,
- emangioma sottoglottico,
- papillomatosi laringea,
- tumori multipli dei tessuti molli dell'orofaringe,
- bronchiolite,
- pertosse.
Chi contattare?
Trattamento epiglottite
I bambini con epiglottite necessitano di ricovero ospedaliero d'urgenza. Il trasporto viene effettuato solo in posizione seduta. Se necessario, intubazione tracheale. Amoxicillina/clavulanato [40 mg/kg x die] o ceftriaxone |100-200 mg/kg x die] vengono somministrati per via parenterale. La misura estrema è la tracheostomia.
Le principali direzioni del trattamento dell'epiglottite acuta:
- mantenere la pervietà delle vie respiratorie superiori,
- terapia antibiotica razionale,
- terapia infusionale,
- terapia immunocorrettiva.
È necessario sottolineare il pericolo di inalazione di miscele calde umidificate. Le indicazioni per il ricovero del paziente in terapia intensiva sono l'aumento dell'ansia, la progressione della dispnea, l'ipertermia intrattabile e l'ipercapnia. Un tentativo di intubazione tracheale da parte dei medici d'urgenza può avere esito fatale, pertanto è necessario trasferire il paziente al più vicino reparto di terapia intensiva pediatrica. Tuttavia, anche in terapia intensiva sono possibili problemi con l'intubazione tracheale. È necessario essere preparati a imporre una microtracheostomia per la ventilazione polmonare ad alta frequenza.
È pericoloso posizionare il paziente in posizione orizzontale, poiché ciò potrebbe causare l'ostruzione delle vie aeree a causa dell'epiglottide infossata. L'intubazione tracheale deve essere eseguita in posizione semi-seduta. L'uso di anestetici inalatori, in particolare l'alotano, per l'anestesia presenta un certo rischio. L'inalazione di sevoflurano e l'accesso rapido a una vena periferica sono più razionali. Per la sedazione si utilizzano midazolam alla dose di 0,3-0,5 mg/kg e ossibutirrato di sodio alla dose di 100 mg/kg.
La puntura della vena centrale viene eseguita dopo aver ripristinato la pervietà delle vie aeree.
Terapia antibatterica
Utilizzare cefalosporine di seconda generazione: cefuroxima 150 mg/kg/die, cefalosporine di terza generazione: cefotaxima 150 mg/kg/die, ceftriaxone 100 mg/kg/die, ceftazidima 100 mg/kg/die in combinazione con aminoglicosidi come nitromicina 7,5 mg/kg/die. Utilizzare carbapenemi: meropenem (meronem) 60 mg/kg/die in tre dosi. La durata del ciclo di terapia antibatterica è di almeno 7-10 giorni, mantenendo i liquidi nel letto vascolare e fornendo ai pazienti una quantità sufficiente di calorie e sostanze plastiche.
Con il miglioramento dello scambio gassoso polmonare e la stabilizzazione delle condizioni generali del paziente, l'attenzione della terapia deve spostarsi sul soddisfacimento del fabbisogno energetico e plastico mediante nutrizione parenterale o mista (nutrizione parenterale-enterica).
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Terapia immunocorrettiva
- immunoglobulina umana normale per somministrazione endovenosa fino a 1 g/kg per 3 giorni,
- pentaglobina 5 ml/kg una volta.
Nel trattamento della polmonite acquisita in comunità, è necessario adottare un approccio differenziato alla scelta degli antibiotici, tenendo conto dell'età, della gravità della condizione e della presenza di patologie concomitanti. Nella scelta di un antibiotico per un paziente con polmonite nosocomiale, si tiene conto della natura della microflora del reparto (dipartimento di ricovero ordinario o unità di terapia intensiva), dell'utilizzo della ventilazione artificiale e del momento di insorgenza della polmonite da ventilazione.
Polmonite acquisita in comunità
Farmaci di scelta
- amoxicillina + acido clavulanico o ampicillina + sulbactam in combinazione con macrolidi (per i casi lievi),
- cefalosporine di III-IV generazione + macrolidi per via endovenosa + rifampicina (nei casi gravi)
Farmaci alternativi
- fluorochinoloni per via endovenosa, carbapenemi
Polmonite nosocomiale
Farmaci di scelta
- Amoxicillina + acido clavulanico, ampicillina + sulbactam,
- Cefalosporine di II-III generazione
Farmaci alternativi
- fluorochinoloni, cefepime + aminoglicosidi, vancomicina.
Terapia antiossidante (acido ascorbico, vitamina E)
Trattamento delle complicazioni
Nell'embolia polmonare non cardiogena si utilizzano la ventilazione artificiale, gli antischiuma (alcol etilico), la somministrazione endovenosa di saluretici e l'aminofillina.
In caso di piopneumotorace, viene installato un drenaggio pleurico. In caso di distrofia miocardica, vengono prescritti farmaci ad azione cardiotropa: dobutamina 10-20 mcg/(kg x min), dopamina 5-20 mcg/(kg x min).
Использованная литература

