Esperto medico dell'articolo
Nuove pubblicazioni
Epilessia criptogenetica con convulsioni negli adulti
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Secondo la classificazione internazionale in vigore fino allo scorso anno, si distinguevano l'epilessia sintomatica o secondaria, causata da danni alle strutture cerebrali, l'epilessia idiopatica, quella primaria (una malattia indipendente, presumibilmente ereditaria) e quella criptogenetica. Quest'ultima opzione significa che la diagnostica moderna non ha ancora stabilito alcuna causa per le crisi epilettiche periodiche, né è stata individuata una predisposizione ereditaria. Il concetto stesso di "criptogenetico" è tradotto dal greco come "origine sconosciuta" (kryptos - segreto, segreto; genos - generato).
La scienza non si ferma e, forse, presto verrà chiarita l'origine delle crisi epilettiche periodiche a eziologia sconosciuta. Gli esperti suggeriscono che l'epilessia criptogenetica sia una malattia sintomatica secondaria, la cui genesi non può essere stabilita con l'attuale livello diagnostico.
Epidemiologia
L'epilessia e le sindromi epilettiche sono patologie neurologiche molto comuni, che spesso portano a gravi conseguenze. Le crisi epilettiche possono manifestarsi in persone di qualsiasi sesso e a qualsiasi età. Si ritiene che circa il 5% della popolazione mondiale abbia sperimentato almeno una crisi epilettica nel corso della vita.
Ogni anno, l'epilessia o sindrome epilettica viene diagnosticata in media ogni 30-50 persone su 100.000 abitanti del pianeta. Le crisi epilettiche si verificano più frequentemente nei neonati (da 100 a 233 casi ogni 100.000 persone). Il picco di manifestazione si verifica nel periodo perinatale, dopodiché il tasso di incidenza si riduce quasi della metà. I tassi più bassi si registrano tra i 25 e i 55 anni, con circa 20-30 casi ogni 100.000 persone. In seguito, la probabilità di crisi epilettiche aumenta e, a partire dai 70 anni, il tasso di incidenza è di 150 casi o più ogni 100.000 persone.
Le cause dell'epilessia sono accertate in circa il 40% dei casi, quindi non è raro che una malattia a eziologia sconosciuta sia causata da un'epilessia. Gli spasmi infantili (sindrome di West), un'epilessia criptogenetica, vengono diagnosticati nei bambini dai quattro ai sei mesi, con una media di un caso ogni 3.200 neonati.
Le cause epilessia criptogenetica
La base per la diagnosi di epilessia sono le crisi periodiche, la cui causa è una scarica elettrica anormalmente forte, che è il risultato della sincronizzazione dell'attività delle cellule cerebrali in tutte le gamme di frequenza, che si esprime esternamente nella comparsa di sintomi sensomotori, neurologici e mentali.
Affinché si verifichi una crisi epilettica, è necessaria la presenza dei cosiddetti neuroni epilettici, caratterizzati dall'instabilità del potenziale di riposo (la differenza di potenziale di una cellula non eccitata sul lato interno ed esterno della sua membrana). Di conseguenza, il potenziale d'azione di un neurone epilettico eccitato presenta ampiezza, durata e frequenza significativamente superiori al normale, il che porta allo sviluppo di una crisi epilettica. Si ritiene che le crisi si verifichino in persone con una predisposizione ereditaria a tali variazioni, ovvero gruppi di neuroni epilettici in grado di sincronizzare la propria attività. I focolai epilettici si formano anche in aree del cervello con struttura alterata a causa di lesioni, infezioni, intossicazioni e sviluppo di tumori.
Pertanto, nei pazienti con diagnosi di epilessia criptogenetica, i moderni metodi di neuroimaging non rilevano alcuna anomalia nella struttura della materia cerebrale e non vi è alcun caso di epilessia nella storia familiare. Ciononostante, i pazienti manifestano crisi epilettiche piuttosto frequenti di vario tipo, difficili da trattare (probabilmente proprio perché la loro causa non è chiara).
Di conseguenza, i noti fattori di rischio per il verificarsi di crisi epilettiche (genetica, alterazione della struttura cerebrale, processi metabolici nei suoi tessuti, conseguenze di traumi cranici o processi infettivi) non vengono rilevati durante gli esami e le indagini.
Secondo la nuova classificazione delle epilessie del 2017, si distinguono sei categorie eziologiche della malattia. Invece di essere sintomatica, ora si raccomanda di determinare il tipo di epilessia in base alla causa accertata: strutturale, infettiva, metabolica, immunitaria o una combinazione di esse. L'epilessia idiopatica presupponeva la presenza di una predisposizione ereditaria ed è ora definita genetica. Il termine "criptogenica" è stato sostituito da "fattore eziologico sconosciuto", il che ha reso più chiaro il significato della formulazione, ma non ha subito modifiche.
La patogenesi dell'epilessia è presumibilmente la seguente: formazione di un focus epilettico, cioè di una comunità di neuroni con elettrogenesi alterata → creazione di sistemi epilettici nel cervello (con un rilascio eccessivo di mediatori eccitatori si innesca una "cascata del glutammato" che colpisce tutti i nuovi neuroni e contribuisce alla formazione di nuovi focolai di epilettogenesi) → formazione di connessioni interneuronali patologiche → si verifica la generalizzazione dell'epilessia.
L'ipotesi principale sul meccanismo di sviluppo dell'epilessia si basa sul presupposto che il processo patologico sia innescato da una violazione dello stato di equilibrio tra i neurotrasmettitori eccitatori (glutammato, aspartato) e quelli responsabili dei processi inibitori (acido γ-amminobutirrico, taurina, glicina, noradrenalina, dopamina, serotonina). Cosa violi esattamente questo equilibrio nel nostro caso rimane sconosciuto. Tuttavia, di conseguenza, le membrane cellulari dei neuroni soffrono, la cinetica dei flussi ionici viene interrotta: le pompe ioniche vengono inattivate e, viceversa, i canali ionici vengono attivati, la concentrazione intracellulare di ioni caricati positivamente di potassio, sodio e cloro viene interrotta. Lo scambio ionico patologico attraverso membrane destrutturate determina alterazioni del flusso ematico cerebrale. La disfunzione dei recettori del glutammato e la produzione di autoanticorpi contro di essi causano crisi epilettiche. Le scariche nervose periodicamente ricorrenti ed eccessivamente intense, che si manifestano sotto forma di crisi epilettiche, provocano profondi disturbi nei processi metabolici delle cellule della sostanza cerebrale e provocano lo sviluppo della crisi successiva.
La specificità di questo processo risiede nell'aggressività dei neuroni del focus epilettico nei confronti delle aree cerebrali ancora inalterate, che consente loro di sottomettere nuove aree. La creazione di sistemi epilettici avviene nel processo di formazione di relazioni patologiche tra il focus epilettico e le componenti strutturali del cervello in grado di attivare il meccanismo di sviluppo dell'epilessia. Tali strutture includono: il talamo, il sistema limbico, la formazione reticolare della parte media del tronco encefalico. Le relazioni che si instaurano con il cervelletto, il nucleo caudato della sottocorteccia e la corteccia orbito-anteriore, al contrario, rallentano lo sviluppo dell'epilessia.
Nel processo di sviluppo della malattia, si forma un sistema patologico chiuso: il cervello epilettico. La sua formazione si conclude con un disturbo del metabolismo cellulare e dell'interazione dei neurotrasmettitori, della circolazione cerebrale, con una crescente atrofia dei tessuti e dei vasi cerebrali e con l'attivazione di specifici processi autoimmuni cerebrali.
Sintomi epilessia criptogenetica
La principale manifestazione clinica di questa malattia è una crisi epilettica. L'epilessia è sospettata quando il paziente ha avuto almeno due crisi epilettiche riflesse (non provocate), le cui manifestazioni sono molto diverse. Ad esempio, le crisi epilettiche causate da febbre alta e che non si verificano in condizioni normali non sono epilessia.
I pazienti affetti da epilessia criptogenetica possono manifestare crisi di diverso tipo e con una certa frequenza.
I primi segni dello sviluppo della malattia (prima della comparsa di crisi epilettiche conclamate) possono passare inosservati. Il gruppo a rischio include persone che hanno sofferto di convulsioni febbrili nella prima infanzia, con una conseguente maggiore predisposizione alle crisi. Nel periodo prodromico, si possono osservare disturbi del sonno, maggiore irritabilità e labilità emotiva.
Inoltre, gli attacchi non si manifestano sempre nella classica forma generalizzata con cadute, convulsioni e perdita di coscienza.
A volte gli unici segni precoci sono disturbi del linguaggio: il paziente è cosciente ma non parla né risponde alle domande, oppure brevi svenimenti periodici. Questi non durano a lungo, un paio di minuti, quindi passano inosservati.
Si verificano più facilmente crisi semplici focali o parziali (locali, limitate), le cui manifestazioni dipendono dalla localizzazione del focolaio epilettico. Il paziente non perde conoscenza durante il parossismo.
Durante una semplice crisi motoria, si possono osservare tic, spasmi degli arti, crampi muscolari e movimenti di rotazione del busto e della testa. Il paziente può emettere suoni inarticolati o rimanere in silenzio, non rispondere alle domande, schioccare le labbra, leccarle e masticare.
Le crisi sensoriali semplici sono caratterizzate da parestesia (intorpidimento di varie parti del corpo, sensazioni insolite di gusto o olfatto, solitamente sgradevoli); disturbi della vista (lampi di luce, una griglia, macchie davanti agli occhi, visione a tunnel).
I parossismi vegetativi si manifestano con improvviso pallore o iperemia della pelle, aumento della frequenza cardiaca, sbalzi della pressione sanguigna, costrizione o dilatazione delle pupille, disturbi nella zona dello stomaco fino a dolore e vomito.
Le crisi epilettiche si manifestano con derealizzazione/depersonalizzazione e attacchi di panico. Di norma, sono precursori di crisi epilettiche focali complesse, già accompagnate da alterazioni della coscienza. Il paziente capisce di avere una crisi, ma non riesce a chiedere aiuto. Gli eventi accaduti durante la crisi vengono cancellati dalla sua memoria. Le funzioni cognitive della persona sono compromesse: si avverte una sensazione di irrealtà di ciò che sta accadendo e compaiono nuovi cambiamenti interiori.
Le crisi focali con successiva generalizzazione iniziano come semplici (complesse), evolvendo poi in parossismi tonico-clonici generalizzati. Durano circa tre minuti e si trasformano in sonno profondo.
Le crisi convulsive generalizzate si presentano in una forma più grave e si dividono in:
- tonico-clonico, che si verifica nella seguente sequenza: il paziente perde conoscenza, cade, il suo corpo si piega e si estende ad arco, iniziano le contrazioni convulse dei muscoli in tutto il corpo; gli occhi del paziente si rovesciano all'indietro, le sue pupille in questo momento sono dilatate; il paziente urla, diventa blu a causa dell'arresto respiratorio per alcuni secondi, si osserva ipersalivazione schiumosa (la schiuma può acquisire una tinta rosata a causa della presenza di sangue in essa, che indica un morso alla lingua o alla guancia); a volte si verifica lo svuotamento involontario della vescica;
- le crisi miocloniche si presentano come contrazioni muscolari intermittenti (ritmiche e aritmiche) della durata di diversi secondi in tutto il corpo o in determinate aree del corpo, che assomigliano a sbattere gli arti, accovacciarsi, stringere le mani a pugno e altri movimenti monotoni; la coscienza, soprattutto nelle crisi focali, è preservata (questo tipo si osserva più spesso nell'infanzia);
- assenze - crisi non convulsive con perdita di coscienza di breve durata (5-20 secondi), che si manifestano nel fatto che la persona si blocca con gli occhi aperti e inespressivi e non reagisce agli stimoli, di solito non si riprende, continua l'attività interrotta e non ricorda la crisi;
- le assenze atipiche sono accompagnate da cadute, svuotamento involontario della vescica, sono più durature e si verificano nelle forme gravi della malattia, associate a ritardo mentale e altri sintomi di disturbi mentali;
- crisi atoniche (acinetiche) - il paziente cade bruscamente a causa della perdita del tono muscolare (nelle epilessie focali - può esserci atonia di singoli gruppi muscolari: facciale - abbassamento della mandibola, cervicale - il paziente è seduto o in piedi con la testa cadente), la durata della crisi non supera un minuto; l'atonia nelle assenze si verifica gradualmente - il paziente affonda lentamente, nelle crisi atoniche isolate - cade bruscamente.
Nel periodo successivo alla crisi, il paziente è letargico e inibito; se non viene disturbato, si addormenta (soprattutto dopo crisi generalizzate).
I tipi di epilessia corrispondono ai tipi di crisi. Le crisi focali (parziali) si sviluppano in un focus epilettico locale, quando una scarica anormalmente intensa incontra resistenza nelle aree circostanti e si estingue senza diffondersi ad altre parti del cervello. In questi casi, viene diagnosticata l'epilessia focale criptogenetica.
Il decorso clinico della malattia con un focus epilettico limitato (forma focale) è determinato dalla sua localizzazione.
Il più delle volte si osserva un danno alla regione temporale. Il decorso di questa forma è progressivo, le crisi sono spesso di tipo misto e durano diversi minuti. L'epilessia temporale criptogenetica, al di fuori delle crisi, si manifesta con mal di testa, vertigini costanti e nausea. I pazienti con questa forma di epilessia lamentano minzione frequente. Prima della crisi, i pazienti avvertono un'aura premonitrice.
La lesione può essere localizzata nel lobo frontale del cervello. Le crisi sono caratterizzate da improvvisi attacchi senza aura prodromica. Il paziente presenta spasmi della testa, roteazione degli occhi sotto la fronte e di lato, ed è caratteristica una gesticolazione automatica e piuttosto complessa. Il paziente può perdere conoscenza, cadere e avere spasmi muscolari tonico-clonici in tutto il corpo. Con questa localizzazione, si osserva una serie di crisi di breve durata, a volte con transizione a stato epilettico generalizzato e/o stato epilettico. Possono iniziare non solo durante la veglia diurna, ma anche durante il sonno notturno. L'epilessia frontale criptogenetica, in fase di sviluppo, causa disturbi mentali (pensiero violento, derealizzazione) e compromette il sistema nervoso autonomo.
Crisi sensoriali (sensazione di aria calda che si muove sulla pelle, tocchi leggeri) combinate con spasmi convulsivi di parti del corpo, disturbi del linguaggio e della motricità, atonia, accompagnati da incontinenza urinaria.
La localizzazione del focus epilettico nella regione orbito-frontale si manifesta con allucinazioni olfattive, ipersalivazione, disturbi epigastrici, nonché disturbi del linguaggio, tosse ed edema laringeo.
Se l'iperattività elettrica si estende a cascata a tutte le aree cerebrali, si sviluppa una crisi convulsiva generalizzata. In questo caso, al paziente viene diagnosticata un'epilessia generalizzata criptogenetica. In questo caso, le crisi convulsive sono caratterizzate da intensità, perdita di coscienza e si concludono con un sonno prolungato. Al risveglio, i pazienti lamentano mal di testa, disturbi visivi, affaticamento e senso di vuoto.
Esiste anche un tipo di epilessia combinato (quando si verificano sia crisi focali che generalizzate) e sconosciuto.
L'epilessia criptogenetica negli adulti è considerata, e non senza ragione, secondaria a un fattore eziologico non specificato. È caratterizzata da crisi improvvise. Al di là dei sintomi clinici, gli epilettici presentano una psiche instabile, un temperamento esplosivo e una tendenza all'aggressività. La malattia di solito esordisce con manifestazioni di qualche forma focale. Con il progredire della malattia, le lesioni si diffondono ad altre parti del cervello; lo stadio avanzato è caratterizzato da degrado personale e marcate deviazioni mentali, e il paziente sviluppa disadattamento sociale.
La malattia ha un decorso progressivo e i sintomi clinici dell'epilessia cambiano a seconda dello stadio di sviluppo dell'epilessia (grado di prevalenza del focus epilettico).
Complicazioni e conseguenze
Anche nei casi lievi di epilessia focale con crisi isolate e rare, le fibre nervose risultano danneggiate. La malattia ha un decorso progressivo, con una crisi che aumenta la probabilità di una successiva e l'area del danno cerebrale che si espande.
Parossismi frequenti generalizzati hanno un effetto distruttivo sul tessuto cerebrale e possono evolvere in stato epilettico con un'alta probabilità di esito fatale. Esiste anche il rischio di edema cerebrale.
Le complicazioni e le conseguenze dipendono dal grado di danno alle strutture cerebrali, dalla gravità e dalla frequenza delle crisi, dalle malattie concomitanti, dalla presenza di cattive abitudini, dall'età, dall'adeguatezza delle tattiche terapeutiche e delle misure riabilitative scelte e dall'atteggiamento responsabile del paziente stesso nei confronti del trattamento.
A qualsiasi età, le cadute possono causare lesioni di varia gravità. L'ipersalivazione e la tendenza a conati di vomito durante una crisi convulsiva aumentano il rischio che sostanze liquide penetrino nell'apparato respiratorio e sviluppino polmonite ab ingestis.
Durante l'infanzia, lo sviluppo mentale e fisico è instabile. Le capacità cognitive spesso ne risentono.
Lo stato psico-emotivo è instabile: i bambini sono irritabili, capricciosi, spesso aggressivi o apatici, mancano di autocontrollo e si adattano male al gruppo.
Negli adulti, questi rischi sono aggravati da lesioni durante lo svolgimento di lavori che richiedono maggiore attenzione. Durante le crisi convulsive, la lingua o la guancia vengono morse.
Gli epilettici hanno un rischio maggiore di sviluppare depressione, disturbi mentali e disadattamento sociale. Le persone che soffrono di epilessia hanno difficoltà a svolgere attività fisica e a scegliere la professione.
Diagnostica epilessia criptogenetica
Nella diagnosi dell'epilessia si utilizzano molti metodi diversi per aiutare a differenziare questa malattia da altre patologie neurologiche.
Innanzitutto, il medico deve ascoltare i reclami del paziente o dei suoi genitori, se si tratta di un bambino. Viene compilata un'anamnesi della malattia: dettagli della manifestazione, specificità del decorso (frequenza delle crisi, svenimenti, natura delle convulsioni e altre sfumature), durata della malattia, presenza di patologie simili nei familiari del paziente. Questa indagine permette di formulare ipotesi sul tipo di epilessia e sulla localizzazione del focolaio epilettico.
Gli esami del sangue e delle urine vengono prescritti per valutare le condizioni generali dell'organismo, la presenza di fattori quali infezioni, intossicazioni, disturbi biochimici e per determinare la presenza di mutazioni genetiche nel paziente.
I test neuropsicologici vengono eseguiti per valutare le capacità cognitive e lo stato emotivo. Il monitoraggio periodico consente di valutare l'impatto della malattia sul sistema nervoso e sulla psiche, e contribuisce anche a determinare il tipo di epilessia.
Si tratta però innanzitutto di una diagnostica strumentale, grazie alla quale è possibile valutare l'intensità dell'attività elettrica delle regioni cerebrali (elettroencefalografia), la presenza di malformazioni vascolari, neoplasie, disturbi metabolici, ecc. nelle sue regioni.
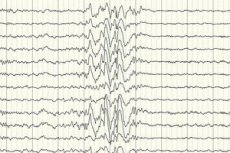
L'elettroencefalografia (EEG) è il principale metodo diagnostico, poiché mostra deviazioni dalla norma nell'intensità delle onde cerebrali anche al di fuori di un attacco: una maggiore predisposizione alle crisi di alcune aree o dell'intero cervello. Il pattern EEG dell'epilessia parziale criptogenetica è caratterizzato da un'attività a punta-onda o a onda lenta sostenuta in alcune aree del cervello. Utilizzando questo studio, il tipo di epilessia può essere determinato in base alla specificità dell'elettroencefalogramma. Ad esempio, la sindrome di West è caratterizzata da onde lente aritmiche irregolari e praticamente non sincronizzate con ampiezza e scariche a punta anormalmente elevate. Nella maggior parte dei casi di sindrome di Lennox-Gastaut, l'elettroencefalogramma durante la veglia rivela un'attività a punta-onda lenta generalizzata irregolare con una frequenza di 1,5-2,5 Hz, spesso con asimmetria di ampiezza. Durante il riposo notturno, questa sindrome è caratterizzata dalla registrazione di scariche ritmiche rapide con una frequenza di circa 10 Hz.
Nel caso dell'epilessia criptogenetica, questo è l'unico modo per confermarne la presenza. Sebbene vi siano casi in cui, anche subito dopo una crisi, l'EEG non registra cambiamenti nella forma delle onde cerebrali. Questo potrebbe essere un segno che si verificano alterazioni dell'attività elettrica nelle strutture profonde del cervello. Alterazioni dell'EEG possono essere presenti anche in pazienti senza epilessia.
Vengono necessariamente utilizzati metodi moderni di neurovisualizzazione: computerizzata, a risonanza magnetica, tomografia a emissione di positroni. Questa diagnostica strumentale consente di valutare i cambiamenti nella struttura della sostanza cerebrale dovuti a lesioni, anomalie congenite, malattie, intossicazioni, nonché di individuare neoplasie, ecc. La tomografia a emissione di positroni, nota anche come risonanza magnetica funzionale, aiuta a identificare non solo disturbi strutturali, ma anche funzionali.
Focolai più profondi di attività elettrica anomala possono essere rilevati mediante la tomografia computerizzata a emissione di fotone singolo, mentre la spettroscopia a risonanza può rilevare disturbi nei processi biochimici nel tessuto cerebrale.
Un metodo diagnostico sperimentale e poco diffuso è la magnetoencefalografia, che registra le onde magnetiche emesse dai neuroni nel cervello. Permette di studiare le strutture più profonde del cervello, inaccessibili all'elettroencefalografia.
Diagnosi differenziale
La diagnosi differenziale viene effettuata dopo aver condotto gli studi più approfonditi. La diagnosi di epilessia criptogenetica viene formulata escludendo altri tipi e cause di crisi epilettiche identificati durante il processo diagnostico, nonché la predisposizione ereditaria.
Non tutte le istituzioni mediche hanno lo stesso potenziale diagnostico, pertanto una diagnosi di questo tipo richiede ulteriori ricerche diagnostiche a un livello superiore.
Trattamento epilessia criptogenetica
Non esiste un metodo unico per curare l'epilessia; tuttavia, sono stati sviluppati standard chiari che vengono seguiti per migliorare la qualità del trattamento e la vita dei pazienti.
Prevenzione
Poiché le cause di questo particolare tipo di epilessia non sono state ancora accertate, le misure preventive hanno un'attenzione generale. Uno stile di vita sano - senza cattive abitudini, una buona alimentazione e l'attività fisica - rafforzano il sistema immunitario e prevengono lo sviluppo di infezioni.
Prestare molta attenzione alla propria salute, effettuare controlli e curare tempestivamente malattie e lesioni aumenta anche la probabilità di evitare questa patologia.
Previsione
L'epilessia criptogenetica si manifesta a qualsiasi età e non presenta un complesso sintomatologico specifico, ma si manifesta in modo molto vario: sono possibili diversi tipi di crisi e sindromi. Ad oggi, non esiste un metodo univoco per la cura completa dell'epilessia, ma il trattamento antiepilettico è efficace nel 60-80% dei casi di tutti i tipi di malattie.
In media, la malattia dura 10 anni, dopodiché le crisi possono interrompersi. Tuttavia, dal 20 al 40% dei pazienti soffre di epilessia per tutta la vita. Circa un terzo di tutti i pazienti con qualsiasi tipo di epilessia muore per cause ad essa associate.
Ad esempio, le forme criptogenetiche della sindrome di West hanno una prognosi sfavorevole. Nella maggior parte dei casi, si sviluppano nella sindrome di Lennox-Gastaut, le cui forme lievi sono suscettibili al controllo farmacologico, mentre le forme generalizzate con crisi epilettiche frequenti e gravi possono persistere per tutta la vita ed essere accompagnate da grave deterioramento intellettivo.
In generale, la prognosi dipende molto dal momento di inizio del trattamento: quando questo viene iniziato nelle fasi iniziali, la prognosi è più favorevole.
L'epilessia può causare disabilità permanente. Se una persona sviluppa un disturbo persistente della salute a causa della malattia, che porta a una limitazione delle attività quotidiane, questo viene accertato tramite una visita medica e sociale. Viene inoltre presa una decisione sull'assegnazione a un gruppo specifico di disabilità. È consigliabile contattare prima il proprio medico curante per questo problema, che presenterà il paziente alla commissione.


 [
[