Esperto medico dell'articolo
Nuove pubblicazioni
Fibroelastosi
Ultima recensione: 05.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
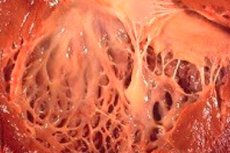
In medicina, il termine "fibroelastosi" si riferisce alle alterazioni del tessuto connettivo corporeo che ricopre la superficie degli organi interni e dei vasi sanguigni, causate da un'interruzione della crescita delle fibre elastiche. Allo stesso tempo, si osserva un ispessimento delle pareti degli organi e delle loro strutture, che inevitabilmente influisce sul funzionamento dei sistemi vitali del corpo, in particolare quello cardiovascolare e respiratorio. Ciò comporta a sua volta un peggioramento del benessere del paziente, soprattutto durante lo sforzo fisico, influendo sulla qualità e sulla durata della vita.
Epidemiologia
In generale, le malattie accompagnate da alterazioni del tessuto connettivo, con conseguente ispessimento delle membrane e delle pareti degli organi interni, possono essere suddivise in due gruppi: fibroelastosi cardiaca e fibroelastosi polmonare. La patologia cardiaca può essere sia congenita che acquisita; nella forma polmonare della malattia, si parla di patologia acquisita.
La fibroelastosi polmonare inizia a svilupparsi nella mezza età (intorno ai 55-57 anni), sebbene nella metà dei casi l'origine della malattia debba essere ricercata nell'infanzia. È caratteristico un periodo di "leggera" in cui i sintomi della malattia sono assenti. Allo stesso tempo, la malattia non ha preferenze di genere e può colpire in egual misura sia donne che uomini. Questa patologia piuttosto rara è caratterizzata da alterazioni nei tessuti della pleura e del parenchima (cellule funzionali) del polmone, principalmente nel lobo superiore del polmone. Poiché l'eziologia e la patogenesi della malattia rimangono poco chiare, la malattia è classificata come patologia idiopatica. Secondo la terminologia medica, è chiamata "fibroelastosi pleuroparenchimatosa". [ 1 ]
La fibroelastosi cardiaca è il termine generico per indicare una patologia delle membrane cardiache, caratterizzata dal loro ispessimento e dalla ridotta funzionalità. Le forme congenite della patologia sono caratterizzate da un ispessimento diffuso (espanso) della membrana interna del cuore. Si tratta di un sottile tessuto connettivo che riveste la cavità cardiaca (le sue sezioni) e ne forma le valvole.
Nei pazienti adulti viene solitamente diagnosticata una forma focale della malattia, quando la superficie interna del cuore appare ricoperta da zone di tessuto più resistente e spesso (possono includere non solo fibre ipertrofiche, ma anche masse trombotiche).
Nella metà dei casi di fibroelastosi cardiaca, non solo la parete dell'organo si ispessisce, ma anche le valvole (la mitrale bicuspide tra l'atrio e il ventricolo omonimo, la tricuspide aortica tra il ventricolo sinistro e l'aorta, la polmonare tra il ventricolo destro e l'arteria polmonare). Questo a sua volta può compromettere il funzionamento delle valvole e causare il restringimento dell'orifizio arterioso, che è già piccolo rispetto alle altre cavità del cuore.
Nella terminologia medica, la fibroelastosi endocardica è chiamata fibroelastosi endocardica (fibroelastosi prenatale, sclerosi endocardica, endocardite fetale, ecc.). Ma molto spesso anche lo strato muscolare medio della membrana cardiaca può essere coinvolto nel processo. [ 2 ]
Anomalie nella struttura del miocardio (lo strato muscolare del cuore, costituito da cardiomiociti), mutazioni genetiche e gravi processi infettivi possono causare una forma comune di fibroelastosi, in cui non solo l'endocardio, ma anche il miocardio stesso sono coinvolti nel processo. Solitamente, i processi displastici dell'endocardio, causati da varie cause, si verificano al margine di contatto con la membrana muscolare, compromettendo la contrattilità di questo strato. In alcuni casi, si verifica persino la crescita dello strato interno nel miocardio, con sostituzione dei cardiomiociti con fibroblasti e fibre, che compromette la conduttività degli impulsi nervosi e il ritmo cardiaco.
La compressione dei vasi sanguigni nello spessore della membrana cardiaca da parte del miocardio ispessito interrompe la nutrizione del miocardio (ischemia miocardica), che a sua volta può portare alla necrosi dei tessuti del muscolo cardiaco.
La fibroelastosi endocardica con danno al miocardio del cuore è detta fibroelastosi subendocardica o endomiocardica.
Secondo le statistiche, nella maggior parte dei casi di questa rara malattia (solo lo 0,007% del numero totale di neonati) viene diagnosticata la fibroelastosi del ventricolo sinistro del cuore, anche se in alcuni casi il processo si diffonde anche al ventricolo destro e agli atri, comprese le valvole che li separano.
La fibroelastosi cardiaca è spesso accompagnata da danni ai grandi vasi coronarici, anch'essi ricoperti di tessuto connettivo. In età adulta, si manifesta spesso in concomitanza con una progressiva aterosclerosi vascolare.
La malattia è più frequente nei paesi tropicali africani, tra le popolazioni con un basso tenore di vita, favorito da una cattiva alimentazione, da infezioni frequenti e dal consumo di determinati alimenti e piante come alimento.
L'ispessimento endocardico si osserva anche nell'ultimo stadio dell'endocardite fibroplastica di Löffler, che colpisce principalmente uomini di mezza età. La patogenesi di questa malattia è anche associata ad agenti infettivi che causano lo sviluppo di una grave eosinofilia, più tipica delle infezioni parassitarie interne. In questo caso, i tessuti dell'organismo (principalmente il muscolo cardiaco e il cervello) iniziano a presentare una carenza di ossigeno (ipossia). Nonostante la somiglianza dei sintomi della fibroelastosi cardiaca e dell'endocardite fibrosa di Löffler, i medici le considerano malattie completamente diverse.
Le cause fibroelastosi
La fibroelastosi si riferisce ad alterazioni del tessuto connettivo negli organi vitali: cuore e polmoni, che si accompagnano a un'alterazione della funzionalità degli organi e si riflettono sull'aspetto e sulle condizioni del paziente. I medici sono a conoscenza di questa malattia da decenni. La fibroelastosi del rivestimento interno del cuore (endocardio) è stata descritta già all'inizio del XVIII secolo e alterazioni simili nei polmoni hanno iniziato a essere discusse due secoli e mezzo dopo. Tuttavia, i medici non hanno ancora raggiunto un accordo definitivo sulle cause della proliferazione patologica del tessuto connettivo.
Non è ancora chiaro cosa causi esattamente l'interruzione della crescita e dello sviluppo delle fibre connettive. Tuttavia, gli scienziati hanno identificato alcuni fattori di rischio per tali alterazioni, considerandoli possibili (ma non definitive) cause della malattia.
Pertanto, nella patogenesi della fibroelastosi polmonare, considerata una malattia che colpisce le persone mature, un ruolo particolare è attribuito alle lesioni infettive ricorrenti dell'organo, presenti in metà dei pazienti. Le infezioni provocano l'infiammazione del tessuto polmonare e della pleura, e un'infiammazione a lungo termine predispone alla loro trasformazione fibrosa.
Alcuni pazienti presentano una storia familiare di fibroelastosi, suggerendo una predisposizione ereditaria. Nei loro organismi sono stati riscontrati autoanticorpi aspecifici, che provocano processi infiammatori a lungo termine di eziologia incerta.
Si ritiene che le alterazioni fibrose del tessuto polmonare possano essere causate dalla malattia da reflusso gastroesofageo. Sebbene questa correlazione sia molto probabilmente indiretta, si ritiene inoltre che il rischio di fibroelastosi sia maggiore nei soggetti affetti da malattie cardiovascolari o trombosi polmonare.
La fibroelastosi polmonare in età giovanile e adolescenziale può manifestarsi durante la gravidanza. Di solito la malattia rimane latente per circa 10 anni o più, ma può manifestarsi prima, probabilmente a causa del maggiore carico sul corpo della futura mamma e dei cambiamenti ormonali, sebbene non vi sia ancora una spiegazione esatta. Ciononostante, un quadro simile dello sviluppo della malattia è stato osservato nel 30% delle pazienti esaminate in età riproduttiva.
La gravidanza di per sé non può causare la malattia, ma può accelerarne lo sviluppo, il che è molto triste, perché il tasso di mortalità della malattia è molto alto e l'aspettativa di vita con la fibroelastosi è breve.
Nella maggior parte dei casi, la fibroelastosi cardiaca è attribuibile a malattie infantili. La patologia congenita viene rilevata nel periodo prenatale in un feto di 4-7 mesi, ma la diagnosi può essere confermata solo dopo la nascita del bambino. Diversi possibili fattori negativi sono considerati nella patogenesi di questa forma di malattia: malattie infettive e infiammatorie materne trasmesse al feto, anomalie nello sviluppo delle membrane cardiache, alterato apporto di sangue al tessuto cardiaco, mutazioni genetiche e carenza di ossigeno.
Si ritiene che, tra le infezioni, i virus contribuiscano maggiormente allo sviluppo della fibroelastosi cardiaca, poiché si annidano nelle cellule dell'organismo, le distruggono e alterano le proprietà dei tessuti. Il sistema immunitario non ancora formato del feto non può fornire protezione da questi patogeni, a differenza dell'immunità della futura mamma. Quest'ultima potrebbe non subire le conseguenze di un'infezione virale, mentre nel feto un'infezione intrauterina può provocare la comparsa di varie anomalie.
Alcuni scienziati ritengono che il ruolo decisivo nella patogenesi della forma infettiva di fibroelastosi sia svolto da un'infezione che colpisce il feto fino ai 7 mesi di età. Successivamente, può causare solo malattie infiammatorie cardiache (miocardite, endocardite).
Le anomalie nello sviluppo delle membrane e delle valvole del cuore possono essere provocate sia dal processo infiammatorio sia da reazioni autoimmuni inadeguate, in seguito alle quali le cellule del sistema immunitario iniziano ad attaccare le cellule del corpo stesso.
Le mutazioni genetiche causano uno sviluppo anomalo del tessuto connettivo, perché i geni contengono informazioni sulla struttura e sul comportamento delle strutture proteiche (in particolare, delle proteine del collagene e dell'elastina).
L'ipossia e l'ischemia del tessuto cardiaco possono essere conseguenza di uno sviluppo cardiaco anomalo. In questo caso, si parla di fibroelastosi secondaria, provocata da cardiopatie congenite (CHD). Queste includono anomalie che causano ostruzione (pervietà ridotta del cuore e dei suoi vasi):
- stenosi o restringimento dell'aorta in prossimità della valvola,
- coartazione o restringimento segmentale dell'aorta alla giunzione del suo arco e del tratto discendente,
- atresia o assenza di un'apertura naturale nell'aorta,
- sottosviluppo del tessuto cardiaco (più spesso del ventricolo sinistro, meno spesso del ventricolo destro e degli atri), che compromette la funzione di pompaggio del cuore.
C'è chi sostiene che la tossicosi durante la gravidanza possa anche fungere da fattore predisponente per la fibroelastosi nel feto.
Nel periodo postnatale, lo sviluppo della fibroelastosi cardiaca può essere facilitato da malattie infettive e infiammatorie delle membrane degli organi, disturbi emodinamici conseguenti a lesioni, tromboembolia vascolare, emorragia miocardica, disturbi metabolici (aumento della formazione di fibrina, disturbi del metabolismo proteico e del ferro: amiloidosi, emocromatosi). Le stesse cause causano lo sviluppo della malattia negli adulti.
Patogenesi
Il tessuto connettivo è un tessuto speciale del corpo umano che fa parte di quasi tutti gli organi, ma non partecipa attivamente alle loro funzioni. Al tessuto connettivo sono attribuite funzioni di supporto e protezione. Formando una sorta di scheletro (struttura, stroma) e delimitando le cellule funzionali dell'organo, ne garantisce la forma e le dimensioni finali. Avendo una resistenza adeguata, il tessuto connettivo protegge anche le cellule dell'organo da distruzione e lesioni, impedisce la penetrazione di agenti patogeni e, con l'aiuto di speciali cellule macrofagiche, assorbe le strutture obsolete: cellule tissutali morte, proteine estranee, componenti del sangue di scarto, ecc.
Questo tessuto può essere definito ausiliario, poiché non contiene elementi cellulari che garantiscano la funzionalità di uno o dell'altro organo. Ciononostante, il suo ruolo nella vita del corpo è piuttosto ampio. Facendo parte delle membrane dei vasi sanguigni, il tessuto connettivo garantisce la sicurezza e la funzionalità di queste strutture, grazie alle quali vengono garantiti la nutrizione e la respirazione (trofismo) dei tessuti circostanti dell'ambiente interno del corpo.
Esistono diversi tipi di tessuto connettivo. La membrana che ricopre gli organi interni è chiamata tessuto connettivo lasso. Si tratta di una sostanza semiliquida e incolore contenente fibre di collagene ondulate e fibre di elastina dritte, tra le quali sono distribuiti casualmente vari tipi di cellule. Alcune di queste cellule (fibroblasti) sono responsabili della formazione di strutture fibrose, altre (endoteliociti e mastociti) formano una matrice traslucida di tessuto connettivo e producono sostanze specifiche (eparina, istamina), altre ancora (macrofagi) provvedono alla fagocitosi, ecc.
Il secondo tipo di tessuto fibroso è il tessuto connettivo denso, che non contiene un gran numero di cellule singole, e che a sua volta si divide in bianco e giallo. Il tessuto bianco è costituito da fibre di collagene strettamente compresse (legamenti, tendini, periostio), mentre il tessuto giallo è costituito da fibre di elastina intrecciate in modo caotico con inclusioni di fibroblasti (parte di legamenti, membrane dei vasi sanguigni, polmoni).
I tessuti connettivi includono anche: sangue, grasso, tessuto osseo e cartilagineo, ma non ci interessano ancora, poiché, parlando di fibroelastosi, intendiamo alterazioni nelle strutture fibrose. Le fibre elastiche e resilienti sono presenti solo nei tessuti connettivi lassi e densi.
La sintesi dei fibroblasti e la formazione di fibre di tessuto connettivo da essi derivanti sono regolate a livello cerebrale. Ciò garantisce la costanza delle sue caratteristiche (resistenza, elasticità, spessore). Se, per ragioni patologiche, la sintesi e lo sviluppo del tessuto ausiliario vengono interrotti (il numero di fibroblasti aumenta, il loro "comportamento" cambia), si verifica una proliferazione di fibre di collagene resistenti o un cambiamento nella crescita di quelle elastiche (rimangono corte, si attorcigliano), che porta a un'alterazione delle proprietà della membrana dell'organo e di alcune strutture interne ricoperte di tessuto connettivo. Queste acquisiscono uno spessore maggiore del necessario, diventano più dense, più forti e meno elastiche, assomigliando al tessuto fibroso di legamenti e tendini, il cui allungamento richiede un notevole sforzo.
Tale tessuto non si allunga bene, limitando i movimenti dell'organo (movimenti ritmici automatici del cuore e dei vasi sanguigni, cambiamenti nelle dimensioni dei polmoni durante l'inspirazione e l'espirazione), da cui deriva l'interruzione dell'afflusso di sangue e degli organi respiratori, con conseguente carenza di ossigeno.
Il fatto è che l'afflusso di sangue al corpo avviene grazie al cuore, che funziona come una pompa, e a due circoli circolatori. La circolazione polmonare è responsabile dell'afflusso di sangue e dello scambio di gas nei polmoni, da dove l'ossigeno viene trasportato al cuore attraverso il flusso sanguigno, e da lì alla circolazione sistemica e distribuito in tutto il corpo, fornendo la respirazione a organi e tessuti.
La membrana elastica, limitando la contrazione del muscolo cardiaco, riduce la funzionalità del cuore, che non pompa più attivamente il sangue e, di conseguenza, l'ossigeno. Con la fibroelastosi polmonare, la loro ventilazione (ossigenazione) è compromessa, ed è evidente che meno ossigeno inizia ad entrare nel sangue, il che, anche con una normale funzione cardiaca, contribuirà alla carenza di ossigeno (ipossia) di tessuti e organi. [ 3 ]
Sintomi fibroelastosi
La fibroelastosi cardiaca e polmonare sono due tipi di malattia caratterizzati da un disturbo della sintesi di fibre nel tessuto connettivo. Hanno localizzazioni diverse, ma entrambe sono potenzialmente letali, poiché associate a insufficienza cardiaca e respiratoria progressiva o grave.
La fibroelastosi polmonare è una rara forma di malattia interstiziale di questo importante organo dell'apparato respiratorio. Tra queste, rientrano patologie croniche del parenchima polmonare con danni alle pareti alveolari (infiammazione, alterazione della loro struttura e struttura), al rivestimento interno dei capillari polmonari, ecc. La fibroelastosi è spesso considerata una forma rara e specifica di polmonite progressiva con tendenza ad alterazioni fibrose nei tessuti del polmone e della pleura.
È quasi impossibile individuare la malattia all'inizio, poiché potrebbe non manifestarsi per circa 10 anni. Questo periodo è chiamato "intervallo di guarigione". L'insorgenza di alterazioni patologiche che non influenzano ancora il volume polmonare e lo scambio gassoso può essere rilevata casualmente, durante un esame approfondito dei polmoni in relazione ad altre patologie dell'apparato respiratorio o a lesioni.
La malattia è caratterizzata da una lenta progressione dei sintomi, per cui le prime manifestazioni possono essere significativamente ritardate rispetto all'esordio. I sintomi si intensificano gradualmente.
I primi segni della malattia a cui prestare attenzione sono la tosse e la crescente mancanza di respiro. Tali sintomi sono spesso conseguenza di una precedente malattia respiratoria, quindi possono essere associati a un raffreddore e alle sue conseguenze per lungo tempo. La mancanza di respiro è spesso percepita come un disturbo cardiaco o alterazioni legate all'età. Dopotutto, la malattia viene diagnosticata nelle persone che si avvicinano alla vecchiaia.
Sia i pazienti che i medici che li visitano possono commettere errori, il che porta a una diagnosi tardiva di una malattia pericolosa. Vale la pena prestare attenzione alla tosse, che è improduttiva nella fibroelastosi, ma non è stimolata da mucolitici ed espettoranti, ma viene bloccata dagli antitussivi. Una tosse prolungata di questa natura è un sintomo caratteristico della fibroelastosi polmonare.
La dispnea è causata da una progressiva insufficienza respiratoria dovuta all'ispessimento delle pareti alveolari e della pleura, una riduzione del volume e del numero delle cavità alveolari nel polmone (il parenchima dell'organo è visibile alle radiografie come un nido d'ape). Il sintomo si intensifica sotto l'effetto dello sforzo fisico, dapprima significativo, poi anche lieve. Con il progredire della malattia, la malattia peggiora, causando disabilità e morte del paziente.
La progressione della fibroelastosi è accompagnata da un peggioramento delle condizioni generali: l'ipossia provoca debolezza e vertigini, il peso corporeo diminuisce (si sviluppa anoressia), le falangi ungueali assumono la forma di bacchette di tamburo, la pelle diventa pallida e assume un aspetto malaticcio.
Metà dei pazienti sviluppa sintomi aspecifici come difficoltà respiratorie e dolore toracico, caratteristici dello pneumotorace (accumulo di gas nella cavità pleurica). Questa anomalia può verificarsi anche a seguito di lesioni, malattie polmonari primarie e secondarie, o trattamento inadeguato, e quindi non può essere diagnosticata.
La fibroelastosi cardiaca, così come la patologia da crescita di tessuto connettivo nei polmoni, è caratterizzata da: pallore cutaneo, perdita di peso, debolezza, spesso parossistica, respiro corto. Si può anche osservare una temperatura subfebbrile persistente senza segni di raffreddore o infezione.
Molti pazienti riscontrano alterazioni nelle dimensioni del fegato. Le dimensioni aumentano senza sintomi di disfunzione. È possibile anche gonfiore di gambe, viso, braccia e regione sacrale.
Una manifestazione caratteristica della malattia è considerata l'insufficienza circolatoria progressiva associata a disturbi cardiaci. In questo caso, vengono diagnosticati tachicardia (aumento della frequenza cardiaca, spesso associata ad aritmia), dispnea (anche in assenza di attività fisica) e cianosi tissutale (colorazione bluastra causata dall'accumulo di carbossiemoglobina nel sangue, ovvero un composto di emoglobina con anidride carbonica a causa dell'interruzione del flusso sanguigno e, di conseguenza, dello scambio gassoso).
In questo caso, i sintomi possono comparire subito dopo la nascita di un bambino affetto da questa patologia, oppure nel corso del tempo. Quando sono colpiti bambini più grandi e adulti, i segni di grave insufficienza cardiaca si manifestano solitamente sullo sfondo di un'infezione respiratoria, che funge da fattore scatenante. [ 4 ]
Fibroelastosi nei bambini
Se la fibroelastosi polmonare è una malattia degli adulti, che spesso si manifesta nell'infanzia, ma che non si manifesta per lungo tempo, allora una patologia simile dell'endocardio del cuore si manifesta spesso anche prima della nascita del bambino e ne influenza la vita fin dai primi istanti della nascita. Questa patologia rara ma grave è la causa dello sviluppo di un'insufficienza cardiaca difficile da correggere nei neonati, molti dei quali muoiono entro 2 anni. [ 5 ]
La fibroelastosi endocardica nei neonati è nella maggior parte dei casi il risultato di processi patologici che si verificano nel corpo del bambino durante l'età prenatale. Infezioni contratte dalla madre, mutazioni genetiche, anomalie nello sviluppo del sistema cardiovascolare, malattie metaboliche ereditarie: tutto ciò, secondo gli scienziati, può portare ad alterazioni del tessuto connettivo delle membrane cardiache. Soprattutto se un feto di 4-7 mesi è esposto a due o più fattori contemporaneamente.
Ad esempio, una combinazione di anomalie nello sviluppo del cuore e dei vasi coronarici (stenosi, atresia, coartazione dell'aorta, sviluppo anomalo delle cellule miocardiche, debolezza endocardica, ecc.), che contribuiscono all'ischemia tissutale, combinata con un processo infiammatorio dovuto a infezione, lascia il bambino praticamente senza alcuna possibilità di sopravvivenza. Mentre i difetti dello sviluppo degli organi possono ancora essere corretti tempestivamente, la fibroelastosi progressiva può solo essere rallentata, ma non curata.
Di solito, la fibroelastosi cardiaca nel feto viene rilevata già durante la gravidanza durante la diagnostica ecografica nel secondo o terzo trimestre. L'ecografia e l'ecocardiografia tra la 20a e la 38a settimana hanno mostrato iperecogenicità, che indica ispessimento e compattazione dell'endocardio (di solito diffuso, meno spesso focale), un cambiamento nelle dimensioni e nella forma del cuore (l'organo è ingrandito e assume la forma di una palla o di un proiettile, le strutture interne vengono gradualmente levigate). [ 6 ]
Nel 30-35% dei casi, la fibroelastosi è stata rilevata prima della 26a settimana di gravidanza, nel 65-70% nel periodo successivo. In oltre l'80% dei neonati, la fibroelastosi è associata a cardiopatie ostruttive, ovvero è secondaria, nonostante la sua diagnosi sia in fase precoce. L'iperplasia ventricolare sinistra è stata rilevata nella metà dei bambini affetti, il che spiega l'elevata prevalenza di fibroelastosi in questa particolare struttura cardiaca. Le patologie dell'aorta e della sua valvola, riscontrate in un terzo dei bambini con proliferazione endocardica, portano anche a un aumento (dilatazione) della camera ventricolare sinistra e a una compromissione della sua funzionalità.
In caso di fibroelastosi cardiaca confermata strumentalmente, i medici raccomandano l'interruzione di gravidanza. In quasi tutti i bambini nati da madri che hanno rifiutato l'aborto farmacologico, i segni della malattia sono stati confermati. I sintomi di insufficienza cardiaca, caratteristici della fibroelastosi, compaiono entro un anno (raramente nel 2°-3° anno di vita). Nei bambini con una forma combinata della malattia, i segni di insufficienza cardiaca vengono rilevati fin dai primi giorni di vita.
Le forme congenite di fibroelastosi primaria e combinata nei bambini hanno spesso un decorso rapido con lo sviluppo di grave insufficienza cardiaca. Scarsa attività, letargia del bambino, rifiuto dell'allattamento al seno a causa di rapido affaticamento, scarso appetito e sudorazione eccessiva indicano problemi di salute. Tutto ciò porta al fatto che il bambino non aumenta di peso in modo adeguato. La pelle del bambino è dolorosamente pallida, in alcuni casi con una tinta bluastra, più spesso a livello del triangolo naso-labiale.
Ci sono segni di scarsa immunità, quindi questi bambini contraggono spesso e rapidamente infezioni respiratorie, complicando la situazione. A volte, nei primi giorni e mesi di vita, il bambino non mostra disturbi circolatori, ma infezioni frequenti e malattie polmonari diventano un fattore scatenante per lo sviluppo di insufficienza cardiaca congestizia.
Ulteriori esami clinici su neonati e bambini piccoli con sospetta fibroelastosi o con diagnosi precedente hanno evidenziato ipotensione, aumento delle dimensioni del cuore (cardiomegalia), toni ovattati all'auscultazione cardiaca, talvolta soffio sistolico caratteristico dell'insufficienza mitralica, tachicardia e dispnea. L'auscultazione polmonare evidenzia la presenza di respiro sibilante, indicativo di congestione.
Il danno endocardico al ventricolo sinistro porta spesso all'indebolimento dello strato muscolare del cuore (miocardio). Il ritmo cardiaco normale è costituito da due toni che si alternano ritmicamente. In caso di fibroelastosi, può comparire un terzo (e talvolta un quarto) tono. Questo ritmo patologico è chiaramente udibile e ricorda il suono di un'andatura a tre tempi di un cavallo (galoppo), motivo per cui viene chiamato ritmo di galoppo.
Un altro sintomo di fibroelastosi nei bambini piccoli è la comparsa di un gibbo cardiaco. Il fatto è che le costole del bambino nel primo periodo postnatale rimangono non ossificate e sono rappresentate da tessuto cartilagineo. L'aumento delle dimensioni del cuore fa sì che questo inizi a premere sulle costole "morbide", che a loro volta si piegano e assumono una forma permanentemente curva in avanti (gibbo cardiaco). Nella fibroelastosi negli adulti, il gibbo cardiaco non si forma a causa della forza e della rigidità del tessuto osseo delle costole, anche in caso di aumento di volume di tutte le strutture cardiache.
La formazione di una gobba cardiaca di per sé indica solo una cardiopatia congenita, senza specificarne la natura. Ma in ogni caso, è associata a un aumento delle dimensioni del cuore e dei suoi ventricoli.
La sindrome da edema nella fibroelastosi nei bambini viene raramente diagnosticata, ma molti bambini presentano un fegato ingrossato, che inizia a sporgere in media di 3 cm da sotto il bordo dell'arco costale.
Se la fibroelastosi è acquisita (ad esempio, come conseguenza di malattie infiammatorie delle membrane cardiache), il quadro clinico è spesso a lenta progressione. Per un certo periodo, i sintomi possono essere completamente assenti, poi compaiono lievi segni di disfunzione cardiaca sotto forma di dispnea durante lo sforzo fisico, aumento della frequenza cardiaca, rapido affaticamento e scarsa resistenza fisica. Poco dopo, il fegato inizia ad ingrossarsi, compaiono edema e vertigini.
Tutti i sintomi della fibroelastosi acquisita sono aspecifici, il che complica la diagnosi della malattia, paragonandola a quella di cardiomiopatia, epatopatia e nefropatia. La malattia viene spesso diagnosticata in fase di grave insufficienza cardiaca, il che influisce negativamente sull'esito del trattamento.
Complicazioni e conseguenze
Va detto che la fibroelastosi cardiaca e polmonare è una patologia grave, il cui decorso dipende da diverse circostanze. Le cardiopatie congenite complicano notevolmente la situazione, e possono essere eliminate chirurgicamente in età precoce, ma allo stesso tempo permane un rischio di mortalità piuttosto elevato (circa il 10%).
Si ritiene che quanto prima si sviluppa la malattia, tanto più gravi saranno le sue conseguenze. Ciò è confermato dal fatto che la fibroelastosi congenita nella maggior parte dei casi ha un decorso fulminante o acuto con rapida progressione verso l'insufficienza cardiaca. Lo sviluppo di insufficienza cardiaca acuta in un bambino di età inferiore ai 6 mesi è considerato un segno prognostico negativo.
Tuttavia, il trattamento non garantisce il completo ripristino della funzione cardiaca, ma rallenta solo la progressione dei sintomi dell'insufficienza cardiaca. D'altra parte, l'assenza di tale trattamento di supporto porta alla morte entro i primi due anni di vita del bambino.
Se l'insufficienza cardiaca viene diagnosticata nei primi giorni e mesi di vita di un neonato, molto probabilmente il bambino non sopravviverà nemmeno per una settimana. La risposta al trattamento varia da bambino a bambino. In assenza di un effetto terapeutico, non c'è praticamente alcuna speranza. Ma con l'assistenza fornita, l'aspettativa di vita di un bambino malato è breve (da diversi mesi a diversi anni).
L'intervento chirurgico e la correzione delle cardiopatie congenite che hanno causato la fibroelastosi di solito migliorano le condizioni del paziente. Con il successo del trattamento chirurgico dell'iperplasia ventricolare sinistra e il rispetto delle indicazioni del medico, la malattia può avere un decorso benigno: l'insufficienza cardiaca avrà un decorso cronico senza segni di progressione. Tuttavia, la speranza di un tale risultato è limitata.
Per quanto riguarda la forma acquisita di fibroelastosi cardiaca, essa diventa rapidamente cronica e progredisce gradualmente. I farmaci possono rallentare il processo, ma non arrestarlo.
La fibroelastosi polmonare, indipendentemente dal momento in cui compaiono alterazioni del parenchima e delle membrane dell'organo dopo il periodo di insorgenza della malattia, inizia a progredire rapidamente e, di fatto, uccide una persona nel giro di un paio d'anni, causando grave insufficienza respiratoria. La cosa triste è che non sono ancora stati sviluppati metodi efficaci per il trattamento della malattia. [ 7 ]
Diagnostica fibroelastosi
La fibroelastosi endomiocardica, i cui sintomi vengono rilevati nella maggior parte dei casi in età precoce, è una malattia congenita. Se escludiamo i rari casi in cui la malattia ha iniziato a svilupparsi nella tarda infanzia e nell'età adulta come complicazione di traumi e malattie somatiche, è possibile identificare la patologia nel periodo prenatale, ovvero prima della nascita del bambino.
I medici ritengono che alterazioni patologiche nei tessuti endocardici, alterazioni della forma del cuore fetale e alcune caratteristiche del suo funzionamento, tipiche della fibroelastosi, possano essere individuate già a partire dalla 14a settimana di gravidanza. Tuttavia, si tratta di un periodo piuttosto breve e non si può escludere che la malattia possa manifestarsi un po' più tardi, più vicino al terzo trimestre di gravidanza e talvolta anche un paio di mesi prima del parto. Per questo motivo, durante il monitoraggio delle donne in gravidanza, si raccomanda di eseguire ecografie cliniche del cuore fetale a intervalli di diverse settimane.
In base a quali segni i medici possono sospettare la malattia durante la successiva ecografia? Molto dipende dalla forma della malattia. Il più delle volte, la fibroelastosi viene diagnosticata nell'area del ventricolo sinistro, ma questa struttura non è sempre ingrandita. La forma dilatata della malattia con un ventricolo sinistro del cuore dilatato è facilmente individuabile durante un esame ecografico dalla forma sferica del cuore, il cui apice è rappresentato dal ventricolo sinistro, dall'aumento generale delle dimensioni dell'organo e dalla protrusione del setto interventricolare verso il ventricolo destro. Ma il segno principale della fibroelastosi è l'ispessimento dell'endocardio e dei setti cardiaci con un caratteristico aumento dell'ecogenicità di queste strutture, che viene determinato da un esame ecografico specifico.
L'esame viene condotto utilizzando una speciale apparecchiatura ecografica con programmi cardiologici. L'ecocardiografia fetale non è dannosa né per la madre né per il nascituro, ma consente non solo di identificare alterazioni anatomiche del cuore, ma anche di determinare le condizioni dei vasi coronarici, la presenza di coaguli di sangue al loro interno e le variazioni dello spessore delle membrane cardiache.
L'ecocardiografia fetale è prescritta non solo in presenza di anomalie nella decodifica dei risultati degli ultrasuoni, ma anche in caso di infezione della madre (soprattutto virale), assunzione di farmaci potenti, predisposizione ereditaria, presenza di disturbi metabolici, nonché patologie cardiache congenite nei bambini più grandi.
L'ecocardiografia fetale può anche rilevare altre forme congenite di fibroelastosi. Ad esempio, la fibroelastosi del ventricolo destro, un processo diffuso con danno simultaneo al ventricolo sinistro e alle strutture adiacenti: ventricolo destro, valvole cardiache, atri, forme combinate di fibroelastosi, fibroelastosi endomiocardica con ispessimento del rivestimento interno dei ventricoli e coinvolgimento di parte del miocardio nel processo patologico (solitamente associato a trombosi della parete).
La fibroelastosi endocardica rilevata in età prenatale ha una prognosi molto sfavorevole, pertanto i medici raccomandano l'interruzione di gravidanza in questo caso. La possibilità di una diagnosi errata viene esclusa con una nuova ecografia del cuore fetale, che viene eseguita 4 settimane dopo il primo esame che ha rivelato la patologia. È chiaro che la decisione finale sull'interruzione o il proseguimento della gravidanza spetta ai genitori, che devono però essere consapevoli del tipo di vita a cui stanno condannando il bambino.
La fibroelastosi endocardica non viene sempre diagnosticata durante la gravidanza, soprattutto considerando che non tutte le future mamme si iscrivono a un consultorio ginecologico e si sottopongono a ecografie preventive. La malattia del bambino in grembo non ha praticamente alcun effetto sulle condizioni della donna incinta, quindi la nascita di un bambino malato diventa spesso una spiacevole sorpresa.
In alcuni casi, sia i genitori che i medici vengono a conoscenza della malattia del bambino diversi mesi dopo la nascita. In questo caso, gli esami del sangue di laboratorio potrebbero non rivelare nulla, a parte un aumento della concentrazione di sodio (ipernatriemia). Ma i loro risultati saranno utili per condurre una diagnosi differenziale per escludere malattie infiammatorie.
C'è ancora speranza per la diagnostica strumentale. Un esame standard del cuore (ECG) non è particolarmente indicativo in caso di fibroelastosi. Aiuta a identificare disturbi cardiaci e della conduttività elettrica del muscolo cardiaco, ma non specifica le cause di tali disturbi. Pertanto, una variazione del voltaggio ECG (in giovane età è solitamente sottostimata, in età avanzata - al contrario, eccessivamente elevata) indica cardiomiopatia, che può essere associata non solo a patologie cardiache, ma anche a disturbi metabolici. La tachicardia è un sintomo di malattie cardiache. E se entrambi i ventricoli del cuore sono interessati, il cardiogramma può generalmente apparire normale. [ 8 ]
La tomografia computerizzata (TC) è un eccellente strumento non invasivo per rilevare la calcificazione cardiovascolare ed escludere la pericardite.[ 9 ]
La risonanza magnetica per immagini (RMI) può essere utile per rilevare la fibroelastosi poiché la biopsia è invasiva. Un bordo ipointenso su una sequenza di perfusione miocardica e un bordo iperintenso su una sequenza di potenziamento ritardato sono suggestivi di fibroelastosi.[ 10 ]
Ma questo non significa che lo studio debba essere abbandonato, perché aiuta a determinare la natura del lavoro del cuore e il grado di sviluppo dell'insufficienza cardiaca.
Quando compaiono sintomi di insufficienza cardiaca e il paziente consulta un medico, gli vengono prescritti anche: radiografia del torace, tomografia computerizzata o risonanza magnetica cardiaca, ecocardiografia (EchoCG). Nei casi dubbi, è necessario ricorrere a una biopsia del tessuto cardiaco con successivo esame istologico. La diagnosi è molto grave, quindi richiede lo stesso approccio diagnostico, sebbene il trattamento non sia molto diverso dalla terapia sintomatica per la coronaropatia e l'insufficienza cardiaca.
Ma anche un esame così scrupoloso non sarà utile se i suoi risultati non vengono utilizzati nella diagnosi differenziale. I risultati dell'ECG possono essere utilizzati per differenziare la fibroelastosi acuta dalla miocardite idiopatica, dalla pericardite essudativa e dalla stenosi aortica. Allo stesso tempo, gli esami di laboratorio non mostreranno segni di infiammazione (leucocitosi, aumento della VES, ecc.) e le misurazioni della temperatura non mostreranno ipertermia.
L'analisi dei suoni e dei soffi cardiaci, le variazioni delle dimensioni degli atri e lo studio dell'anamnesi aiutano a distinguere la fibroelastosi endocardica dall'insufficienza isolata della valvola mitrale e dal difetto della valvola mitrale.
L'analisi dei dati anamnestici è utile per distinguere tra fibroelastosi cardiaca e stenosi aortica. In caso di stenosi aortica, è inoltre opportuno prestare attenzione al mantenimento del ritmo sinusale e all'assenza di tromboembolia. Anche nella pericardite essudativa non si osservano alterazioni del ritmo cardiaco né deposizione di trombi, ma la malattia si manifesta con aumento della temperatura e febbre.
La maggiore difficoltà risiede nella differenziazione tra fibroelastosi endocardica e cardiomiopatia congestizia. In questo caso, la fibroelastosi, sebbene nella maggior parte dei casi non sia accompagnata da marcati disturbi della conduzione cardiaca, ha una prognosi terapeutica meno favorevole.
In caso di patologie combinate, è necessario prestare attenzione a eventuali anomalie rilevate durante una tomografia o un'ecografia cardiaca, poiché i difetti congeniti complicano significativamente il decorso della fibroelastosi. Se la fibroelastosi endocardica combinata viene rilevata nel periodo intrauterino, è inappropriato proseguire la gravidanza. È molto più umano interromperla.
Diagnosi di fibroelastosi polmonare
Anche la diagnosi di fibroelastosi polmonare richiede determinate conoscenze e competenze da parte del medico. I sintomi della malattia sono infatti piuttosto eterogenei. Da un lato, indicano malattie polmonari congestizie (tosse secca, respiro corto), dall'altro possono anche essere una manifestazione di patologia cardiaca. Pertanto, la diagnosi della malattia non può essere ridotta alla sola constatazione dei sintomi e all'auscultazione.
Gli esami del sangue del paziente aiutano a escludere malattie polmonari infiammatorie, ma non forniscono informazioni sulle alterazioni quantitative e qualitative dei tessuti. La presenza di segni di eosinofilia aiuta a differenziare la malattia dalla fibrosi polmonare, che presenta manifestazioni simili, ma non esclude né conferma la presenza di fibroelastosi.
Sono considerati più indicativi gli esami strumentali: radiografia del torace ed esame tomografico degli organi respiratori, nonché le analisi funzionali, che consistono nella determinazione dei volumi respiratori, della capacità vitale dei polmoni e della pressione nell'organo.
In caso di fibroelastosi polmonare, è importante prestare attenzione alla riduzione della funzione respiratoria esterna, misurata durante la spirometria. La riduzione delle cavità alveolari attive influisce significativamente sulla capacità vitale dei polmoni (VCL), mentre l'ispessimento delle pareti delle strutture interne compromette la capacità di diffusione dell'organo (DCL), che garantisce la ventilazione e le funzioni di scambio gassoso (in parole povere, l'assorbimento di anidride carbonica dal sangue e la cessione di ossigeno).
I segni caratteristici della fibroelastosi pleuroparenchimale sono una combinazione di flusso d'aria limitato nei polmoni (ostruzione) e ridotta espansione polmonare durante l'inalazione (restrizione), deterioramento della funzione respiratoria esterna, ipertensione polmonare moderata (aumento della pressione nei polmoni), diagnosticata nella metà dei pazienti.
Una biopsia del tessuto polmonare mostra alterazioni caratteristiche nella struttura interna dell'organo. Queste includono: fibrosi della pleura e del parenchima in combinazione con elastosi delle pareti alveolari, accumulo di linfociti nell'area dei setti alveolari compattati, trasformazione dei fibroblasti in tessuto muscolare atipico e presenza di liquido edematoso.
La tomografia mostra danni ai polmoni nelle sezioni superiori sotto forma di focolai di compattazione pleurica e alterazioni strutturali del parenchima. Il tessuto connettivo polmonare ingrossato assomiglia al tessuto muscolare per colore e proprietà, ma il volume polmonare diminuisce. Nel parenchima si trovano cavità contenenti aria (cisti) piuttosto grandi. Sono caratteristici l'espansione focale (o diffusa) irreversibile di bronchi e bronchioli (bronchiectasia da trazione) e un abbassamento della cupola diaframmatica.
Gli esami radiologici rivelano aree di "vetro smerigliato" e "polmone a nido d'ape" in molti pazienti, indicando una ventilazione polmonare irregolare dovuta alla presenza di focolai di compattazione tissutale. Circa la metà dei pazienti presenta linfonodi e fegato ingrossati.
La fibroelastosi polmonare deve essere differenziata dalla fibrosi causata da infezioni parassitarie e dall'eosinofilia associata, dalla fibroelastosi endocardica, dalle malattie polmonari con ventilazione compromessa e quadro "a nido d'ape", dalla malattia autoimmune isticotite X (una forma di questa patologia con danni polmonari è la cosiddetta malattia di Hand-Schüller-Christian), dalle manifestazioni della sarcoidosi e della tubercolosi polmonare.
Trattamento fibroelastosi
La fibroelastosi, indipendentemente dalla sua localizzazione, è considerata una malattia pericolosa e praticamente incurabile. Le alterazioni patologiche della pleura e del parenchima polmonare non possono essere curate con i farmaci. E anche l'uso di farmaci antinfiammatori ormonali (corticosteroidi) in combinazione con broncodilatatori non produce il risultato desiderato. I broncodilatatori aiutano ad alleviare leggermente le condizioni del paziente, attenuando la sindrome ostruttiva, ma non influenzano i processi che si verificano nei polmoni, quindi possono essere utilizzati solo come terapia di supporto.
Anche il trattamento chirurgico della fibroelastosi polmonare è inefficace. L'unica operazione che potrebbe cambiare la situazione è il trapianto di organi da donatore. Ma il trapianto di polmone, purtroppo, ha la stessa prognosi sfavorevole. [ 11 ]
Secondo scienziati stranieri, la fibroelastosi può anche essere considerata una delle complicanze più frequenti del trapianto di cellule staminali del polmone o del midollo osseo. In entrambi i casi, si verificano alterazioni nelle fibre del tessuto connettivo polmonare, che compromettono la funzione respiratoria esterna.
La malattia progredisce senza trattamento (e attualmente non esiste un trattamento efficace) e circa il 40% dei pazienti muore per insufficienza respiratoria entro 1,5-2 anni. Anche l'aspettativa di vita di chi sopravvive è gravemente limitata (fino a 10-20 anni), così come la capacità lavorativa. La persona diventa disabile.
Anche la fibroelastosi cardiaca è considerata una malattia incurabile, soprattutto se congenita. Di solito, i bambini non raggiungono i 2 anni di vita. Possono essere salvati solo da un trapianto di cuore, che di per sé è un'operazione difficile, con un alto grado di rischio e conseguenze imprevedibili, soprattutto a un'età così precoce.
In alcuni neonati, è possibile correggere chirurgicamente le cardiopatie congenite in modo che non peggiorino le condizioni del bambino malato. In caso di stenosi dell'arteria, viene installato un dilatatore vascolare, uno shunt (bypass aortocoronarico). In caso di dilatazione del ventricolo sinistro del cuore, la sua forma viene ripristinata rapidamente. Ma anche un intervento di questo tipo non garantisce che il bambino possa fare a meno del trapianto. Circa il 20-25% dei neonati sopravvive e soffre di insufficienza cardiaca per tutta la vita, il che significa che non sono considerati sani.
Se la malattia è acquisita, vale la pena lottare per la vita del bambino con l'aiuto dei farmaci. Ma è importante capire che prima si manifesta la malattia, più difficile sarà combatterla.
Il trattamento farmacologico è finalizzato a contrastare e prevenire le riacutizzazioni dello scompenso cardiaco. Ai pazienti vengono prescritti i seguenti farmaci cardiaci:
- inibitori dell'enzima di conversione dell'angiotensina (ACE), che agiscono sulla pressione sanguigna e la mantengono entro i limiti normali (captopril, enalapril, benazepril, ecc.),
- beta-bloccanti utilizzati per trattare i disturbi del ritmo cardiaco, l'ipertensione arteriosa e prevenire l'infarto del miocardio (anaprilina, bisoprololo, metoprololo),
- glicosidi cardiaci, che, se usati per un lungo periodo di tempo, non solo supportano la funzione cardiaca (aumentano il contenuto di potassio nei cardiomiociti e migliorano la conduttività miocardica), ma sono anche in grado di ridurre in qualche modo il grado di ispessimento endocardico (digossina, gitossina, strofantina),
- diuretici risparmiatori di potassio (spironolattone, veroshpiron, decriz), prevenendo l'edema tissutale,
- terapia antitrombotica con anticoagulanti (cardiomagnyl, magnicor), prevenendo la formazione di coaguli di sangue e disturbi circolatori nei vasi coronarici.
Nella forma congenita della fibroelastosi endocardica, il trattamento di supporto non favorisce la guarigione, ma riduce del 70-75% il rischio di morte per insufficienza cardiaca o tromboembolia. [ 12 ]
Medicinali
Come possiamo vedere, il trattamento della fibroelastosi endocardica non è praticamente diverso da quello dello scompenso cardiaco. In entrambi i casi, i cardiologi tengono conto della gravità della cardiopatia. La prescrizione dei farmaci è strettamente individuale, tenendo conto dell'età del paziente, delle patologie concomitanti, della forma e del grado dello scompenso cardiaco.
Nel trattamento della fibroelastosi endocardica acquisita, vengono utilizzati farmaci appartenenti a 5 gruppi. Consideriamo un farmaco per ciascun gruppo.
L'"Enalapril" è un farmaco appartenente al gruppo degli ACE-inibitori, disponibile in compresse con diversi dosaggi. Il farmaco aumenta il flusso sanguigno coronarico, dilata le arterie, riduce la pressione sanguigna senza compromettere la circolazione cerebrale, rallenta e riduce la dilatazione del ventricolo sinistro del cuore. Il farmaco migliora l'afflusso di sangue al miocardio, riducendo gli effetti dell'ischemia, riduce leggermente la coagulazione del sangue, prevenendo la formazione di coaguli di sangue e ha un leggero effetto diuretico.
In caso di insufficienza cardiaca, il farmaco viene prescritto per un periodo superiore a sei mesi o a tempo indeterminato. Il farmaco viene iniziato con una dose minima (2,5 mg), aumentandola gradualmente di 2,5-5 mg ogni 3-4 giorni. La dose a tempo indeterminato sarà quella ben tollerata dal paziente e che mantiene la pressione sanguigna entro i limiti della norma.
La dose massima giornaliera è di 40 mg. Può essere assunta una volta sola o suddivisa in 2 dosi.
Se la pressione arteriosa è inferiore alla norma, la dose viene gradualmente ridotta. Il trattamento con Enalapril non deve essere interrotto bruscamente. Si raccomanda di assumere una dose di mantenimento di 5 mg al giorno.
Il farmaco è destinato al trattamento di pazienti adulti, ma può essere prescritto anche a un bambino (la sicurezza non è stata ufficialmente stabilita, ma nel caso della fibroelastosi, la vita di un piccolo paziente è in gioco, quindi si tiene conto del rapporto di rischio). L'ACE inibitore non è prescritto a pazienti con intolleranza ai componenti del farmaco, con porfiria, in gravidanza e durante l'allattamento. Se il paziente ha precedentemente manifestato edema di Quincke durante l'assunzione di farmaci di questo gruppo, l'assunzione di Enalapril è vietata.
Si deve usare cautela nel prescrivere il farmaco a pazienti con patologie concomitanti: gravi malattie renali ed epatiche, iperkaliemia, iperaldosteronismo, stenosi della valvola aortica o mitrale, patologie sistemiche del tessuto connettivo, ischemia cardiaca, malattie cerebrali, diabete mellito.
Durante il trattamento con il farmaco, si consiglia di non assumere diuretici convenzionali per evitare disidratazione e un forte effetto ipotensivo. La somministrazione concomitante di diuretici risparmiatori di potassio richiede un aggiustamento del dosaggio, poiché sussiste un elevato rischio di iperkaliemia, che a sua volta provoca aritmie cardiache, convulsioni, riduzione del tono muscolare, aumento della debolezza, ecc.
Il farmaco "Enalapril" è generalmente ben tollerato, ma alcuni pazienti possono manifestare effetti collaterali. I più comuni sono: forte calo della pressione sanguigna fino al collasso, mal di testa e vertigini, disturbi del sonno, aumento dell'affaticamento, perdita reversibile di equilibrio, udito e vista, comparsa di tinnito, respiro corto, tosse senza secrezione di espettorato, alterazioni nella composizione del sangue e delle urine, solitamente indicative di un malfunzionamento di fegato e reni. Possibili: caduta dei capelli, diminuzione del desiderio sessuale, sintomi di "vampate di calore" (sensazione di calore e palpitazioni, iperemia della pelle del viso, ecc.).
Il "Bisoprololo" è un beta-bloccante ad azione selettiva, con effetti ipotensivi e anti-ischemici, che aiuta a contrastare le manifestazioni di tachicardia e aritmia. Un farmaco economico in compresse, che previene la progressione dell'insufficienza cardiaca nella fibroelastosi endocardica. [ 13 ]
Come molti altri farmaci prescritti per la malattia coronarica e l'insufficienza cardiaca congestizia, il bisoprololo è prescritto per un lungo periodo di tempo. Si consiglia di assumerlo al mattino prima o durante i pasti.
Per quanto riguarda i dosaggi raccomandati, questi vengono selezionati individualmente in base ai valori della pressione arteriosa e ai farmaci prescritti in concomitanza con questo medicinale. In media, una dose singola (anche giornaliera) è di 5-10 mg, ma in caso di lieve aumento della pressione può essere ridotta a 2,5 mg. La dose massima prescrivibile a un paziente con reni normalmente funzionanti è di 20 mg, ma solo in caso di pressione arteriosa costantemente elevata.
L'aumento dei dosaggi indicati è possibile solo con il consenso del medico. Tuttavia, in caso di gravi patologie epatiche e renali, la dose massima consentita è di 10 mg.
Nel trattamento complesso dell'insufficienza cardiaca associata a disfunzione ventricolare sinistra, che si verifica più spesso con fibroelastosi, la dose efficace viene selezionata aumentando gradualmente il dosaggio di 1,25 mg. In questo caso, si inizia con la dose minima possibile (1,25 mg). Il dosaggio viene aumentato a intervalli di 1 settimana.
Quando la dose raggiunge i 5 mg, l'intervallo viene aumentato a 28 giorni. Dopo 4 settimane, la dose viene aumentata di 2,5 mg. Rispettando questo intervallo e questa norma, si arriva a 10 mg, che il paziente dovrà assumere per un periodo prolungato o ininterrottamente.
Se tale dosaggio è mal tollerato, viene gradualmente ridotto fino a raggiungere un livello confortevole. Anche l'interruzione del trattamento con un beta-bloccante non deve essere brusca.
Il farmaco non deve essere prescritto in caso di ipersensibilità ai principi attivi e ausiliari del farmaco, insufficienza cardiaca acuta e scompensata, shock cardiogeno, blocco atrioventricolare di grado 2-3, bradicardia, pressione sanguigna costantemente bassa e alcune altre patologie cardiache, asma bronchiale grave, broncoostruzione, gravi disturbi circolatori periferici, acidosi metabolica.
Si raccomanda cautela nella prescrizione di trattamenti complessi. Pertanto, si sconsiglia l'associazione di bisoprololo con alcuni farmaci antiaritmici (chinidina, lidocaina, fenitoina, ecc.), calcioantagonisti e ipotensivi centrali.
Sintomi e disturbi spiacevoli che possono verificarsi durante il trattamento con Bisoprololo: aumento della stanchezza, mal di testa, vampate di calore, disturbi del sonno, calo della pressione sanguigna e vertigini quando ci si alza dal letto, perdita dell'udito, sintomi gastrointestinali, disturbi epatici e renali, riduzione della potenza, debolezza muscolare e crampi. Talvolta i pazienti lamentano disturbi circolatori periferici, che si manifestano con un calo della temperatura o intorpidimento delle estremità, in particolare delle dita delle mani e dei piedi.
In presenza di malattie concomitanti dell'apparato broncopolmonare, dei reni, del fegato e diabete mellito, il rischio di effetti avversi è più elevato, il che indica un'esacerbazione della malattia.
La "digossina" è un glicoside cardiaco a basso costo, derivato dalla pianta di digitale, che viene dispensato esclusivamente dietro prescrizione medica (in compresse) e deve essere usato sotto la supervisione del medico. Il trattamento iniettivo viene effettuato in ambito ospedaliero durante le riacutizzazioni della coronaropatia e dell'insufficienza cardiaca congestizia; le compresse vengono prescritte in modo continuativo a dosi minime efficaci, poiché il farmaco ha un effetto tossico e narcotico.
L'effetto terapeutico consiste nel modificare la forza e l'ampiezza delle contrazioni miocardiche (fornisce energia al cuore, supportandolo in caso di ischemia). Il farmaco ha anche un effetto vasodilatatore (riduce la congestione) e un certo effetto diuretico, che aiuta ad alleviare il gonfiore e a ridurre la gravità dell'insufficienza respiratoria, che si manifesta come mancanza di respiro.
Il pericolo della digossina e di altri glicosidi cardiaci è che, in caso di sovradosaggio, possono provocare aritmie cardiache causate dall'aumentata eccitabilità del miocardio.
In caso di riacutizzazione della scompenso cardiaco congestizio (CHF), il farmaco viene prescritto sotto forma di iniezioni, selezionando un dosaggio individuale tenendo conto della gravità della condizione e dell'età del paziente. Quando la condizione si stabilizza, si passa alle compresse.
Di solito, la dose singola standard del farmaco è di 0,25 mg. La frequenza di somministrazione può variare da 1 a 5 volte al giorno a intervalli regolari. Nella fase acuta dell'insufficienza cardiaca congestizia (ICC), la dose giornaliera può raggiungere 1,25 mg; quando la condizione si stabilizza definitivamente, è necessario assumere una dose di mantenimento di 0,25 mg (meno frequentemente 0,5) al giorno.
Quando si prescrive il farmaco ai bambini, si tiene conto del peso del paziente. Una dose efficace e sicura è calcolata in 0,05-0,08 mg per kg di peso corporeo. Tuttavia, il farmaco non viene prescritto in modo continuativo, ma per 1-7 giorni.
Il dosaggio del glicoside cardiaco deve essere prescritto da un medico, tenendo conto delle condizioni e dell'età del paziente. Allo stesso tempo, è molto pericoloso regolare le dosi in modo indipendente o assumere contemporaneamente due farmaci con lo stesso effetto.
La "Digossina" non è prescritta in caso di angina instabile, aritmie cardiache gravi, blocco atrioventricolare di grado 2-3, tamponamento cardiaco, sindrome di Adams-Stokes-Morgagni, stenosi isolata della valvola bicuspide e stenosi aortica, cardiopatia congenita chiamata sindrome di Wolff-Parkinson-White, cardiomiopatia ipertrofica ostruttiva, endocardite, pericardite e miocardite, aneurisma aortico toracico, ipercalcemia, ipokaliemia e alcune altre patologie. L'elenco delle controindicazioni è piuttosto ampio e include sindromi con manifestazioni multiple, pertanto la decisione sulla possibilità di utilizzare questo farmaco spetta solo a uno specialista.
La digossina ha anche effetti collaterali. Questi includono disturbi del ritmo cardiaco (a causa di una dose errata e di un sovradosaggio), perdita di appetito, nausea (spesso accompagnata da vomito), disturbi intestinali, grave debolezza e affaticamento, mal di testa, comparsa di "mosche" davanti agli occhi, diminuzione del livello di piastrine e disturbi della coagulazione del sangue, reazioni allergiche. Il più delle volte, la comparsa di questi e altri sintomi è associata all'assunzione di dosi elevate del farmaco, meno frequentemente a una terapia a lungo termine.
Lo spironolattone è un antagonista dei mineralcorticoidi. Ha un effetto diuretico, favorendo l'escrezione di sodio, cloro e acqua, ma trattenendo il potassio, necessario per il normale funzionamento del cuore, poiché la sua funzione conduttiva si basa principalmente su questo elemento. Aiuta ad alleviare l'edema. È usato come coadiuvante nell'insufficienza cardiaca congestizia.
In caso di insufficienza cardiaca congestizia (CHF), il farmaco viene prescritto in base alla fase della malattia. In caso di riacutizzazione, il farmaco può essere somministrato sia in forma iniettiva che in compresse, al dosaggio di 50-100 mg al giorno. Una volta stabilizzata la condizione, viene prescritta una dose di mantenimento di 25-50 mg per un periodo prolungato. Se l'equilibrio tra potassio e sodio subisce un'alterazione, con conseguente riduzione del primo, la dose può essere aumentata fino a raggiungere una normale concentrazione di oligoelementi.
In pediatria, il dosaggio efficace viene calcolato sulla base di un rapporto di 1-3 mg di spironolattone per chilogrammo di peso corporeo del paziente.
Come possiamo vedere, anche in questo caso la scelta della dose consigliata è individuale, come avviene per la prescrizione di molti altri farmaci utilizzati in cardiologia.
Le controindicazioni all'uso di un diuretico possono essere: eccesso di potassio o bassi livelli di sodio nell'organismo, patologia associata all'assenza di minzione (anuria), grave malattia renale con compromissione delle prestazioni. Il farmaco non è prescritto a donne in gravidanza e in allattamento, nonché a coloro che presentano un'intolleranza ai componenti del farmaco.
Si deve usare cautela quando si usa il farmaco nei pazienti con blocco cardiaco AV (che può peggiorare), eccesso di calcio (ipercalcemia), acidosi metabolica, diabete mellito, irregolarità mestruali e malattie epatiche.
L'assunzione del farmaco può causare mal di testa, sonnolenza, perdita di equilibrio e coordinazione dei movimenti (atassia), ingrossamento delle ghiandole mammarie negli uomini (ginecomastia) e impotenza, alterazioni del ciclo mestruale, voce roca ed eccessiva crescita di peli nelle donne (irsutismo), dolore epigastrico e disturbi gastrointestinali, coliche intestinali, disfunzione renale e squilibrio minerale. Sono possibili reazioni cutanee e allergiche.
Gli effetti collaterali si osservano solitamente quando si supera la dose necessaria. In caso di dosaggio insufficiente, può verificarsi edema.
"Magnicor" è un farmaco che previene la formazione di coaguli di sangue, a base di acido acetilsalicilico e idrossido di magnesio. È uno dei mezzi più efficaci nella terapia antitrombotica prescritta per lo scompenso cardiaco. Ha un effetto analgesico, antinfiammatorio e antiaggregante piastrinico e influenza la funzione respiratoria. L'idrossido di magnesio riduce l'effetto negativo dell'acido acetilsalicilico sulla mucosa gastrointestinale.
In caso di fibroelastosi endomiocardica, il farmaco è prescritto a scopo profilattico, pertanto si rispetta la dose minima efficace di 75 mg, pari a 1 compressa. In caso di ischemia cardiaca dovuta alla formazione di trombi e al conseguente restringimento del lume coronarico, la dose iniziale è di 2 compresse e la dose di mantenimento corrisponde alla dose profilattica.
Superare il dosaggio raccomandato aumenta notevolmente il rischio di emorragie difficili da arrestare.
I dosaggi sono indicati per pazienti adulti poiché il farmaco contiene acido acetilsalicilico, il cui uso in età inferiore ai 15 anni può avere gravi conseguenze.
Il farmaco non è prescritto a pazienti in età infantile e della prima adolescenza, in caso di intolleranza all'acido acetilsalicilico e ad altri componenti del farmaco, asma da "aspirina" (in anamnesi), gastrite erosiva acuta, ulcera peptica, diatesi emorragica, gravi malattie epatiche e renali, in caso di grave insufficienza cardiaca scompensata.
Durante la gravidanza, Magnicor è prescritto solo in casi di estrema necessità e solo nel 1°-2° trimestre, tenendo conto del possibile effetto negativo sul feto e sul decorso della gravidanza. Nel 3° trimestre di gravidanza, tale trattamento è indesiderato, poiché contribuisce a una riduzione della contrattilità uterina (travaglio prolungato) e può causare gravi emorragie. Il feto può presentare ipertensione polmonare e disfunzione renale.
Gli effetti collaterali del farmaco includono sintomi a carico del tratto gastrointestinale (dispepsia, dolore epigastrico e addominale, rischio di sanguinamento gastrico in caso di anemia sideropenica). Durante l'assunzione del farmaco, sono possibili sanguinamenti nasali, gengivali e urinari.
Il sovradosaggio può causare vertigini, svenimenti e ronzio alle orecchie. Le reazioni allergiche non sono rare, soprattutto nel contesto dell'ipersensibilità ai salicilati. Tuttavia, anafilassi e insufficienza respiratoria sono effetti collaterali rari.
La selezione dei farmaci in terapia complessa e i dosaggi raccomandati devono essere strettamente individuali. Particolare cautela deve essere adottata nel trattamento di donne in gravidanza, madri che allattano, bambini e pazienti anziani.
Medicina tradizionale e omeopatia
La fibroelastosi cardiaca è una malattia grave e severa, con un caratteristico decorso progressivo e praticamente nessuna possibilità di guarigione. È chiaro che un trattamento efficace di questa malattia con rimedi popolari è impossibile. Le ricette della medicina tradizionale, che si basano principalmente su trattamenti a base di erbe, possono essere utilizzate solo come mezzo ausiliario e solo con il consenso del medico, per non complicare una prognosi già infausta.
Per quanto riguarda i rimedi omeopatici, il loro uso non è proibito e può essere parte di un trattamento completo per l'insufficienza cardiaca. Tuttavia, in questo caso, non si tratta tanto di trattamento quanto di prevenzione della progressione dell'insufficienza cardiaca congestizia.
I farmaci devono essere prescritti da un omeopata esperto e la questione della possibilità di includerli in una terapia complessa è di competenza del medico curante.
Quali medicinali omeopatici aiutano a ritardare la progressione dell'insufficienza cardiaca nella fibroelastosi? In caso di insufficienza cardiaca acuta, gli omeopati si rivolgono ai seguenti medicinali: Arsenicum album, Antimonium tartaricum, Carbo vegetabilis, Acidum oxalicum. Nonostante la somiglianza delle indicazioni, nella scelta di un medicinale efficace, i medici si basano sulle manifestazioni esterne dell'ischemia, sotto forma di cianosi (il suo grado e la sua prevalenza) e sulla natura della sindrome dolorosa.
In caso di CHF, nella terapia di mantenimento possono essere inclusi: Lachesis e Nayu, Lycopus (nelle fasi iniziali dell'ingrossamento cardiaco), Laurocerasus (per la dispnea a riposo), Latrodectus mactans (per le patologie valvolari), preparati di biancospino (particolarmente utili nelle lesioni endomiocardiche).
In caso di battito cardiaco accelerato, per il trattamento sintomatico possono essere prescritti: Spigelia, Glonoinum (per la tachicardia), Aurum metallicum (per l'ipertensione).
Per ridurre la gravità della dispnea, sono indicati: Grindelia, Spongia e Lahegis. Per alleviare il dolore cardiaco, si possono prescrivere: Cactus, Cereus, Naya, Cuprum; per alleviare l'ansia, in questo contesto, Aconitum. In caso di asma cardiaco, sono indicati: Digitalis, Laurocerasus, Lycopus.
Prevenzione
La prevenzione della fibroelastosi acquisita di cuore e polmoni consiste nella prevenzione e nel trattamento tempestivo di malattie infettive e infiammatorie, soprattutto quando si tratta di danni agli organi vitali. Un trattamento efficace della malattia di base aiuta a prevenire conseguenze pericolose, tra cui la fibroelastosi. Questo è un ottimo motivo per prendersi cura della propria salute e di quella delle generazioni future, il cosiddetto impegno per un futuro sano e longevità.
Previsione
Le alterazioni del tessuto connettivo associate alla fibroelastosi cardiaca e polmonare sono considerate irreversibili. Sebbene alcuni farmaci possano ridurre in qualche modo lo spessore dell'endocardio con una terapia a lungo termine, non garantiscono la guarigione. Sebbene la condizione non sia sempre fatale, la prognosi è ancora relativamente sfavorevole. Il tasso di sopravvivenza a 4 anni è del 77%. [ 14 ]
La prognosi peggiore, come già accennato, riguarda la forma congenita di fibroelastosi cardiaca, le cui manifestazioni di insufficienza cardiaca sono visibili già nelle prime settimane e nei primi mesi di vita del bambino. Solo un trapianto di cuore può salvare il bambino, il che è di per sé un intervento rischioso in un periodo così precoce e deve essere eseguito prima dei 2 anni. Questi bambini di solito non vivono più a lungo.
Altri interventi chirurgici permettono solo di evitare la morte prematura del bambino (e non sempre), ma non possono guarirlo completamente dall'insufficienza cardiaca. La morte sopraggiunge per scompenso cardiaco e sviluppo di insufficienza respiratoria.
La prognosi della fibroelastosi polmonare dipende dalle caratteristiche della malattia. Se i sintomi si sviluppano rapidamente, le probabilità sono estremamente basse. Se la malattia progredisce gradualmente, il paziente può vivere per circa 10-20 anni, fino a quando non si verifica insufficienza respiratoria dovuta a alterazioni degli alveoli polmonari.
Molte patologie difficili da trattare possono essere evitate adottando misure preventive. Nel caso della fibroelastosi cardiaca, si tratta innanzitutto di prevenire quei fattori che possono influenzare lo sviluppo del cuore e del sistema circolatorio del feto (ad eccezione della predisposizione ereditaria e delle mutazioni, contro le quali i medici sono impotenti). Se non possono essere evitati, la diagnosi precoce aiuta a identificare la patologia in una fase in cui è possibile l'interruzione di gravidanza, che in questa situazione è considerata umanitaria.

