Esperto medico dell'articolo
Nuove pubblicazioni
Neuropatia periferica
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Quando sono colpiti i nervi periferici, la diagnosi di "neuropatia periferica" viene quasi sempre formulata; tale patologia è spesso secondaria e associata ad altre condizioni dolorose. Nella neuropatia periferica, le fibre nervose responsabili del trasporto degli impulsi dal sistema nervoso centrale ai muscoli, alla pelle e a vari organi vengono danneggiate.
Nella fase iniziale della neuropatia, il paziente potrebbe non sospettare di essere affetto dalla malattia: ad esempio, la neuropatia periferica degli arti spesso inizia a manifestarsi con sensazioni di solletico o formicolio alle dita delle mani o dei piedi. Successivamente, i sintomi diventano più allarmanti e solo allora il paziente pensa di consultare un medico.
Cosa c'è da sapere sulla neuropatia periferica per identificare tempestivamente il problema e prevenirne l'ulteriore sviluppo? In questo articolo troverete tutti i punti necessari.
Epidemiologia
La neuropatia periferica viene diagnosticata in circa il 2,5% delle persone. Se la malattia viene diagnosticata durante l'infanzia e l'adolescenza, la causa più comune è la predisposizione ereditaria. Nei pazienti più anziani, la neuropatia periferica viene riscontrata nell'8% dei casi.
La stragrande maggioranza dei pazienti affetti da neuropatia periferica ha un'età compresa tra i 35 e i 50 anni.
Le cause neuropatia periferica
Diverse forme di neuropatia, in sostanza, iniziano il loro sviluppo con cause praticamente le stesse:
- contusione, lacerazione del nervo;
- danno alle fibre nervose causato da un processo tumorale;
- diminuzione critica delle difese immunitarie;
- carenza critica di vitamine;
- intossicazione cronica, compreso l'alcol;
- malattie vascolari, alterazioni infiammatorie delle pareti vascolari;
- malattie dell'apparato circolatorio, tromboflebite;
- disturbi metabolici ed endocrini;
- patologie infettive microbiche e virali;
- uso a lungo termine di determinati farmaci, come la chemioterapia;
- poliradicoloneurite acuta;
- disturbo ereditario dei nervi periferici.
Neuropatia periferica dopo chemioterapia
Lo sviluppo di neuropatia dopo la chemioterapia è spesso un effetto collaterale di uno specifico farmaco chemioterapico. Tuttavia, non è sempre così: in molti pazienti, lo sviluppo di neuropatia periferica dopo la chemioterapia è associato al decadimento tossico del processo tumorale. Si ritiene che alcuni prodotti finali possano accelerare significativamente il decorso del processo infiammatorio sistemico. In tal caso, il paziente lamenta debolezza generale, disturbi del sonno e perdita di appetito. In laboratorio, il decadimento tossico del tumore si riflette in tutti i parametri ematici.
La reazione neurotossica è considerata una conseguenza sistemica specifica di tutti i regimi chemioterapici. Pertanto, è quasi impossibile evitarla: se il dosaggio del farmaco chemioterapico viene ridotto o addirittura annullato, la prognosi del trattamento peggiora significativamente. Per proseguire la chemioterapia e alleviare le condizioni del paziente, i medici prescrivono anche potenti analgesici e antinfiammatori. Preparati vitaminici e immunosoppressori vengono utilizzati come trattamento aggiuntivo.
Fattori di rischio
La neuropatia periferica si manifesta come conseguenza di altri fattori e malattie, anche se in alcuni casi la causa non può essere determinata.
Ad oggi, i medici hanno individuato quasi duecento fattori che possono portare allo sviluppo di neuropatia periferica. Tra questi, spiccano in particolare i seguenti:
- disturbi endocrini, obesità, diabete;
- esposizione prolungata a sostanze tossiche (vernici, solventi, prodotti chimici, alcol);
- malattie maligne che richiedono chemioterapia;
- HIV, malattie virali articolari, herpes, varicella, malattie autoimmuni;
- vaccinazione specifica (ad esempio, contro la rabbia, l'influenza);
- possibili danni traumatici ai nervi (ad esempio, in incidenti stradali, ferite da arma da taglio e da fuoco, fratture esposte, compressione prolungata);
- ipotermia cronica, vibrazioni;
- trattamento a lungo termine con anticonvulsivanti, antibiotici, citostatici;
- malnutrizione, assunzione insufficiente di vitamine del gruppo B;
- predisposizione ereditaria.
Patogenesi
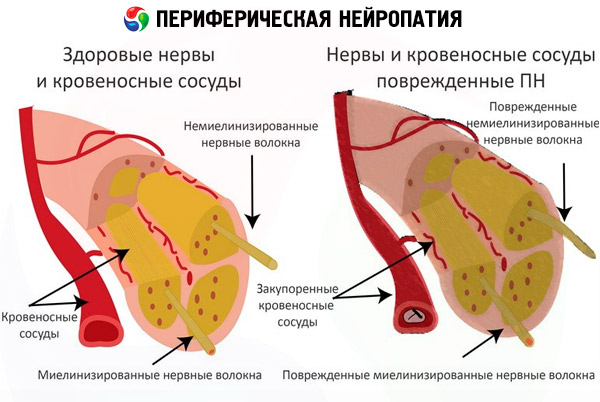
La neuropatia periferica si basa su un processo degenerativo distrofico. In altre parole, le fibre nervose vengono distrutte contemporaneamente al deterioramento del trofismo e all'intossicazione.
Le membrane dei neuroni e degli assoni (bastoncini nervosi) sono soggette a distruzione.
La neuropatia periferica colpisce le fibre nervose situate al di fuori dell'encefalo e del midollo spinale. La neuropatia più frequentemente diagnosticata è quella degli arti inferiori, associata a una maggiore lunghezza delle fibre nervose. Queste fibre sono responsabili della sensibilità generale, del trofismo tissutale e della funzione muscolare.
In molti pazienti, la neuropatia periferica si manifesta "mascherata" da altre patologie. Se la malattia non viene diagnosticata in tempo, il nervo può essere distrutto fino alle parti centrali del sistema nervoso. In questo caso, i disturbi diventeranno irreversibili.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Sintomi neuropatia periferica
Il quadro clinico della neuropatia periferica dipende dal tipo di fibre nervose colpite. I sintomi potrebbero non manifestarsi immediatamente: la malattia si manifesta con un ritmo crescente, peggiorando nel corso di diversi giorni, mesi e persino anni.
Il sintomo principale a cui i pazienti prestano attenzione è la debolezza muscolare: la persona si stanca rapidamente, ad esempio quando cammina o svolge un lavoro fisico. Altri sintomi includono dolore e crampi muscolari (nelle fasi iniziali, i crampi si manifestano spesso come piccole contrazioni delle fibre muscolari superficiali).
Inoltre, i sintomi clinici si espandono. Si osservano alterazioni atrofiche muscolari e processi degenerativi nei tessuti ossei. La struttura di pelle, capelli e unghie risulta alterata. Tali disturbi sono solitamente causati da danni alle fibre sensoriali o vegetative.
Il danno ai nervi sensoriali è caratterizzato da una serie di segni tipici, poiché tali nervi svolgono funzioni strettamente specifiche. Ad esempio, la sensibilità alle vibrazioni può deteriorarsi: la persona perde la sensibilità al tatto, gli arti e soprattutto le dita iniziano a "intorpidirsi". Spesso il paziente non riesce a percepire se indossa guanti o calze. È anche difficile per lui determinare le dimensioni e la forma degli oggetti al tatto. Col tempo, tali problemi portano alla perdita dei riflessi e a una distorsione del senso della posizione spaziale del corpo.
Il dolore neuropatico grave "scuote" gradualmente lo stato psico-emotivo del paziente, compromettendo le attività quotidiane e la qualità della vita. Se il dolore si manifesta principalmente di notte, possono verificarsi insonnia, irritabilità e peggioramento della capacità lavorativa.
Se le strutture nervose responsabili della sensibilità al dolore e alla temperatura vengono colpite, il paziente diventa insensibile agli stimoli dolorifici e termici. Meno spesso accade il contrario, quando il paziente percepisce anche un leggero tocco come un dolore intenso e insopportabile.
Se gruppi di fibre nervose autonome vengono danneggiati, le conseguenze possono diventare più pericolose: ad esempio, se tali nervi innervano gli organi respiratori o il cuore, possono verificarsi problemi respiratori, aritmie, ecc. La funzionalità delle ghiandole sudoripare è spesso compromessa, la funzione urinaria è compromessa, la pressione sanguigna diventa incontrollabile, a seconda dei nervi colpiti.
I primi sintomi si manifestano più spesso con dolori agli arti e ai muscoli, ma a volte la neuropatia periferica si manifesta anche con altri sintomi:
- perdita di sensibilità nelle dita o negli arti (può includere dolore, temperatura o sensibilità tattile);
- aumento della sensibilità delle dita o degli arti;
- una sensazione di "pelle d'oca" o di bruciore sulla pelle;
- dolore spastico;
- instabilità dell'andatura, compromissione della coordinazione motoria e dell'equilibrio;
- crescente debolezza muscolare;
- problemi respiratori, cardiaci, minzionali ed erezionali.
Possono esserci anche altre manifestazioni non specifiche della neuropatia periferica, che devono essere segnalate al medico.
Neuropatia periferica nei bambini
La neuropatia periferica in età infantile è spesso ereditaria. In molti bambini, tali neuropatie si manifestano con lo sviluppo di un'atrofia muscolare simmetrica e crescente, principalmente di tipo distale.
Ad esempio, la malattia di Charcot-Marie-Tooth è trasmessa con modalità autosomica dominante ed è la più comune. La patologia è caratterizzata dalla demielinizzazione delle fibre nervose danneggiate, con successiva rimielinizzazione e ipertrofia, che porta alla deformazione dei nervi. In questo caso, gli arti inferiori sono più spesso colpiti.
La poliradicoloneuropatia acuta infantile è un po' meno comune. Questo tipo di neuropatia infantile si manifesta 15-20 giorni dopo una malattia infettiva. La complicazione si manifesta con una ridotta sensibilità degli arti inferiori, debolezza simmetrica e perdita dei riflessi. Se i muscoli bulbari sono coinvolti nel processo, si osservano difficoltà masticatorie e deglutitorie. La prognosi per questa malattia è relativamente favorevole: di norma, il 95% dei pazienti guarisce, ma il periodo di riabilitazione può durare fino a 2 anni.
Forme
La neuropatia periferica comprende una serie di condizioni dolorose che, pur avendo caratteristiche comuni, possono essere piuttosto diverse. Questo ci permette di distinguere diversi tipi di neuropatie periferiche, a seconda sia della localizzazione della lesione che del meccanismo di sviluppo della patologia.
- La neuropatia periferica degli arti inferiori è la più comune tra tutte le forme di questa malattia. Gli arti inferiori soffrono a causa di un danno predominante ai nervi lunghi, quindi i primi segni colpiscono solitamente le parti più lontane delle gambe: le caviglie. Col tempo, la malattia si estende più in alto, coinvolgendo polpacci e ginocchia: la funzionalità e la sensibilità muscolare si deteriorano, il flusso sanguigno diventa difficoltoso.
- La neuropatia periferica diabetica è una complicanza comune che si verifica nei pazienti con diabete. Di norma, tale diagnosi viene posta a pazienti con sintomi evidenti di danno ai nervi periferici. La neuropatia diabetica è caratterizzata da deterioramento della sensibilità, disturbi del sistema nervoso autonomo, disturbi urinari, ecc. Nella pratica, ciò si manifesta con intorpidimento di gambe e/o braccia, problemi cardiaci, vascolari e digestivi.
- La neuropatia periferica del nervo facciale si manifesta con una paralisi monolaterale dei muscoli facciali causata da un danno al nervo facciale. Il nervo facciale si ramifica in due rami, ma solo uno dei due è interessato. Per questo motivo, i segni di neuropatia con danno al nervo facciale compaiono su una metà del viso. L'area interessata del viso assume un aspetto "a maschera": le rughe si attenuano, le espressioni facciali scompaiono completamente, possono presentarsi dolore e una sensazione di intorpidimento, anche nella zona dell'orecchio sul lato interessato. Spesso si osservano lacrimazione, salivazione e alterazioni del gusto.
- La neuropatia periferica degli arti superiori può manifestarsi con un danno a uno dei tre principali nervi: il nervo radiale, il nervo mediano o il nervo ulnare. Di conseguenza, il quadro clinico dipenderà dal nervo danneggiato. I sintomi più comuni associati a qualsiasi tipo di danno agli arti superiori sono dolore intenso e intorpidimento delle dita o dell'intera mano. Ulteriori segni sono manifestazioni generali delle neuropatie: spasmi muscolari spastici, sensazione di formicolio, deterioramento della sensibilità e della coordinazione motoria.
La classificazione si applica anche al danno nervoso predominante. Come è noto, esistono tre tipi di nervi, responsabili della sensibilità, dell'attività motoria e della funzione vegetativa. Di conseguenza, la neuropatia periferica può essere di diversi tipi:
- La neuropatia sensoriale periferica viene diagnosticata quando le fibre nervose sensoriali sono danneggiate. La patologia è caratterizzata da dolore acuto, formicolio e aumento della sensibilità (si verifica anche una riduzione della sensibilità, ma molto meno frequentemente).
- La neuropatia motoria periferica si verifica con un danno alle fibre del nervo motore. Questa patologia si manifesta con debolezza muscolare, che si estende dai muscoli inferiori a quelli superiori, e può causare una perdita completa della capacità motoria. La compromissione della funzione motoria è accompagnata da frequenti convulsioni.
- La neuropatia sensomotoria periferica è caratterizzata da un danno di natura mista e si manifesta con tutti i segni clinici elencati.
- La neuropatia autonomica periferica è una lesione dei nervi del sistema nervoso autonomo. Il quadro clinico è caratterizzato da aumento della sudorazione, riduzione della potenza sessuale e difficoltà a urinare.
Esiste anche una classificazione clinica della neuropatia periferica, secondo la quale si distinguono i seguenti stadi della patologia:
- Fase subclinica delle manifestazioni iniziali.
- Lo stadio clinico della neuropatia è lo stadio di un quadro clinico vivido, che si divide nelle seguenti categorie:
- fase di dolore cronico;
- fase di dolore acuto;
- fase senza dolore sullo sfondo di una ridotta o completa perdita della sensibilità.
- Fase delle conseguenze e delle complicazioni tardive.
Complicazioni e conseguenze
La neuropatia periferica può compromettere significativamente la salute di una persona. Pertanto, non si esclude la possibilità di sviluppare conseguenze e complicazioni negative. Innanzitutto, la neuropatia periferica compromette la funzione sensoriale, con il rischio di complicazioni come:
- forte dolore “fendente” nella zona di innervazione del nervo;
- sensazione di presenza di un corpo estraneo sotto la pelle;
- perdita di sensibilità termica, che a sua volta può causare ustioni, criotraumi, ecc.
Tuttavia, possono verificarsi anche complicazioni più gravi quando il sistema nervoso autonomo è danneggiato:
- deterioramento delle condizioni della pelle;
- perdita di capelli nel sito di innervazione;
- iperpigmentazione della pelle;
- disturbo della sudorazione;
- alterazione del trofismo cutaneo, formazione di erosioni, ulcere e persino cancrena dell'arto.
Se vengono colpiti i nervi responsabili dell'attività motoria, si può osservare un rilassamento del ginocchio e altri riflessi. Spesso si verificano convulsioni spasmodiche, debolezza muscolare e atrofia muscolare. In questi casi, la malattia spesso si conclude con disabilità.
Diagnostica neuropatia periferica
La diagnosi è talvolta difficile a causa della varietà di sintomi della neuropatia periferica. La maggior parte dei pazienti deve sottoporsi a un ciclo completo di esami diagnostici neurologici per ottenere una diagnosi corretta.
I test vengono eseguiti per rilevare diabete, carenza vitaminica e disturbi del sistema vascolare e urinario. Ciò è particolarmente importante se l'innervazione di singoli organi è compromessa o se la neuropatia periferica è causata da disturbi endocrini o di altro tipo.
I test diagnostici della forza muscolare aiutano a rilevare l'attività convulsiva e i danni alle cellule del nervo motorio.
La diagnostica strumentale viene prescritta in modo selettivo e può comprendere le seguenti procedure:
- Tomografia computerizzata, risonanza magnetica: consentono di individuare la causa della compressione del nervo (ad esempio, un'ernia spinale, un processo tumorale).
- Elettromiografia: aiuta a tracciare la trasmissione degli impulsi nervosi ai muscoli.
- Il test della conduzione nervosa è un esame diagnostico della trasmissione degli impulsi nervosi che avviene tramite il posizionamento di elettrodi sulla pelle.
Chi contattare?
Trattamento neuropatia periferica
Il trattamento si basa sull'eliminazione della patologia sottostante che ha causato lo sviluppo della neuropatia periferica. Ad esempio, se il diabete mellito è stato un fattore determinante nello sviluppo della malattia, è necessario innanzitutto controllare la glicemia. Se la neuropatia periferica è stata provocata da una carenza di vitamina B, è importante stabilire un'integrazione con integratori multivitaminici e modificare la dieta del paziente.
Spesso, un intervento medico tempestivo non solo allevia le condizioni del paziente, ma aiuta anche a fermare l'ulteriore progressione della neuropatia periferica. Tuttavia, è meglio utilizzare una combinazione di diversi metodi di trattamento.
Ai pazienti affetti da neuropatia periferica possono essere prescritti i seguenti farmaci:
- Analgesici, ad esempio paracetamolo, farmaci antinfiammatori non steroidei (ibuprofene, Ortofen).
- Medicinali volti a migliorare la circolazione sanguigna (Actovegin, Pentoxifillina).
- Vitamine del gruppo B (Undevit, Neurorubin).
- Farmaci anticolinesterasici (Axamon, Proserin).
Se la neuropatia periferica è grave, il medico può prescrivere anche anticonvulsivanti (ad esempio Sibazon) e antidepressivi (erba di San Giovanni).
In caso di dolore intenso si utilizzano analgesici su prescrizione (tramadolo).
In caso di neuropatia periferica di origine autoimmune si ricorre alla plasmaferesi e alla somministrazione endovenosa di immunoglobuline, che consentono di sopprimere l'attività del sistema immunitario dell'organismo e di bloccare l'attacco alle fibre nervose.
Modalità di somministrazione e dosaggio |
Effetti collaterali |
Istruzioni speciali |
|
Ortofen |
La dose giornaliera è di 100-150 mg, da assumere in 2-3 dosi. |
Depressione, mal di testa, mal di stomaco, tremori alle dita, irritabilità. |
Se il farmaco deve essere assunto per un lungo periodo, è necessario fornire in anticipo un'ulteriore protezione all'apparato digerente. |
Actovegin |
Somministrare per via endovenosa 20-30 ml con 200 ml di soluzione principale, quotidianamente per un mese. |
Esiste il rischio di allergia, compreso lo sviluppo di anafilassi. |
Prima di iniziare il trattamento è necessaria un'iniezione di prova per escludere allergie: vengono somministrati 2 ml per via intramuscolare. |
Neurorubina |
Somministrare per via intramuscolare una fiala al giorno fino alla scomparsa dei segni clinici acuti. |
Sensazione di ansia, tachicardia, disturbi digestivi. |
L'uso prolungato del farmaco (oltre sei mesi) può causare lo sviluppo di neuropatia sensoriale periferica inversa, pertanto la questione del trattamento a lungo termine va discussa individualmente con il medico. |
Aksamon |
Somministrare per via intramuscolare 5-15 mg fino a 2 volte al giorno per 10-15 giorni, a volte fino a un mese. |
Tachicardia, nausea, aumento della salivazione e sudorazione. |
Axamon potenzia l'effetto sedativo di molti farmaci, pertanto è necessario prestare attenzione quando si guida un'auto e si utilizzano vari meccanismi. |
Tramadolo |
Prescritto solo da un medico per il dolore intenso, 50 mg per dose. Il limite giornaliero del farmaco è di 400 mg. |
Tachicardia, nausea, vertigini, aumento della sudorazione, deterioramento della vista e del gusto. |
Durante il periodo di trattamento è vietato il consumo di alcolici in qualsiasi forma. |
Trattamento fisioterapico
La fisioterapia viene utilizzata abbastanza spesso per la neuropatia periferica. Procedure regolari e opportunamente selezionate aiutano a ripristinare la funzionalità muscolare perduta e a ripristinare l'afflusso di sangue ai tessuti. Tuttavia, i metodi fisioterapici sono consentiti solo dopo la conclusione della fase acuta della malattia e durante le misure riabilitative.
L'elettroforesi con farmaci che migliorano il metabolismo e la circolazione vascolare viene utilizzata con successo. Le procedure di stimolazione mioelettrica aiutano i neuroni a ripristinare le loro capacità sensoriali e motorie. Tuttavia, è meglio se i metodi elencati vengono utilizzati in combinazione.
Il massaggio, compreso quello acquatico, ha un effetto meccanico che accelera la circolazione sanguigna e i processi metabolici nelle braccia o nelle gambe doloranti.
Le sedute di fisioterapia sono obbligatorie per mantenere il tono muscolare.
Rimedi popolari
Esistono molti rimedi popolari noti per alleviare le condizioni di un paziente con neuropatia periferica. Tuttavia, consigliamo vivamente: quando si utilizzano questi rimedi popolari, è necessario consultare prima il proprio medico.
Le seguenti ricette sono considerate dalle persone le più efficaci.
- Cocktail con tuorli d'uovo e miele.
Gli ingredienti necessari sono un tuorlo d'uovo fresco, 4 cucchiaini di olio vegetale non raffinato, 100 ml di succo di carota appena spremuto e 2 cucchiaini di miele. Tutti gli ingredienti devono essere frullati bene in un frullatore. La quantità di farmaco risultante deve essere bevuta due volte al giorno (mattina e sera) prima dei pasti.
- Bagno di sale.
Versare acqua calda (circa 55 °C) in una bacinella fino a metà della sua capacità. Aggiungere 200 g di sale e 150 ml di aceto da tavola. Immergere gli arti interessati nella soluzione per 20 minuti. La procedura viene eseguita quotidianamente per 4 settimane.
- Maschera all'argilla.
Diluire 120 g di argilla cosmetica con acqua fino a raggiungere la consistenza della panna acida. Applicare la miscela sulla zona interessata e lasciare asciugare. Ripetere la procedura quotidianamente fino a un miglioramento costante della condizione.
- Massaggio con olio di canfora.
L'olio di canfora viene applicato sulla zona interessata con leggeri massaggi, quindi lasciato agire per un quarto d'ora. Successivamente, la zona interessata viene strofinata intensamente con alcol e fasciata con calore. La procedura viene ripetuta ogni giorno, preferibilmente di notte, per 4 settimane.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ]
Trattamento a base di erbe
È possibile integrare la cura con piante medicinali a quella popolare. Il metodo più semplice ed efficace è considerato questo: si stendono le foglie di ortica primaverile sul pavimento e si cammina a piedi nudi.
Anche i seguenti metodi possono migliorare l'efficacia del trattamento farmacologico di base:
- Si prepara un infuso con polvere di alloro e semi di fieno greco. Per preparare l'infuso, mettere in infusione 2 cucchiaini di polvere di alloro e 2 cucchiai colmi di semi di fieno greco in un thermos da 1 litro. Lasciare in infusione per 2 ore, filtrare e bere a piccole dosi durante il giorno.
- Mettere in infusione 2 cucchiai di calendula in 200 ml di acqua bollente e lasciare in infusione per mezz'ora. Assumere 100 ml al giorno per un mese.
- Preparate un bagno con rami di pino e peperoncino. Fate bollire mezzo chilo di rami di pino in 3 litri d'acqua, aggiungete 2 cucchiai di pepe macinato e versate il composto in una bacinella. Diluite con acqua in modo che la soluzione non sia troppo calda. Immergete i piedi in un bagno di vapore per circa mezz'ora, per tutta la notte.
Omeopatia
Come integrazione alla terapia principale, si può anche prendere in considerazione l'uso di rimedi omeopatici:
- Aconito: usato per pelle secca, formicolio, tremori, crampi.
- Alumen – usato contro prurito insopportabile, ulcerazione, parestesia.
- Argentum nitricum – adatto per il trattamento della neuropatia diabetica.
- Carcinosinum è indicato in caso di ritardata guarigione delle ferite e processi purulenti nelle estremità affette da neuropatia.
- Il colchico viene utilizzato per la neuropatia, accompagnata da danni alle articolazioni.
- Grafite - particolarmente indicata per il trattamento della sindrome del piede diabetico.
- Mercurius solubilis è indicato per il prurito cutaneo e i disturbi trofici.
- Fosforo: utilizzato per le complicazioni della neuropatia.
- La Secale cornutum è consigliata per la cancrena secca e la parestesia.
I dosaggi dei farmaci elencati sono individuali: vengono prescritti dal medico omeopatico dopo un consulto personalizzato.
Trattamento chirurgico
L'intervento chirurgico può essere necessario se la neuropatia periferica è associata a processi tumorali che comprimono i nervi. Il trattamento chirurgico è appropriato anche per ernie vertebrali e mononeuropatie. Pertanto, la compressione nervosa può essere eliminata sezionando le fibre tendinee o muscolari. Questo è il trattamento della sindrome del tunnel carpale.
Prevenzione
L'opzione migliore per prevenire la neuropatia periferica è una corretta alimentazione con cibi sani, e l'astensione dal fumo e dall'alcol. Le statistiche fornite dall'OMS indicano che circa l'80% delle neuropatie si verifica a causa di disturbi metabolici e intossicazioni croniche.
I pazienti affetti da diabete dovrebbero monitorare costantemente i livelli di glicemia. Quando i livelli di zucchero sono elevati, il glucosio ha un effetto tossico sui neuroni.
Chi trascorre molto tempo "in piedi" deve prestare particolare attenzione alla qualità delle scarpe che indossa. Le scarpe devono essere comode e di alta qualità.
Si consiglia di camminare regolarmente come misura preventiva, poiché attiva il sistema immunitario e migliora il sistema cardiovascolare. Anche un buon riposo notturno in un letto comodo e in una stanza ben ventilata aiuta a rilassare i nervi.
Previsione
In caso di tempestiva richiesta di assistenza medica e di corretto trattamento della malattia, la prognosi della neuropatia periferica può essere considerata favorevole.
In caso di neuropatia periferica a eziologia ereditaria, è impossibile parlare di una guarigione completa, ma esiste la possibilità di rallentare l'ulteriore sviluppo della malattia. Di norma, una terapia mirata e cambiamenti nello stile di vita possono alleviare i sintomi dolorosi e prolungare la capacità lavorativa dei pazienti.
Se si ricorre tardivamente all'assistenza medica e si verificano complicazioni, la prognosi non può essere considerata favorevole: molti pazienti a cui viene diagnosticata una neuropatia periferica diventano poi disabili.

