Esperto medico dell'articolo
Nuove pubblicazioni
Stenting dell'arteria coronaria: indicazioni, tecnica di stenting
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Il numero di casi di malattie cardiovascolari aumenta ogni anno e, di conseguenza, anche le statistiche sugli esiti fatali associati a insufficienza cardiaca, infarto del miocardio e altre patologie cardiache vengono aggiornate. Dopotutto, stiamo parlando di un organo che fornisce l'afflusso di sangue a tutto il corpo umano e le sue carenze influenzano necessariamente le condizioni di altri organi e sistemi. Ma capita che il cuore stesso soffra di una carenza di nutrienti. E la causa può essere un restringimento dei vasi che alimentano l'organo. Non esistono molti metodi efficaci per ripristinare l'afflusso di sangue al cuore, migliorando la pervietà del vaso interessato, e uno di questi è l'impianto di stent coronarico.
Patogenesi della stenosi arteriosa
Non a caso il cuore viene paragonato a una pompa, perché grazie ad esso il sangue può muoversi attraverso i vasi. Le contrazioni ritmiche del muscolo cardiaco assicurano il movimento del fluido fisiologico, che contiene sostanze e ossigeno necessari per il nutrimento e la respirazione degli organi, e tutto dipende quindi dalle condizioni dei vasi.
I vasi sanguigni sono organi cavi, delimitati da una parete robusta ed elastica. Normalmente, nulla dovrebbe impedire al sangue di muoversi alla velocità impostata dal cuore all'interno di arterie, vene e piccoli capillari. Ma il restringimento del lume dei vasi, la formazione di coaguli di sangue e placche di colesterolo sulle loro pareti rappresentano un ostacolo al movimento del fluido fisiologico.
Tali ostacoli rallentano il flusso sanguigno, con ripercussioni sugli organi che erano stati irrorati dal vaso stenotico, perché non ricevono più sufficienti nutrienti e ossigeno, necessari per il normale funzionamento.
Paragonando il cuore umano a una pompa, si può comprendere come anche questo organo necessiti di energia per svolgere la sua importante funzione. E il cuore la riceve dal sangue, fornendo nutrimento e respirazione al miocardio. Il sangue viene irrorato al cuore da una rete di arterie coronarie, le cui alterazioni, inclusa la stenosi vascolare, influiscono negativamente sull'afflusso di sangue e sulle prestazioni del cuore, causando ischemia miocardica, insufficienza cardiaca e infarto.
Quali sono le cause del restringimento del lume delle arterie coronarie? I medici ritengono che la causa più comune di questa condizione sia l'aterosclerosi dei vasi, ovvero la formazione di depositi di colesterolo sullo strato interno delle loro pareti, che aumentano gradualmente, lasciando sempre meno spazio libero per il sangue.
Altre cause comuni includono l'ostruzione delle arterie coronarie causata da coaguli di sangue (trombosi) o lo spasmo dei vasi cardiaci dovuto a malattie gastrointestinali, patologie infettive e allergiche, lesioni reumatoidi e sifilitiche.
I fattori di rischio per tali problemi includono l'inattività fisica (stile di vita sedentario), il sovrappeso (obesità), le cattive abitudini (ad esempio il fumo), l'età superiore ai 50 anni, lo stress frequente, l'assunzione di determinati farmaci, la predisposizione ereditaria e le caratteristiche nazionali.
La comparsa di focolai di restringimento patologico dei vasi sanguigni, per i quali viene praticato lo stent coronarico, può essere causata da altre patologie, oltre a quelle sopra descritte. Tra queste, malattie metaboliche, endocrine, del sangue e vascolari (ad esempio, vasculite), intossicazione, ipertensione arteriosa, anemia, malformazioni congenite del cuore e dei vasi sanguigni (ad esempio, cardiopatia a lenta progressione con predominanza di stenosi).
Poiché il nostro cuore è diviso in due parti, i cui ventricoli sono irrorati da vasi sanguigni, i medici distinguono tra stenosi del tronco coronarico sinistro e destro. Nel primo caso, quasi tutti gli organi umani sono interessati, poiché il ventricolo sinistro del cuore irrora la circolazione sistemica. La causa più comune di stenosi dell'arteria cardiaca sinistra è considerata l'aterosclerosi, che comporta una graduale riduzione del lume del vaso.
Se parliamo del fatto che la cavità arteriosa occupa meno del 30% del lume originario, parliamo di stenosi critica, che può portare ad arresto cardiaco o allo sviluppo di infarto del miocardio.
In caso di stenosi dell'arteria cardiaca destra, a soffrirne è innanzitutto l'organo stesso, poiché l'afflusso di sangue al nodo del seno viene interrotto, causando disturbi del ritmo cardiaco.
In alcuni casi, i medici diagnosticano un restringimento simultaneo dell'arteria coronaria destra e sinistra (la cosiddetta stenosi tandem). Se, in caso di stenosi monolaterale, il meccanismo compensatorio è stato attivato e il ventricolo non danneggiato ha svolto la maggior parte del lavoro, con il restringimento tandem ciò è impossibile. In questo caso, solo un intervento chirurgico può salvare la vita, e un'opzione più delicata è l'impianto di uno stent.
Il concetto di trattamento della stenosi vascolare mediante l'allargamento della sezione stenotica delle arterie utilizzando un telaio speciale fu proposto più di mezzo secolo fa dal radiologo americano Charles Dotter, ma il primo intervento chirurgico riuscito fu eseguito solo un anno dopo la sua morte. Tuttavia, l'evidenza scientifica sull'efficacia dello stent fu ottenuta solo 7 anni dopo la prima esperienza. Oggi, questo metodo contribuisce a salvare la vita di molti pazienti senza ricorrere a un intervento chirurgico addominale traumatico.
Indicazioni per la procedura
Di solito, in caso di cardiopatia, i pazienti si rivolgono al medico lamentando dolore dietro lo sterno. Se questo sintomo si intensifica con lo sforzo fisico, lo specialista può sospettare un restringimento delle arterie coronarie, che si traduce in un'interruzione dell'afflusso di sangue al cuore. Allo stesso tempo, più piccolo è il lume del vaso, più frequente sarà il fastidio al petto e più intenso sarà il dolore.
La cosa più spiacevole è che la comparsa dei primi segni di stenosi non è la prova dell'insorgenza della malattia, che potrebbe essere rimasta latente per lungo tempo. Il fastidio durante lo sforzo fisico si verifica quando il lume del vaso diventa significativamente più piccolo del normale e il miocardio inizia a soffrire di carenza di ossigeno nel momento in cui è necessario lavorare attivamente.
Altri sintomi a cui vale la pena prestare attenzione sono la mancanza di respiro e gli attacchi di angina (un complesso di sintomi che include: tachicardia, dolore toracico, iperidrosi, nausea, sensazione di mancanza di ossigeno, vertigini). Tutti questi segni possono indicare una stenosi coronarica.
Va detto che questa patologia, indipendentemente dalle sue cause, ha una prognosi non molto favorevole. Se parliamo di aterosclerosi dei vasi coronarici, il trattamento conservativo con statine, che correggono i livelli di colesterolo nel sangue, e farmaci che riducono il fabbisogno di ossigeno del miocardio, viene prescritto solo nelle fasi iniziali della malattia, quando il paziente non lamenta alcun sintomo. Quando compaiono i sintomi della stenosi, il trattamento tradizionale potrebbe non dare risultati e in tal caso i medici ricorrono all'intervento chirurgico.
Un restringimento grave dei vasi causa attacchi di angina e, più vasi sono colpiti, più evidente diventa la malattia. Gli attacchi di angina possono solitamente essere arrestati con i farmaci, ma se non si osserva alcun miglioramento, non c'è altra via d'uscita che ricorrere a un intervento di bypass coronarico o a un impianto di stent meno traumatico.
Il bypass aorto-coronarico consiste nella creazione di un bypass per il flusso sanguigno quando un vaso sanguigno si restringe a tal punto da non riuscire più a soddisfare le esigenze del miocardio. Questa operazione richiede l'apertura dello sterno e tutte le manipolazioni vengono eseguite a cuore aperto, il che è considerato molto pericoloso.
Allo stesso tempo, se si ricorre a un intervento chirurgico mininvasivo più sicuro, chiamato stent, che non richiede grandi incisioni né lunghi periodi di recupero, non sorprende che ultimamente i medici vi facciano ricorso molto più spesso.
Inoltre, lo stenting può essere eseguito con successo sia in caso di stenosi singola, sia in caso di restringimento di più arterie.
Se i vasi sono ristretti di oltre il 70% o il flusso sanguigno è completamente bloccato (occluso), esiste un alto rischio di sviluppare un infarto miocardico acuto. Se i sintomi indicano una condizione pre-infartuale e l'esame obiettivo del paziente evidenzia un'ipossia tissutale acuta associata a un flusso sanguigno alterato nei vasi coronarici, il medico può indirizzare il paziente a un intervento chirurgico per ripristinare la pervietà arteriosa, uno dei quali è l'impianto di uno stent arterioso.
L'impianto di uno stent coronarico può essere eseguito anche durante il trattamento di un infarto o nel periodo successivo all'infarto, quando la persona ha ricevuto cure d'urgenza e l'attività cardiaca è stata ripristinata, ovvero le condizioni del paziente possono essere definite stabili.
L'inserimento di uno stent dopo un infarto è prescritto nelle prime ore successive all'attacco (massimo 6 ore), altrimenti tale intervento non porterà alcun beneficio particolare. È preferibile che non trascorrano più di 2 ore dalla comparsa dei primi sintomi di un infarto all'inizio dell'intervento chirurgico. Tale trattamento aiuta a prevenire l'attacco stesso e a ridurre l'area di necrosi ischemica del tessuto miocardico, consentendo una ripresa più rapida e riducendo il rischio di recidiva della malattia.
Ripristinare la pervietà vascolare entro 2-6 ore da un infarto previene solo una recidiva. Ma questo è anche importante, perché ogni attacco successivo è più grave e può porre fine alla vita del paziente in qualsiasi momento. Inoltre, lo stent aortocoronarico aiuta a ripristinare la normale respirazione e nutrizione del muscolo cardiaco, conferendogli la forza di recuperare più velocemente dopo un danno, poiché il normale apporto di sangue ai tessuti ne accelera la rigenerazione.
L'impianto di stent nei vasi aterosclerotici può essere eseguito sia come misura preventiva contro l'insufficienza cardiaca e l'ischemia miocardica, sia a scopo terapeutico. Pertanto, nelle forme croniche di coronaropatia, quando i vasi sono parzialmente ostruiti da depositi di colesterolo, l'impianto di stent può contribuire a preservare il tessuto cardiaco sano e a prolungare la vita del paziente.
Lo stent coronarico viene prescritto anche in caso di attacchi di angina ricorrenti con il minimo sforzo fisico, per non parlare dell'ostruzione dei vasi coronarici. Tuttavia, è importante comprendere che i casi gravi di cardiopatia ischemica (angina instabile o scompensata) non possono essere curati in questo modo. L'operazione non fa altro che migliorare le condizioni del paziente e la prognosi della malattia.
Preparazione
Qualsiasi intervento, anche il meno traumatico, è considerato un intervento grave sul corpo, e che dire degli interventi al cuore, considerati potenzialmente pericolosi per la vita umana? È chiaro che il cardiochirurgo deve avere buone ragioni per eseguire tali manipolazioni. Il solo desiderio del paziente non è sufficiente.
Innanzitutto, il paziente deve essere visitato da un cardiologo. Dopo un esame obiettivo, l'anamnesi e i disturbi del paziente, l'auscultazione (ascolto) del cuore, la misurazione della frequenza cardiaca e della pressione arteriosa, in caso di sospetta stenosi coronarica, il medico può prescrivere i seguenti esami:
- analisi del sangue generali e biochimiche,
- L'ECG e l'EchoCG sono studi dell'attività del cuore mediante la registrazione degli impulsi elettrici che lo attraversano (a riposo e sotto carico),
- Radiografia o ecografia del torace, che consente di registrare la posizione del cuore e dei vasi sanguigni, le loro dimensioni e i cambiamenti di forma,
Ma il più informativo in questo caso è l'esame chiamato coronarografia (coronarografia), che prevede l'esame del lume dei vasi che alimentano il miocardio, con la determinazione della gravità della cardiopatia coronarica. È questo studio diagnostico che ci permette di valutare la fattibilità di un intervento chirurgico cardiaco e di scegliere la tecnica più appropriata, nonché di determinare le aree in cui verranno installati gli stent.
Se le condizioni del paziente lo consentono, il medico prescrive un intervento chirurgico programmato e spiega come prepararsi adeguatamente. La preparazione all'intervento prevede:
- Rifiuto di assumere determinati farmaci:
- si sconsiglia l'assunzione di farmaci antinfiammatori non steroidei e anticoagulanti (warfarin, ecc.) che influiscono sulla coagulazione del sangue entro una settimana prima dell'intervento chirurgico (o almeno un paio di giorni),
- un paio di giorni prima dell'operazione, sarà necessario interrompere l'assunzione di farmaci ipoglicemizzanti o modificarne l'orario di assunzione (queste questioni dovrebbero essere discusse con un endocrinologo),
- In caso di ischemia cardiaca e insufficienza cardiaca, i pazienti devono assumere regolarmente farmaci a base di aspirina, senza necessità di modificarne il regime terapeutico. Inoltre, 3 giorni prima dell'intervento, al paziente possono essere prescritti farmaci antitrombotici (ad esempio, clopidogrel). Meno frequentemente, il farmaco viene somministrato ad alte dosi direttamente in sala operatoria, con conseguenti problemi gastrointestinali.
- Non è vietato mangiare la sera prima dell'intervento, ma si consiglia una cena leggera. Dopo mezzanotte è richiesta la completa astinenza da cibo e liquidi. L'intervento viene eseguito a stomaco vuoto.
- Prima della procedura di stent coronarico, è consigliabile fare una doccia utilizzando agenti antibatterici e radersi i peli nella zona inguinale (solitamente lo stent viene inserito nell'arteria femorale nella zona pelvica, poiché l'accesso attraverso la zona inguinale è considerato più affidabile e sicuro rispetto alla puntura di una grande arteria nel braccio).
Nei casi gravi di insufficienza coronarica acuta e infarto del miocardio, quando non c'è tempo per una visita completa e una preparazione all'intervento chirurgico, il paziente viene semplicemente sottoposto agli esami necessari e viene avviato un intervento chirurgico d'urgenza, durante il quale il chirurgo cardiaco decide se effettuare un intervento di stent o di bypass dei vasi.
Tecnica stenting coronarico
Il metodo diagnostico più importante, che consente non solo di rilevare la presenza di stenosi, ma anche di determinare l'esatta dimensione e posizione dell'area interessata, è la coronografia. Si tratta di un tipo di esame radiografico dei vasi sanguigni con mezzo di contrasto, che consente di visualizzare eventuali alterazioni nella struttura delle arterie cardiache. Le immagini vengono acquisite da diverse angolazioni e archiviate sullo schermo di un computer, in modo che sia più facile per il medico orientarsi durante l'operazione, poiché l'occhio umano non è in grado di vedere ciò che accade all'interno del corpo.
L'inserimento di uno stent coronarico, a differenza del bypass, viene eseguito senza grandi incisioni nei tessuti corporei e prevede l'inserimento percutaneo di un sottile tubo attraverso il quale tutti gli strumenti necessari vengono trasportati fino al sito dell'intervento (come nell'endoscopia). A quanto pare, il cardiochirurgo lavora alla cieca e non può vedere il risultato del suo lavoro. Per questo motivo, tali interventi vengono eseguiti sotto il controllo radiografico o ecografico.
Idealmente, negli interventi chirurgici di routine, gli esami diagnostici dovrebbero essere eseguiti il giorno prima della procedura, ma nei casi gravi che richiedono cure d'urgenza, la coronarografia e l'inserimento di stent coronarico possono essere eseguiti contemporaneamente. In questo modo, i medici non devono perdere tempo prezioso nella diagnosi e allo stesso tempo hanno l'opportunità di monitorare attivamente l'avanzamento dell'operazione.
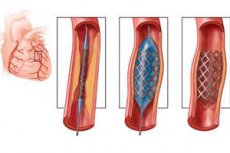
L'essenza dell'intervento di stenting coronarico consiste nell'espandere il vaso stenotico utilizzando una speciale struttura metallica flessibile simile a una rete. Lo stent viene inserito piegato, ma nel punto del restringimento dell'arteria si espande e rimane poi raddrizzato all'interno del vaso, impedendo un ulteriore restringimento del lume.
Per inserire uno stent, è necessario praticare una puntura in una grande arteria che decorre nell'inguine o nel braccio. Il dolore è alleviato dall'anestesia locale, ma possono essere somministrati anche sedativi (il paziente rimane cosciente e può vedere le manipolazioni del chirurgo, quindi tale preparazione non rappresenta un problema) e antidolorifici. Innanzitutto, il sito della puntura viene trattato con un antisettico, quindi viene somministrato un anestetico. Di solito si utilizzano novocaina o lidocaina.
Durante l'operazione, il lavoro del cuore viene costantemente monitorato tramite un ECG, per il quale vengono posizionati degli elettrodi sugli arti superiori e inferiori del paziente.
Nella maggior parte dei casi, la puntura viene effettuata nell'arteria femorale, una soluzione più pratica e che consente di evitare diverse complicazioni. Nel sito di puntura, un tubo di plastica chiamato introduttore viene inserito nell'arteria, che fungerà da tunnel per l'alimentazione degli strumenti fino al sito della lesione vascolare. Un altro tubo flessibile (catetere) viene inserito all'interno dell'introduttore, che viene fatto avanzare fino al sito della stenosi, e uno stent ripiegato viene inserito attraverso questo tubo.
Quando si esegue contemporaneamente l'angiografia coronarica e il posizionamento dello stent, vengono iniettate preparazioni di iodio nel catetere prima dell'inserimento dello stent, che vengono utilizzate come mezzo di contrasto e acquisite tramite raggi X. Le informazioni vengono visualizzate su un monitor. Ciò consente di controllare il catetere e di posizionarlo con precisione nel sito della stenosi vascolare.
Dopo l'installazione del catetere, viene inserito uno stent. All'interno dello stent viene inizialmente posizionato uno speciale palloncino sgonfio, utilizzato per l'angioplastica. Anche prima dello sviluppo dello stent, l'espansione dei vasi stenotici veniva eseguita mediante angioplastica con palloncino, inserendo un palloncino sgonfio nel vaso e ripristinando la pervietà dell'arteria gonfiandolo. È vero che tale intervento era solitamente efficace per sei mesi, dopodiché veniva diagnosticata una restenosi, ovvero un restringimento ripetuto del lume del vaso.
L'angioplastica coronarica con stent riduce il rischio di tali complicanze, poiché il paziente potrebbe non sopravvivere ai ripetuti interventi chirurgici richiesti in questo caso. Il palloncino sgonfio viene inserito all'interno dello stent. Dopo averlo fatto avanzare fino al sito del restringimento del vaso, il palloncino viene gonfiato e lo stent viene raddrizzato di conseguenza. Dopo la rimozione del palloncino e dei tubi, rimane all'interno dell'arteria, impedendone il restringimento.
Durante la procedura, il paziente può comunicare con il medico, seguire le sue istruzioni e segnalare eventuali fastidi. Di solito, il fastidio toracico si manifesta avvicinandosi all'area stenotica, il che rappresenta una variante normale. Quando il palloncino inizia a gonfiarsi e lo stent viene premuto contro le pareti vasali, il paziente può avvertire dolore associato a un flusso sanguigno alterato (lo stesso dell'angina). È possibile ridurre leggermente il fastidio trattenendo il respiro, un'azione che il medico potrebbe anche consigliare.
Attualmente, i medici eseguono con successo il posizionamento di stent sulle arterie coronarie sinistra e destra, nonché il trattamento di stenosi tandem e multiple. Inoltre, l'efficacia di tali interventi è molto superiore a quella dell'angioplastica con palloncino o del bypass aortocoronarico. Le complicazioni più rare si verificano con l'utilizzo di stent a rilascio di farmaco.
Controindicazioni alla procedura
L'impianto di stent coronarico è un intervento chirurgico che contribuisce a salvare la vita di una persona in caso di patologie potenzialmente fatali. E poiché non possono esserci conseguenze peggiori della morte, non esistono controindicazioni assolute alla procedura, soprattutto se l'impianto di stent è indicato per infarto miocardico. Problemi gravi possono insorgere solo se non è possibile eseguire un trattamento antiaggregante piastrinico, poiché aumenta il rischio di coaguli di sangue dopo l'intervento.
La procedura presenta alcune controindicazioni relative, che rappresentano fattori di rischio per complicanze post-operatorie o durante l'intervento. Tuttavia, alcuni disturbi possono essere temporanei e, dopo il loro trattamento efficace, l'intervento chirurgico diventa possibile. Tali disturbi includono:
- stato febbrile, temperatura corporea elevata,
- malattie infettive in fase attiva,
- sanguinamento gastrointestinale,
- forma acuta di ictus,
- una grave condizione neuropsichiatrica in cui il contatto tra il paziente e il medico è impossibile,
- avvelenamento da glicosidi cardiaci,
- anemia grave, ecc.
In questo caso, si raccomanda di posticipare l'operazione, se possibile, fino a quando le condizioni del paziente non si saranno stabilizzate. Tuttavia, vi sono altre patologie che possono influenzare l'esito dell'operazione:
- insufficienza renale acuta e cronica grave,
- insufficienza respiratoria,
- patologie del sangue in cui la sua coagulabilità è compromessa,
- intolleranza al mezzo di contrasto utilizzato per la coronografia,
- ipertensione arteriosa non correggibile,
- gravi squilibri elettrolitici,
- insufficienza cardiaca in fase di scompenso,
- diabete mellito,
- edema polmonare,
- malattia concomitante che può avere complicazioni dopo la coronarografia,
- infiammazione del rivestimento interno del cuore e delle sue valvole (endocardite).
In questi casi, la decisione di eseguire l'operazione spetta al medico curante, che apporta alcuni adattamenti alla procedura tenendo conto delle possibili complicazioni (ad esempio, l'esame dei vasi viene eseguito senza mezzo di contrasto oppure al posto dello iodio vengono utilizzate altre sostanze con proprietà simili).
Un altro ostacolo all'operazione è la riluttanza del paziente a sottoporsi a ulteriori trattamenti, se necessario. Dopotutto, l'inserimento di uno stent nei vasi cardiaci è un intervento serio che richiede al chirurgo un dispendio di energie, nervi e forza, quindi se il paziente non è attualmente in pericolo di vita e non vuole preoccuparsi del suo futuro, dovrebbe preoccuparsene il medico? Dopotutto, allo stesso tempo, il chirurgo può fornire assistenza a un paziente che ne ha seriamente bisogno.
Cura dopo la procedura
Dopo l'operazione, che di solito dura circa 1-2 ore, il paziente viene trasferito in terapia intensiva. L'introduttore rimane nell'arteria per un certo periodo. Per diverse ore dopo la procedura, vengono monitorati costantemente l'emocromo, la pressione sanguigna, la funzionalità cardiaca e il sito di inserimento del catetere. Se tutto è normale, il tubo viene rimosso e viene applicato un bendaggio compressivo sul sito di puntura. Non sono necessari punti di sutura e la piccola ferita guarisce solitamente in pochi giorni.
Il paziente può mangiare e bere subito dopo l'operazione. Ciò non comprometterà in alcun modo le sue condizioni. La coronografia durante l'inserimento di uno stent coronarico prevede l'introduzione di un mezzo di contrasto. Per rimuoverlo rapidamente dall'organismo, si raccomanda di bere almeno 1 litro di acqua minerale.
Per inserire uno stent, che manterrà successivamente un lume vascolare sufficiente, non è necessario aprire lo sterno o praticare ampie incisioni sul corpo che guariscono in un lungo periodo, limitando l'attività fisica del paziente. Una piccola puntura non impone tali restrizioni, eppure il giorno dell'operazione il paziente non deve piegare la gamba.
Il giorno successivo, dopo il trasferimento in un reparto normale, il paziente potrà camminare e prendersi cura di sé. Ma per un certo periodo dovrà astenersi da attività fisica intensa che comporti un notevole sforzo per le gambe e i vasi sanguigni.
Di solito, dopo un paio di giorni, se il paziente si sente bene, viene dimesso. Il recupero fisico è diverso per ognuno. Per alcuni, pochi giorni sono sufficienti, mentre per altri, la vita migliora dopo 3-4 mesi. Durante questo periodo, è consigliabile evitare superlavoro, ipotermia o surriscaldamento del corpo, attenersi a una dieta equilibrata (preferibilmente frazionata), cercare di preoccuparsi meno ed evitare situazioni stressanti.
Se al paziente sono stati prescritti farmaci prima dell'operazione, il medico può annullare la prescrizione, lasciando solo i farmaci che riducono la viscosità del sangue e prevengono la formazione di coaguli. In tal caso, il paziente dovrà sottoporsi regolarmente a visite cardiologiche per gli esami necessari: cardiogramma, test da sforzo, esami, ecc. Il recupero post-operatorio dipenderà in larga misura dal rispetto delle raccomandazioni del medico da parte del paziente.


 [
[