Esperto medico dell'articolo
Nuove pubblicazioni
Pelle rubrofitica di piedi, mani, viso, unghie
Ultima recensione: 23.04.2024

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
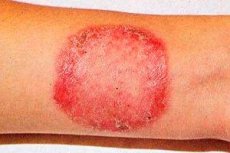
La rubrophytia (sinonimo: rubromicosi) è la malattia fungina più comune che colpisce la pelle liscia, le unghie, i pennelli e i capelli molli.

Le cause ruʙrofitii
L'agente eziologico della malattia è il fungo Trichophyton rubrum. La quota di questa infezione rappresenta l'80-90% di tutti i patogeni patogeni. L'infezione si presenta come nell'epidermofita dei piedi (vedi epidermophytia dei piedi).
Sintomi ruʙrofitii
Distinguere le seguenti forme di rubromicosi: fibrosi pleurica dei piedi, rubromicosi dei piedi e delle spazzole, rosecomosi generalizzata.
Onicomicosi dei piedi
La roseromicosi dei piedi è più comune. Il quadro clinico della malattia inizia con una lesione delle pieghe interdigitali dei piedi. A poco a poco, il processo si estende fino alla pelle delle suole della seconda lamina ungueale (onicomicosi).
La pelle delle suole colpite è stagnante iperemica, moderatamente lichenica, il modello della pelle è rafforzato, la superficie è solitamente asciutta; nei solchi c'è un peeling mucovidnoe piuttosto ben espresso o peeling sotto forma di piccoli anelli e figure di profili smerlati. Nel tempo, il processo patologico cutaneo passa sulle superfici laterali e dorsali dei piedi. Soggettivamente, prurito della pelle, a volte doloroso.
Nel processo patologico, di solito, sono coinvolte anche le unghie delle dita dei piedi.
Ci sono tre tipi di lesioni della lamina ungueale: normotrophic, ipertrofica e atrofica.
Nel tipo normotropico, la lamina ungueale viene colpita dai bordi laterali (o liberi) sotto forma di bande di colore bianco o giallastro o delle stesse bande che appaiono attraverso lo spessore della lamina ungueale.
Nel tipo ipertrofico, la lamina ungueale si ispessisce a causa di ipercheratosi subungueale. È noioso, si sbriciola dal margine libero. Nello spessore di esso sono anche visibili le bande menzionate.
A livello atrofico, la maggior parte della lamina ungueale viene distrutta, rimanendo solo parzialmente nel rullo del chiodo. A volte, la lamina ungueale può separarsi dal letto ungueale dal tipo di onycholysis.
Ribromicosi di piedi e spazzole
Questa forma di rubromicosi si verifica in pazienti affetti da micosi dei piedi.
Il quadro clinico della rubromicosi sulle mani è molto simile alla manifestazione della rombicosi del piede. Il processo patologico cutaneo è molto meno pronunciato a causa del ripetuto lavaggio delle mani durante il giorno. L'attenzione è focalizzata sulla presenza di focolai: focolai con una cresta infiammatoria intermittente sulla periferia e sulla superficie posteriore della mano, uno sfondo cianotico-rossastro della pelle dei palmi. Il peeling flocculante è osservato sulla superficie degli elementi in vari gradi. Quando sono coinvolti nel processo patologico delle unghie delle mani, sono anche influenzati dal tipo normotropico, ipertrofico o atrofico.
Sindromi polmonari generalizzate
La generalizzazione di un'infezione fungina si osserva in pazienti che soffrono di una roscosi a lungo termine della cute dei piedi o di onicomicosi. La diffusione della fibromicosi è facilitata dalla patologia degli organi interni, dal sistema endocrino, dalla mancanza di immunità. Le grandi pieghe, in particolare l'inguine-femorale, i glutei e le gambe inferiori, sono più spesso colpite, ma i fuochi si possono trovare in altre parti della pelle. All'inizio appaiono macchie rosa o rosa-rosso di contorni arrotondati, con una sfumatura cianotica, chiaramente delimitata da una pelle sana. Più tardi il colore dei fuochi diventa rosso-giallastro o marrone. Sono infiltrati in modo insignificante, la loro superficie è coperta da piccole squame e alla periferia vi è un rullo smerlato intermittente, formato da piccole papule, vescicole e croste. Come risultato della crescita periferica e della fusione reciproca, gli spot occupano vaste aree. Le lesioni profonde del trichophyton rosso principalmente degli stinchi, delle natiche e degli avambracci sono considerate come una varietà follicolare-nodulare della malattia. Le eruzioni cutanee sono accompagnate da un forte prurito, il processo è incline alla ricaduta, soprattutto nella stagione calda. Nella forma generalizzata, i capelli sono danneggiati. Perdono la loro lucentezza, diventano noiosi, si interrompono (a volte sotto forma di "punti neri").
L'importanza della diagnosi della malattia è l'individuazione del fungo nell'esame microscopico di materiale patologico (scaglie, peli di pistola) e l'impianto del materiale su un mezzo nutritivo per produrre una coltura di trichophyton rosso.
Rubromikoza fenomeno generalizzato nella maggior parte dei pazienti sviluppa dopo avere per un più o meno lungo (da pochi mesi a 5-10 anni o più) volte il piede pelle e delle unghie (o piedi e le mani) sullo sfondo delle malattie degli organi interni, sistema endocrino e sistema nervoso, disturbi della pelle di natura trofica o dovuti ad altri cambiamenti nel corpo. Ad esempio, lo sviluppo di manifestazioni generalizzate di rosolia è spesso promosso da un trattamento a lungo termine con antibiotici, farmaci citostatici e steroidi.
Il trichophyton rosso causa sia lesioni superficiali che profonde della pelle liscia, che a volte sono osservate nello stesso paziente. Quindi, allo stesso tempo ci possono essere eruzioni cutanee nelle pieghe inguinali e intercostali e focolai profondi (nodulari-nodulari) sugli stinchi o su altre aree della pelle.
Lesioni rosse profonde grihofitonom vantaggiosamente tibie, le braccia e glutei considerati follicolare-nodosum tipo di malattia. In questa forma vi sono più profondamente elementi lungo con papular trova, elementi follicolari che tendono a raggruppamento sono disposti in forma di archi di pista e ghirlande non chiuso. Le eruzioni sono accompagnate da un forte prurito. Il processo è incline alla ricaduta, soprattutto nella stagione calda. Focolai di questa forma possono simulare rubromikoza indurativnyy Bazin eritema, eritema nodoso, la tubercolosi papulonekrotichesky (spesso rimangono in luogo focolai cicatrici), vasculite nodoso, piodermiti profonde, leykemidy e altre manifestazioni di dermatosi. Ad esempio, la localizzazione di rubromikoza pas lesioni cutanee facciali sono molto simili a lupus eritematoso, lupus, sintomi di sycosis stafilococco e anche pigmentosum xeroderma negli anziani.
La rubromicosi generalizzata, certamente, può procedere e senza la formazione di focolai localizzati in profondità. In questi casi, le lesioni in manifestazioni cliniche possono essere molto simile a eczema, neurodermite, parapsoriasi, psoriasi, granuloma anulare, capelli privare Deverzhi ecc possono verificarsi e manifestazioni pleurico rubromikoza -. Fine eruzione bolla e una crosta sui piedi, mani e altre aree della pelle.
Dovrebbe essere vendicato che con manifestazioni essudative di rosolia in un certo numero di pazienti, eruzioni secondarie (allergiche) che non contengono elementi fungini possono comparire sulla pelle del tronco e delle estremità.
Forme significativamente comuni di rubromicosi, quando i foci ricchi di rosso (spesso con una sfumatura bluastra), unendosi l'un l'altro, hanno un peeling più o meno pronunciato sulla superficie. Isolare in varietà cliniche della malattia l'eritroderma micotico e la sindrome palmare-inguinale e glutea. In questa sindrome, osservata in molti pazienti con rosecomosi generalizzata, di norma, la pelle dei piedi, delle palme e delle unghie è interessata.
Lesioni di grandi pieghe - pelle interannuale, inguinale e femorale, sotto le ghiandole mammarie di solito si verificano dopo un'esistenza più o meno prolungata di focolai di micosi sui piedi e sui palmi delle mani. I fuochi come se procedessero dalla profondità di grandi pieghe, estendendosi ai quadranti interni dei glutei e oltre a quelli esterni. La superficie dei fuochi è di colore rosso-giallastro o marrone. Sono leggermente infiltrati, leggermente sfarinanti. I bordi dei fuochi si alzano leggermente, con un cuscino smerlato intermittente, costituito da piccole papule e croste. Di solito il rullo ha una sfumatura rosso-cianotica più intensa rispetto al cuore stesso.
Diagnostica ruʙrofitii
Molto importanti nella diagnosi della malattia sono la scoperta del fungo nell'esame microscopico di materiale patologico (scaglie, peli di pistola) e la semina del materiale su un mezzo nutritivo per produrre una coltura del trichophytopopa rosso.
La diagnosi di rugmomicosi di arresto (o arresto e mano) si basa su un quadro clinico piuttosto caratteristico e sulla rilevazione di elementi fungini nei foci. Ma spesso, soprattutto con la rubro-rososi cancellata o atipica, decisiva per la diagnosi è il risultato di studi colturali. Questi studi sono particolarmente importanti nelle forme disgrogitiche della rubromicosi, che ricordano molto (se clinicamente e non identico a) i piedi epidermofitici causati da Trichophyton interdigitale.
Cosa c'è da esaminare?
Come esaminare?
Diagnosi differenziale
Quando si esegue una diagnosi differenziale di fibromicosi, si dovrebbe tenere presente la trichofitosi superficiale (antropofila), nonché le forme limitate di trichofitosi infiltrativa-suppurativa (zoofilica). Va inoltre ricordato che le lesioni raramente osservate del cuoio capelluto con la rosolia possono assomigliare ai fuochi della microsporia.
Differenziale piede diagnosi rubromikoza (o mani e piedi) devono prima essere eseguite con il piede d'atleta (e epidermofitidami), trichophytia causata da funghi antropofilnymi gruppo palmo-plantare ipercheratosi, psoriasi ed eczema di questa localizzazione.
Va tenuto presente che le lesioni delle pieghe interdigitali e delle unghie possono essere causate da funghi simili al lievito del genere Candida, funghi muffa e altri dermatofiti.
Chi contattare?
Trattamento ruʙrofitii
Il trattamento del piede e rubrofitii dell'atleta essere Etiotropic, patogenetici e sintomatica. Inizia il trattamento con terapia esterna. Nei fenomeni infiammatori acuti con prescritta ammollo lozioni da 2% di soluzione di resorcinolo di acido borico, 0,25% soluzione di argento nitrato acquoso. Vescicole pneumatico (bolle) forato con un ago o tagliato con forbici in condizioni asettiche. Le soluzioni di coloranti all'anilina (colorante Kostellani, blu di metilene, Brilliant Green et al.) viene poi applicato. Per trattamento prescritto creme e unguenti etiotrop, antimicotici contenenti (1% crema o gel Derm lamizila, travogen, Zalain et al.) Quando la presenza di infiammazione pronunciato e adesione assegnato unguenti infezioni secondarie o creme contenenti corticosteroidi e antibiotici in congiunzione con apgimikotikami ( travocort, gentryderm, triderm, ecc.). Allo scopo di essiccazione foci moknutija ampiamente usato antifungini droga - nitrofungin-neo come una soluzione e spruzzare. Applicare lamiril sotto forma di derm-gel o crema all'1% una volta al giorno per 7 giorni. Nell'applicare le forme di mix lamizila alla fine della terapia nei pazienti con micosi smettere di miglioramento clinico è stato raggiunto nel 82% micologica - 90% dei pazienti. Entro la fine della seconda settimana, tutti i pazienti hanno avuto un recupero clinico e micologico. Secondo molti scienziati, tale effetto pronunciato causato keratofilpymi e proprietà lipofile del farmaco, rapida penetrazione e ritenzione prolungata di una elevata concentrazione di terbinafina nella pelle cheratinizzato. Lamisil può essere utilizzato per arrestare avium complicata da un'infezione secondaria, come è dimostrato che il farmaco ha attività anti-infiammatoria e simili effetto antibatterico tsikloripoksolamin come crema gentamitsipa 0,1%.
Quando modulo di micosi eritematosa-squamose accompagnato da fessure applicazione lamizila sotto forma di una crema 1% per 28 giorni non solo promuove la cura clinica e micologica, ma la guarigione di crepe superficiali e profonde. Di conseguenza, il lamizil oltre alle proprietà antifungine, antibatteriche e antinfiammatorie ha la capacità di stimolare i processi rigenerativi nella pelle.
Il trattamento sintomatico sistematico include l'uso di desensibilizzanti, antistaminici, sedativi e vitamine, poiché gli agenti causali di questa infezione fungina hanno pronunciato proprietà antigeniche.
Se non vi è alcun effetto da agenti esterni, si dovrebbe procedere a ricevere antimicotici sistemici.
Attualmente utilizzate come mezzi etiotropic seguenti antimicotici sistemici: terbinofin (Lamisil), itraconazolo (teknazol, orungal) grizeofulovin et al.
Il lamisil nell'epidermofitosi dei piedi senza lesioni delle unghie è prescritto in una dose giornaliera di 250 mg per 14 giorni. Con la micosi, la sospensione di itraconazolo (tecnazol, orungal) viene somministrata 100 mg una volta al giorno per 15 giorni.
Con onicomicosi, interrompere lamizil nominare 250 mg al giorno per 3 mesi e con onicomicosi di spazzole - per 1,5 mesi. Itracozal (teknazol, orungal) è usato 200 mg due volte al giorno per una settimana (un corso), quindi si prende una pausa in 3 settimane. Con onicomicosi, smettere di prescrivere 3 cicli di trattamento e con onicomicosi di spazzole - 2 corsi.
Dato espresso proprietà allergeniche eccitatore dovrebbero essere somministrati agenti (in particolare la presenza mikidov) desensibilizzanti e antistaminici, sedativi, vitamine, rutina, acido ascorbico nel caso di aderire ad una pyococcus infezione secondaria mostra brevi cicli di antibiotici ad ampio spettro.
È necessario eliminare malattie concomitanti (diabete mellito, endocrino, disordini immunitari, violazione della microcircolazione degli arti inferiori, ecc.).
Per rinfoderare la prevenzione necessaria manutenzione igienica e bagni regolari disinfezione (pavimenti, tappeti, reticolo di legno e paste, panchine, bacini), docce e piscine, esami professionali supportano il personale, il trattamento tempestivo e l'esame clinico dei pazienti. La profilassi personale consiste nell'utilizzare solo le scarpe, osservando le regole di igiene personale della pelle dei piedi, disinfettando le scarpe. Tampone di cotone inumidito con una soluzione al 25% di formalina o una soluzione allo 0,5% di clorexidina di bigluconato, pulire la soletta e il rivestimento della scarpa. Quindi le scarpe vengono poste in una busta di polietilene per 2 ore e quindi asciugate all'aria fino all'asciutto. Calze, le calze vengono disinfettate bollendo per 10 minuti. Al fine di prevenire le ricadute dell'epidermofitosi, la pelle dei piedi dopo la scomparsa delle manifestazioni della malattia viene lubrificata per 2-3 settimane con antimicotici. Ai fini della prevenzione, il nitro fungin-neo è ampiamente utilizzato come soluzione o spray.
Maggiori informazioni sul trattamento

