Esperto medico dell'articolo
Nuove pubblicazioni
Meningioma del cervello
Ultima recensione: 29.06.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
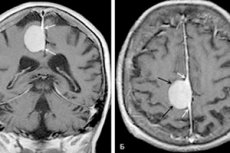
Un tumore ben definito, a forma di ferro di cavallo o sferico, che si sviluppa alla base della dura madre è il meningioma cerebrale. La neoplasia assomiglia a un nodulo peculiare, che spesso si fonde con la guaina durale. Può essere sia benigno che maligno, con localizzazione in qualsiasi parte cerebrale. Si riscontra più frequentemente negli emisferi.
Il trattamento della patologia è complesso e combinato: comprende una combinazione di radioterapia, radioterapia stereotassica (chirurgia) e resezione chirurgica. [ 1 ]
Epidemiologia
In quasi nove casi su dieci il meningioma cerebrale è di natura benigna, ma molti esperti lo classificano come una formazione relativamente maligna a causa del suo decorso sfavorevole e dei segni diffusi di compressione delle strutture cerebrali.
Il meningioma veramente maligno è meno comune, ma è caratterizzato da un decorso aggressivo e da una maggiore probabilità di recidiva anche dopo la resezione chirurgica.
Il meningioma cerebrale colpisce più comunemente:
- I grandi emisferi cerebrali;
- Una grande apertura occipitale;
- La piramide dell'osso temporale;
- Le ali dell'osso cuneiforme;
- L'intaglio tentoriale;
- Seno parasagittale;
- L'angolo pontocerebellare.
Nella stragrande maggioranza dei casi, i meningiomi presentano una capsula. Di norma, non si formano cisti. Il diametro medio della neoplasia varia da un paio di millimetri a 150 o più millimetri.
Quando il tumore cresce verso le strutture cerebrali, la pressione sulla sostanza cerebrale aumenta piuttosto rapidamente. Quando il focolaio patologico cresce verso le ossa craniche, si espande all'interno del cranio con ulteriore ispessimento e distorsione delle strutture ossee. Talvolta la neoplasia cresce simultaneamente in tutte le direzioni.
Complessivamente, i meningiomi rappresentano circa il 20% di tutti i casi di tumori cranici. L'incidenza specifica del meningioma cerebrale è stimata in circa 3 casi ogni centomila abitanti. Con il passare degli anni, il rischio di sviluppare la patologia aumenta: il picco di incidenza della malattia si verifica tra i 40 e i 70 anni, nelle donne leggermente più frequentemente che negli uomini. In età infantile, si verifica solo nell'1% di tutti i tumori pediatrici del sistema nervoso centrale.
Nella maggior parte dei casi, i meningiomi del cervello si presentano singolarmente. Lo sviluppo multiplo si verifica in circa il 10% dei pazienti. [ 2 ]
Le cause meningiomi cerebrali
In molti casi, gli esperti attribuiscono lo sviluppo del meningioma cerebrale a un difetto genetico nel cromosoma 22. Questo difetto è particolarmente comune nei pazienti affetti da neurofibromatosi di tipo II, una malattia ereditaria autosomica dominante.
Esiste anche una correlazione confermata tra tumorigenesi e cambiamenti ormonali attivi nelle donne. Bruschi cambiamenti nel quadro ormonale si verificano durante la gravidanza, con l'inizio della menopausa, con il cancro alle ghiandole mammarie, ecc. È stato osservato che nelle pazienti di sesso femminile i meningiomi diagnosticati accelerano la loro crescita con l'inizio della gravidanza.
Tra gli altri fattori provocatori, gli scienziati sottolineano:
- Trauma cranico (lesione cerebrale traumatica);
- Esposizione alle radiazioni (radiazioni ionizzanti, raggi X);
- Esposizione a sostanze velenose (intossicazione).
Non esiste una causa univoca per lo sviluppo del processo tumorale. Gli specialisti tendono a ritenere che la patologia abbia un'origine multifattoriale. [ 3 ]
Fattori di rischio
Gli esperti hanno individuato diversi fattori che possono aumentare il rischio di meningioma cerebrale.
- Predisposizione ereditaria. Il coinvolgimento di un difetto nel cromosoma 22 nel possibile sviluppo di tumori è stato scientificamente provato. Tale alterazione è presente nei portatori del gene della neurofibromatosi, che causa un'alta probabilità di meningioma nelle persone affette da questa patologia ereditaria. Il difetto genetico diventa un fattore determinante nello sviluppo di meningiomi in un paziente su due.
- Predisposizione all'età. Il meningioma cerebrale viene diagnosticato nel 3% dei pazienti anziani (di età superiore ai 50-60 anni). La malattia è praticamente rara nei bambini.
- Genere femminile. I cambiamenti ormonali, in particolare quelli che si verificano durante la gravidanza o in concomitanza con la terapia del cancro al seno, possono influenzare lo sviluppo del processo tumorale nel cervello.
- Influenze negative esterne, come lesioni alla testa, effetti delle radiazioni, intossicazione.
Patogenesi
Il meningioma è una neoplasia (per lo più benigna) che origina dal tessuto aracnoendoteliale della dura madre. Il focolaio patologico si forma più spesso sulla superficie cerebrale, ma a volte si riscontra anche in altre aree del cervello. In molti casi, è latente e può essere un reperto occasionale durante una TC o una RM.
Sotto l'influenza di fattori scatenanti, il meningioma cerebrale inizia a crescere in modo espansivo. Si forma una singola formazione nodulare, che gradualmente si ingrandisce e preme sulle strutture circostanti, spostandole. Non è escluso lo sviluppo multicentrico della neoplasia da focolai multipli.
Secondo le caratteristiche macroscopiche, il menigioma ha una conformazione arrotondata, talvolta a ferro di cavallo. Il nodulo patologico è prevalentemente fuso con la guaina durale, denso e in molti casi presenta una capsula. Le dimensioni della formazione variano da un paio di millimetri a 1,5 o più decimetri. La tonalità di colore della sezione focale va dal grigiastro al grigio-giallastro. Le inclusioni cistiche sono solitamente assenti.
Il meningioma cerebrale è più spesso di natura benigna, a crescita lenta. Ma anche in questo caso, il nidus non può sempre essere rimosso qualitativamente. Non si esclude il verificarsi di recidive e malignità del tumore: in tale situazione, il nidus accelera la sua crescita, infiltrandosi nei tessuti circostanti, inclusi cervello e strutture ossee. Sullo sfondo della malignità, le metastasi si diffondono in tutto il corpo.
Sintomi meningiomi cerebrali
Il meningioma di piccole dimensioni esiste a lungo senza manifestazioni evidenti. Tuttavia, i medici sottolineano che, anche in presenza di sintomi, è quasi impossibile diagnosticare il processo tumorale basandosi esclusivamente sui sintomi lamentati dal paziente: il quadro clinico della patologia è aspecifico. Tra le manifestazioni più comuni: dolore prolungato alla testa, debolezza generale, paralisi, deficit visivo, disturbi del linguaggio.
La specificità dei sintomi dipende dalla posizione del focolaio tumorale.
- Il meningioma del lobo frontale è caratterizzato da crisi epilettiche ricorrenti, dolore alla testa, debolezza alle braccia e alle gambe, difficoltà di parola e campo visivo limitato.
- Il meningioma del lobo frontale è caratterizzato da frequenti crisi epilettiche, debolezza alle braccia e alle gambe, dolore alla testa, disturbi psico-emotivi, deterioramento delle capacità intellettive, grave apatia, instabilità emotiva, tremori e appiattimento affettivo.
- Il meningioma della cresta cuneiforme si manifesta con protrusione oculare, deficit visivo, paralisi oculomotoria, crisi epilettiche, deficit della memoria, disturbi psico-emotivi e mal di testa.
- Il meningioma cerebellare si manifesta spesso con movimenti irregolari e scoordinati, aumento della pressione intracranica, disturbi della voce e della deglutizione.
- Quando il meningioma è localizzato nell'angolo pontocerebellare, si notano perdita dell'udito, indebolimento della muscolatura facciale, vertigini, incoordinazione motoria e difficoltà di coordinazione, aumento della pressione intracranica, disturbi della voce e della deglutizione.
- Quando sono colpiti la sella turca e la fossa olfattiva, si riscontrano spesso anosmia, disturbi psico-emotivi, disturbi della memoria e della funzione visiva, stati euforici, difficoltà di concentrazione e incontinenza urinaria.
Primi segni
Considerata la crescita prevalentemente lenta della neoplasia, i sintomi iniziali non vengono rilevati immediatamente, ma solo quando le strutture circostanti vengono compresse direttamente dal focolaio tumorale o dalla tumefazione. I primi sintomi sono aspecifici. Possono essere:
- Mal di testa (sordo, costante, pressante);
- Instabilità psico-emotiva, sbalzi d'umore improvvisi;
- Disturbi comportamentali;
- Disturbi vestibolari, vertigini;
- Improvviso deterioramento della vista e dell'udito;
- Nausea frequente, indipendente dall'assunzione di cibo.
Dopo un po', il quadro clinico si amplia. Si presentano:
- Paresi e paralisi (unilaterali);
- Disfunzioni del linguaggio (difficoltà nella produzione della parola, balbuzie, ecc.);
- Convulsioni;
- Disturbo mentale;
- Compromissione della memoria;
- Disturbi della coordinazione e dell'orientamento.
Fasi
A seconda del quadro istologico, il meningioma cerebrale può presentare diversi stadi o gradi di malignità:
- Il grado I include tumori benigni, a sviluppo graduale, che non si sviluppano nei tessuti circostanti. Questi meningiomi sono caratterizzati da un decorso relativamente favorevole e non tendono a recidivare. Si verificano nell'80-90% dei casi. I meningiomi benigni sono ulteriormente classificati in base alla struttura cellulare. Pertanto, le neoplasie sono meningoteliali, fibrose, miste, angiomatose, psammomatose, microcistiche, secretorie, luminali, metaplastiche, cordoidali e imfoplasmocitarie.
- Il grado II comprende focolai atipici caratterizzati da uno sviluppo più aggressivo e da una tendenza alla recidiva. In alcuni casi, si osserva una crescita infiltrante nel tessuto cerebrale. I meningiomi di secondo grado, a loro volta, sono atipici, cordoidali e luminali. Tali neoplasie si verificano in circa il 18% dei casi.
- Il grado III include i meningiomi maligni di tre categorie: papillare, anaplastico e rabdoide. Tutti sono caratterizzati da un decorso aggressivo con crescita infiltrativa, metastasi e un'alta incidenza di recidiva. Tuttavia, tali focolai sono relativamente rari, circa il 2% dei casi.
Forme
In base alle manifestazioni locali, il meningioma cerebrale può essere suddiviso nei seguenti tipi:
- Il meningioma della falce è un nido che si sviluppa dal processo falciforme. Il quadro clinico è caratterizzato da crisi convulsive (epilettiche), possibile paralisi degli arti e disfunzione degli organi pelvici.
- Meningioma atipico corrispondente a malignità di grado 2. È caratterizzato da sintomi neurologici e crescita rapida.
- Il meningioma anaplastico è un nodulo patologico maligno.
- Neoformazione pietrificata: si manifesta con una forte sensazione di stanchezza, debolezza agli arti, vertigini.
- Neoformazione parasagittale - accompagnata da convulsioni, parestesie, ipertensione intracranica.
- Le lesioni del lobo frontale sono caratterizzate da disturbi mentali ed emotivi, difficoltà di concentrazione, allucinazioni, stati depressivi.
- Tumore della zona temporale convessitaria: si manifesta con disturbi uditivi e del linguaggio, tremore.
- Meningioma parietale ostruito - accompagnato dalla comparsa di problemi di pensiero e di orientamento.
- Neoplasia meningoteliale - caratterizzata da crescita lenta e comparsa di sintomi focali primari.
- Il nodulo tubercolare a sella turca è un focolaio benigno che si manifesta con compromissione monolaterale della funzione visiva e sindrome chiasmatica (atrofia ottica ed emianopsia bitemporale).
Complicazioni e conseguenze
La probabilità di effetti avversi e complicanze del meningioma cerebrale dipende da molti fattori. Nei pazienti sottoposti a rimozione chirurgica della neoplasia, le probabilità di guarigione completa sono molto più elevate. Tuttavia, il rifiuto dell'intervento chirurgico, se indicato, nella maggior parte dei casi porta a un esito irreparabile: le condizioni del paziente possono peggiorare costantemente fino alla morte.
Il successo del trattamento è strettamente correlato alla qualità dell'intervento chirurgico e al periodo di riabilitazione postoperatoria. La velocità con cui il paziente torna alla vita normale è inoltre influenzata da:
- Assenza di patologie dell'apparato cardiovascolare;
- Assenza di diabete mellito;
- Eliminazione delle cattive abitudini;
- Corretto adempimento delle raccomandazioni del medico.
In alcuni casi, anche dopo la resezione chirurgica del focolaio tumorale, si verificano delle recidive dopo qualche tempo:
- I meningiomi con decorso atipico recidivano nel 40% dei casi;
- I meningiomi maligni recidivano in circa l'80% dei casi.
I focolai localizzati nella regione dell'osso cuneiforme, della sella turca e del seno cavernoso sono più soggetti a "ritorno" del processo tumorale dopo il trattamento. La recidiva delle neoplasie formatesi nella volta cranica è molto meno frequente. [ 4 ]
Diagnostica meningiomi cerebrali
Il meningioma cerebrale viene rilevato principalmente mediante tecniche diagnostiche di radiazioni.
La risonanza magnetica (RM ) aiuta a individuare processi tumorali di qualsiasi localizzazione. Nel corso della diagnosi, vengono principalmente determinate la struttura della sostanza cerebrale, la presenza di focolai patologici e zone con alterata circolazione sanguigna, nonché neoplasie vascolari, patologie infiammatorie e post-traumatiche delle membrane cerebrali.
Per la diagnosi differenziale e la valutazione delle dimensioni del nodulo patologico, si utilizza la risonanza magnetica con iniezione di mezzo di contrasto. I meningiomi presentano spesso una cosiddetta "coda durale", un'area lineare di contrasto che si estende oltre i confini della base tumorale. La comparsa di tale "coda" non è dovuta all'infiltrazione, ma ad alterazioni reattive delle membrane situate in prossimità del tumore.
La TC - tomografia computerizzata - aiuta a scoprire se le ossa craniche sono coinvolte nel processo patologico, se sono presenti calcificazioni o aree di emorragia interna, non sempre visibili alla risonanza magnetica. Se indicato, è possibile utilizzare un bolo di contrasto, ovvero un'iniezione endovenosa di mezzo di contrasto radiografico con una siringa speciale.
Gli esami di laboratorio sono rappresentati principalmente da esami del sangue quali:
- Analisi generale: aiuta a valutare il numero totale di piastrine, globuli rossi, globuli bianchi e altre cellule del sangue, il che aiuta a identificare un processo infiammatorio o anemico;
- Analisi biochimica: consente di determinare la composizione chimica del sangue;
- Studio sui marcatori tumorali.
Se necessario, viene prescritta una diagnostica strumentale aggiuntiva:
- Elettroencefalografia (registra l'attività cerebrale);
- Angiografia (rivela l'intensità dell'afflusso sanguigno al focolaio tumorale);
- Tomografia a emissione di positroni (PET) che aiuta a rilevare le recidive delle neoplasie.
Diagnosi differenziale
Nella diagnosi differenziale dei tumori cerebrali è necessario tenere conto di diversi fattori, tra cui quelli diagnostici generali ed epidemiologici. La risonanza magnetica è considerata l'esame "numero 1". Nel corso delle misure diagnostiche, è assolutamente necessario tenere conto di:
- Frequenza delle patologie (1/3 - tumori gliali, 1/3 - focolai metastatici, 1/3 - altre neoplasie);
- Età del paziente (i bambini hanno maggiori probabilità di avere leucemie e linfomi, tumori anaplastici e teratomi, nonché craniofaringiomi, medulloblastomi ed ependimomi; nei pazienti adulti si riscontrano prevalentemente glioblastomi e astrocitomi, meningiomi e schwannomi; nei pazienti anziani vengono diagnosticati più spesso meningiomi, glioblastomi e tumori metastatici);
- Localizzazione (sovratentoriale, infratentoriale, intraventricolare, sellare-parasellare, angolo pontocerebellare, ecc.);
- Tipo di diffusione (lungo il midollo spinale: oligodendroglioma, ependimoma, medulloblastoma, linfoma; all'emisfero opposto: glioblastoma, astrocitoma a bassa differenziazione; con coinvolgimento della corteccia: oligodendroglioma, ganglioglioma);
- Caratteristiche della struttura interna (la calcificazione è più caratteristica dell'oligodendroglioma e del craniofaringeoma, ma si verifica anche nel 20% dei meningiomi);
- Diffusione (i focolai chiari pesati in diffusione sulla risonanza magnetica sono tipici di ascessi, masse cistiche epidermoidi, ictus acuto; i processi tumorali presentano un segnale basso sulla risonanza magnetica pesata in diffusione del cervello).
Chi contattare?
Trattamento meningiomi cerebrali
Il piano terapeutico per il meningioma cerebrale viene prescritto secondo un programma personalizzato, tenendo conto delle dimensioni e della sede della neoplasia, dei sintomi preesistenti, dell'intensità della crescita e dell'età del paziente. Il più delle volte, i medici si avvalgono di una delle tre tecniche principali: osservazione, resezione chirurgica e radioterapia.
Le tattiche osservazionali vengono applicate ai meningiomi che crescono lentamente, non più di 1-2 mm all'anno. I pazienti con tali neoplasie dovrebbero sottoporsi annualmente a risonanza magnetica diagnostica:
- Se si tratta di un piccolo nodulo, con sintomi assenti o lievi e qualità della vita preservata;
- Se la patologia viene rilevata in una persona anziana sullo sfondo di sintomi lentamente progressivi.
Il trattamento chirurgico è considerato il cardine della rimozione del meningioma. L'intervento chirurgico è obbligatorio se il nidus si trova in una sede accessibile, lontano da aree funzionalmente significative del cervello. Se possibile, il chirurgo cercherà di rimuovere completamente la neoplasia per prevenirne la recidiva in futuro e, allo stesso tempo, ripristinare (preservare) la funzionalità del sistema nervoso. Purtroppo, questa possibilità non è sempre presente. Ad esempio, se il focolaio si trova alla base del cranio o si infiltra nei seni venosi, la resezione completa viene annullata a causa dell'elevata probabilità di gravi complicanze. In tale situazione, il chirurgo esegue un'escissione parziale per ridurre la compressione delle strutture cerebrali. In tal caso, i pazienti vengono sottoposti obbligatoriamente a radiochirurgia e radioterapia.
La radiochirurgia con Gamma Knife è indicata per tutti i pazienti con meningioma primario, indipendentemente dalla localizzazione del linfonodo patologico, nonché per i pazienti con tumori residui dopo resezione incompleta o irradiazione (se la dimensione massima del focolaio non supera i 30 mm). Il Gamma Knife è più indicato per l'intervento su formazioni localizzate in strutture cerebrali profonde, difficilmente accessibili con la chirurgia convenzionale. La metodica viene applicata anche ai pazienti che non possono sottoporsi alla chirurgia convenzionale. La radiochirurgia arresta la crescita del meningioma distruggendone il DNA e trombizzando la rete vascolare che lo alimenta. Questo trattamento è efficace in oltre il 90% dei casi.
"Pro" del trattamento Gamma Knife:
- Le strutture cerebrali circostanti non vengono colpite;
- Non è necessario il ricovero del paziente;
- Il metodo è non invasivo, quindi non vi è alcun rischio di infezione o perdita di sangue;
- Non è necessaria l'anestesia generale;
- Non è necessario un lungo periodo di recupero.
La radioterapia convenzionale è indicata per i pazienti con meningiomi multipli o di grandi dimensioni e prevede l'uso di radiazioni ionizzanti. A seconda dell'indicazione, si distingue tra radioterapia, β-terapia, γ-terapia, esposizione a protoni e neutroni. L'efficacia terapeutica si basa sul danno al DNA tumorale delle cellule in proliferazione attiva, che ne determina la morte.
La chemioterapia per il meningioma benigno del cervello è inappropriata e praticamente inutilizzata. Tuttavia, questo metodo viene prescritto nelle neoplasie maligne come effetto coadiuvante per rallentare la crescita e prevenire la diffusione del processo patologico ai tessuti cerebrali profondi.
Prescrivere inoltre una terapia sintomatica, per alleviare le condizioni del paziente e migliorare la circolazione sanguigna nel cervello.
Farmaci
Come preparazione preoperatoria, ai pazienti con meningioma cerebrale vengono somministrati farmaci per stabilizzare la pressione sanguigna. In assenza di crisi ipotalamo-ipofisarie, vengono somministrati Proroxan 0,015-0,03 g tre volte al giorno o Butyroxan 0,01-0,02 g tre volte al giorno, monitorando la pressione arteriosa (è importante monitorare le condizioni del paziente, poiché sono possibili bruschi cali della pressione arteriosa, bradicardia, svenimenti e disturbi del ritmo cardiaco). In caso di pressione arteriosa persistentemente elevata, si raccomanda la somministrazione di Prazosin 0,5-1 mg tre volte al giorno. Si tratta di un vasodilatatore sintetico, i cui possibili effetti collaterali includono dispnea, riduzione ortostatica della pressione arteriosa e gonfiore alle gambe.
Tenendo conto del grado di insufficienza surrenalica, viene eseguita una terapia ormonale sostitutiva con cortisone, idrocortisone e prednisolone. Prima dell'intervento, ai pazienti vengono somministrati 50 mg di idrocortisone ogni 8 ore (somministrati anche immediatamente prima dell'intervento, durante il suo svolgimento e per diversi giorni successivi, in dosi individuali).
Se indicato, vengono utilizzati ormoni tiroidei e ormoni sessuali. A scopo profilattico, il giorno prima dell'intervento, si inizia la terapia con cefalosporine. Tradizionalmente, si somministra Ceftriaxone 1-2 g fino a due volte al giorno per via intramuscolare, continuando il trattamento per cinque giorni dopo l'intervento. In caso di sviluppo di processi infiammatori (meningoencefalite), la terapia antibiotica viene prescritta tenendo conto del patogeno identificato per due settimane, mentre nei pazienti con immunodeficienza per 3 o più settimane. È possibile la somministrazione parenterale di penicilline, fluorochinoloni, cefalosporine di III generazione e glicopeptidi.
Quali vitamine non possono essere assunte in caso di meningioma cerebrale?
L'assunzione giornaliera di vitamine è particolarmente importante per i pazienti oncologici. Per le persone indebolite da processi tumorali, le sostanze utili sono vitali e dovrebbero essere fornite non solo con l'alimentazione, ma spesso anche sotto forma di farmaci specifici: compresse o iniezioni. La decisione sulla necessità di un'ulteriore integrazione vitaminica spetta al medico curante. Nella maggior parte dei casi, la terapia vitaminica è indicata per aumentare le difese dell'organismo, attivare i processi di recupero e rafforzare l'immunità, in caso di indebolimento da radiazioni o interventi chirurgici. Inoltre, le vitamine spesso riducono gli effetti collaterali della terapia farmacologica.
La maggior parte dei preparati vitaminici ha un effetto positivo sull'organismo, a condizione che venga rispettato il dosaggio prescritto. Tuttavia, alcuni esperti in vitamine consigliano cautela e non dovrebbero essere assunti senza la prescrizione medica. Stiamo parlando di questi farmaci:
- Alfa-tocoferolo (vitamina E);
- Metilcobalamina (vitamina B12 );
- Tiamina ( B1 );
- Acido folico ( B9 ).
Richiede cautela nell'assunzione di vitamine A e D3, nonché di preparati multivitaminici contenenti ferro.
Riabilitazione
La resezione chirurgica del meningioma cerebrale è un intervento piuttosto serio. Anche se l'intervento viene eseguito alla perfezione, è fondamentale condurre correttamente il periodo di riabilitazione per garantire una completa guarigione senza il rischio di recidiva del tumore.
Dopo l'intervento chirurgico ci sono alcuni divieti da tenere a mente:
- Non puoi bere bevande alcoliche;
- Non puoi viaggiare in aereo (a meno che il tuo medico non approvi);
- Non andare in sauna, usare il solarium, prendere il sole durante il periodo di esposizione al sole attivo;
- Per la prima volta, non dovresti praticare sport attivi che comportino un aumento dello stress;
- Bisogna evitare scandali, litigi e altre situazioni che possono influire negativamente sul sistema nervoso centrale e sulla pressione sanguigna.
Il programma riabilitativo è sviluppato individualmente per ciascun paziente. Durante il processo di recupero, lo schema può variare a seconda delle dinamiche presenti. In caso di edema e sindrome dolorosa residua, si può ricorrere alla fisioterapia. In caso di paresi degli arti, per migliorare la circolazione sanguigna e il flusso linfatico, aumentare la conduzione neuromuscolare e la sensibilità, vengono prescritti massaggi e terapia manuale. L'esercizio terapeutico aiuta a ripristinare le funzioni perse, a formare connessioni riflesse e a stabilizzare il lavoro dell'apparato vestibolare.
Prevenzione
Secondo gli esperti, molte patologie tumorali sono correlate all'alimentazione. Ad esempio, la preferenza per la carne rossa è associata a vari tipi di cancro. Anche le bevande alcoliche, il fumo e il consumo di alimenti di bassa qualità e non naturali hanno un impatto negativo.
I medici raccomandano:
- Mantenere un equilibrio tra apporto calorico e attività fisica;
- Per mantenere un peso corporeo normale;
- Essere fisicamente attivi;
- Nella dieta dare la preferenza a frutta, verdura, verdure verdi, evitare cibi pronti e carne rossa;
- Limitare il consumo di alcol.
Un riposo notturno adeguato e sufficiente è inoltre importante per rafforzare la capacità dell'organismo di resistere allo sviluppo di patologie oncologiche. Un sonno di qualità contribuisce alla normalizzazione dello stato ormonale e alla stabilizzazione dei principali processi vitali. Allo stesso tempo, la mancanza di sonno porta ad un aumento dei livelli di stress e all'interruzione dei ritmi vitali, che può favorire lo sviluppo di meningioma cerebrale.
A scopo preventivo, si raccomanda vivamente di non dimenticare di sottoporsi a controlli periodici e di recarsi tempestivamente dal medico.
Previsione
Se il meningioma benigno del cervello viene individuato in tempo senza infiltrarsi nei tessuti circostanti, la prognosi può essere considerata favorevole. La maggior parte dei pazienti guarisce completamente. In circa il 3% dei casi si verifica una recidiva della patologia. I tumori atipici sono soggetti a recidiva in quasi il 40% dei pazienti, mentre i tumori maligni nel 75-80% dei pazienti.
Gli specialisti distinguono un criterio quinquennale per la ricrescita del meningioma, che dipende dall'area di localizzazione del focolaio patologico. La minore tendenza alla recidiva riguarda le neoplasie localizzate in prossimità della volta cranica. Un po' più frequentemente si riscontrano recidive nella zona della sella turca, e ancora più frequentemente lesioni in prossimità del corpo dell'osso cuneiforme (entro cinque anni, il 34% di questi meningiomi ricresce). I focolai localizzati in prossimità delle ali dell'osso cuneiforme e del seno cavernoso sono più inclini alla recidiva (60-99%).
L'esito della malattia dipende direttamente da un atteggiamento responsabile nei confronti della propria salute e dal tempestivo consulto con il medico.
Alcol per il meningioma cerebrale
Indipendentemente dalla localizzazione del meningioma cerebrale, tutti i pazienti a cui è stata diagnosticata questa malattia dovrebbero astenersi dal consumo di bevande alcoliche. L'assunzione di bevande alcoliche non deve essere associata ad alcun tumore, nemmeno a quelli benigni. L'alcol è inoltre controindicato nei pazienti sottoposti a chemioterapia. Anche una piccola quantità di bevande alcoliche può causare gravi conseguenze, fino alla morte del paziente.
Le ragioni di questo divieto sono le seguenti:
- Le difese immunitarie ne risentono, ci sono condizioni favorevoli allo sviluppo di infezioni fungine, microbiche o virali;
- Il corpo porta un carico aggiuntivo e spende energie per eliminare l'intossicazione da alcol, invece di impiegarle per combattere il processo tumorale;
- Gli effetti collaterali dei farmaci chemioterapici sono amplificati;
- Il fegato e i reni sono sottoposti a maggiori sforzi e aumenta il rischio di insufficienza epatica e renale;
- Aumento del rischio di metastasi;
- Peggiora significativamente il benessere del paziente, peggiorando i sintomi.
In alcuni casi, l'alcol può annullare gli effetti ottenuti in precedenza con la chemioterapia, pertanto è importante che i pazienti affetti da meningioma evitino completamente l'alcol.
Disabilità
La possibilità di riconoscere un'invalidità dipende da diversi fattori:
- Malignità o benignità della neoplasia;
- La possibilità, il fatto e la qualità (completezza) dell'intervento chirurgico;
- Se si è verificata una recidiva;
- La natura e il grado dei disturbi funzionali, la presenza di disabilità;
- Da criteri sociali quali età, professione.
Il primo gruppo di disabilità viene assegnato se il paziente presenta disturbi cerebrali stabili o in aumento, limitazioni in termini di cura di sé, movimento, ecc.
Il secondo gruppo è indicato per le persone operate per tumore benigno, maligno o metastatico con prognosi riabilitativa sfavorevole o con disabilità moderata ma permanente.
Il terzo gruppo è assegnato ai pazienti con compromissione moderata delle funzioni cerebrali, che impedisce un adeguato orientamento, capacità cognitive, mobilità e attività lavorativa.
Se il meningioma cerebrale non presenta sintomi evidenti e la capacità lavorativa del paziente dopo il trattamento è preservata, non è possibile attribuire un'invalidità al gruppo.

