Esperto medico dell'articolo
Nuove pubblicazioni
Ostruzione intestinale congenita
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
L'occlusione intestinale congenita è una condizione in cui il passaggio del materiale intestinale attraverso il tratto digerente è interrotto.
L'articolo descrive in dettaglio le cause e i meccanismi dello sviluppo, il quadro clinico e i metodi diagnostici, il trattamento chirurgico e la prognosi dell'occlusione intestinale nei neonati.
Le cause ostruzione intestinale congenita
Le cause dell'occlusione intestinale congenita sono un intero gruppo di malattie e malformazioni degli organi addominali:
- atresia o stenosi intestinale,
- compressione del tubo intestinale (pancreas anulare, enterocistoma),
- malformazioni della parete intestinale (malattia di Hirschsprung),
- fibrosi cistica,
- violazione della rotazione e della fissazione del mesentere (sindrome di Ledd, volvolo dell'intestino medio).
Patogenesi
La maggior parte dei difetti del tubo intestinale si verifica nelle fasi precoci dello sviluppo intrauterino (4-10 settimane) ed è associata a una formazione alterata della parete intestinale, del lume intestinale, della crescita e della rotazione intestinale. Dalla 18a alla 20a settimana di sviluppo intrauterino, il feto inizia a compiere movimenti di deglutizione e il liquido amniotico ingerito si accumula al di sopra dell'ostruzione, causando l'espansione intestinale. Anomalie dello sviluppo del pancreas posteriore tra la 5a e la 7a settimana di sviluppo intrauterino possono causare l'ostruzione completa del duodeno. La fibrosi cistica del pancreas geneticamente determinata nella fibrosi cistica porta alla formazione di meconio denso e denso, causa dell'ostruzione dell'ileo a livello della sezione terminale. La genesi della malattia di Hirschsprung si basa su un ritardo nella migrazione delle cellule gangliari dalle creste neurali alla mucosa intestinale, con conseguente formazione di una zona aperistaltica attraverso la quale il movimento del contenuto intestinale diventa impossibile. Quando l'intestino si torce, l'afflusso di sangue alla parete intestinale viene interrotto, il che può portare a necrosi e perforazione intestinale.
Sintomi ostruzione intestinale congenita
Dopo la nascita di un bambino, la tempistica della comparsa dei segni clinici e la loro gravità dipendono non tanto dal tipo di difetto quanto dal livello di ostruzione. Si deve sospettare un'occlusione intestinale congenita se, subito dopo la nascita, si ottengono più di 20 ml di contenuto durante l'aspirazione dallo stomaco del bambino. I sintomi caratteristici principali sono due: vomito con impurità patologiche (bile, sangue, contenuto intestinale) e assenza di feci per più di 24 ore dopo la nascita. Quanto più distale è il livello di ostruzione, tanto più tardivamente compaiono i sintomi clinici e tanto più pronunciata è la distensione addominale nel bambino. Lo strangolamento (volvolo intestinale) causa una sindrome dolorosa, caratterizzata da attacchi di ansia e pianto.
Forme
Esiste un'ostruzione intestinale alta e bassa, il livello di divisione è il duodeno.
Nel 40-62% dei casi l'ostruzione duodenale è caratterizzata da malattie cromosomiche e anomalie dello sviluppo combinate:
- difetti cardiaci,
- difetti del sistema epatobiliare,
- Sindrome di Down,
- Anemia di Fanconi
Nel 50% dei bambini con atresia dell'intestino tenue viene rilevato un volvolo intestinale intrauterino, nel 38-55% dei casi si verificano anomalie combinate, le aberrazioni cromosomiche sono rare.
L'ostruzione congenita del colon è spesso associata a difetti congeniti cardiaci (20-24%), dell'apparato muscolo-scheletrico (20%) e dell'apparato genitourinario (20%); le malattie cromosomiche sono rare.
In caso di ileo da meconio, i problemi respiratori possono manifestarsi subito dopo la nascita oppure possono manifestarsi danni polmonari in un secondo momento (forma mista di fibrosi cistica).
Nella malattia di Hirschsprung è possibile una combinazione con difetti del sistema nervoso centrale, del sistema muscolo-scheletrico e sindromi genetiche.
Diagnostica ostruzione intestinale congenita
Le radiografie degli organi addominali (sia in bianco che con mezzo di contrasto) possono rilevare livelli di liquido in caso di ostruzione bassa, il sintomo della "doppia bolla" in caso di ostruzione duodenale, calcificazioni in caso di ileo da meconio o perforazione intestinale prenatale. La diagnosi di malattia di Hirschsprung è confermata dalla biopsia intestinale e dall'irrigografia.
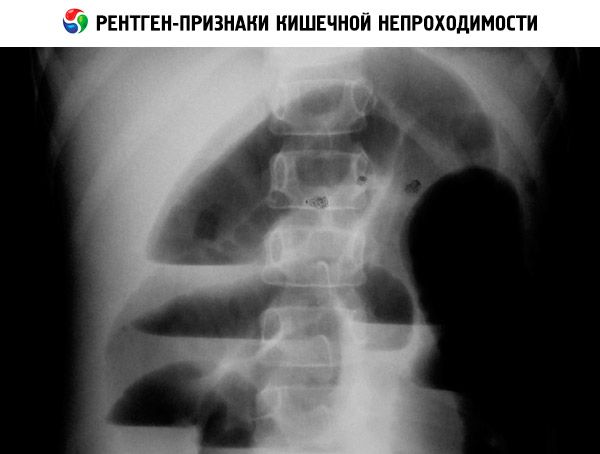
Diagnosi prenatale
L'occlusione intestinale congenita può essere sospettata a partire dalla 16a-18a settimana di sviluppo intrauterino, in base all'espansione dell'intestino o dello stomaco del feto. Il tempo medio per la diagnosi di ostruzione intestinale tenue è di 24-30 settimane, con un'accuratezza del 57-89%. Il polidramnios compare precocemente e si verifica nell'85-95% dei casi; la sua comparsa è associata a una compromissione dei meccanismi di utilizzo del liquido amniotico nel feto. L'occlusione intestinale congenita del colon non viene diagnosticata nella maggior parte dei casi, poiché il liquido viene assorbito dalla mucosa intestinale, impedendo all'intestino di espandersi. Un criterio importante è l'assenza di haustra e un aumento delle dimensioni dell'addome.
Come esaminare?
Chi contattare?
Trattamento ostruzione intestinale congenita
Il rilevamento di segni di ostruzione intestinale richiede il trasferimento urgente del bambino in un ospedale chirurgico. In ospedale per la maternità, viene inserito un sondino nasogastrico per decomprimere lo stomaco e si stabilisce un'evacuazione costante del contenuto gastrico. Perdite significative di liquidi con vomito e nel "terzo spazio", spesso associate a ostruzione intestinale, portano rapidamente a grave disidratazione, fino allo shock ipovolemico. Per questo motivo, la terapia infusionale deve essere iniziata in ospedale per la maternità cateterizzando la vena periferica.
La durata della preparazione preoperatoria dipende dal tipo e dal livello dell'occlusione intestinale congenita.
Preparazione preoperatoria
Se si sospetta un volvolo in un bambino, l'intervento chirurgico viene eseguito d'urgenza. In questo caso, la preparazione preoperatoria è limitata a 0,5-1 ora, viene eseguita una terapia infusionale a 10-15 ml/(kgxh) e viene corretto l'equilibrio acido-base, vengono prescritti farmaci emostatici, analgesici [trimeperidina alla dose di 0,5 mg/kg] e, se necessario, viene somministrata la ventilazione artificiale. Le misure diagnostiche includono la determinazione di:
- gruppi sanguigni e fattore Rh,
- KOS,
- livello di emoglobina,
- ematocrito,
- tempo di coagulazione del sangue.
Tutti i bambini con ostruzione intestinale vengono sottoposti a cateterizzazione venosa centrale, poiché è prevista una terapia infusionale a lungo termine nel periodo postoperatorio.
In caso di occlusione intestinale congenita lieve, l'intervento non è così urgente. La preparazione preoperatoria può durare dalle 6 alle 24 ore, consentendo ulteriori accertamenti del bambino per identificare anomalie dello sviluppo di altri organi e ottenere una correzione più completa dei disturbi del metabolismo idroelettrolitico esistenti. Viene eseguito un drenaggio gastrico costante e viene monitorata attentamente la quantità di secrezione. Viene prescritta una terapia infusionale e vengono somministrati antibiotici e farmaci emostatici.
In caso di ostruzione intestinale congenita grave, l'intervento può essere posticipato di 1-4 giorni, durante i quali vengono eseguiti un esame completo del bambino e il trattamento di tutti i disturbi identificati degli organi vitali e dello stato idroelettrolitico. Durante la preparazione preoperatoria, viene eseguito un drenaggio gastrico costante, escludendo l'alimentazione. Viene prescritta una terapia infusionale di 70-90 ml/kg al giorno; dopo 12-24 ore dalla nascita, possono essere aggiunti farmaci per la nutrizione parenterale. Viene eseguita la correzione dei disturbi elettrolitici e dell'iperbilirubinemia, prescrivendo una terapia antibatterica ed emostatica.
Trattamento chirurgico dell'occlusione intestinale congenita
L'obiettivo dell'intervento è ripristinare la pervietà del tubo intestinale, garantendo così la possibilità di nutrire il bambino. L'entità dell'intervento dipende dalla causa dell'ostruzione intestinale:
- posizionamento dello stoma intestinale,
- resezione di un tratto dell'intestino con creazione di un'anastomosi o stoma,
- Anastomosi a forma di T,
- raddrizzando la torsione,
- anastomosi di bypass,
- Apertura del lume intestinale ed evacuazione del tappo di meconio. Terapia intensiva nel periodo postoperatorio.
Negli interventi mininvasivi nei neonati a termine senza patologie concomitanti, l'estubazione può essere eseguita immediatamente dopo l'intervento chirurgico. Nella maggior parte dei bambini con occlusione intestinale, la ventilazione meccanica prolungata è indicata per 1-5 giorni dopo l'intervento. Durante questo periodo, il sollievo dal dolore viene fornito mediante infusione endovenosa di analgesici oppioidi [fentanil alla dose di 3-7 mcg/kg/h, trimeperidina alla dose di 0,1-0, mg/kg/h] in combinazione con metamizolo sodico alla dose di 10 mg/kg o paracetamolo alla dose di 10 mg/kg. Se è installato un catetere epidurale, è possibile utilizzare l'infusione continua di anestetici locali nello spazio epidurale.
La terapia antibatterica include necessariamente farmaci attivi contro i batteri anaerobi. Allo stesso tempo, è necessario monitorare lo stato microecologico, almeno due volte a settimana. Alla comparsa della peristalsi, si esegue la decontaminazione orale dell'intestino.
Dopo 12-24 ore dall'intervento vengono prescritti farmaci che stimolano la peristalsi intestinale: neostigmina metilsolfato alla dose di 0,02 mg/kg
A tutti i bambini sottoposti a intervento chirurgico per ostruzione intestinale congenita viene mostrata una nutrizione parenterale precoce (12-24 ore dopo l'intervento).
L'alimentazione enterale completa sarà possibile solo dopo 7-20 giorni e in alcuni casi la necessità di nutrizione parenterale persisterà per molti mesi (sindrome dell'intestino corto). L'alimentazione enterale diventa possibile quando avviene il passaggio attraverso il tratto gastrointestinale. Dopo un intervento chirurgico per ostruzione duodenale, l'alimentazione viene effettuata con miscele dense (Frisovom, Nutrilon antireflusso, Enfamil AR), che favoriscono il rapido ripristino della motilità di stomaco e duodeno.
In caso di resezioni intestinali crasse o di stomie intestinali alte (sindrome dell'intestino corto), l'alimentazione viene effettuata con miscele elementari (Progestimil, Alfare, Nutrilon Pepti MCT, Humana LP+MCT) in combinazione con preparati enzimatici (pancreatina).
Se dopo l'operazione vengono preservati tutti i tratti dell'intestino (colostomia, resezione di un piccolo tratto di intestino), l'allattamento può essere iniziato immediatamente.
In tutti i casi vengono prescritti preparati biologici (lattobacilli acidophilus, bifidobatteri bifidum, premadophilus).
Previsione
Il tasso di sopravvivenza dopo l'intervento chirurgico è del 42-95%. Alcuni bambini necessitano di un trattamento chirurgico ripetuto (stadio 2). Se tutte le sezioni del tratto gastrointestinale vengono preservate dopo l'intervento chirurgico per occlusione intestinale congenita, la prognosi è favorevole. I problemi che insorgono sono associati a disturbi nutrizionali (malnutrizione, allergie) e disbiosi. In caso di resezioni intestinali significative, si forma una sindrome da "intestino corto", che causa significativi problemi nutrizionali e grave malnutrizione. Sono necessari molteplici ricoveri ospedalieri a lungo termine per la nutrizione parenterale e talvolta ripetuti interventi chirurgici. In caso di fibrosi cistica, la prognosi è sfavorevole.


 [
[