Esperto medico dell'articolo
Nuove pubblicazioni
Prolasso genitale femminile
Ultima recensione: 07.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
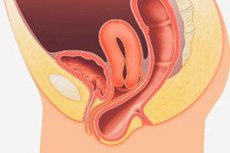
Il prolasso dei genitali è una malattia polieziologica, la cui base è la distrofia e l'insufficienza dell'apparato legamentoso dell'utero e dei muscoli del pavimento pelvico, con conseguente aumento della pressione intra-addominale. Strutture pelviche: utero (prolasso uterino) o vagina (prolasso vaginale), parete vaginale anteriore (ernia vescicale) o parete vaginale posteriore (rettocele).
Fattori di rischio
I fattori che contribuiscono allo sviluppo dell'insufficienza muscolare del pavimento pelvico includono il parto patologico, la carenza di estrogeni, i cambiamenti nei muscoli e nel tessuto connettivo legati all'età, la predisposizione genetica, nonché una serie di malattie extragenitali e condizioni sociali sfavorevoli.
Patogenesi
Nella patogenesi del prolasso e/o del prolasso genitale nelle giovani donne nullipare (o in quelle con parti non complicati) con un quadro ormonale invariato e normali condizioni sociali, il ruolo principale è svolto da un difetto sistemico del tessuto connettivo. Sotto l'influenza di uno qualsiasi dei fattori elencati o del loro effetto combinato, si verifica un indebolimento funzionale dell'apparato legamentoso degli organi genitali interni e del pavimento pelvico. Sullo sfondo dell'indebolimento funzionale dell'apparato legamentoso dell'utero e dei suoi annessi e dell'aumentata pressione intra-addominale, gli organi iniziano a estendersi oltre il pavimento pelvico. In questo caso, si distinguono diverse varianti dei meccanismi patogenetici del prolasso uterino e vaginale:
- l'utero è situato interamente all'interno del fondo unico estremamente espanso; privato di qualsiasi sostegno, è spinto fuori attraverso il pavimento pelvico;
- una parte dell'utero si trova all'interno e una parte all'esterno dell'orifizio erniario; la prima parte viene espulsa, mentre l'altra viene premuta contro la base di appoggio.
Nella seconda variante, la parte vaginale della cervice, a causa della pressione costante all'interno dell'orifizio erniario, può scendere e allungarsi (elongatio coli); mentre il corpo dell'utero, situato all'esterno dell'orifizio erniario e adiacente al muscolo elevatore dell'ano ancora parzialmente funzionante, oppone resistenza al prolasso completo dell'organo. Questo meccanismo spiega la formazione di un utero allungato e assottigliato, il cui allungamento dipende esclusivamente o principalmente dall'ipertrofia della cervice, mentre il fondo dell'utero può rimanere in una posizione pressoché corretta in questo momento. In tale situazione, il prolasso completo dell'utero si verifica con la sua retroflessione, ovvero quando l'asse dell'utero coincide con l'asse della vagina. Pertanto, la retroflessione è considerata un fattore di rischio per il prolasso completo dell'utero.
Nella pratica clinica viene ancora utilizzata la classificazione del prolasso degli organi genitali femminili proposta da KF Slavyansky.
Sintomi prolasso genitale femminile
I disturbi più comuni dei pazienti con prolasso degli organi genitali interni sono: dolore lancinante e/o sensazione di pesantezza al basso ventre, leucorrea, disfunzione sessuale, sensazione di corpo estraneo nella vagina, incontinenza urinaria e gassosa durante lo sforzo fisico, tosse, starnuti.
Fasi
Classificazione degli spostamenti verso il basso della vagina (secondo KF Slavyansky):
- 1° grado. Prolasso della parete vaginale anteriore, posteriore o di entrambe (le pareti non si estendono oltre l'ingresso della vagina).
- 2° grado. Prolasso delle pareti vaginali anteriori o posteriori, o di entrambe insieme (le pareti si trovano all'esterno dell'apertura vaginale).
- 3° grado. Prolasso completo della vagina, accompagnato da prolasso dell'utero.
Cosa c'è da esaminare?
Chi contattare?
Trattamento prolasso genitale femminile
Le caratteristiche anatomiche e topografiche degli organi pelvici, la comune vascolarizzazione, l'innervazione e le strette connessioni funzionali ci consentono di considerarli come un unico sistema in cui anche alterazioni locali possono danneggiare la funzione e l'anatomia degli organi adiacenti. Pertanto, l'obiettivo principale del trattamento del prolasso è quello di eliminare non solo la patologia sottostante, ma anche di correggere i disturbi dei genitali, della vescica, dell'uretra, del retto e del pavimento pelvico.
Tra i fattori che determinano la tattica di trattamento per i pazienti con prolasso genitale, si distinguono i seguenti:
- grado di prolasso dei genitali;
- cambiamenti anatomici e funzionali degli organi genitali (presenza e natura di malattie ginecologiche concomitanti);
- la possibilità e la fattibilità di preservare e ripristinare le funzioni riproduttive e mestruali;
- caratteristiche di disfunzione del colon e dello sfintere del retto;
- età dei pazienti;
- patologia extragenitale concomitante e grado di rischio dell'intervento chirurgico e delle cure anestetiche.
Trattamento di rafforzamento generale. Questo tipo di terapia mira ad aumentare il tono dei tessuti e a eliminare le cause che contribuiscono allo spostamento dei genitali. Consigliati: corretta alimentazione, trattamenti in acqua, esercizi di ginnastica, cambiamenti nelle condizioni di lavoro, massaggio uterino.
Trattamento chirurgico del prolasso degli organi genitali. Il trattamento del prolasso degli organi genitali femminili, se patogeneticamente giustificato, dovrebbe essere considerato un intervento chirurgico.
Ad oggi sono noti oltre 300 metodi di correzione chirurgica di questa patologia.
I metodi noti di correzione chirurgica del prolasso genitale possono essere suddivisi in 7 gruppi, in base alle strutture anatomiche che vengono rafforzate per correggere la posizione scorretta dei genitali.
- 1° gruppo di interventi – rafforzamento del pavimento pelvico – colpoperineolevatoroplastica. Considerando che i muscoli del pavimento pelvico sono sempre patogeneticamente coinvolti nel processo patologico, la colpoperineolevatoroplastica dovrebbe essere eseguita in tutti i casi di intervento chirurgico come presidio aggiuntivo o primario.
- Il 2° gruppo di interventi prevede l'utilizzo di diverse tecniche di accorciamento e rinforzo dei legamenti rotondi dell'utero. La tecnica più utilizzata è l'accorciamento dei legamenti rotondi con il loro fissaggio alla superficie anteriore dell'utero. L'accorciamento dei legamenti rotondi dell'utero con il loro fissaggio alla superficie posteriore dell'utero, la ventrofissazione dell'utero secondo Kocher e altri interventi simili sono inefficaci, poiché i legamenti rotondi dell'utero, dotati di elevata elasticità, vengono utilizzati come materiale di fissaggio.
- Il 3° gruppo di interventi riguarda il rafforzamento dell'apparato di fissaggio dell'utero (legamenti cardinali, uterosacrali) mediante sutura, trasposizione, ecc. A questo gruppo appartiene anche l'"intervento di Manchester", la cui essenza consiste nell'accorciare i legamenti cardinali.
- Il 4° gruppo di interventi è la fissazione rigida degli organi prolassati alle pareti del bacino: alle ossa pubiche, all'osso sacro, al legamento sacrospinale, ecc. Le complicazioni di questi interventi sono l'osteomielite, il dolore persistente e le cosiddette posizioni operatorie-patologiche degli organi pelvici con tutte le conseguenze che ne conseguono.
- Il quinto gruppo di interventi riguarda l'uso di materiali alloplastici per rafforzare e riparare l'apparato legamentoso dell'utero. L'utilizzo di questi interventi porta spesso al rigetto dell'alloplasto e alla formazione di fistole.
- Il sesto gruppo di interventi è l'obliterazione parziale della vagina (colporrafia mediana secondo Neugebauer-Lefort, cleisis vaginale-perineale secondo Labhardt). Gli interventi sono non fisiologici, escludono la possibilità di attività sessuale e si osservano recidive della malattia.
- Il settimo gruppo di interventi è un intervento chirurgico radicale: l'isterectomia vaginale. Naturalmente, questo intervento elimina completamente il prolasso degli organi, ma presenta una serie di aspetti negativi: ricadute della malattia sotto forma di enterocele e persistente interruzione delle funzioni mestruali e riproduttive.
Negli ultimi anni è diventata popolare la tattica della correzione combinata del prolasso genitale mediante laparoscopia e accesso vaginale.
Metodi ortopedici per il trattamento del prolasso genitale. I metodi per il trattamento del prolasso e del prolasso genitale nelle donne che utilizzano pessari vengono utilizzati in età avanzata quando vi sono controindicazioni al trattamento chirurgico.
Trattamento fisioterapico. Metodi fisioterapici e di sfinterotonizzazione diadinamica applicati correttamente e tempestivamente sono di grande importanza nel trattamento dei genitali pubici e dell'incontinenza urinaria femminile.


 [
[