Esperto medico dell'articolo
Nuove pubblicazioni
Esame vaginale bimanuale
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
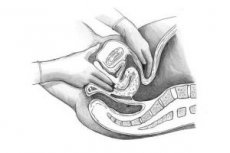
L'esame vaginale (interno) viene eseguito con il dito medio e l'indice di una mano (solitamente la destra). L'altra mano deve prima separare le grandi labbra. L'esame vaginale consente di determinare le condizioni dei muscoli del pavimento pelvico, delle grandi ghiandole del vestibolo, dell'uretra, della vagina (volume, estensibilità, dolorabilità, presenza di processi patologici, condizioni delle volte vaginali), della parte vaginale della cervice (posizione, dimensioni, forma, consistenza, superficie, mobilità, dolorabilità, condizioni dell'orifizio uterino esterno).
L'esame viene poi proseguito con entrambe le mani (inserite in vagina e con l'altra mano attraverso la parete addominale anteriore).
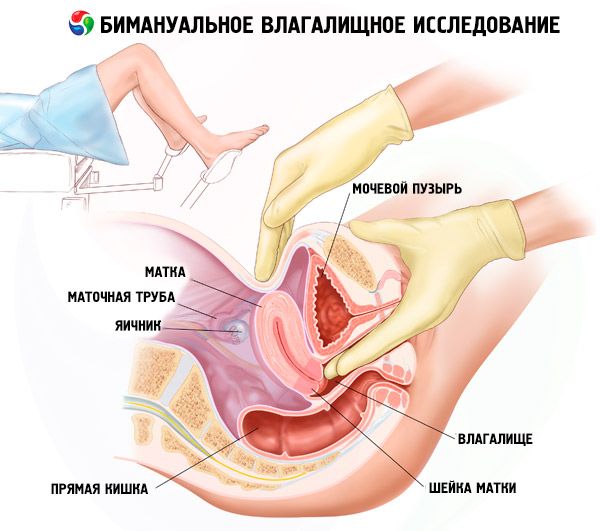
L'esame vaginale bimanuale (bimanuale, combinato, vaginale-addominale) è il metodo principale per riconoscere patologie dell'utero, degli annessi, del peritoneo pelvico e dei tessuti. Durante l'esame dell'utero, se ne determinano la posizione (inclinazione, curvatura, ecc.), le dimensioni, la forma, la consistenza, la mobilità e la dolorabilità. Gli annessi uterini vengono esaminati muovendo la mano esterna verso le pareti laterali della pelvi (alternativamente) e la mano interna verso i fornici laterali della vagina. Le tube di Falloppio e le ovaie non modificate di solito non vengono palpate.
Utilizzando lo spazzolino della seconda mano, la palpazione degli organi pelvici viene eseguita dal lato della parete addominale secondo determinate regole. In questo caso, è possibile determinare l'ampiezza dell'apertura vaginale, le condizioni del perineo, i muscoli del pavimento pelvico, la lunghezza della vagina, la profondità delle volte vaginali, la lunghezza e le condizioni della parte vaginale della cervice, il corpo dell'utero (posizione, dimensioni, consistenza, mobilità, dolorabilità, forma, ecc.) e gli annessi (tube di Falloppio e ovaie). Questo esame può anche fornire un'idea delle condizioni delle pareti pelviche (esostosi ossee).
Per ottenere informazioni più complete, è necessario seguire una sequenza precisa. Si escludono patologie dell'uretra e se ne determina lo stato (ispessimento, compattezza, dolore). Si valutano la capacità della vagina, la gravità della piega della mucosa e lo stato delle sue pareti.
La fase successiva è l'esame della parte vaginale della cervice. Le sue dimensioni normali sono circa la falange ungueale del pollice.
Nelle donne che hanno partorito, la cervice ha una forma cilindrica, mentre nelle donne che non hanno partorito ha una forma conica. La consistenza del tessuto cervicale è densa. Le condizioni dell'orifizio uterino esterno (normalmente chiuso) sono di grande importanza.
Successivamente, si esamina l'utero. Se ne determinano forma, dimensioni, consistenza, mobilità, sensibilità alla palpazione e movimento.
Un utero ingrossato può indicare una gravidanza o un tumore. Una consistenza diversa, l'asimmetria dell'utero e il suo ingrossamento possono essere associati a un processo tumorale. La limitazione della mobilità uterina è spesso causata da un processo infiammatorio o adesivo.
La fase successiva consiste nello stabilire le condizioni degli annessi uterini. A questo scopo, le dita esaminatrici vengono spostate alternativamente verso le volte laterali. Gli annessi uterini inalterati possono essere palpati in una donna magra e con un buon rilassamento della parete addominale anteriore.
Se si palpano le appendici, si presta attenzione alla loro dimensione, forma, nitidezza dei contorni, caratteristiche della superficie, consistenza, mobilità e sensibilità.
Nelle malattie infiammatorie acute degli annessi uterini, l'esame obiettivo interno è doloroso, i contorni degli organi palpati non sono chiari ed è spesso impossibile separare l'utero dal conglomerato infiammatorio generale con la palpazione. Nell'infiammazione cronica, gli annessi alterati sono palpati più chiaramente, sono meno dolorosi e sono localizzati in aderenze che ne limitano il movimento.
Le cisti ovariche sono solitamente monolaterali e si presentano alla palpazione come una formazione rotonda e chiara, con una superficie liscia, abbastanza mobile e indolore.
Le cisti ovariche hanno una consistenza più densa, a volte irregolare; il movimento del tumore può essere limitato.
Nelle forme avanzate di cancro ovarico, si riscontrano massicci conglomerati tumorali immobili nella pelvi. Non è possibile palpare l'utero.
Si passa poi all'esame dei parametri. Di solito, i tessuti dei parametri non sono palpabili con le dita. Nelle malattie infiammatorie dei genitali, il tessuto può apparire edematoso, fortemente dolente, e in alcuni casi può diventare più denso (a seguito di un'infiammazione pregressa). È necessario valutare le condizioni dei parametri nelle neoplasie maligne, poiché le metastasi del cancro cervicale si verificano lungo le vie linfatiche che portano ai linfonodi delle pareti laterali della pelvi. In questo caso, il tessuto diventa più denso e la cervice viene tirata verso l'alto o verso una delle pareti laterali della pelvi.
Alcune alterazioni possono essere rilevate anche nei legamenti sacrouterini (in processi infiammatori cronici con prevalenza di alterazioni cicatriziali-adesive). I legamenti (posteriori dell'utero) sono palpati come ispessiti, accorciati e acutamente dolenti. I movimenti dell'utero, soprattutto in avanti, causano dolore acuto.
Gli esami rettali, retto-addominali e retto-vaginali vengono eseguiti secondo le indicazioni (o come esame complementare) nelle vergini, con atresia o stenosi della vagina, con processi infiammatori o tumorali dell'apparato riproduttivo.
L'esplorazione rettale viene eseguita con il secondo dito della mano destra e diverse dita della sinistra (rettoaddominale). Aiuta a visualizzare le condizioni della cervice, del tessuto paravaginale e pararettale, per stabilire alterazioni del retto (restringimento, compressione da parte di un tumore, infiltrazione delle pareti, ecc.). Questo esame viene utilizzato anche nelle pazienti che non hanno avuto rapporti sessuali (con imene conservato ). L'esplorazione rettovaginale viene eseguita inserendo il secondo dito in vagina e il terzo nel retto. Questo esame combinato è consigliabile in caso di sospetto di alterazioni patologiche del tessuto parametrico e dello spazio rettouterino.
Tutte le donne si sottopongono a una visita ginecologica per ottenere strisci batteriologici dall'uretra, dalla vagina e dal canale cervicale. Il materiale viene applicato su due vetrini, ciascuno diviso (dal basso) in tre parti: U (uretra), C (canale cervicale) e V (vagina). Prima di prelevare gli strisci, l'uretra viene leggermente massaggiata (verso l'esterno). La secrezione viene prelevata con una sonda scanalata, la punta di una pinzetta o, preferibilmente, con una leggera raschiatura con un cucchiaio speciale (Volkman) e applicata su entrambi i vetrini (sulla parte M). Per prelevare gli strisci successivi, vengono inseriti degli speculum in vagina. Lo striscio dal canale cervicale viene prelevato allo stesso modo di quello dall'uretra. La secrezione dal fornice posteriore della vagina viene solitamente prelevata con una spatola (pinzetta, forcipe). Gli strisci vengono applicati alle parti corrispondenti dei vetrini (C e V).
Per l'esame citologico, vengono prelevati strisci e materiale dal canale cervicale dalla superficie della cervice di tutte le donne che vengono inizialmente visitate da un ginecologo in una clinica ambulatoriale o ricoverate in ospedale.
Cosa ti infastidisce?
Cosa c'è da esaminare?


 [
[