Esperto medico dell'articolo
Nuove pubblicazioni
Prolattinoma ipofisario nelle donne, in gravidanza e negli uomini
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
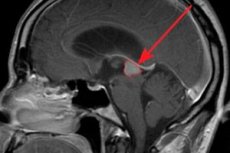
Un tumore ormonalmente attivo della ghiandola pituitaria anteriore è il prolattinoma. Consideriamo le cause della sua insorgenza, i fattori di rischio, i sintomi, i metodi diagnostici e terapeutici.
Il prolattinoma è una neoplasia che si forma nella ghiandola endocrina, l'ipofisi. È localizzato in profondità nel cervello ed è una patologia benigna.
Secondo la classificazione internazionale delle malattie ICD 10, rientra nella categoria Neoplasie (C00-D48):
D10-D36 Neoplasie benigne.
- D35 Tumore benigno di altre e non specificate ghiandole endocrine.
- D35.2 Neoformazione benigna della ghiandola pituitaria.
Questo nome della lesione dell'ipofisi è associato a uno dei suoi sintomi: l'aumento della produzione dell'ormone prolattina. Normalmente, viene prodotto solo nelle donne negli ultimi mesi di gravidanza e continua a essere secreto durante l'allattamento.
Insieme agli ormoni follicolo-stimolanti e luteinizzanti, la prolattina influenza le funzioni sessuali. Nelle donne, garantisce un ciclo mestruale regolare e la sintesi degli estrogeni. Negli uomini, assicura l'attività degli spermatozoi e la produzione di testosterone. Un eccesso di ormoni secreti da un tumore sopprime l'estrogenogenesi nelle donne, il che porta ad anovulazione e infertilità. Negli uomini, questo riduce il desiderio sessuale, con conseguenti disfunzione erettile e ginecomastia.
Epidemiologia
I prolattinomi sono adenomi ipofisari benigni. Le statistiche indicano che la loro incidenza è di circa il 30%. Questa lesione assume molto raramente una forma maligna, nel 2% dei casi. Questa degenerazione viene diagnosticata più spesso nelle donne in età fertile. Le dimensioni del tumore nelle donne sono di circa 2-3 mm, mentre negli uomini gli adenomi hanno un diametro superiore a 1 cm.
Le cause prolattinomi
L'endocrinologia e la genetica moderne continuano a studiare la causa del prolattinoma. Molto spesso, la malattia viene diagnosticata in concomitanza con patologie genetiche. Ad esempio, la neoplasia endocrina multipla di tipo I (patologia ereditaria) è caratterizzata da un'aumentata produzione di ormoni da parte di ipofisi, paratiroidi e pancreas.
Molti scienziati sono propensi a credere che il danno alla ghiandola pituitaria e l'aumento della produzione di prolattina possano essere causati dai seguenti fattori:
Malattie:
- Infezioni (encefalite, meningite).
- Processi infiltrativi e granulomatosi.
- Trauma (neurochirurgia, radiazioni, rottura del peduncolo cerebrale).
- Disturbi metabolici.
- Tumori (germinoma, meningioma).
- Cirrosi.
- Insufficienza renale cronica.
- Sindrome dell'ovaio policistico.
- Lesioni al torace e stimolazione del seno.
- Ipotiroidismo primario.
- Secrezione ectopica di ormoni.
Assunzione di farmaci:
- Antidepressivi.
- Prescrizioni di anti-H2.
- Oppiacei e cocaina.
- Bloccanti della dopamina.
- Calcio-antagonisti.
- Estrogeni.
- Inibitori adrenergici.
Nel determinare la causa della malattia, si presta particolare attenzione all'anamnesi farmacologica. Allo stesso tempo, si tiene conto del fatto che l'assunzione di contraccettivi orali non influisce sul rischio di formazione o crescita di prolattinomi.
Microadenoma e prolattinoma
L'ipofisi è un'appendice cerebrale situata sulla superficie inferiore del cervello. È l'organo centrale del sistema endocrino e produce ormoni responsabili della crescita, del metabolismo e del sistema riproduttivo. Microadenoma e prolattinoma sono lesioni tumorali dell'ipofisi. Consideriamo ciascuna di queste patologie più in dettaglio:
- Il microadenoma è una neoplasia, solitamente benigna. Provoca la crescita incontrollata delle cellule ghiandolari a causa di vari disturbi e anomalie. Il volume tumorale è di circa 10 mm.
Motivi:
- Lesioni al cranio e al cervello.
- Determinanti genetici.
- Insufficiente apporto di sangue alla ghiandola pituitaria.
- Intossicazione del corpo.
- Neuroinfezioni che coinvolgono le strutture e le membrane del cervello e del midollo spinale nel processo patologico.
Oltre ai fattori sopra menzionati, la malattia può verificarsi a causa di aborti, gravidanze e allattamento, nonché di contraccezione ormonale. Secondo le statistiche mediche, il microadenoma è diagnosticato più spesso nelle donne. Negli uomini, viene individuato durante la pubertà e trattato con farmaci ormonali.
- Il prolattinoma è una lesione benigna dell'ipofisi anteriore. Viene diagnosticato più spesso nelle persone di mezza età. Le donne sono più suscettibili a questa malattia rispetto agli uomini.
Il sintomo principale è l'aumento della produzione di prolattina. Questo ormone regola la secrezione di latte, il sistema riproduttivo e la capacità riproduttiva. Un eccesso di ormone inibisce la sintesi degli estrogeni femminili, con conseguente soppressione della funzione ovarica, irregolarità mestruali e infertilità. Negli uomini, il disturbo si manifesta con una diminuzione dei livelli di testosterone e una compromissione dell'attività sessuale.
Adenoma ipofisario e prolattinoma
Secondo la ricerca medica, l'adenoma ipofisario e il prolattinoma sono tumori della stessa origine. L'ipofisi è una ghiandola endocrina situata sulla superficie inferiore del cervello. Attraverso un'apertura nella dura madre, entra in contatto con l'ipotalamo, formando un sistema strettamente funzionale. Entrambe le parti del cervello formano il sistema ipotalamo-ipofisario, che regola e controlla il funzionamento delle ghiandole endocrine.
Esistono molti tumori dell'ipofisi, chiamati adenomi. Diamo un'occhiata più da vicino alle caratteristiche strutturali di questo organo:
- Il lobo anteriore (adenoipofisi) costituisce circa l'80% della ghiandola. È costituito da cellule ghiandolari di diverso tipo che secernono un tipo diverso di ormone. È responsabile della produzione dei seguenti ormoni:
- La prolattina è responsabile del ciclo mestruale e del metabolismo, regola l'allattamento e la produzione di latte.
- Ormone tireostimolante: la tiroide e la sintesi dei suoi ormoni.
- Ormone luteinizzante: sintesi degli ormoni steroidei, ovulazione, formazione del corpo luteo nelle ovaie.
- Adrenocorticotropo: secrezione di ormoni steroidei da parte delle ghiandole surrenali.
- Follicolo-stimolante: responsabile della crescita dell'endometrio, della maturazione dei follicoli e della formazione di ormoni steroidei.
- Il somatotropo è un ormone della crescita, responsabile della scomposizione del glucosio e dei grassi e attiva la sintesi proteica.
- Il lobo posteriore (neuroipofisi) produce e accumula ormoni ed è costituito da cellule nervose, fibre e globuli neurosecretori. È responsabile della produzione dei seguenti ormoni:
- Vasopressina: agisce sul cervello e sui vasi sanguigni, regola la funzionalità renale e la quantità di acqua nel corpo.
- Ossitocina: stimola le contrazioni uterine e il rilascio del latte materno.
Un adenoma ipofisario è un tumore benigno del tessuto ghiandolare che si forma solo nel lobo anteriore dell'organo. Allo stesso tempo, il prolattinoma è una formazione ormonalmente attiva a crescita estremamente lenta.
Fattori di rischio
Le neoplasie ormonalmente attive nell'ipofisi si verificano per molte ragioni, alcune delle quali non sono ancora state accertate. Esistono fattori di rischio che aumentano i livelli di prolattina e possono portare alla formazione di un prolattinoma:
- Malfunzionamento della tiroide.
- Lesioni al torace.
- Trauma cranico.
- Gravidanza e allattamento.
- Insufficienza renale.
- Disfunzione dell'ipotalamo.
- Ipotiroidismo.
- Ipofunzione epatica.
- Aumento dell'attività fisica.
- Neuroinfezioni.
- Terapia farmacologica a lungo termine.
- Assunzione di farmaci che influiscono sulla produzione ormonale.
Il tumore promuove un aumento della produzione di prolattina. Questo ormone è responsabile del normale processo di lattazione. Il prolattinoma è uno dei tumori ipofisari più comuni.
Patogenesi
Il meccanismo di sviluppo del prolattinoma non è completamente compreso. La patogenesi del tumore è associata a due teorie:
- Difetto interno: un disturbo genetico di almeno una cellula della ghiandola pituitaria provoca la trasformazione dell'organo in un tumore con la sua ulteriore crescita.
- Disturbo della regolazione ormonale delle funzioni dell'ipofisi: questo processo è associato al funzionamento degli ormoni di rilascio ipotalamici, liberine e statine. Quando vengono prodotti in eccesso, si verifica un'iperplasia dei tessuti ghiandolari, che innesca il processo tumorale.
La formazione di neoplasie è legata anche all'influenza di alcuni fattori ereditari.
Sintomi prolattinomi
Il danno all'ipofisi di origine ormonale si manifesta più spesso con un forte aumento dei livelli di prolattina e con la compressione del tessuto cerebrale circostante da parte del tumore. I sintomi del prolattinoma dipendono direttamente dalle sue dimensioni.
Se il tumore non supera i 10 mm, si osservano i seguenti sintomi:
- Forti mal di testa, che si verificano più spesso nella zona delle tempie e sono costanti. Questo sintomo è associato ad un aumento della pressione intracranica e alla pressione esercitata dalle strutture cerebrali circostanti.
- Diversi deficit visivi sono associati allo schiacciamento dei nervi ottici che passano vicino all'ipofisi. I pazienti lamentano restringimento del campo visivo, ridotta percezione dei colori, diplopia, strabismo e riduzione dell'acuità visiva.
- Dolore al viso, alla parte superiore delle guance, alle ali del naso, al labbro superiore e al bordo esterno dell'occhio. Il fastidio è dovuto alla compressione dei rami del nervo trigemino da parte del tumore. La funzionalità dei muscoli facciali non è compromessa.
Se il tumore è più grande di 10 mm, si chiama macroprolattinoma. Può causare cecità, sintomi patologici del sistema nervoso centrale e instabilità emotiva. I tumori di grandi dimensioni portano all'interruzione della produzione di altri ormoni della ghiandola.
Primi segni
Maggiore è la dimensione del tumore, più evidenti sono i sintomi che ne indicano la presenza. I primi segni di prolattinoma:
- Mal di testa.
- Maggiore irritabilità.
- Ansia.
- Stato depressivo di lunga durata.
- Visione doppia.
- Diminuzione dell'acuità visiva.
Con il progredire della malattia, i sintomi aumentano. A causa dell'eccessiva produzione di ormoni, il tumore esercita un effetto compressivo sui tessuti adiacenti. Ciò si manifesta con un'alterazione delle funzioni degli organi situati vicino all'ipofisi.
Sintomi del prolattinoma nelle donne
I primi sintomi del prolattinoma nelle donne sono i seguenti:
- Cambiamenti nel ritmo del ciclo mestruale, fino alla sua cessazione.
- Mancata ovulazione e incapacità di concepire. Ciò si verifica a causa di un'alterazione nella produzione di ormoni (follicolo-stimolante e luteinizzante) responsabili del normale funzionamento dell'apparato riproduttivo.
- Mal di testa di lunga durata.
- Riduzione delle dimensioni del seno.
- Secrezione di un liquido simile al latte dai capezzoli.
- Secchezza vaginale.
- Diminuzione della libido dovuta a cambiamenti nei livelli di estrogeni.
Oltre ai sintomi sopra menzionati, la malattia provoca disturbi psico-emotivi:
- Diminuzione della concentrazione.
- Stanchezza cronica.
- Aumento della stanchezza.
- Eccitabilità nervosa.
- Disturbi del sonno.
- Stato depressivo.
Se vengono rilevate lesioni della ghiandola pituitaria nelle ragazze, ai pazienti viene diagnosticata:
- Sottosviluppo dei genitali: riduzione delle dimensioni dell'utero, delle piccole labbra e del clitoride.
- Nell'adolescenza, la malattia si manifesta con una crescita di peli di tipo maschile. Peli grossolani e pigmentati compaiono sul labbro superiore, sul mento, sul petto e intorno ai capezzoli, all'addome e in altre parti del corpo. A causa dell'elevato livello di prolattina, le ghiandole surrenali lavorano attivamente, producendo androgeni.
- L'acne e i brufoli sono associati all'aumento dei livelli di ormoni sessuali maschili.
- Obesità: l'eccessivo aumento di peso è dovuto a un'interruzione del metabolismo dei grassi.
- Carie multiple e fratture frequenti sono associate alla perdita di calcio dovuta a disturbi del metabolismo minerale. Gradualmente, il tessuto osseo perde minerali e altre sostanze utili, diventando più fragile.
I sintomi della malattia sopra descritti possono presentarsi sia combinati che isolati.
Sintomi del prolattinoma negli uomini
I tumori pituitari ormono-dipendenti negli uomini vengono diagnosticati molto meno frequentemente rispetto alle donne.
Diamo un'occhiata ai principali sintomi del prolattinoma negli uomini, causato da una diminuzione dei livelli di testosterone e della spermatogenesi:
- Indebolimento del desiderio sessuale.
- Potenza ridotta.
- Disfunzione erettile.
- Infertilità.
- Ingrossamento delle ghiandole mammarie.
- Atrofia testicolare.
- Ridurre la crescita dei peli sul viso.
- Debolezza muscolare.
- Osteoporosi.
- Forti mal di testa.
- Acuità visiva compromessa.
Agli uomini vengono spesso diagnosticati macroprolattinomi, cioè tumori di grandi dimensioni.
Prolattinoma nei bambini
Secondo le statistiche mediche, il prolattinoma è raro nei bambini. La malattia rappresenta circa il 50% di tutti gli adenomi ipofisari, che a loro volta rappresentano il 2% dei tumori intracranici. I sintomi della condizione patologica nei bambini sono scarsi e associati a cambiamenti ormonali.
Segni del disturbo nelle ragazze:
- Amenorrea primaria o secondaria.
- Variazione del peso corporeo (obesità).
- La galattorrea è una secrezione dai capezzoli.
Nei ragazzi, la malattia potrebbe essere asintomatica. Per questo motivo, il tumore viene rilevato accidentalmente durante una TAC, una risonanza magnetica cerebrale e altri esami. In alcuni casi, l'unico segno del disturbo è un ritardo puberale.
Un tumore di vecchia data dell'ipofisi anteriore interrompe la secrezione di gonadotropine, causando un'insufficienza delle funzioni delle ghiandole sessuali e disturbi nella sintesi degli ormoni sessuali. Si verificano anche sintomi neuro-oftalmologici: mal di testa, vertigini, disturbi dell'attenzione, disturbi della vista.
Il trattamento mira a stabilizzare il quadro ormonale del bambino. A questo scopo vengono utilizzati farmaci dopamino-mimetici. Tale terapia ha un effetto rapido e a lungo termine. Il trattamento chirurgico viene eseguito molto raramente e, di norma, quando l'organo interessato è infiammato.
Prolattinoma e gravidanza
Una patologia diagnosticata abbastanza frequentemente nelle donne è il prolattinoma. La gravidanza può esserne il fattore scatenante. Particolare attenzione è richiesta alle pazienti con adenoma che desiderano avere un figlio. A queste vengono prescritti farmaci dopaminergici per un anno prima del concepimento. Allo stesso tempo, per ridurre il rischio di gravidanze indesiderate durante questo periodo, si raccomanda l'uso di contraccettivi di barriera.
- Se la malattia viene diagnosticata in fase precoce, il rischio di aborto spontaneo è elevato. Pertanto, la paziente deve essere sottoposta a controllo ginecologico ed endocrinologico per tutto il primo trimestre. Alla paziente vengono prescritti analoghi medicinali del progesterone naturale (il farmaco Utrozhestan).
- Se il tumore non supera i 6 mm, raramente progredisce o complica il decorso della gravidanza. Le lesioni dell'ipofisi superiori a 6 mm richiedono un attento monitoraggio, poiché provocano un forte aumento degli estrogeni, compromissione della vista e frequenti mal di testa.
- Esami come la risonanza magnetica non sono raccomandati durante la gravidanza, quindi le dimensioni della neoformazione possono essere determinate solo in base ai sintomi. Particolare attenzione viene prestata alla determinazione del livello di prolattina nel sangue, poiché gli indicatori di questo ormone consentono di trarre conclusioni sullo stato del corpo femminile.
Il trattamento del tumore non viene eseguito durante la gravidanza. Ciò è dovuto al fatto che la prescrizione di farmaci che normalizzano i livelli ormonali ha un effetto negativo sulla gravidanza e sull'allattamento. Una risonanza magnetica di controllo viene eseguita un paio di mesi dopo il parto. Se si osserva una crescita del tumore, è necessaria la soppressione della produzione di latte. Secondo le statistiche, un aumento delle neoplasie si verifica nel 15-35% dei casi di malattia.
Prolattinoma e allattamento al seno
L'effetto della gravidanza sulla secrezione di prolattina nelle donne con adenoma ipofisario ormonalmente attivo si manifesta in modi diversi. I sintomi e la prognosi futura dipendono interamente dalle dimensioni del prolattinoma. L'allattamento al seno è controindicato quando il tumore cresce e le condizioni della paziente peggiorano. In questo caso, vengono prescritti farmaci che bloccano la produzione di latte e la donna viene sottoposta a ulteriori accertamenti e trattamenti.
Se le dimensioni della neoplasia non aumentano, l'allattamento è consentito fino a 2-3 mesi, con risonanza magnetica regolare, monitoraggio del campo visivo e dei livelli di prolattina. Un allattamento prolungato può comportare il rischio che l'adenoma diventi maligno.
Fasi
Le lesioni ipofisarie benigne, come molte altre malattie, presentano stadi specifici. I tumori si dividono in base alle dimensioni e alla posizione all'interno della fossa ipofisaria:
- Il primo stadio è rappresentato dai microprolattinomi intrasellari. Le loro dimensioni non superano 1 cm e non oltrepassano i confini della sella turcica dell'ipofisi.
- Il secondo stadio è rappresentato dai macroprolattinomi extrasellari. Crescono fino a superare 1 cm e si estendono oltre la sella turcica dell'ipofisi, comprimendo i tessuti e gli organi circostanti.
Le dimensioni del tumore influenzano i sintomi della malattia, che sono causati da alterazioni patologiche locali. Inoltre, il metodo di trattamento dipende dallo stadio della malattia.
Forme
L'adenoma ipofisario può essere ormonalmente inattivo o attivo. La tipologia di quest'ultimo dipende dalla produzione di ormoni da parte delle cellule che lo compongono.
La classificazione principale degli adenomi ipofisari:
- Produttori di somatotropina: favoriscono una maggiore produzione dell'ormone della crescita.
- Secernenti prolattina: caratterizzati da una sintesi eccessiva di prolattina.
- Produttore di adrenocorticopina: secerne l'ormone adrenocorticotropo.
- Produttori di tireotropina: producono l'ormone tireostimolante.
- Ormone follicolo-stimolante: provoca un aumento del livello degli ormoni gonadotropi.
La divisione del prolattinoma viene effettuata come segue:
- Funzionale: si verifica durante la gravidanza e l'allattamento.
- Iatrogeno – provocato da farmaci farmacologici.
- Tumore - associato allo sviluppo di microadenomi e macroadenomi della ghiandola pituitaria.
Ogni tipo di malattia può causare infertilità, disturbi del ciclo mestruale e della potenza sessuale, disturbi del sistema nervoso centrale e altri sintomi patologici.
Complicazioni e conseguenze
L'adenoma ipofisario ormonalmente attivo, se trascurato, può portare a gravi problemi. Le principali conseguenze e complicazioni del prolattinoma sono:
- La crescita del tumore e la sua pressione sui nervi ottici causano deficit visivi e cecità.
- Osteoporosi: la perdita di massa ossea è associata a una ridotta produzione di testosterone ed estrogeni.
- Ipopituitarismo: a causa della crescita del tumore e dell'aumento dei livelli di prolattina nell'organismo, si verificano squilibrio ormonale, insufficienza della corteccia surrenale e ipotiroidismo.
Oltre ai problemi sopra menzionati, il prolattinoma porta molto spesso a complicazioni durante la gravidanza. Durante una gravidanza normale, l'ipofisi di una donna aumenta di dimensioni, il che porta alla produzione di prolattina. Ma se il concepimento avviene in un contesto con livelli elevati di prolattina, c'è il rischio di aborto spontaneo, soprattutto nelle fasi iniziali.
Diagnostica prolattinomi
Un tumore ipofisario può essere sospettato in base ai sintomi clinici caratteristici. La diagnosi del prolattinoma consiste in:
- Raccolta dell'anamnesi e analisi dei reclami dei pazienti.
- Identificazione dei sintomi della malattia e valutazione della sua gravità.
- Ricerca di laboratorio.
- Diagnostica strumentale.
- Complesso di procedure differenziali.
Il metodo diagnostico più informativo è considerato la risonanza magnetica con l'introduzione di un mezzo di contrasto. Viene utilizzata per determinare la sede del tumore e le sue dimensioni. Per identificare il macroprolattinoma, viene eseguita una TC, che fornisce una buona visualizzazione delle strutture dell'osso sfenoide. Gli esami di laboratorio consistono in studi ormonali. Se la malattia è accompagnata da deficit visivo, è necessaria una consulenza oculistica.
Test
La diagnosi di laboratorio del prolattinoma consiste in:
- Determinazione del livello degli ormoni pituitari nel siero sanguigno.
- Esame del sangue per la prolattina.
- Esami del sangue per altri ormoni ipofisari. Un aumento di uno o più indicatori può indicare un adenoma ipofisario.
Particolare attenzione viene dedicata alla determinazione del livello di prolattina. Il livello ormonale dipende dalle dimensioni del tumore. La presenza di una neoplasia è indicata da valori di prolattina superiori a 200 mUI/l. In caso di lieve superamento dei valori normali, viene prescritta un'analisi tripla a intervalli di 7-10 giorni. Ciò consente di escludere fluttuazioni ormonali dovute a stress e tensione psico-emotiva.
 [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ]
[ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ]
Livello di prolattina nel prolattinoma
L'ormone che causa la produzione di latte nel periodo postpartum è la prolattina (prodotta dalle cellule ipofisarie). Il livello di prolattina nel prolattinoma dipende da molti fattori. I suoi indicatori regolano le funzioni riproduttive e sessuali del corpo umano. La loro alterazione porta allo sviluppo di vari sintomi patologici.
La prima prolattina si forma nel corpo del bambino subito dopo la nascita. Nelle prime settimane di vita, i suoi indicatori sono elevati: circa 2000 mUI/l. Con un aumento pronunciato dell'ormone, le ghiandole mammarie dei bambini si gonfiano e può essere rilasciata una piccola quantità di latte. In un bambino di un mese, il livello di prolattina si stabilizza ed è di 607 mUI/l nei maschi e 628 mUI/l nelle femmine. Crescendo, gli indicatori oscillano tra 40 e 400 mUI/l. Nelle femmine, questi valori sono più alti che nei maschi.
- Se il livello di prolattina è superiore al normale, può portare allo sviluppo di prolattinoma, ipotiroidismo e formazioni policistiche sulle ovaie. Valori elevati si osservano negli ultimi mesi di gravidanza.
- Se la prolattina è al di sotto del normale, causa problemi alla funzione riproduttiva, emorragie durante il parto, gravidanze post-termine e lesioni tumorali al cervello. Si osservano anche disturbi del sistema nervoso centrale, eccessiva crescita di peli sul corpo e gonfiore.
Per una diagnosi definitiva in caso di alterazione dei livelli di prolattina, è opportuno sottoporsi a una visita completa da parte dei seguenti specialisti: ginecologo, neurologo, endocrinologo, psichiatra.
Diagnostica strumentale
Un altro modo per individuare un tumore ipofisario e le sue caratteristiche (dimensioni, posizione, complicanze) è la diagnostica strumentale. Al paziente vengono spesso prescritti:
- La risonanza magnetica viene eseguita con l'aggiunta di mezzi di contrasto che migliorano la visualizzazione del tumore. Dopo l'applicazione del contrasto, i contorni del prolattinoma sono facilmente distinguibili rispetto al tessuto ipofisario, così come le sue dimensioni e la sua localizzazione.
- Tomografia computerizzata: viene eseguita per neoplasie di dimensioni superiori a 1 cm per valutare il grado di distruzione ossea. Durante la diagnosi, vengono rilevati sintomi di distruzione della sella turcica e della dura madre.
- La craniografia è un esame radiografico del cranio in proiezione diretta e laterale. La malattia è caratterizzata da un'alterazione della forma e delle dimensioni della sella turcica.
Oltre agli esami sopra menzionati, è necessaria una visita oculistica. Il medico constaterà la presenza di compressione dei nervi ottici, riduzione dell'acuità visiva e disturbi dei nervi oculomotori. Una visita mammologica è obbligatoria per escludere tumori della ghiandola mammaria. La paziente verrà sottoposta a mammografia ed ecografia delle ghiandole. È inoltre necessaria una valutazione della densità ossea per escludere lo sviluppo di osteoporosi.
Cosa c'è da esaminare?
Diagnosi differenziale
In caso di sospetto di neoplasia benigna dell'ipofisi, è indicato un approfondimento diagnostico. La diagnosi differenziale del prolattinoma viene effettuata con le seguenti patologie:
- Patologie endocrine.
- Ipotiroidismo.
- Sindrome adrenogenitale.
- Sindrome dell'ovaio policistico.
- Patologie somatiche, ad esempio l'insufficienza renale.
- Galattorrea fisiologica (può persistere nei bambini di età inferiore ai 3 anni e dopo l'allattamento nelle donne).
- Galattorrea neuroriflessa e iperprolattinemia.
Vengono prese in considerazione anche tutte le possibili lesioni ipofisarie, sia ormonalmente attive che non ormonali. Sulla base dei risultati della diagnosi differenziale, il medico formula una diagnosi definitiva e predispone un piano di trattamento.
Chi contattare?
Trattamento prolattinomi
La scelta del metodo di trattamento per il prolattinoma è individuale per ogni paziente. La terapia prescritta dal medico ha i seguenti obiettivi:
- Ripristino delle funzioni della ghiandola pituitaria.
- Riduzione delle dimensioni del tumore o sua completa rimozione.
- Ripristinare i livelli di prolattina nel sangue.
- Eliminazione dei sintomi dolorosi e delle relative complicazioni: mal di testa, disturbi della vista e del sistema nervoso centrale, galattorrea.
Il trattamento viene eseguito da un endocrinologo e da un ginecologo. Il paziente viene sottoposto a terapia farmacologica con farmaci che rallentano la crescita del tumore, riducono i livelli di prolattina e ripristinano la funzione sessuale sia negli uomini che nelle donne.
I principali svantaggi dell'assunzione di farmaci sono gli effetti collaterali e la necessità di un lungo periodo di assunzione. In alcuni casi, dopo l'interruzione dell'assunzione delle pillole, i livelli ormonali aumentano nuovamente. Se i livelli di prolattina rimangono normali per 6 mesi dopo l'inizio del trattamento, la terapia viene sospesa. In questo caso, il medico raccomanda cicli preventivi con l'assunzione di farmaci ogni 2 anni. Tale trattamento consente di ridurre le dimensioni del tumore ed evitare l'intervento chirurgico.
Medicinali
Per trattare il prolattinoma, vengono utilizzati farmaci del gruppo degli agonisti del recettore della dopamina. Questi farmaci sono necessari per normalizzare i livelli di prolattina, migliorare la funzionalità dell'ipofisi, ridurre le dimensioni del tumore (osservate dopo 6-12 settimane di trattamento) ed eliminarne la sintomatologia dolorosa.
Agonisti della dopamina:
I generazione – Ergot e suoi derivati:
- Derivati dell'acido lisergico: Bromocriptina, Metisergide, Ronalin, Parlodel.
- Derivati dell'aminoergolina: Lisuride, Tergulide, Mesulergina.
- Derivati della clavina: Pergolide, Methergolina.
La seconda generazione è costituita da farmaci dopamino-mimetici non contenenti ergot: Quinagolide, Quinagolide.
III generazione – inibitori selettivi dei recettori D2 dei lattotropi ipofisari: Cabergolina
Nella maggior parte dei casi, ai pazienti vengono prescritti i seguenti farmaci:
- Norprolac
Un farmaco appartenente al gruppo farmacoterapeutico dei recettori della dopamina B2. Sopprime la secrezione di prolattina senza influenzare lo stato degli altri ormoni ipofisari. La riduzione clinica dell'ormone si osserva due ore dopo l'assunzione del farmaco e raggiunge il massimo dopo 4-6 ore con una singola dose. Ha un effetto prolungato, che dura circa 24 ore. L'uso prolungato del farmaco porta alla reversione dello sviluppo dei tumori ipofisari secernenti prolattina, ovvero alla loro riduzione o al ritardo della loro crescita.
- Indicazioni d'uso: aumento dei livelli ematici dell'ormone pituitario che stimola la produzione di latte, micro o macroadenomi di origine sconosciuta, oligomenorrea, amenorrea, galattorrea, infertilità, diminuzione della libido.
- Metodo di somministrazione: il dosaggio viene stabilito individualmente per ciascun paziente. La dose iniziale è di 0,025 mg una volta al giorno per tre giorni. Nei tre giorni successivi, assumere 0,05 mg. Dal settimo giorno di trattamento, la dose giornaliera è di 0,075 mg. Se necessario, è possibile aumentare gradualmente il dosaggio per ottenere l'effetto terapeutico ottimale. In questo caso, l'intervallo tra le variazioni di dose deve essere di almeno una settimana e la dose massima giornaliera non deve superare 0,075-0,15 mg.
- Effetti collaterali: mal di testa e vertigini, nausea, vomito, sonnolenza. In rari casi, si sviluppa psicosi acuta, che scompare dopo l'interruzione del farmaco. Sono inoltre possibili perdita di appetito, dolore addominale, diarrea, stitichezza, calo della pressione sanguigna e congestione nasale. Un brusco calo della pressione sanguigna, ovvero il collasso ortostatico, si verifica estremamente raramente.
- Controindicazioni: ipersensibilità ai componenti del farmaco. Si raccomanda particolare cautela nei pazienti con anamnesi di malattie mentali e nelle persone il cui lavoro richiede rapide reazioni motorie o mentali.
Norprolac è disponibile sotto forma di compresse da 0,025; 0,05; 0,075 e 0,15 mg di principio attivo.
- Bromocriptina
Stimolatore specifico dei recettori della dopamina. Rallenta la secrezione degli ormoni dell'ipofisi anteriore, responsabili della produzione di latte. L'uso di questo farmaco previene il processo di lattazione, l'infiammazione del tessuto mammario durante l'allattamento e il suo ingorgo. Ripristina la funzione ovarica e il ciclo mestruale, favorendo il concepimento nelle donne con amenorrea da iperprolattinemia.
- Indicazioni d'uso: soppressione della produzione di prolattina e normalizzazione dei suoi livelli, galattorrea, cessazione dell'allattamento postpartum.
- Modo di somministrazione: il farmaco viene assunto per via orale alla dose di 2,5 mg due volte al giorno durante i pasti. La durata del trattamento è di 10-17 giorni. La terapia viene interrotta solo su prescrizione medica. Ciò è dovuto al fatto che la sospensione prematura del farmaco può portare alla ripresa della lattazione.
- Effetti collaterali: nausea, vomito, mal di testa, abbassamento della pressione sanguigna, sbiancamento delle dita quando esposte al freddo.
- Controindicazioni: intolleranza ai componenti del farmaco, primo trimestre di gravidanza, aritmie cardiache, infarto del miocardio, restringimento del lume dei vasi periferici, disturbi mentali. Durante il trattamento, è controindicato il consumo di alcol, contraccettivi orali e farmaci che deprimono il sistema nervoso centrale.
La bromocriptina è disponibile in compresse da 2,5 mg e capsule da 5 e 10 mg.
- Parlodel
Un medicinale con il principio attivo bromocriptina. Il principio attivo si lega ai recettori cerebrali della dopamina D2. Ha un effetto stimolante, inibendo i processi di increzione della molecola di prolattina. Grazie a ciò, l'effetto sul sistema ipofisi-ovaio è garantito, il processo di lattazione è soppresso e il ciclo mestruale è normalizzato. Il farmaco riduce la gravità dei sintomi del morbo di Parkinson, riduce la concentrazione di somatotropina, migliora le condizioni dell'acromegalia. Elimina i sintomi del disturbo depressivo.
- Indicazioni d'uso: prolattinoma, iperprolattinemia dovuta a terapia farmacologica, infertilità in entrambi i sessi, irregolarità mestruali, sindrome dell'ovaio policistico, calo della libido, impotenza, oligospermia. Prescritto in caso di lesioni adenomatose dell'ipofisi, acromegalia, mastite postpartum e quando è necessario interrompere l'allattamento. Utilizzato in preparazione a interventi chirurgici come mezzo per ridurre i tumori e nella terapia postoperatoria per ridurre i livelli di prolattina. Il farmaco è efficace nel morbo di Parkinson idiopatico e nel parkinsonismo postencefalico.
- Metodo di somministrazione: le compresse vengono somministrate per via orale. Per il prolattinoma, il dosaggio viene scelto individualmente per ciascun paziente. Di norma, ai pazienti vengono prescritti 2,5-3,75 mg al giorno. Il dosaggio massimo per i bambini di età inferiore ai 12 anni è di 5 mg al giorno, mentre per i bambini di età superiore ai 12 anni è di 20 mg al giorno.
- Effetti collaterali: vertigini e mal di testa, reazioni dermatologiche, tachicardia, alopecia, disturbi intestinali, confusione, disturbi del sonno e dell'appetito, tinnito. È inoltre possibile che si sviluppino astenia, allucinazioni, vari disturbi del movimento, parestesia, ecc.
- Controindicazioni: ipersensibilità ai componenti del farmaco, gestosi, sindrome premestruale, ipertensione arteriosa, allattamento, patologie mammarie benigne, malattie cardiovascolari, disturbi mentali. L'uso del farmaco durante la gravidanza è possibile solo in presenza di indicazioni giustificate e sotto stretto controllo medico.
- Sovradosaggio: dispepsia, calo della pressione sanguigna, vertigini, allucinazioni, tachicardia, sonnolenza, febbre, ipotensione ortostatica. La lavanda gastrica è indicata per eliminare i sintomi sopra descritti. La metoclopramide è raccomandata per eliminare vomito e allucinazioni.
Parlodel è disponibile sotto forma di compresse in confezioni da 10 e 30 capsule.
- Lisuride
Un farmaco con attività antiserotoninergica. Appartiene agli agonisti del recettore della dopamina.
- Indicazioni d'uso: prolattinoma, ipogonadismo iperprolattinemico, acromegalia. Prescritto anche per parkinsonismo, malattie allergiche e per il trattamento dell'emicrania (riduce la frequenza e l'intensità degli attacchi).
- Modo di somministrazione: per via orale 0,025 mg 1-2 volte al giorno. La durata del trattamento è individuale per ciascun paziente e pertanto è determinata dal medico curante.
- Effetti collaterali: vari sintomi dispeptici, sonnolenza, diminuzione della pressione sanguigna, aumento della frequenza cardiaca.
- Controindicazioni: ipersensibilità ai componenti del farmaco, gravidanza. Le compresse non sono prescritte a pazienti con pressione bassa, disturbi circolatori periferici, ischemia, grave disfunzione renale ed epatica.
Lisuride è disponibile sotto forma di compresse contenenti 0,025 mg del principio attivo.
- Cabergolina
Agonista del recettore della dopamina D2, derivato di un alcaloide dell'ergot. Stimola i recettori ipofisari, causando un'inibizione marcata e prolungata della secrezione dell'ormone del lobo anteriore, la prolattina. Sopprime e blocca la lattazione, ha un effetto terapeutico in caso di irregolarità mestruali, infertilità, calo della libido e impotenza.
- Indicazioni d'uso: macro e microadenomi dell'ipofisi, iperprolattinemia idiopatica, soppressione della lattazione nel periodo postpartum.
- Metodo di somministrazione e dosaggio: il farmaco viene utilizzato per via orale, il dosaggio e la durata della terapia dipendono dallo stadio della condizione patologica e dalle prescrizioni del medico, pertanto sono individuali per ogni paziente.
- Controindicazioni: intolleranza individuale ai componenti del prodotto, gravidanza, grave disfunzione epatica, anamnesi di psicosi postpartum. Il farmaco è prescritto con particolare cautela ai pazienti con malattie cardiovascolari, lesioni ulcerative dello stomaco e del duodeno.
- Effetti collaterali: mal di testa e vertigini, nausea, dolore addominale, calo della pressione sanguigna, aumento della sonnolenza. Con l'uso sistematico del farmaco si osservano dolore alle ghiandole mammarie, parestesia, depressione e astenia.
- Sovradosaggio: svenimento, allucinazioni, congestione nasale. Il trattamento è sintomatico con monitoraggio e mantenimento della pressione sanguigna.
La cabergolina è disponibile sotto forma di polvere in sacchetti di polietilene.
Oltre ai farmaci sopra menzionati, per il trattamento dell'adenoma pituitario ormonalmente attivo possono essere prescritti i seguenti farmaci: Levodopa, Lergotril, Cyrogeptadine, Quinagolide, Abergin, Peritol e altri farmaci.
Se gli agonisti della dopamina causano gravi effetti collaterali nel paziente (mal di testa, vertigini, confusione, aumento della debolezza, nausea e vomito), si raccomanda di sospendere il trattamento con Domperidone. Il farmaco deve essere assunto un'ora dopo l'assunzione del farmaco principale. Per monitorare l'efficacia della terapia, è necessario controllare regolarmente i livelli di prolattina nel siero.
Trattamento del prolattinoma con Dostinex
Un farmaco efficace appartenente al gruppo farmacoterapeutico degli agonisti della dopamina è Dostinex. Il trattamento del prolattinoma con Dostinex consente di ottenere risultati terapeutici stabili in breve tempo.
Il principio attivo del farmaco è la cabergolina (un derivato dell'ergolina) con spiccata attività prolungata. Il suo meccanismo d'azione si basa sul blocco della secrezione ormonale attraverso la stimolazione dei recettori D2-dopaminergici delle cellule lattotrofiche dell'ipofisi. Dosi elevate hanno un effetto dopaminergico stimolante centrale sui recettori D2.
Dopo somministrazione orale, il farmaco viene rapidamente assorbito dal tratto digerente. La concentrazione massima si osserva 1-4 ore dopo la somministrazione. L'emivita urinaria è di 68-115 ore. Grazie a questa emivita, le concentrazioni di equilibrio del farmaco vengono raggiunte dopo 28 giorni. Il livello di legame alle proteine plasmatiche è di circa il 40%. Una diminuzione dei livelli di prolattina si osserva tre ore dopo la somministrazione e dura per 7-28 giorni. L'effetto terapeutico durante l'allattamento postpartum dura circa 14-21 giorni.
- Indicazioni d'uso: adenoma ipofisario prolattino-secernente, iperprolattinemia che causa infertilità, irregolarità mestruali, galattorrea, impotenza, calo della libido. Soppressione della lattazione fisiologica dopo il parto, sindrome della sella vuota, prevenzione della lattazione dopo aborto o aborto spontaneo.
- Metodo di applicazione: in caso di danno tumorale dell'ipofisi anteriore, ai pazienti vengono prescritti 0,25-0,5 mg 1-2 volte a settimana in giorni specifici. Ad esempio, ogni martedì o martedì e venerdì. Se necessario, il dosaggio viene aumentato di 0,5 mg ogni mese di trattamento. Una volta selezionato il regime posologico ottimale, è necessario determinare i livelli ormonali nel sangue. Nella maggior parte dei casi, un effetto terapeutico stabile si ottiene dopo 0,5-1 mese di trattamento.
- Effetti collaterali: mal di testa e vertigini, ipotensione, insonnia, nausea e vomito, dolore addominale. Sono inoltre possibili vari fenomeni dispeptici, dolore addominale, vampate di calore al viso e parestesie. Gli effetti collaterali più pronunciati si manifestano durante le prime due settimane di trattamento. Sintomi avversi marcati richiedono l'interruzione del farmaco.
- Controindicazioni: ipersensibilità ai componenti del farmaco, insufficienza epatica, gestosi tardiva, psicosi postpartum nell'anamnesi. Il farmaco non è destinato all'uso durante la gravidanza. Se si verifica un concepimento durante l'assunzione, il trattamento con Dostinex deve essere interrotto.
- Sovradosaggio: nausea, vomito, allucinazioni, ipotensione arteriosa, vari disturbi dispeptici. Per eliminarli, sono indicate lavanda gastrica e ulteriore terapia sintomatica con normalizzazione della pressione arteriosa.
- Interazioni farmacologiche: evitare l'uso concomitante con alcaloidi dell'ergot. È inoltre sconsigliato l'uso di butirrofenone, fenotiazina, metoclopramide e tioxantene, poiché Dostinex stimola i recettori della dopamina, il che può causare l'inefficacia della terapia. Sono vietati i farmaci con effetto ipotensivo, in quanto possono causare ipotensione arteriosa.
Dostinex è disponibile sotto forma di compresse: ogni confezione contiene 8 compresse, ciascuna contenente 0,5 mg di principio attivo.
Vitamine
Uno dei metodi di prevenzione, trattamento efficace e recupero dopo il prolattinoma e altre lesioni tumorali del corpo è l'assunzione di vitamine. È consigliabile assumere sostanze utili dopo aver consultato il medico. Poiché alcune di esse influenzano la circolazione sanguigna nei tessuti, possono aggravare la condizione dolorosa.
Le vitamine più utili per gli adenomi ipofisari sono la A, la E e la C, oltre a prodotti antitumorali a base di verdure crocifere e flavonoidi. Esistono inoltre complessi vitaminici già pronti in farmacia per mantenere la salute del cervello.
Diamo un'occhiata agli effetti di alcune vitamine sulle funzioni cerebrali:
- B1 – la tiamina riduce l'affaticamento e l'ansia, migliora la qualità del sonno e la coordinazione. La sua carenza porta allo sviluppo di ansia e depressione. È presente in avena, frutta secca, grano saraceno, carne di maiale e manzo, pesce.
- B2 – la riboflavina accelera le reazioni mentali. È un rimedio preventivo contro mal di testa, debolezza e sonnolenza. Si trova nella carne e nei latticini.
- B3 – L'acido nicotinico è responsabile di uno stato d'animo allegro, di una buona memoria e della capacità di concentrazione. Si trova nel latte, nelle verdure fresche, nella frutta secca, nel grano saraceno e nel tuorlo d'uovo.
- B6 – La piridossina combatte l'ansia e l'irritabilità, accelera i processi di pensiero e aumenta l'intelligenza. La sostanza è sintetizzata dall'organismo e si trova nei seguenti alimenti: patate, banane, fagioli, latte, cavoli, uova.
- B9 – L'acido folico aiuta a combattere l'insonnia, l'aumento della stanchezza e l'apatia. È presente in verdure fresche, formaggi a pasta dura, funghi, latte, albicocche e carne. La sintesi di questa vitamina è accelerata dall'assunzione di bifidobatteri.
- B12 – La cianocobalamina è responsabile del normale passaggio del corpo dal sonno alla veglia. È presente in alghe, latte, crostacei e carne.
- L'acido C-ascorbico ha proprietà antiossidanti, protegge l'organismo dall'aumento dello stress emotivo e fisico. Aiuta ad assorbire meglio le vitamine del gruppo B. Si trova in grandi quantità negli agrumi, nella verdura e nella frutta.
- Il D-calciferolo protegge l'organismo dalle lesioni maligne, mantiene l'elasticità delle pareti dei capillari e dei grandi vasi. Blocca i processi ossidativi. Si forma nell'organismo sotto l'influenza della radiazione solare; in piccole quantità è presente in latticini, uova, olio di pesce e prezzemolo fresco.
- L'acetato di e-tocoferolo combatte i processi distruttivi nell'organismo, rafforza le pareti dei vasi sanguigni e previene l'Alzheimer. È presente nell'olio di girasole non raffinato, nel latte, nei fagioli, nel fegato di manzo e di maiale.
- Il P-bioflavonoide protegge il cervello dalle emorragie, prevenendo la fragilità capillare. Si trova nelle foglie di tè verde, nel sorbo, nella rosa canina, nel ribes nero e nel limone.
Ciascuna delle vitamine sopra menzionate svolge un ruolo importante per il normale funzionamento dell'organismo, ma l'effetto più pronunciato si ottiene se assunta in combinazione con altre sostanze benefiche.
Trattamento fisioterapico
Le lesioni tumorali del cervello, comprese le neoplasie ormonalmente attive dell'ipofisi, rappresentano una controindicazione diretta alla maggior parte delle procedure fisioterapiche. Il trattamento fisioterapico può iniziare a stimolare la crescita del tumore, pertanto viene selezionato con estrema attenzione, tenendo conto di tutti i possibili rischi e complicazioni.
Nella maggior parte dei casi, ai pazienti viene prescritta la terapia UHF, ovvero una terapia ad altissima frequenza che utilizza onde millimetriche. La radiazione ha una moderata capacità di penetrazione nei tessuti biologici e agisce negli strati superficiali della pelle. Ha un effetto terapeutico sull'organismo attivando le fonti energetiche interne.
Applicato su una zona dolente o su punti biologicamente attivi, modifica e stimola il funzionamento del sistema nervoso autonomo ed endocrino. Aumenta la resistenza dell'organismo ai fattori ambientali negativi.
Effetti terapeutici:
- Stimolazione del sistema nervoso.
- Migliorare il funzionamento del sistema immunitario.
- Miglioramento del trofismo tissutale.
- Stimolazione dei processi di rigenerazione e riparazione.
I tipi di terapia UHF vengono selezionati individualmente da un fisioterapista per ciascun paziente. Altre procedure fisioterapiche, come il massaggio della zona del collo o il darsanval del cuoio capelluto (prescritti più spesso per forti mal di testa e vertigini), sono controindicate.
L'UHF è prescritta per immunodeficienze, malattie del sistema endocrino, patologie cardiache, ferite e ulcere croniche che non guariscono. È utile in caso di malattie degli organi otorinolaringoiatrici, lesioni del sistema genitourinario e nervoso e disturbi gastrointestinali.
La fisioterapia è controindicata nei casi di grave insufficienza cardiaca, renale o epatica, malattie infettive in fase acuta, gravi disturbi mentali e durante la gravidanza.
Rimedi popolari
Nelle fasi iniziali dello sviluppo del prolattinoma, molti pazienti ricorrono a metodi non convenzionali. Il trattamento tradizionale è possibile solo con il consenso del medico curante, poiché alcune ricette possono peggiorare la condizione dolorosa.
- Prendi melissa, valeriana, piantaggine, salvia e bacche di sorbo in parti uguali. Versa 500 ml di acqua bollente sugli ingredienti e lascia in infusione finché non si raffredda. Filtra e prendi ½ tazza durante il giorno prima di ogni pasto.
- Versare 10 g di erba di San Giovanni secca in un bicchiere d'acqua bollente e lasciare in infusione per 30 minuti. Assumere il rimedio 3-5 volte al giorno, un cucchiaio alla volta.
- Macina un cucchiaio di melissa fresca e versaci sopra 500 ml di acqua bollente. Dopo aver lasciato raffreddare, filtra e bevi un paio di sorsi durante il giorno. Questo infuso può essere aggiunto al tè.
- La tintura di cicuta, acquistabile in farmacia, ha un effetto curativo. Diluire 10 gocce di tintura alcolica al 10% in ½ bicchiere d'acqua e suddividere in tre dosi durante il giorno.
Prima di utilizzare ricette popolari, è opportuno verificare attentamente la tolleranza di tutti i componenti erboristici, per escludere il rischio di sviluppare reazioni allergiche.
Trattamento a base di erbe
Poiché l'aumento della produzione di prolattina è spesso associato a stress ed esperienze emotive, si consigliano le seguenti ricette di trattamenti a base di erbe per ridurne i livelli:
- Prendete 100 g di coni di luppolo e macinateli. Versate acqua in ragione di 30 g di materia prima per 500 ml di acqua e portate a ebollizione a fuoco medio. Dopo il raffreddamento, il decotto va filtrato e può essere assunto a cucchiaiate 3-5 volte al giorno.
- Prendi melissa, sommità di iperico, bacche di biancospino, passiflora e coni di luppolo in proporzioni uguali. Macina bene tutti gli ingredienti. Versa 1,5 litri di acqua bollente su 100 g di materie prime secche e lascia in infusione fino a completo raffreddamento. Filtra e bevi un bicchiere 30 minuti prima dei pasti durante il giorno.
- Assumere semi di sesamo, zucca, zenzero giovane, primula e miele in parti uguali. Macinare e mescolare accuratamente tutti gli ingredienti fino a ottenere una consistenza uniforme. Assumere il rimedio 1 cucchiaino 3-4 volte al giorno, indipendentemente dai pasti.
Il trattamento dell'adenoma ipofisario ormonalmente attivo con questo metodo è possibile solo con il consenso del medico. La terapia a base di erbe viene eseguita in combinazione con metodi di medicina tradizionale.
Omeopatia
Un altro metodo alternativo per il trattamento del prolattinoma è l'omeopatia. La scelta del farmaco dipende dalla natura della malattia e dalle caratteristiche del paziente.
In caso di adenoma pituitario ormonalmente attivo e aumentata produzione di prolattina, possono essere prescritti i seguenti farmaci:
- Aconitum: la malattia è causata da sforzi eccessivi dovuti a stress ed emozioni, si manifesta con sintomi di iperemia, aumento dell'irritabilità e stimolazione circolatoria.
- Belladonna: usata come analogo dell'Aconitum, può essere utilizzata per curare i bambini.
- Glonoinum: frequenti mal di testa e vertigini, stato febbrile.
- Nux vomica: mal di testa, confusione, apatia.
- Arnica: vertigini frequenti, allucinazioni, disturbi della vista.
- Uranio: aumento della produzione di latte, dolore alle tempie, alla nuca e alla fronte. Spasmi alla gola, vomito, secrezione purulenta dal naso.
- Iodatum: atrofia delle ghiandole mammarie, infiammazione dei linfonodi. Atrofia dei testicoli, disfunzione sessuale.
Tutti i farmaci vengono selezionati da un omeopata, individualmente per ciascun paziente. Di norma, ai pazienti vengono prescritti diversi farmaci contemporaneamente per alleviare efficacemente i sintomi patologici del disturbo.
Trattamento chirurgico
Se la neoplasia rilevata è di grandi dimensioni, si raccomanda il trattamento chirurgico. Prima dell'intervento, al paziente vengono prescritti agonisti della dopamina, che rendono l'adenoma ipofisario più operabile. Si tiene conto anche del rischio di frequenti recidive tumorali, pertanto è necessaria una terapia farmacologica a lungo termine dopo l'intervento.
Oggi, gli interventi microchirurgici offrono buoni risultati e vengono eseguiti in modo delicato. Ai pazienti può essere prescritto uno dei seguenti metodi di trattamento:
- Radioterapia a fasci esterni.
- Terapia protonica.
- Trattamento radiochirurgico.
- Terapia gamma.
L'intero processo di trattamento è controllato da un tomografo. La neurochirurgia è indicata per i pazienti con pressione esercitata da un tumore ingrossato sui tessuti adiacenti e deficit visivo. Il trattamento chirurgico viene eseguito anche per le complicanze dell'adenoma, come cisti o emorragie.
Rimozione del prolattinoma
Se le dimensioni del tumore benigno dell'ipofisi anteriore non diminuiscono, si raccomanda l'intervento chirurgico. L'asportazione del prolattinoma è indicata nei seguenti casi:
- Mancanza di efficacia della terapia farmacologica.
- Intolleranza individuale ai farmaci utilizzati per il trattamento delle neoplasie.
- Crescita dei tumori sullo sfondo dell'uso di agonisti della dopamina.
- Aumento della crescita della patologia durante la gravidanza.
- Apoplessia (necrosi cellulare) del prolattinoma dovuta a emorragia.
- Danni al nervo ottico e grave compromissione della vista.
L'asportazione del tumore non viene eseguita in caso di gravi condizioni del paziente, di processi infiammatori nella zona dell'operazione (seni nasali, frontali), di gravi forme di insufficienza cardiovascolare, renale o respiratoria.
Circa il 70% degli interventi chirurgici viene eseguito con accesso transfenoidale, ovvero con asportazione attraverso i seni nasali. Questo metodo non danneggia il cervello e presenta un rischio minimo di complicanze. Gli interventi con craniotomia vengono eseguiti estremamente raramente, ad esempio in caso di tumori giganti o localizzati in modo anomalo, o con strutture atipiche delle ossa facciali.
Diamo un'occhiata ai principali metodi di rimozione del prolattinoma:
- Radiochirurgia
La precisione di questo metodo è di 0,5 mm, il che consente di agire solo sull'adenoma, senza intaccare il tessuto nervoso circostante. La radiochirurgia viene eseguita nei seguenti casi:
- I nervi ottici non sono danneggiati.
- Il tumore è accompagnato da sindrome neuroendocrina.
- Le dimensioni della neoplasia non superano i 30 mm.
- La sella turcica è di dimensioni normali o leggermente ingrandita e l'adenoma non si estende oltre i suoi confini.
Prima della procedura, il paziente viene sottoposto a risonanza magnetica o TC per creare un modello tridimensionale accurato del tumore. Durante l'operazione, il paziente viene posizionato su un lettino e la testa viene immobilizzata. Il CyberKnife opera a distanza, emettendo onde nella sede dell'adenoma. Durante l'operazione, il paziente non avverte alcun fastidio e non è necessario il ricovero ospedaliero. I metodi radiochirurgici vengono utilizzati per rimuovere i residui di prolattinoma dopo la chirurgia classica o la radioterapia.
- rimozione transnasale
Questo metodo è raccomandato se il tumore si estende leggermente oltre la sella turcica. La procedura viene eseguita in anestesia locale. Il chirurgo inserisce un endoscopio con telecamera nella cavità nasale. Il medico espone l'osso del seno anteriore e utilizza un trapano per accedere alla sella turcica. Successivamente, viene eseguita una rimozione graduale e graduale di parti del tumore. Dopo l'operazione, la sella turcica viene sigillata utilizzando i tessuti del paziente. Dopo la procedura, il paziente rimane in ospedale per 2-4 giorni.
- Craniotomia
Questo è il metodo di trattamento più radicale. L'operazione prevede l'apertura del cranio ed è prescritta nei seguenti casi:
- Crescita asimmetrica dell'adenoma.
- Presenza di linfonodi secondari nel tumore.
- Il tumore si estende oltre la sella turcica.
L'accesso all'organo interessato avviene frontalmente (aprendo le ossa frontali del cranio) o sotto l'osso temporale. Durante l'operazione, il paziente deve essere sdraiato su un fianco per evitare la compressione delle vene e delle arterie giugulari che irrorano il cervello.
L'asportazione del prolattinoma viene eseguita in anestesia generale. L'adenoma viene estratto con una pinzetta elettrica o un aspiratore. In rari casi, il tumore viene rimosso insieme all'ipofisi, data la sua profonda penetrazione nel tessuto sano. Successivamente, il medico riposiziona il lembo cutaneo e applica punti di sutura. Il paziente rimane in terapia intensiva per 2-3 giorni, dove le sue condizioni sono costantemente monitorate. Successivamente, il paziente viene trasferito in un reparto con ricovero ospedaliero fino a 20 giorni.
- Radioterapia
Il trattamento si svolge in un ciclo di 4-5 sedute a intervalli di 7-10 giorni. La durata della terapia è di circa 5 settimane. Durante ogni procedura, il paziente riceve una dose di radiazioni di circa 180-200 rad, ovvero circa 5000 rad per ciclo, a seconda delle dimensioni della neoplasia. L'efficacia di questo metodo è controversa, poiché un miglioramento delle condizioni è stato osservato solo in un terzo dei pazienti.
Nella scelta della radioterapia, si considera il rischio di possibili complicanze. Il più delle volte, i pazienti manifestano calvizie, danni ai nervi ottici, necrosi della sostanza cerebrale, ipopituitarismo e neoplasie. Le complicanze possono manifestarsi diversi mesi, e in alcuni casi anche diversi anni, dopo la procedura.
Il principale indicatore dell'efficacia dell'intervento è la riduzione dei livelli di prolattina a valori normali entro 24 ore dall'intervento. Secondo le statistiche mediche, il successo della rimozione dei microadenomi è del 100% e, per tumori di 1-3 cm, fino all'80%. Allo stesso tempo, il 65% dei pazienti ottiene il completo ripristino delle funzioni visive e il 20% delle funzioni endocrine. Se la neoplasia è di dimensioni gigantesche o è caratterizzata da una crescita atipica, il compito del chirurgo è quello di ridurre la pressione sui tessuti circostanti.
La rimozione del prolattinoma, come qualsiasi intervento chirurgico, comporta alcuni rischi. Possibili conseguenze e complicazioni dell'intervento:
- Sanguinamento.
- Deficit visivo dovuto a danni ai nervi.
- Meningite dovuta a infezione.
- Perdita di liquido cerebrospinale.
Nel 13% dei pazienti la malattia recidiva e nel 5% dei casi il decesso avviene durante l'intervento chirurgico. In questo caso, i prolattinomi asintomatici non vengono rimossi. È necessario controllare regolarmente i livelli ormonali nel sangue ed effettuare una risonanza magnetica programmata ogni anno.
Dieta e stile di vita per il prolattinoma
Per il normale funzionamento dell'ipofisi e dell'intero organismo, è necessaria una dieta sana. La dieta per il prolattinoma dovrebbe includere alimenti ricchi di acido folico. Questa sostanza stimola l'emopoiesi e la produzione di testosterone, aumenta i livelli di estrogeni e migliora la digeribilità degli alimenti proteici.
Prodotti utili per la ghiandola pituitaria:
- Le uova di gallina sono una fonte di luteina e contengono una grande quantità di vitamine e microelementi.
- La carne di pollo è ricca di proteine, che costituiscono il materiale di costruzione per le nuove cellule. Contiene vitamine del gruppo B e selenio.
- I pesci grassi - aringa, salmone e sgombro - fanno bene all'ipofisi. Stimolano la produzione di ormoni, mantengono l'equilibrio delle ghiandole endocrine e prevengono l'accumulo di colesterolo.
- Noci – contengono vitamine A, B, C, oltre a ferro, zinco, cobalto, magnesio e iodio. Stimolano il normale funzionamento del cervello e rallentano il processo di invecchiamento.
- Spinaci - contengono una grande quantità di ferro, che mantiene la normale circolazione sanguigna nell'ipofisi. E l'effetto antiossidante previene lo sviluppo di adenomi.
- Le alghe sono una fonte di iodio. Combattono irritazioni, disturbi del sonno e affaticamento. Aiutano a fornire ossigeno al cervello.
- Cioccolato fondente: stimola il cervello e i processi nella ghiandola pituitaria. Attiva le cellule nervose e stimola i vasi sanguigni.
I prodotti che aumentano i livelli di prolattina nel sangue dovrebbero essere esclusi dalla dieta, come i prodotti contenenti glutine. Sono vietati anche pane bianco, dolci, torte, carni affumicate, salumi e affettati, alcol, carne grassa e sale. Durante il trattamento, l'uso di conservanti, coloranti ed esaltatori di sapidità dovrebbe essere limitato il più possibile. Possono causare disturbi nello stato osmotico delle cellule cerebrali e nella conduttività delle fibre nervose.
Prolattinoma e sport, sollevamento pesi
La possibilità di praticare attività fisica in caso di lesioni tumorali cerebrali dipende interamente dal tipo di neoplasia, dal meccanismo della sua origine e dai sintomi. Prolattinoma e sport, sollevamento pesi, nuoto e molto altro sono raccomandati solo con il consenso del medico.
Di norma, esistono alcune restrizioni per i pazienti il cui tumore non è stato rimosso. Ciò è dovuto al fatto che il metabolismo accelerato e l'aumento dell'afflusso di sangue possono causare un aumento delle dimensioni dell'adenoma. Sono inoltre vietate molte procedure fisioterapiche con effetto stimolante.
Per quanto riguarda i pazienti nel periodo postoperatorio, è consentita una leggera attività fisica durante la convalescenza. Questa favorisce il normale funzionamento dell'organismo. Tuttavia, è comunque necessario prestare attenzione, poiché uno sforzo eccessivo può innescare una recidiva della malattia.
È possibile prendere il sole se si ha il prolattinoma?
Molti pazienti a cui è stato diagnosticato un tumore dell'ipofisi anteriore si chiedono se sia possibile prendere il sole. In caso di prolattinoma, prendere il sole è consentito, ma solo se vengono rispettate tutte le norme di sicurezza:
- È opportuno prendere il sole nelle ore del mattino o della sera; la pausa pranzo, dalle 11:00 alle 16:00, è preferibile trascorrerla in un ambiente fresco.
- È necessario fornire alla pelle la protezione necessaria dai raggi ultravioletti sotto forma di una crema speciale.
- Per proteggersi dai colpi di sole, è consigliabile indossare un cappello, un berretto o un panama. Anche gli occhiali da sole saranno utili.
- Fai scorta di acqua pulita e fresca per mantenere il tuo equilibrio di idratazione mentre riposi. Non bere alcolici o bevande fredde mentre prendi il sole.
- Non restare al sole nella stessa posizione. Per ottenere una bella abbronzatura, è meglio muoversi.
- Evitare tutti i tipi di lesioni, in particolare i traumi cranici.
I consigli di cui sopra vi permetteranno di trascorrere le vostre vacanze al sole in modo sicuro e proficuo. Prendere il sole è utile, poiché fornisce all'organismo vitamina D, necessaria per il normale funzionamento del cervello.
 [ 52 ]
[ 52 ]
Prevenzione
Non esiste una prevenzione specifica per il tumore ipofisario ormonalmente attivo, poiché l'eziologia della sua origine non è stata completamente studiata. Per ridurre il rischio di questa malattia, è necessario evitare lesioni craniocerebrali e l'uso prolungato di contraccettivi orali. Durante la gravidanza, è necessario creare tutte le condizioni per il suo normale decorso. Si raccomanda inoltre di sottoporsi annualmente a una TAC e a una visita oculistica, e di effettuare esami ogni sei mesi per determinare i livelli ormonali.
Previsione
Il prolattinoma ha una prognosi favorevole solo in un terzo dei casi. Gli indicatori prognostici dipendono dalle dimensioni, dall'attività ormonale e dai sintomi della condizione patologica. La recidiva si verifica nella metà dei casi entro cinque anni dal primo trattamento. Inoltre, non si deve escludere il rischio di degenerazione tumorale in malignità, che ha un esito molto sfavorevole.

