Esperto medico dell'articolo
Nuove pubblicazioni
Pseudoxantoma elastico: cause, sintomi, diagnosi, trattamento
Ultima recensione: 07.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
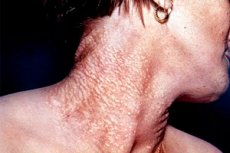
Lo pseudoxantoma elastico (sin.: sindrome di Gronblad-Strandberg, elastorressi sistematizzata di Touraine) è una malattia sistemica relativamente rara del tessuto connettivo, con danni predominanti a cute, occhi e sistema cardiovascolare. Geneticamente, la malattia è eterogenea, comprendendo forme dominanti e recessive. L'esistenza dello pseudoxantoma elastico acquisito richiede prove.
 [ 1 ]
[ 1 ]
Patogenesi
Le alterazioni si riscontrano principalmente nelle parti medie e inferiori del derma, dove le fibre elastiche sono distribuite in modo non uniforme, ispessite, frammentate sotto forma di grumi, grumi, fasci stranamente contorti o strutture granulari. Colorati con ematossilina ed eosina, i siti di accumulo delle fibre elastiche appaiono come masse basofile dai contorni poco definiti. Il metodo Kossa rivela la presenza di sali di calcio. In prossimità delle fibre elastiche alterate, si riscontrano accumuli di una sostanza debolmente basofila, colorata con ferro colloidale o blu alcian. Le fibre di collagene sono localizzate in modo casuale, con un elevato numero di fibre argirofile. Si riscontrano cellule giganti di corpi estranei. A. Vogel et al. (1985) ritengono che, sulla base dell'esame istologico, sia possibile distinguere la forma dominante di questa malattia da quella recessiva. La forma recessiva è caratterizzata dalla presenza di elastina rosso scuro quando colorata con blu di metilene e parafucsina. In prossimità di tali aree, la sostanza fondamentale si colora diffusamente di blu e il numero di elementi cellulari è aumentato. Il calcio è rilevato in tutti i casi. Il tipo dominante non è caratterizzato dalla deposizione di sali di calcio; le fibre elastiche formano una rete anastomizzata separata da densi fasci di fibre collagene. Le fibre elastiche sono ispessite in modo non uniforme e solo in alcuni punti sono assottigliate o appaiono come granuli. GE Pierard (1984), tuttavia, non ha notato differenze nel quadro morfologico tra le forme dominanti e recessive di questa malattia. All'esame microscopico elettronico, la struttura del tessuto connettivo degli strati papillare e reticolare superiore del derma non è solitamente danneggiata. Le alterazioni riguardano principalmente le parti media e inferiore dello strato reticolare. Le fibre elastiche contengono sali di calcio sotto forma di piccoli cluster elettron-densi di varie dimensioni e forme o di sottili cristalli aghiformi. Sono descritti anche cluster granulari circondati da un anello elettron-denso di strutture cristalline. Il fatto che tali depositi siano costituiti da sali di calcio è confermato dalla microscopia elettronica a scansione con un microanalizzatore a raggi X. I sali di calcio sono presenti anche nei macrofagi circostanti, indicando lo sviluppo di una reazione da corpo estraneo. Inoltre, si notano alterazioni distrofiche nella parte amorfa delle fibre elastiche, sotto forma di raschiamento e dissoluzione della matrice, talvolta con la presenza di vacuoli di varie dimensioni con massiccia deposizione di sali di calcio. Sono state riscontrate alterazioni simili a quelle riscontrate nelle fibre elastiche della pelle senile. Si osservano alterazioni nelle fibre collagene. Si nota una diminuzione del loro numero, la maggior parte delle fibre rimane invariata, alcune sono ispessite (fino a 700 nm), divise in fibre più piccole, attorcigliate, ma con la conservazione della periodicità della striatura trasversale. Il danno simultaneo alle fibre elastiche e collagene può essere spiegato dalla partecipazione alla loro biosintesi di alcuni enzimi comuni.lo stesso microambiente in cui avvengono le fasi extracellulari della loro biosintesi.
In prossimità delle fibre collagene ed elastiche si riscontrano masse lasse o compatte di sostanza granulare e filamentosa, in cui sono talvolta visibili accumuli elettrondensi di sali di calcio e microfibrille di 4-10 nm di spessore. Si riscontrano fibroblasti attivati; in prossimità delle fibre elastiche calcificate, questi sono in stato di distruzione. Nella forma recessiva, le alterazioni distrofiche e la calcificazione sono più pronunciate rispetto alla forma dominante. In quest'ultimo caso, si osservano ramificazioni e anastomosi tra di esse senza segni di calcificazione. Le fibre collagene hanno diametri diversi, ma sono più sottili rispetto alla forma recessiva.
Alterazioni nella struttura delle fibre elastiche e collagene si osservano non solo nella pelle dei pazienti, ma anche nelle mucose del cavo orale e nelle arterie dello stomaco, il che indica una natura sistemica del danno al tessuto connettivo fibroso in questa malattia. Nei piccoli vasi si riscontrano alterazioni distrofiche, un aumento del numero di escrescenze citoplasmatiche, una marcata vacuolizzazione del citoplasma degli endoteliociti e rotture della membrana basale. Nella membrana elastica interna si osservano depositi di sali di calcio e alterazioni delle fibre elastiche simili a quelle cutanee. Tali alterazioni portano a disturbi circolatori, formazione di aneurismi ed emorragie.
Nell'istogenesi dello pseudoxantoma elastico, alcuni autori attribuiscono il ruolo principale ai depositi di sali di calcio nelle fibre elastiche, probabilmente a seguito dell'accumulo di polianioni che inducono calcificazione. Altri ritengono che la calcificazione sia causata dall'accumulo di glicosaminoglicani nelle lesioni. Altri ancora attribuiscono importanza non tanto alla calcificazione quanto ad anomalie strutturali del collagene e delle fibre elastiche associate a un difetto nella loro sintesi. Si presume che l'incapacità dell'elastina di formare legami crociati, o una violazione del processo di deaminazione ossidativa che avviene extracellularmente, porti a una violazione dell'elastogenesi. Allo stesso tempo, le proteasi secrete dai fibroblasti in grandi quantità possono rimuovere sezioni con amminoacidi idrofobici dalle molecole di elastina e distruggere i legami crociati. Istologicamente, è possibile rilevare la secrezione transepidermica di fibre elastiche alterate, che, secondo W.K. Jacyk e W. Lechiner (1980), distingue la forma acquisita da quella ereditaria. È possibile che in diverse forme di pseudoxantoma elastico i disturbi strutturali si sviluppino in modi diversi. Il risultato finale di entrambi i processi è lo stesso.
Il quadro clinico delle lesioni cutanee nello pseudoxantoma elastico acquisito è simile a quello ereditario. Si distingue una forma periombelicale, che si manifesta nelle donne, nella cui patogenesi un ruolo importante è attribuito al significativo stiramento della pelle addominale a seguito di gravidanze ripetute o anasarca.
Va sottolineato che in tutte le forme della malattia, l'eruzione cutanea è localizzata nelle aree più suscettibili allo stiramento. Nella forma acquisita, di solito non si riscontrano sintomi di danno a vasi, occhi o tratto digerente. Viene descritta la comparsa di pseudoxantoma elastico acquisito in un paziente con insufficienza renale cronica durante emodialisi, quando, a causa di una violazione del metabolismo del calcio e del fosforo, si possono creare le condizioni per la calcificazione delle fibre elastiche.
Sintomi di uno pseudoxantoma elastico
Clinicamente si manifesta con papule piatte, giallastre, raggruppate, di 1-3 mm di diametro, spesso localizzate lungo le linee cutanee sulle superfici laterali del collo, della nuca, nelle ascelle e nell'inguine, sull'addome, nel cavo popliteo e sui gomiti. La superficie delle papule è liscia, la pelle nelle aree dell'eruzione è flaccida, spesso formando pieghe, il che la rende indistinguibile dalla pelle flaccida. Le mucose possono essere interessate. Le alterazioni oculari consistono in alterazioni distrofiche a lenta progressione del fondo oculare, derivanti dalla divergenza e rottura della lamina basale (membrana elastica di Bruch), localizzata tra la membrana vascolare e la retina. Ciò porta alla formazione delle cosiddette strie angioidi. Esse si rivelano all'esame del fondo oculare come linee o strisce frastagliate con pigmentazione. Le strie angioidi non sono specifiche dello pseudoxantoma elastico, ma si riscontrano anche nella sindrome di Chernogubov-Eders-Danlos, nel morbo di Paget, nella sindrome di Marfan e nell'anemia falciforme. Possono essere l'unico segno di pseudoxantoma elastico per molti anni. Le strie angioidi sono spesso associate a emorragie sotto la retina e la coroide, nonché a distacco di retina. Nel 50% dei pazienti si osservano alterazioni puntiformi che portano a una significativa riduzione della vista. Le lesioni cardiovascolari sono caratterizzate da ipertensione e insufficienza coronarica, aterosclerosi precoce e tendenza alle emorragie. Nella stessa famiglia, i fratelli possono presentare forme mono-, bi- e tri-sintomatiche della malattia. La gravità dei sintomi cutanei e oculari varia significativamente.
Cosa c'è da esaminare?
Trattamento di uno pseudoxantoma elastico
Attualmente, non esiste un trattamento specifico efficace per lo pseudoxantoma elastico. Nello stadio I della lesione oftalmologica, viene prescritta l'osservazione, si raccomanda di evitare il minimo trauma oculare e di indossare occhiali protettivi durante il lavoro e l'attività sportiva. Il trattamento dello stadio II presenta notevoli difficoltà. Esistono studi sull'uso della coagulazione laser delle strie angioidi che tendono alla zona maculare. Le iniezioni intravitreali di anticorpi monoclonali che bloccano l'angiogenesi (ad esempio, bevacizumab) sono promettenti per il trattamento delle strie angioidi della retina. Tuttavia, non sono stati ottenuti dati affidabili sull'efficacia di questo metodo di trattamento. Nello stadio III, il trattamento è inefficace. L'obiettivo della terapia è prevenire le complicanze.

