Esperto medico dell'articolo
Nuove pubblicazioni
Eritema nodoso
Ultima recensione: 23.04.2024

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Eritema nodoso (sinonimo: eritema nodoso) è una sindrome basata sull'infiammazione allergica o granulomatosa del tessuto sottocutaneo. La malattia appartiene al gruppo vasculite. L'eritema nodoso è una forma polietiologica di vasculite profonda.
L'eritema nodoso è una forma indipendente di pannicolite, che è caratterizzata dalla formazione di nodi sottocutanei palpabili rossi o viola sulle gambe e talvolta in altre aree. Spesso si sviluppa in presenza di malattie sistemiche, in particolare con infezioni da streptococco, sarcoidosi e tubercolosi.
Cosa causa l'eritema nodoso?
L'eritema nodoso si sviluppa più spesso nelle donne tra i 20 ei 30 anni, ma è possibile anche a qualsiasi età. L'eziologia non è nota, ma è sospettato di collegamento con altre malattie: un'infezione da streptococco (specialmente nei bambini), la sarcoidosi e la tubercolosi. Altri meccanismi di innesco sono possibili infezioni batteriche (Yersinia, Salmonella, Mycoplasma, Chlamydia, lebbra, linfogranuloma venereo), infezioni fungine (coccidioidomicosi, blastomicosi, istoplasmosi) e le infezioni virali (virus di Epstein-Barr, epatite B); l'uso di droghe (sulfonamidi, ioduri, bromuri, contraccettivi orali); malattia infiammatoria intestinale; neoplasie maligne, gravidanza. 1/3 dei casi sono idiopatici.
Causa di eritema nodoso - tubercolosi primaria, lebbra, yersiniosi, linfogranuloma venereo, e altre infezioni. Descriveva l'insorgere della malattia dopo l'assunzione di farmaci contenenti un gruppo sulfa, contraccettivi. In metà dei pazienti, la causa della malattia non può essere identificata. Nella patogenesi della malattia, la reazione iperergica del corpo è marcata in agenti infettivi e farmaci. Sviluppa durante molte malattie infettive prevalentemente acute e croniche (angina, virus, infezione Yersinia, tubercolosi, lebbra, reumatismi, sarcoidosi, ecc), intolleranza di farmaci (preparati iodio, bromo, sulfamidici), alcune malattie linfoproliferative sistema (leucemia, Malattia di Hodgkin, ecc.), Neoplasie maligne degli organi interni (carcinoma iperfemorale).
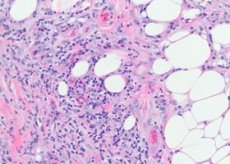
Patomorfologia dell'eritema nodoso
I vasi del tessuto sottocutaneo sono principalmente colpiti - piccole arterie, arteriole, venule e capillari. Nel derma, i cambiamenti sono meno pronunciati, manifestati solo da piccoli infiltrati perivascolari. Nelle lesioni fresche, si verificano accumuli di linfociti e un numero diverso di granulospas neutrofili tra i segmenti delle cellule di grasso. Luoghi possono essere visti più massiccio infiltrati carattere linfoistiocitico mescolato con granulociti eosinofili. Si notano arteriolite capillare, proliferativa proliferativa e venulite. In vasi più grandi, insieme a cambiamenti distrofici dell'endotelio, sono infiltrati con elementi infiammatori, e quindi alcuni autori ritengono che la vasculite con cambiamenti primari nei vasi si trovi alla base della lesione cutanea in questa malattia. Nelle cellule vecchie, i granulociti neutrofili, di regola, sono assenti, i cambiamenti di granulazione con la presenza di cellule estranee predominano. La presenza di piccoli noduli istiocitici localizzati radialmente attorno alla fessura centrale è caratteristica di questa malattia. A volte questi noduli sono pieni di granulociti neutrofili.
L'istogenesi dell'eritema nodoso è poco studiata. Nonostante l'indubbia associazione della malattia con una grande varietà di processi infettivi, infiammatori e neoplastici, in molti casi non è possibile identificare il fattore eziologico. In alcuni pazienti, i complessi immunitari circolanti, un aumento del contenuto di IgG, IgM e componenti del complemento C3 sono rilevati nel sangue.
 [5], [6], [7], [8], [9], [10], [11]
[5], [6], [7], [8], [9], [10], [11]
Gistopatologiya
Istologicamente substrato eritema nodoso è infiltrato perivascolare costituito da linfociti, neutrofili, istiociti gran numero, endoteliale proliferazione safena, capillari arteriole, edema del derma causa dell'aumento delle membrane permeabilità vascolare dermogipodermita nodulare acuta.
Sintomi di Erythema nodosum
L'eritema nodoso è caratterizzato dalla formazione di placche e nodi molli eritematosi, che è accompagnata da febbre, malessere generale e artralgia.
Eruzioni tipo eritema nodoso sono uno dei principali manifestazioni della sindrome di Sweet (acuta dermatosi febbrile neutrofila), caratterizzato, inoltre, ad alta temperatura, una leucocitosi neutrofili, artralgia, la presenza di altre lesioni natura polimorfica (vescicola-pustolosa, bollosa, come essudativa eritema multiforme, eritematosa, placca, ulcere), localizzate principalmente su viso, collo, arti, il cui sviluppo attribuisce importanza alla vasculite immunocomplessa. Ci sono eritema nodoso acuto e cronico. L'eritema nodulare acuto di solito si verifica sullo sfondo di febbre, malessere, si manifesta in via di sviluppo, spesso multiplo, piuttosto grandi nodi dermoipodermici di forma ovale, forma emisferica, leggermente sopra la pelle circostante, doloroso alla palpazione. I loro confini sono confusi. Localizzazione preferenziale - la superficie anteriore delle gambe, delle articolazioni delle ginocchia e delle caviglie, le eruzioni cutanee possono essere comuni, la pelle sopra i nodi è di colore rosa brillante prima, quindi il colore diventa bluastro. Caratterizzato da un cambiamento di colore entro pochi giorni in base al tipo di "fioritura" del livido - dal rosso brillante al giallo-verde. Il riassorbimento dei nodi avviene entro 2-3 settimane, meno spesso dopo; possibili ricadute.
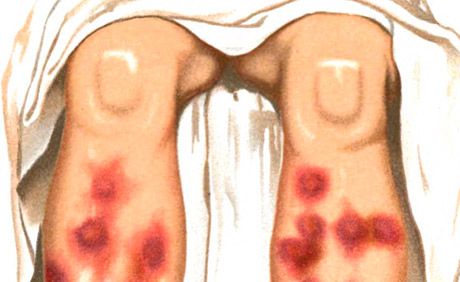
Il processo acuto è caratterizzato da lesioni nodulari, appiattite o dolorose sulla palpazione. Le eruzioni cutanee appaiono spesso ondulate, localizzate simmetricamente sulle superfici estensorie delle gambe, meno spesso su cosce, glutei, avambracci. Pochi giorni dopo l'esordio, i fuochi iniziano a regredire con un cambiamento caratteristico di colore rosso-rosa-livido a un tipo livido-brunastro e giallo-verdastro di "livido fiore". Evoluzione dell'elemento - 1 -2 settimane. I nodi non si fondono l'uno con l'altro e non ulcerano. Un focolaio di eruzioni cutanee è di solito segnato in primavera e in autunno. Sono accompagnati da fenomeni comuni: febbre, brividi, dolori articolari. L'eritema nodoso può acquisire un carattere migratorio cronico (eritema migratorio nodulare di Befverstedt).
Diagnosi di eritema nodoso
La diagnosi di eritema nodoso è determinata dalle manifestazioni cliniche, ma altri studi dovrebbero essere condotti per determinare i fattori causali per lo sviluppo della malattia, quali biopsia, test cutanei (derivato proteico purificato), CBC, radiografia del torace, analisi dello striscio faringeo. La velocità di eritrosedimentazione è generalmente aumentata.
Differenziare la malattia dovrebbe essere compattato con eritema Bazena, Montgomery-O'Leary-Barker vasculite nodosa, tromboflebite migrante subacuta nella sifilide, tubercolosi primaria della pelle-covariante, sarcoide sottocutaneo Darya Russi, neoplasie cutanee.
Cosa c'è da esaminare?
Come esaminare?
Quali test sono necessari?
Chi contattare?
Trattamento dell'eritema nodoso
L'eritema nodoso passa quasi sempre spontaneamente. Il trattamento comprende riposo a letto, posizione dell'arto sollevato, impacchi freddi e farmaci antinfiammatori non steroidei. Lo ioduro di potassio, 300-500 mg per via orale, 3 volte al giorno, viene utilizzato per ridurre l'infiammazione. I glucocorticoidi sistemici sono efficaci, ma dovrebbero essere usati per ultimi, poiché possono peggiorare le condizioni della malattia sottostante. Se la malattia sottostante è identificata, il trattamento dovrebbe iniziare.
Prescrivere antibiotici (eritromicina, doxiciclina, penicillina, ceporin, kefzol); agenti desensibilizzanti; salicilati (aspirina, askofen); vitamine C, B, PP, ascorutina, rutina, flugalina, syncumar, delagil, plaquenil; angioprotectors - komplamin, eskuzan, diprofen, trental; anticoagulanti (eparina); farmaci anti-infiammatori non steroidei (indometacina, 0,05 g, 3 volte al giorno, voltaren, 0,05 g, 3 volte al giorno, meditolo, 0,075 g, 3 volte al giorno, facoltativamente); xantinolo nicotinato, 0,15 g, 3 volte al giorno (teonicolo 0,3 g, 2 volte al giorno); Prednisone 15-30 mg al giorno (in caso di insufficiente efficacia della terapia, con la progressione del processo). Effettuare la riabilitazione dei focolai di infezione. Calore secco prescritto localmente, UHF, UV, comprime con una soluzione al 10% di ittiolo.

