Esperto medico dell'articolo
Nuove pubblicazioni
Cheratite nei bambini
Ultima recensione: 07.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Cheratite interstiziale
Motivi:
- lebbra;
- tubercolosi;
- oncocercosi;
- herpes simplex;
- morbillo.
Cheratite nummulare
Multiple piccole opacità nello stroma corneale anteriore:
- cheratite adenovirale;
- herpes simplex;
- varicella - herpes zoster,
- virus di Epstein-Barr;
- sarcoidosi;
- oncocercosi.
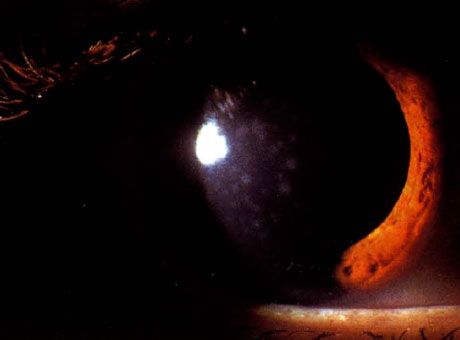
Cheratocongiuntivite epidemica
Cheratite batterica
Fattori predisponenti
- Infortunio.
- Intervento chirurgico.
- Immunodeficienza.
- Esposizione prolungata della cornea a fattori avversi;
- Sindrome dell'occhio secco.
- Indossare lenti a contatto.
- Malattie generali gravi.
- Trichiasi.
- Radiazioni ionizzanti - sindrome dell'occhio secco.
- Somministrazione a lungo termine di farmaci steroidei.
- Uso di farmaci cheratotossici.
Agenti infettivi
Alcune manifestazioni cliniche possono indicare l'agente causale della malattia.
- Lo Pseudomonas causa ulcere corneali a rapida progressione con leucomalacia. Il processo colpisce soprattutto i bambini piccoli e i pazienti che indossano lenti a contatto.
- La Moraxella provoca la congiuntivite del canto esterno.
- Stafilococco spp.
- traumi, interventi chirurgici o esposizione prolungata a fattori avversi;
- Lo Stafilococco aureo può provocare lo sviluppo di un'ulcera corneale con ipopion concomitante.
- Streptococco:
- uso di lenti a contatto;
- danno locale al tessuto corneale;
- dacriocistite cronica;
- ulcere corneali in rapida progressione con margini sottostimati.
- Gonococco.
- Flora Gram-negativa:
- Escherichia coli;
- Aerobacter,
- Proteus spp.;
- Klebsiella spp.
Hanno affinità per la cornea, soprattutto in presenza di patologie sottostanti.
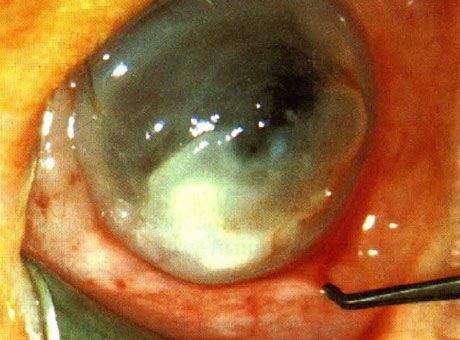
Cheratite da Pseudomonas in un neonato. Nessun fattore predisponente identificato.
 [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Iniezione nel bulbo oculare nella prima infanzia
- Congiuntivite:
- secrezione, iniezione congiuntivale;
- lacrimazione, l'acuità visiva non è ridotta.
- Cheratite:
- iniezione congiuntivale, fastidio, lacrimazione;
- secrezione, fotofobia.
- Endoftalmite:
- dolore, ipovisione, iniezione mista;
- lacrimazione, secrezione.
- Uveite:
- dolore, fotofobia, visione offuscata;
- iniezione mista, lacrimazione.
- Corioretinite:
- ipovisione, corpi mobili davanti all'occhio, iniezione nel bulbo oculare;
- emorragia sottocongiuntivale, iniezione nel bulbo oculare.
- Glaucoma:
- dolore, iniezione mista;
- fotofobia, ipovisione.
- Infiltrazione congiuntivale nella leucemia:
- infiltrazione locale;
- iniezione congiuntivale.
- Malformazioni del sistema vascolare:
- Sindrome di Sturge-Weber;
- disturbo dello sviluppo dei vasi orbitali.
- Scleriti:
- dolore, iniezione profonda;
- dolore durante il movimento.
- Episclerite:
- iniezione congiuntivale e sottocongiuntivale locale;
- lacrimazione, lieve fastidio, sensazione di "secchezza" dell'occhio, iniezione, scarsa secrezione.
- Corpo estraneo:
- iniezione locale, sensazione di "sabbia" nell'occhio;
- sensazione di corpo estraneo.
- Infortunio:
- trauma diretto;
- trauma cranico chiuso che determina lo sviluppo di una fistola carotido-cavernosa.
Cheratite virale
La principale manifestazione della cheratite virale causata dal virus herpes simplex sono le opacità puntiformi della cornea. Talvolta, in caso di infezione primaria acuta, le opacità si trasformano in cheratite dendritica, solitamente associata a lesioni cutanee. Vengono prescritti farmaci antivirali come idoxuridina, triflurotimidina o aciclovir.
Si verifica una cheratite caratterizzata dalla formazione di infiltrati profondi senza segni di infiammazione purulenta (ad esempio, discoide). In questi casi, il trattamento viene effettuato con agenti antivirali in combinazione con farmaci steroidei.
Altre cheratiti virali che non sono soggette a infiammazione purulenta e ulcerazione includono la cheratite adenovirale, la cheratite da mollusco contagioso, le forme papillomatose e verrucose della malattia e il virus di Epstein-Barr.
Cheratite di eziologia fungina
La cheratite causata dalla flora fungina si verifica nei bambini debilitati o in presenza di patologie concomitanti dell'organo della vista. Esempi di tali patologie sono i bambini immunologicamente indeboliti sottoposti a terapia steroidea generale, i pazienti con ferite croniche che non guariscono, così come coloro che hanno subito una lesione oculare o soffrono di sindrome dell'occhio secco.
Patogeni
- Actinomiceti.
- Candida.
- Nocardia.
- Fusariosi.
- Muffa.
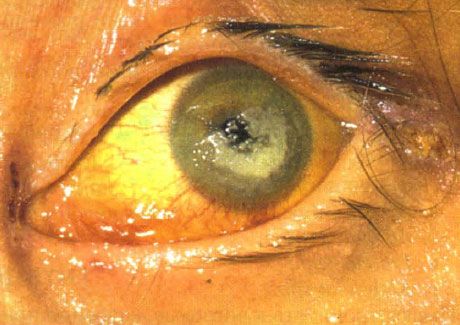
Cheratite bilaterale da Candida in un bambino gravemente immunodepresso
I segni caratteristici sono leucomalacia, decorso torpore, resistenza agli antibiotici e comparsa di focolai satelliti.
Cheratite causata da protozoi
La cheratite da Acanthamoeba si verifica nei portatori di lenti a contatto e nei bagnanti in acqua salata. L'Acanthamoeba causa ulcere croniche a lenta guarigione e infiltrati stromali corneali in associazione con uveite anteriore. Instillazioni di propamidina isetionato allo 0,1%, dibromopropamidina allo 0,15% e miconazolo o neomicina sono efficaci.
Dove ti fa male?
Cosa c'è da esaminare?
Come esaminare?
Chi contattare?
Trattamento della cheratite nei bambini
Tutto il tessuto necrotico e morto viene rimosso. L'uso di lenti a contatto viene interrotto. Eventuali fattori sfavorevoli devono essere identificati ed eliminati. In alcuni casi (bambini piccoli), è consigliabile prescrivere sedativi. Tutti i pazienti necessitano di cure specialistiche.
Il trattamento viene prescritto immediatamente, prima che venga rilevata la sensibilità della flora batterica agli antibiotici. Si raccomandano instillazioni di antibiotici ogni ora (o ogni mezz'ora). È preferibile che gli antibiotici non contengano conservanti che abbiano un effetto tossico sulla cornea. Vengono utilizzate soluzioni di cloromicina, gentamicina o cefalosporina.

