Esperto medico dell'articolo
Nuove pubblicazioni
Nevo intradermico borderline
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
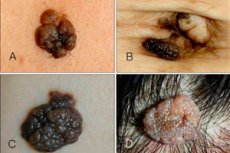
Il nevo intraepidermico o borderline è una delle numerose varietà di nevo, con caratteristiche e caratteristiche ben definite. Questa neoplasia è piccola, ma piuttosto pericolosa: ha la tendenza a crescere e a diventare maligna. Per questo motivo, i dermatologi classificano il nevo borderline come una neoformazione a rischio di melanoma.
Epidemiologia
I nevi borderline sono comuni e rappresentano circa il 30% di tutte le escrescenze di questo tipo. A volte appaiono come lesioni multiple, ma sono più comunemente riscontrati singolarmente. Le dimensioni di una singola escrescenza non superano i dieci millimetri. I nevi epidermici hanno un'incidenza di circa uno su 1.000 nati vivi e colpiscono maschi e femmine in egual misura. [ 1 ], [ 2 ] Si stima che un terzo delle persone con nevi epidermici abbia il coinvolgimento di altri sistemi di organi; pertanto, la condizione è considerata sindrome del nevo epidermico (ENS) ed è stato riportato che fino al 10% delle persone con nevi epidermici può sviluppare ulteriori caratteristiche della sindrome. Questa sindrome è solitamente evidente alla nascita (a causa di lesioni cutanee che si osservano più spesso nella parte media del viso dalla fronte fino all'area nasale) ed è spesso associata a convulsioni, disabilità intellettiva, problemi agli occhi, malformazioni ossee e atrofia cerebrale. [ 3 ]
La neoplasia può comparire a qualsiasi età, anche se viene più spesso rilevata nei pazienti di età compresa tra 14 e 25 anni. [ 4 ]
Il nevo borderline si verifica più spesso:
- nelle persone che prendono spesso il sole, frequentano i solarium o lavorano all'aperto;
- nelle persone costrette a entrare regolarmente in contatto con soluzioni e sostanze chimiche;
- nei pazienti affetti da malattie endocrine o sottoposti a trattamento con farmaci ormonali.
Le cause nevo borderline
Gli scienziati sono convinti che un nevo marginale si "formi" già durante lo sviluppo intrauterino del feto. Le cellule della futura neoplasia sono i precursori dei melanociti sani, che tuttavia rimangono trattenuti negli strati più profondi del derma e si formano sotto forma di ammassi. Sotto l'influenza di determinati fattori, queste cellule iniziano a produrre pigmenti, che notiamo sulla pelle come nei.
I raggi solari svolgono un ruolo significativo nella comparsa dei nevi marginali. Possono essere tranquillamente definiti i principali attivatori delle cellule neviche che si accumulano negli strati del derma. Con una dose sufficiente di radiazione solare, queste strutture iniziano ad accelerare la produzione di melanina, che si trova sulla pelle come un noto neo.
Inoltre, anche un'alterazione dell'attività ormonale può essere un fattore stimolante. Ad esempio, nelle donne in gravidanza, negli adolescenti o durante la terapia ormonale, il numero di nevi sul corpo aumenta e i nevi di confine esistenti possono crescere o cambiare la loro configurazione.
Fattori di rischio
Quasi tutti gli scienziati sostengono la teoria della natura congenita del nevo marginale. Anche se la crescita può comparire dieci o vent'anni dopo la nascita, il fatto che il nevo si manifesti prima o poi può essere dovuto all'azione di alcuni fattori:
- cambiamenti ormonali, ad esempio con l'inizio della gravidanza, della menopausa, del periodo di allattamento, durante la terapia ormonale, ecc.;
- abbronzatura eccessiva, sia sotto i raggi solari che in un solarium;
- malattie genetiche accompagnate da uno sviluppo anomalo dei melanoblasti;
- dermatiti e altre patologie dermatologiche (acne, eczema, ecc.);
- danni e lesioni alla pelle;
- infezioni virali.
Sono a rischio anche le persone che lavorano o hanno un contatto regolare con sostanze chimiche e altre sostanze tossiche.
Patogenesi
Il nevo borderline si forma inizialmente dai melanociti, che iniziano il loro sviluppo nella fase prenatale. La neoplasia si forma dalle fibre nervose. Normalmente, ogni struttura cellulare ha un proprio canale per la rimozione del pigmento, ma nelle cellule alterate non ci sono tali canali. Pertanto, la melanina non fuoriesce, ma si accumula in un'area limitata, il che spiega la formazione di macchie scure. È stato descritto un mosaicismo genetico e clinico. [ 5 ] È stato scoperto che le mutazioni germinali nel gene FGFR3 sono l'eziologia del nevo epidermico congenito. [ 6 ]
Un nevo di confine si forma ai margini degli strati cutanei superiore e medio, bypassando lo strato basale. Il più delle volte si parla di natura congenita della crescita, sebbene possa manifestarsi anche in età adolescenziale e persino a 20 o 30 anni.
In termini di grado di pericolo di trasformazione maligna, il nevo borderline è posto sullo stesso livello del nevo di Ota, della melanosi di Dubreuil e del nevo pigmentato gigante. [ 7 ]
Sintomi nevo borderline
Il sito più comune di coinvolgimento era la testa e il collo e il 13% dei pazienti presentava lesioni diffuse. [ 8 ] Un nevo giunzionale appare come una formazione piatta e nodulare con una tinta grigia, nera e brunastra. La dimensione del nevo varia da un paio di millimetri a un centimetro, anche se alcuni esperti parlano anche di macchie più grandi.
La crescita è liscia, secca e a volte leggermente irregolare sulla parte superiore. La principale caratteristica distintiva è che i peli non crescono mai su un nevo marginale, sebbene la crescita possa essere localizzata praticamente ovunque sul corpo, persino sui piedi o sui palmi delle mani.
La neoplasia è solitamente monoplasmatica, ma può presentarsi anche in sedi multiple.
I primi segni di degenerazione di un nevo marginale sono un cambiamento di colore e/o di dimensioni, la formazione di ragadi, ulcere e tubercoli sulla superficie, la comparsa di arrossamento e la perdita di contorni netti. Questi sintomi indicano la necessità di consultare urgentemente un dermatologo.
Fasi
La trasformazione di un nevo borderline in un tumore maligno avviene solitamente attraverso diverse fasi:
- Stadio iniziale di sviluppo, senza metastasi. La durata dello stadio varia da 12 mesi a cinque anni. Le probabilità di guarigione arrivano fino al 99%.
- Il nevo diventa convesso fino a circa 4 mm. La trasformazione maligna in un processo displastico si osserva entro diversi mesi. Le probabilità di guarigione arrivano fino all'80%.
- Entro 1-3 mesi, le metastasi iniziano a diffondersi, localizzate nel sistema linfatico, nel cervello e negli organi interni. Il nevo stesso si ulcera. Le probabilità di guarigione non superano il 50%.
- La fase aggressiva, che termina entro poche settimane, provoca la morte del paziente nell'85% dei casi.
Forme
Gli esperti distinguono tra nevi borderline potenzialmente pericolosi e sicuri, in base al grado di probabilità della loro trasformazione in melanoma maligno. Vengono inoltre distinti anche altri tipi di neoplasie. [ 9 ]
- Un nevo borderline acquisito è una neoplasia che non viene scoperta alla nascita, ma un po' più tardi, ad esempio dopo un paio d'anni o addirittura in età adulta. Tuttavia, i medici affermano che questo non significa che il nevo non si sia formato in utero. È solo che una combinazione di fattori ha contribuito alla successiva manifestazione della crescita.
- Un nevo pigmentato borderline è una formazione nodulare pigmentata, di dimensioni fino a 10 mm, presente in qualsiasi sede del corpo. Un tipo di tale neoplasia è considerato un nevo cocardato, una crescita con aumentata pigmentazione lungo il bordo periferico, che gli conferisce un aspetto ad anello. Sia i nevi pigmentati che quelli cocardati sono elementi a rischio di melanoma.
- Il nevo giunzionale melanocitario è una neoplasia causata dall'eccessiva proliferazione dei melanoblasti epidermici, a sua volta causata da un difetto nella regolazione genica. Inizialmente, si forma un nevo giunzionale nell'epidermide. Col tempo, alcuni melanociti vengono trasportati nel derma e un'altra parte rimane nello strato epidermico: si forma così un nevo melanocitario complesso. [ 10 ], [ 11 ]
- Il nevo con attività borderline è caratterizzato da strutture intradermiche predominanti. In questo caso, l'attività borderline si riferisce alla proliferazione dei melanociti, che può essere focale o diffusa.
- Un nevo displastico borderline è un neo pigmentato di localizzazione borderline, di forma ovoidale irregolare, con contorni poco definiti e pigmentazione non uniforme (la parte centrale è di un colore e i bordi di un altro colore). Tale neoplasia è spesso classificata come marcatore clinico di aumentato rischio di sviluppo di melanoma. [ 12 ]
Complicazioni e conseguenze
La complicazione più indesiderata e sfavorevole di un nevo borderline è la sua trasformazione in un tumore maligno: il melanoma. Tale trasformazione non avviene “all’improvviso”: richiede l’influenza di determinati fattori che creano le condizioni necessarie per la degenerazione. Ad esempio, il rischio di malignità aumenta significativamente se il nevo è regolarmente esposto a scottature solari o traumi. [ 13 ]
Per evitare complicazioni, i medici raccomandano la rimozione dei nevi marginali, anche se non danno fastidio o non cambiano. La trasformazione in melanoma, melanoblastoma o tumore della pelle è difficile da trattare e spesso porta alla morte del paziente. Le persone con pelle chiara, capelli chiari o rossi, così come coloro che presentano un gran numero di nei diversi tipi sul corpo, inclusi i nevi marginali, dovrebbero prestare particolare attenzione.
Recidiva del nevo borderline
In circa l'80% dei pazienti, un nevo marginale può recidivare dopo la sua rimozione con laser o metodi distruttivi. La crescita si sviluppa nella stessa sede o in un'altra. Alcuni pazienti devono rimuovere il nevo ossessivo più volte.
Nota dei medici: il metodo di rimozione più radicale è quello chirurgico, in cui la neoformazione viene asportata insieme al tessuto sano circostante, il cui volume dipende dalla forma del nevo. Più grande è la crescita, maggiore è la probabilità di recidiva. Se una persona ha già avuto recidive, è necessario prestare particolare attenzione alla prevenzione delle complicanze:
- trascorrere meno tempo al sole, soprattutto durante le ore attive (dalle 11:00 alle 16:00);
- mangiare cibo di qualità ricco di vitamine e minerali;
- abbandonare le cattive abitudini e condurre uno stile di vita sano;
- Cerca di indossare abiti naturali di alta qualità e non farti male alla pelle, anche se non hai nei o voglie.
Diagnostica nevo borderline
La diagnosi di un nevo borderline inizia con l'anamnesi, l'esame esterno e la dermatoscopia. L'istologia viene eseguita solo dopo la rimozione della neoformazione, ma non prima di questo momento. Alterazioni istopatologiche associate all'invecchiamento dei nevi melanocitici, come degenerazione grassa, fibrosi e alterazioni nervose, vengono rilevate nel nevo intradermico lobulare. [ 14 ] Il fatto è che anche il processo di prelievo del materiale (biopsia) è un fattore dannoso che può causare la successiva trasformazione maligna della neoformazione. [ 15 ]
Gli esami del sangue includono le seguenti opzioni di ricerca:
- esame del sangue per la qualità della coagulazione;
- sangue per i marcatori tumorali;
- esame del sangue per la LDH (lattato deidrogenasi).
La diagnostica strumentale si avvale principalmente della dermatoscopia, un metodo che consente di esaminare alterazioni cutanee non visibili a occhio nudo. Inoltre, il medico può prescrivere un'ecografia dei linfonodi più vicini, una radiografia del torace e un'osteosintigrafia, per escludere processi maligni nell'organismo.
Diagnosi differenziale
La diagnosi differenziale dovrebbe essere effettuata con altre forme di iperpigmentazione, in particolare con il cloasma, che assomiglia a un neo, o con l'emangioma. Ma è più importante prestare tempestiva attenzione alla degenerazione di un nevo borderline in melanoma maligno. Il processo tumorale a volte si sviluppa quasi impercettibilmente, sullo sfondo di una sindrome displastica minore: i contorni della macchia si espandono leggermente, la superficie diventa irregolare, la pelle sana adiacente si arrossa. Poiché la degenerazione si verifica spesso dopo un trauma meccanico alla pelle, è importante esaminare regolarmente le escrescenze che si formano sulle superfici plantari e palmari degli arti, tra le dita e vicino alle unghie. In tali aree, si raccomanda di rimuovere i nei, indipendentemente dal loro tipo e grado di pericolosità.
Chi contattare?
Trattamento nevo borderline
Dopo aver effettuato la diagnosi, il medico prenderà in considerazione tutte le possibili opzioni di trattamento, anche se solitamente non viene preso in considerazione un metodo conservativo: il nevo di confine viene rimosso in uno dei seguenti modi:
- La criodistruzione è una procedura di congelamento della crescita utilizzando azoto liquido (meno spesso utilizzando acido carbonico o ghiaccio). [ 16 ]
- L'elettrocoagulazione è un metodo che prevede la distruzione di una neoplasia mediante l'uso di alte temperature, causate dall'azione di una corrente diretta. [ 17 ]
- Uno dei metodi più diffusi è l'asportazione laser, che prevede l'"evaporazione" del tessuto interessato tramite un raggio laser diretto.
- Procedura radiochirurgica: prevede l'escissione della crescita con una certa lunghezza di onde radio, utilizzando il dispositivo hardware Surgitron.
I farmaci possono essere raccomandati solo nella fase di recupero dopo la rimozione del nevo di confine.
Il trattamento fisioterapico prevede le seguenti procedure:
- Coagulazione UHF – prevede l'utilizzo di un elettrodo con erogazione di corrente ad alta frequenza di 27,12 MHz e 1 mA. Al termine della procedura, l'area di coagulazione viene trattata con una soluzione al 5% di permanganato di potassio. [ 18 ]
- La termocoagulazione laser viene eseguita utilizzando l'irradiazione ottica continua e pulsata della gamma infrarossa, con una potenza massima di 3-5 W e un diametro del fascio focalizzato di 0,25-0,5 mm, con una potenza emessa di 10-15 W. [ 19 ], [ 20 ], [ 21 ]
Medicinali che un medico può prescrivere
Per accelerare il processo di guarigione dopo la rimozione di un nevo di confine, il medico può raccomandare l'uso dei seguenti farmaci:
- integratori vitaminici per migliorare il metabolismo plastico (acido folico, vitamine del gruppo B, acido ascorbico, tocoferolo);
- agenti anabolizzanti non steroidei (riboxina, orotato di potassio, metiluracile);
- stimolanti biogenici (estratto di aloe, FiBS, Plasmol);
- agenti immunomodulatori (Timulin, Pyrogenal, Levamisole);
- agenti rigeneranti non specifici (olio di olivello spinoso, Apilak, Rumalon, Actovegin).
Esempi di utilizzo di questi farmaci sono evidenziati nella tabella seguente:
Metiluracile |
Ai pazienti adulti viene prescritta una compressa 4 volte al giorno per un mese. Il trattamento può essere accompagnato da mal di testa, bruciore di stomaco e reazioni allergiche. |
Estratto di aloe |
Somministrare 1 ml al giorno per via sottocutanea, per diverse settimane. Possibili effetti collaterali: dispepsia, alterazioni della pressione sanguigna, allergia, vertigini, prurito. |
Timalin |
Somministrato per via intramuscolare con soluzione salina, 5-20 mg al giorno. Il ciclo di trattamento dura da tre a dieci giorni. Gli effetti collaterali possono essere limitati a una reazione locale nella zona di iniezione. |
Actovegin |
Assumere 1-2 compresse tre volte al giorno per 4-6 settimane. Il farmaco è ben tollerato, raramente si verificano allergie e febbre. |
Vitamina E |
La dose del farmaco viene scelta individualmente, senza superare la dose giornaliera di 1000 mg. Possibili effetti collaterali includono nausea, mal di testa, affaticamento e allergie. |
Rimedi popolari
Esistono molte ricette popolari che riguardano l'impatto su voglie e nevi. La maggior parte di esse non è approvata dai medici, soprattutto quando si tratta di neoplasie a rischio melanoma, tra cui il nevo borderline. In questi casi, è meglio ricorrere alla rimozione radicale, chiedendo l'aiuto di un chirurgo.
Tuttavia, molti pazienti cercano di sbarazzarsi dei nei nei nei seguenti modi:
- Mescola parti uguali di olio di semi di lino e miele di fiori. Massaggia il composto sulla zona del nevo tre volte al giorno, tutti i giorni.
- Pulire la crescita con succo di ananas fresco più volte al giorno.
- Ogni giorno, applicare sul nevo una goccia di succo di cipolla o di aceto di mele.
- Lubrificare la talpa con succo di limone e aglio.
- Triturare 100 g di noccioli di ciliegia fino a ridurli in polvere, versarvi 500 ml di olio vegetale a scelta e conservare in frigorifero per un paio di settimane. L'olio risultante viene utilizzato quotidianamente per l'applicazione sui nevi: lasciare agire sulla crescita per circa venti minuti, quindi risciacquare con acqua.
Non bisogna affidarsi ai metodi popolari se il nevo borderline ha iniziato a mostrare almeno un segno di degenerazione maligna, ad esempio ha iniziato ad aumentare di dimensioni, ha cambiato forma o colore, è diventato sfocato, gonfio, ecc. È sempre meglio e più sicuro consultare un medico in anticipo.
Trattamento chirurgico
Il trattamento di scelta per i piccoli nevi epidermici è l'escissione chirurgica.
L'escissione chirurgica, la dermoabrasione, la criochirurgia, l'elettrochirurgia e la chirurgia laser sono state utilizzate per trattare i nevi epidermici.[ 22 ],[ 23 ],[ 24 ] La dermoabrasione, se superficiale, è associata a un alto tasso di recidiva e la dermoabrasione profonda può provocare cicatrici ispessite. La criochirurgia presenta limitazioni simili con rischi tra cui lenta guarigione, infezione, gonfiore e solitamente colorazione anomala della pelle. I medici eseguono trattamenti laser per i nevi epidermici da decenni. I recenti progressi nella tecnologia laser hanno migliorato la facilità, la precisione e la sicurezza di tali procedure. Sono stati sviluppati diversi trattamenti affidabili ed efficaci per i nevi epidermici utilizzando laser a CO2, Nd:YAG a impulsi lunghi e laser a colorante pulsato a 585 nm. Tuttavia, la recidiva può verificarsi mesi o anni dopo la rimozione dei nevi epidermici con qualsiasi metodo.[ 25 ], [ 26 ], [ 27 ], [ 28 ]
La chirurgia è un metodo antico ed efficace per eliminare vari tipi di nei e verruche, incluso il nevo marginale. La preparazione alla procedura è semplice e breve. La pelle viene trattata con uno speciale antisettico e viene eseguita un'anestesia locale. Quando l'anestesia fa effetto, il chirurgo asporta il nevo con un bisturi, prelevando una piccola quantità di tessuto sano circostante, per una rimozione più completa e al 100% della neoformazione.
Il trattamento chirurgico ha i suoi vantaggi:
- è esclusa la recidiva del nevo borderline;
- la neoplasia può essere inviata per l'esame istologico;
- l'intervento viene eseguito in regime ambulatoriale; non è necessario recarsi in ospedale.
L'operazione non è priva di inconvenienti, ad esempio:
- la sutura impiega un po' più di tempo per guarire rispetto ad altri metodi di rimozione: circa un mese;
- Se non viene curato adeguatamente, c'è il rischio di suppurazione;
- è possibile la formazione di una cicatrice antiestetica.
Tuttavia, in caso di nevi di grandi dimensioni, i medici insistono sull'intervento chirurgico. Questo è il modo più affidabile per eliminare definitivamente il problema, prevenire la malignità e la recidiva della neoplasia.
Prevenzione
È quasi impossibile prevenire la formazione di un nevo marginale. Tuttavia, i pazienti predisposti alla comparsa di nei dovrebbero essere vigili ed esaminare attentamente il proprio corpo per individuare eventuali alterazioni e trasformazioni maligne di neoplasie pigmentate.
A scopo preventivo è necessario attenersi alle seguenti raccomandazioni:
- evitare di danneggiare la pelle, ed in particolare eventuali nevi;
- evitare l'esposizione prolungata alla luce solare, non andare al solarium, non scottarsi;
- Quando si lavora con sostanze chimiche e tossiche, indossare guanti protettivi;
- rafforzatevi, rafforzate il vostro sistema immunitario, mangiate bene e in modo nutriente.
Se il nevo di confine è danneggiato per qualsiasi motivo, è consigliabile consultare un dermatologo o un oncologo. Questi esaminerà la neoformazione e deciderà se è necessario rimuoverla.
Previsione
I medici consigliano di non dimenticare che un nevo borderline può degenerare in una neoplasia maligna, indipendentemente dall'età. Pertanto, è fondamentale prestare sempre attenzione e sottoporre nei e macchie a un esame dermatologico o oncologo almeno 1-2 volte all'anno. Se si rilevano sintomi sospetti, è meglio rimuovere la neoformazione senza attendere un ulteriore sviluppo sfavorevole del processo.
Un nevo borderline è una patologia a rischio di melanoma. Ma questo non significa che la trasformazione avvenga necessariamente: la maggior parte dei pazienti convive con tali formazioni e a volte non ne sospetta nemmeno il potenziale pericolo. Pertanto, non c'è motivo di farsi prendere dal panico. L'importante è esaminare regolarmente la pelle, prestare attenzione a tutti i nevi presenti e registrare eventuali cambiamenti.

