Esperto medico dell'articolo
Nuove pubblicazioni
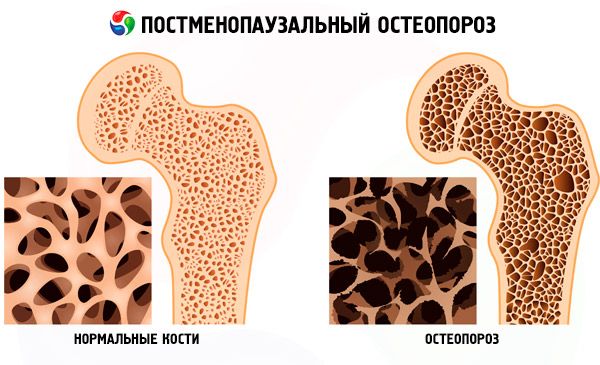
Osteoporosi postmenopausale
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
L'osteoporosi postmenopausale è una malattia scheletrica sistemica multifattoriale caratterizzata da una diminuzione della massa ossea e da un'alterazione della microarchitettura del tessuto osseo, che porta a una maggiore fragilità ossea e si sviluppa dopo la menopausa naturale o chirurgica.
Epidemiologia
L'osteoporosi si colloca al quarto posto dopo le malattie cardiovascolari, oncologiche e respiratorie. L'incidenza dell'osteoporosi postmenopausale nei paesi sviluppati è del 25-40%, con una predominanza tra le donne di razza bianca. L'incidenza dell'osteoporosi nelle donne over 50 è del 23,6%.
Fattori di rischio
I pazienti la cui storia clinica rivela fattori di rischio per l'osteoporosi dovrebbero essere sottoposti a esame per l'osteoporosi postmenopausale:
- storia di fratture ossee;
- presenza di osteoporosi nei parenti stretti;
- vecchiaia;
- basso peso corporeo (indice di massa corporea inferiore a 20);
- menarca tardivo (dopo 15 anni);
- menopausa precoce (prima dei 45 anni);
- ovariectomia bilaterale (soprattutto in età giovanile);
- amenorrea prolungata (più di 1 anno) o periodi di amenorrea e/o oligomenorrea;
- più di 3 nascite durante l'età riproduttiva;
- allattamento a lungo termine (oltre 6 mesi);
- carenza di vitamina D;
- ridotto apporto di calcio;
- abuso di alcol, caffè, fumo;
- attività fisica eccessiva;
- stile di vita sedentario.
Sintomi osteoporosi postmenopausale
I sintomi dell'osteoporosi sono piuttosto lievi. La malattia è caratterizzata da dolore alla colonna vertebrale, alla zona pelvica e alla tibia, e da fratture delle ossa spugnose (fratture da compressione delle vertebre, fratture del radio distale, delle caviglie e del collo del femore). Con il progredire dell'osteoporosi, si verificano deformità dei corpi vertebrali, aumento della debolezza muscolare, alterazioni della postura (si forma una cifosi della colonna toracica), limitazione del movimento della colonna lombare e diminuzione dell'altezza.
Forme
Si distingue tra osteoporosi primaria e secondaria. L'osteoporosi primaria si sviluppa durante la menopausa. L'osteoporosi secondaria si verifica in concomitanza con le seguenti condizioni:
- malattie endocrine (ipertiroidismo, ipoparatiroidismo, ipercorticismo, diabete, ipogonadismo);
- insufficienza renale cronica;
- malattie del tratto gastrointestinale, in cui l'assorbimento del calcio nell'intestino è ridotto;
- immobilizzazione prolungata;
- carenze nutrizionali (carenza di vitamina D, ridotto apporto di calcio);
- consumo eccessivo di alcol, caffè, fumo;
- uso a lungo termine di corticosteroidi, eparina, anticonvulsivanti.
 [ 20 ]
[ 20 ]
Diagnostica osteoporosi postmenopausale
- Per confermare la diagnosi di osteoporosi o osteopenia, è necessario determinare la densità minerale ossea (BMD) mediante densitometria ossea. Il gold standard tra i metodi di densitometria ossea è la densitometria a raggi X a doppia energia.
- Esistono anche densitometri a singolo fotone per misurare la BMD della mano, dell'avambraccio distale e della tibia. Tuttavia, è opportuno tenere presente che gli indicatori di BMD delle sezioni ossee distali nella maggior parte delle donne nel periodo climaterico differiscono poco da quelli normali e non sempre riflettono i cambiamenti metabolici legati all'età.
- Per diagnosticare l'osteoporosi viene utilizzata anche la densitometria ecografica del calcagno.
- La diagnosi radiografica è informativa solo quando la perdita di massa ossea supera il 30%.
- Marcatori biochimici del riassorbimento osseo nelle urine:
- calcio/creatinina ionizzante;
- idrossiprolina/creatinina;
- componenti strutturali del collagene di tipo I (piridolina e deossipirininolina);
- fosfatasi alcalina ossea.
- Osteocalcina sierica.
Cosa c'è da esaminare?
Come esaminare?
Diagnosi differenziale
La diagnosi differenziale viene effettuata in presenza di:
- malattie endocrine (ipertiroidismo, ipoparatiroidismo, ipercorticismo, diabete, ipogonadismo);
- insufficienza renale cronica;
- malattie del tratto gastrointestinale, in cui l'assorbimento del calcio nell'intestino è ridotto;
- immobilizzazione prolungata;
- carenze nutrizionali (carenza di vitamina D, ridotto apporto di calcio);
- consumo eccessivo di alcol, caffè, fumo;
- uso a lungo termine di corticosteroidi, eparina, anticonvulsivanti.
Chi contattare?
Trattamento osteoporosi postmenopausale
L'obiettivo del trattamento dell'osteoporosi postmenopausale è bloccare i processi di riassorbimento osseo e attivare i processi di rimodellamento (formazione) osseo.
Trattamento non farmacologico dell'osteoporosi postmenopausale
In caso di osteoporosi, si raccomanda di condurre uno stile di vita attivo e sano, con un'attività fisica moderata. È particolarmente importante evitare movimenti bruschi, cadute e sollevamento di oggetti pesanti.
La dieta dovrebbe includere cibi ricchi di calcio (pesce, frutti di mare, latte) ed escludere anche alcol e caffè e smettere di fumare.
Terapia farmacologica per l'osteoporosi postmenopausale
Nell'osteoporosi postmenopausale, viene eseguita una terapia ormonale sostitutiva sistemica patogenetica. Vengono utilizzati anche farmaci di altri gruppi.
- Calcitonina 50 UI per via sottocutanea o intramuscolare a giorni alterni o 50 UI per via intranasale 2 volte al giorno, per un ciclo da 3 settimane a 3 mesi con sintomi minimi di osteoporosi o come terapia di mantenimento. In caso di osteoporosi grave e fratture vertebrali, si raccomanda di aumentare il dosaggio a 100 UI al giorno per via sottocutanea o intramuscolare 1 volta al giorno per 1 settimana, quindi 50 UI al giorno o a giorni alterni per 2-3 settimane.
- Bifosfonati (acido etidronico) 5–7 mg/kg di peso corporeo per 2 settimane ogni 3 mesi.
- Acido alendronico 1 capsula una volta alla settimana.
- Carbonato di calcio (1000 mg) in combinazione con colecalciferolo (800 UI). Il farmaco è indicato sia per la prevenzione dell'osteoporosi e delle fratture, sia per la terapia complessa dell'osteoporosi in combinazione con calcitonina o bifosfonati. L'assunzione di carbonato di calcio con colecalciferolo è indicata a vita.
- Il tamoxifene o il raloxifene, 1 compressa al giorno per non più di 5 anni, vengono solitamente prescritti per il cancro al seno e l'osteoporosi. I farmaci non hanno proprietà antiestrogeniche, ma hanno un effetto simile agli estrogeni sul tessuto osseo, con conseguente aumento della densità minerale ossea (BMD).
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ]
Trattamento chirurgico dell'osteoporosi postmenopausale
Non usare per questa malattia.
Educazione del paziente
È necessario spiegare al paziente che è più difficile ripristinare il tessuto osseo che preservarlo. La massa ossea massima si raggiunge tra i 20 e i 30 anni e 3 principali fattori protettivi - attività fisica, alimentazione adeguata e livelli normali di ormoni sessuali - sono una condizione necessaria per la sua conservazione.
Ulteriore gestione del paziente
La terapia per l'osteoporosi postmenopausale è a lungo termine. È necessario monitorare la BMD mediante densitometria ossea una volta all'anno.
Per una valutazione dinamica dell'efficacia del trattamento, si raccomanda di determinare i marcatori della formazione del tessuto osseo:
- osteocalcina sierica;
- isoenzima della fosfatasi alcalina;
- peptidi procollagene.
Prevenzione
Per prevenire l'osteoporosi, si raccomanda di seguire una dieta equilibrata con un adeguato apporto di calcio e di abbandonare cattive abitudini. Se l'assunzione di calcio con gli alimenti è insufficiente, si raccomanda l'assunzione aggiuntiva di preparati a base di calcio in combinazione con vitamina D3.
La somministrazione precoce della terapia ormonale sostitutiva in perimenopausa o dopo ovariectomia totale previene l'osteoporosi postmenopausale, poiché il rimodellamento osseo dipende dal livello di steroidi sessuali (estrogeni, progesterone, testosterone, androstenedione, deidroepiandrosterone solfato) nel corpo femminile.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
Previsione
Dubbioso, poiché è più difficile ripristinare il tessuto osseo che preservarlo. Mantenere un livello sufficiente di ormoni sessuali nelle donne durante la menopausa e una terapia adeguata riducono significativamente il rischio di progressione dell'osteoporosi postmenopausale.

