Esperto medico dell'articolo
Nuove pubblicazioni
Acondroplasia
Last reviewed: 12.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
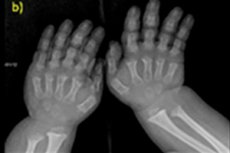
Esistono numerose malattie congenite rare, una delle quali è un disturbo della crescita ossea, l'acondroplasia, che provoca una bassa statura grave e sproporzionata.
Nella sezione sulle anomalie dello sviluppo dell'ICD-10, il codice per questo tipo di displasia osteocondrale ereditaria con difetti di crescita delle ossa tubulari e della colonna vertebrale è Q77.4 [ 1 ]
Epidemiologia
Per quanto riguarda la prevalenza dell'acondroplasia, i dati statistici di vari studi sono ambigui. Alcuni sostengono che questa anomalia si verifichi in un neonato su 10 mila, altri in uno su 26-28 mila, e altri ancora in 4-15 casi su 100 mila. [ 2 ]
Vi sono inoltre informazioni secondo cui, quando il padre ha più di 50 anni, l'incidenza dell'acondroplasia nei bambini è di un caso ogni 1875 neonati.
Le cause acondroplasia
La causa dell'acondroplasia è una violazione dell'osteogenesi, in particolare uno dei tipi di ossificazione intrauterina delle diafisi delle ossa tubulari dello scheletro: l'ossificazione encondrale, durante la quale la cartilagine si trasforma in tessuto osseo. Per maggiori dettagli, vedere - Sviluppo e crescita ossea.
L'alterazione dell'ossificazione delle ossa lunghe, ovvero l'acondroplasia fetale, è dovuta a mutazioni nel gene della tirosina chinasi di membrana - recettore del fattore di crescita dei fibroblasti 3 (FGFR3) sul cromosoma 4p16.3, che influenza la crescita e la differenziazione cellulare. La presenza di mutazioni in FGFR3 è associata a instabilità genetica e alterazioni del numero di cromosomi (aneuploidia).
L'acondroplasia viene trasmessa al figlio come carattere autosomico dominante, ovvero riceve una copia del gene mutante (dominante) e un gene normale su una coppia di cromosomi non sessuali (autosomici). Pertanto, il tipo di ereditarietà di questo difetto è autosomico dominante e l'anomalia può manifestarsi nel 50% della prole quando viene incrociata una combinazione di alleli di questo gene (genotipo).
Inoltre, le mutazioni possono essere sporadiche e, come dimostra la pratica, nell'80% dei casi i bambini affetti da acondroplasia nascono da genitori di altezza normale.
Fattori di rischio
I principali fattori di rischio per la nascita di bambini con acondroplasia sono ereditari. Se uno dei genitori presenta questo difetto, la probabilità di avere un figlio malato è stimata al 50%; se entrambi i genitori presentano questa anomalia, la probabilità è sempre del 50%, ma con un rischio del 25% di acondroplasia omozigote, che porta a morte prenatale o nella prima infanzia.
Con l'aumentare dell'età del padre (più o meno 40 anni), aumenta il rischio di una nuova mutazione (mutazione de novo) del gene FGFR3.
Patogenesi
Spiegando la patogenesi dell'acondroplasia, gli esperti sottolineano l'importanza della proteina transmembrana tirosina chinasi (codificata dal gene FGFR3) nella regolazione della divisione, differenziazione e apoptosi delle cellule del tessuto cartilagineo delle cartilagini di accrescimento - i condrociti, nonché nello sviluppo normale dello scheletro - osteogenesi e mineralizzazione del tessuto osseo.
Durante lo sviluppo embrionale, in presenza di una mutazione genetica, i recettori del fattore di crescita dei fibroblasti 3 diventano più attivi. L'aumento delle loro funzioni interrompe la trasmissione dei segnali cellulari e l'interazione della parte extracellulare di questa proteina con i fattori di crescita dei fibroblasti polipeptidici (FGF). Di conseguenza, si verifica un errore: la fase di proliferazione delle cellule cartilaginee si accorcia e la loro differenziazione inizia prima del previsto. Tutto ciò porta a una formazione e fusione anomala delle ossa del cranio e a displasia scheletrica, ovvero una riduzione delle ossa lunghe, accompagnata da una pronunciata bassa statura o nanismo.
E due terzi dei casi di nanismo sono associati all'acondroplasia.
Sintomi acondroplasia
La crescita ossea anomala provoca sintomi clinici di acondroplasia come:
- bassa statura pronunciata (nanismo sproporzionato) con un'altezza media da adulto di 123-134 cm;
- accorciamento delle parti prossimali degli arti inferiori e superiori con dimensioni del busto relativamente normali;
- dita delle mani e dei piedi accorciate;
- testa ingrossata (macro o megalocefalia); [ 3 ]
- tratti facciali specifici come la fronte sporgente e l'ipoplasia della parte centrale del viso, ovvero il ponte del naso infossato.
- giunzione cranio-cervicale stretta. Alcuni neonati con acondroplasia muoiono nel primo anno di vita per complicazioni legate alla giunzione cranio-cervicale; studi di popolazione suggeriscono che questo rischio eccessivo di morte può arrivare fino al 7,5% senza valutazione e intervento.[ 4 ]
- La disfunzione dell'orecchio medio è spesso un problema [ 5 ] e, se non trattata correttamente, può portare a una perdita uditiva conduttiva abbastanza grave da interferire con lo sviluppo del linguaggio. Più della metà dei bambini richiederà un tubo di equalizzazione della pressione. [ 6 ] Nel complesso, circa il 40% delle persone con acondroplasia presenta una perdita uditiva funzionalmente significativa. Anche lo sviluppo del linguaggio espressivo è spesso ritardato, sebbene la forza della relazione tra perdita dell'udito e problemi di linguaggio espressivo sia discutibile.
- L'incurvamento della tibia è molto comune nelle persone affette da acondroplasia. Oltre il 90% degli adulti non trattati presenta un certo grado di incurvamento.[ 7 ] L'"incurvamento" è in realtà una deformità complessa derivante dalla combinazione di inclinazione laterale, torsione interna della tibia e instabilità dinamica del ginocchio.[ 8 ]
I neonati con acondroplasia sono caratterizzati da ipotonia muscolare, a causa della quale iniziano ad apprendere le capacità motorie e a camminare più tardi. L'intelligenza e le capacità cognitive non sono influenzate da questo difetto di sviluppo. [ 9 ], [ 10 ]
Conseguenze e complicazioni
Questo tipo di displasia osteocondrale ereditaria è caratterizzato dalle seguenti complicazioni e conseguenze:
- infezioni ricorrenti dell'orecchio;
- apnea notturna ostruttiva;
- idrocefalo;
- malocclusione e denti storti:
- deformazione delle gambe (varo o valgo) con cambiamento dell'andatura;
- lordosi ipertrofica della colonna lombare o sua curvatura (cifosi toracolombare o scoliosi lombare) - con dolore alla schiena durante la deambulazione;
- dolori articolari (dovuti al posizionamento scorretto delle ossa o alla compressione delle radici nervose);
- Stenosi spinale e compressione del midollo spinale; il disturbo medico più comune in età adulta è la stenosi spinale sintomatica che coinvolge L1-L4. I sintomi vanno dalla claudicatio intermittente e reversibile indotta dall'esercizio fisico alla disfunzione grave e irreversibile delle gambe e alla ritenzione urinaria.[ 11 ] La claudicatio e la stenosi possono causare sintomi sia sensoriali (intorpidimento, dolore, pesantezza) che motori (debolezza, barcollamento, limitata resistenza alla deambulazione). La claudicatio vascolare deriva dal rigonfiamento dei vasi sanguigni dopo la stazione eretta e la deambulazione ed è completamente reversibile con il riposo. La stenosi spinale è la lesione effettiva del midollo spinale o della radice nervosa da parte dell'osso stenotico del canale spinale e i sintomi sono irreversibili. I sintomi localizzati a un particolare dermatomero possono derivare dalla stenosi di specifici forami della radice nervosa.
- una riduzione della parete toracica con crescita polmonare limitata e ridotta funzionalità polmonare (grave mancanza di respiro). Nell'infanzia, un piccolo gruppo di persone con acondroplasia presenta problemi polmonari restrittivi. Seni piccoli e maggiore compliance toracica si combinano per causare una riduzione della capacità polmonare e malattia polmonare restrittiva [ 12 ]
Altri problemi ortopedici
- Debolezza articolare. La maggior parte delle articolazioni è ipermobile durante l'infanzia. Generalmente, questo ha scarsi effetti, fatta eccezione per l'instabilità del ginocchio in alcune persone.
- Menisco laterale discoide: questa anomalia strutturale recentemente identificata può causare dolore cronico al ginocchio in alcune persone.[ 13 ]
- Artrite: l'attivazione costitutiva di FGFR-3, come nell'acondroplasia, può proteggere dallo sviluppo dell'artrite.[ 14 ]
- L'acantosi nigricans si riscontra in circa il 10% delle persone affette da acondroplasia.[ 15 ] In questa popolazione, non riflette iperinsulinemia o malignità.
L'acondroplasia omozigote causata da varianti patogene bialleliche al nucleotide 1138 del gene FGFR3 è una grave patologia con reperti radiologici qualitativamente diversi da quelli osservati nell'acondroplasia. La morte precoce è causata da insufficienza respiratoria dovuta a una parete toracica di piccole dimensioni e da deficit neurologici dovuti a stenosi cervico-midollare [Hall 1988].
Diagnostica acondroplasia
Nella maggior parte dei pazienti, la diagnosi di acondroplasia viene formulata sulla base dei segni clinici caratteristici e dei riscontri radiografici. Nei neonati o in assenza di alcuni sintomi, vengono utilizzati test genetici, come l'analisi del cariotipo, per formulare una diagnosi definitiva.[ 16 ]
Quando si esegue la diagnosi prenatale utilizzando il metodo della genetica molecolare, è possibile effettuare analisi del liquido amniotico o di un campione di villi coriali.
I segni dell'acondroplasia nell'ecografia del feto (accorciamento degli arti e tratti del viso tipici) vengono visualizzati dopo 22 settimane di gravidanza.
La diagnostica strumentale include anche la radiografia dello scheletro o l'ecografia delle ossa. La radiografia conferma la diagnosi basandosi su dati quali: cranio di grandi dimensioni con foro occipitale stretto e base relativamente piccola; ossa tubulari corte e coste accorciate; corpi vertebrali corti e appiattiti; canale spinale ristretto, dimensioni ridotte delle ali iliache.
Diagnosi differenziale
È necessaria la diagnosi differenziale con nanismo ipofisario, displasia spondiloepifisaria congenita e diastrofica, ipocondroplasia, sindromi di Shereshevsky-Turner e Noonan e pseudoacondroplasia. Pertanto, la differenza tra pseudoacondroplasia e acondroplasia risiede nel fatto che nei pazienti con nanismo, le dimensioni della testa e i lineamenti facciali sono normali.
Chi contattare?
Trattamento acondroplasia
Le raccomandazioni per la cura dei bambini con acondroplasia sono state delineate dal Comitato di Genetica dell'Accademia Americana di Pediatria. Queste raccomandazioni hanno lo scopo di fornire una guida e non intendono sostituire il processo decisionale individuale. Una recente revisione [Pauli & Botto 2020] include anche linee guida. Esistono cliniche specializzate nel trattamento della displasia scheletrica; le loro raccomandazioni potrebbero differire leggermente da queste raccomandazioni generali.
Le raccomandazioni includono (ma non si limitano a) quanto segue.
Idrocefalo. Se compaiono segni o sintomi di aumento della pressione intracranica (ad esempio, crescita accelerata della testa, fontanella persistentemente sporgente, evidente dilatazione delle vene superficiali del viso, irritabilità, vomito, alterazioni della vista, mal di testa), è necessario consultare un neurochirurgo.
La presunta eziologia dell'idrocefalo nell'acondroplasia è l'aumento della pressione venosa intracranica dovuto alla stenosi dei forami giugulari. Pertanto, il trattamento standard è stato lo shunt ventricoloperitoneale. Tuttavia, la terzoventricolostomia endoscopica può essere utile in alcuni individui,[ 17 ] il che implica che altri meccanismi, come l'ostruzione dell'uscita del quarto ventricolo dovuta a stenosi craniocervicale, possano essere coinvolti.[ 18 ]
Stenosi della giunzione craniocervicale. I migliori predittori della necessità di decompressione suboccipitale:
- Iperreflessia o clono degli arti inferiori
- Ipopnea centrale alla polisonnografia
- Riduzione delle dimensioni del forame magno determinata dalla tomografia computerizzata della giunzione craniocervicale e confrontata con le norme per i bambini con acondroplasia.[ 19 ]
- Di recente, è stato suggerito che la presenza di compressione del midollo spinale e/o di anomalie del segnale pesato in T2 rappresentino un ulteriore fattore da considerare quando si decide di intervenire chirurgicamente.
Se ci sono chiari segni di compressione sintomatica, è necessario effettuare un invio urgente a un neurochirurgo pediatrico per un intervento chirurgico di decompressione. [ 20 ]
Il trattamento dell'apnea notturna ostruttiva può includere:
- Adenotonsillectomia
- Pressione positiva delle vie aeree
- Tracheostomia nei casi estremi
- Perdita di peso
Questi interventi possono portare ad un miglioramento dei disturbi del sonno e ad un certo miglioramento della funzione neurologica.[ 21 ]
Nei rari casi in cui l'ostruzione è abbastanza grave da richiedere una tracheostomia, è stato utilizzato un intervento chirurgico di avanzamento del viso medio per alleviare l'ostruzione delle vie aeree superiori.[ 22 ]
Disfunzione dell'orecchio medio. Frequenti infezioni dell'orecchio medio, secrezione persistente di liquido nell'orecchio medio e conseguente perdita dell'udito devono essere trattate in modo aggressivo quando necessario. L'inserimento dei tubi a lungo termine è raccomandato perché spesso necessario fino all'età di sette o otto anni.[ 23 ]
Quando si presentano problemi a qualsiasi età, si raccomanda di ricorrere a metodi di trattamento appropriati.
Bassa statura. Diversi studi hanno valutato la terapia con ormone della crescita (GH) come possibile trattamento per l'acondroplasia da bassa statura.[ 24 ]
Nel complesso, queste e altre serie mostrano un'accelerazione iniziale della crescita, ma l'effetto diminuisce nel tempo.
In media, ci si può aspettare un aumento dell'altezza da adulti di soli 3 cm circa.
L'allungamento esteso degli arti mediante varie tecniche rimane un'opzione per alcuni. È possibile ottenere guadagni in altezza fino a 30-35 cm. [ 25 ] Le complicazioni sono comuni e possono essere gravi.
Mentre alcuni sostengono che queste procedure dovrebbero essere eseguite già a partire dai sei-otto anni di età, molti pediatri, genetisti clinici ed esperti di etica consigliano di rimandare l'intervento finché il bambino non sia in grado di prendere una decisione informata.
Almeno in Nord America, solo una piccola percentuale di pazienti affetti da questa patologia sceglie di sottoporsi a un allungamento avanzato degli arti. Il Comitato consultivo medico di Little People of America ha rilasciato una dichiarazione in merito all'utilizzo dell'allungamento avanzato degli arti.
Obesità: le misure per prevenire l'obesità dovrebbero iniziare nella prima infanzia. I trattamenti standard per l'obesità dovrebbero essere efficaci nelle persone con acondroplasia, sebbene il fabbisogno calorico sia inferiore. [ 26 ]
Per monitorare i progressi, è opportuno utilizzare grafici standard per il peso e il rapporto peso/altezza specifici per l'acondroplasia. È importante notare che queste curve non sono curve peso/altezza perfette; sono state ricavate da migliaia di dati raccolti da persone affette da acondroplasia.
Gli standard dell'indice di massa corporea (BMI) sono stati sviluppati per i bambini di età pari o inferiore a 16 anni. [ 27 ] L'BMI non è standardizzato per gli adulti con acondroplasia; i confronti con le curve BMI per l'altezza media daranno risultati fuorvianti. [ 28 ]
Deformità in varo. Si raccomanda un follow-up ortopedico annuale da parte di un medico esperto in acondroplasia o di un chirurgo ortopedico. Sono stati pubblicati i criteri per l'intervento chirurgico.[ 29 ]
La presenza di una curva sintomatica progressiva richiede la consulenza di un ortopedico. La deformità in varo asintomatica di per sé non richiede solitamente una correzione chirurgica. Si possono scegliere diversi interventi (ad esempio, crescita guidata con otto placche, osteotomia in valgo e osteotomia derotazionale). Non esistono studi controllati che confrontino i risultati delle diverse opzioni terapeutiche.
Cifosi. I neonati con acondroplasia sviluppano spesso una cifosi flessibile. È disponibile un protocollo per aiutare a prevenire lo sviluppo di una cifosi angolare fissa, che include l'evitare passeggini, altalene e marsupi flessibili. Si sconsiglia di sedersi senza supporto; applicare sempre una contropressione alla schiena quando si tiene il bambino.
- La cifosi migliora significativamente o si risolve nella maggior parte dei bambini dopo aver adottato una postura ortograda e aver iniziato a camminare. [ 30 ]
- Nei bambini che non guariscono spontaneamente dopo aver aumentato la forza del tronco e aver iniziato a camminare, il tutore è solitamente sufficiente per prevenire la persistenza della cifosi toracolombare.[ 31 ]
- Se la cifosi grave persiste, potrebbe essere necessario un intervento chirurgico alla colonna vertebrale per prevenire complicazioni neurologiche.[ 32 ]
Stenosi spinale: se si manifestano segni e/o sintomi gravi di stenosi spinale, è necessario rivolgersi urgentemente a uno specialista chirurgo.
Di solito si raccomanda una laminectomia estesa e ampia. La pertinenza della procedura dipende dal livello (ad esempio toracico o lombare) e dal grado di stenosi. I pazienti hanno ottenuto risultati migliori e una migliore funzionalità quanto prima sono stati operati dopo l'insorgenza dei sintomi [ 33 ]
Vaccinazioni: Nessuna condizione relativa all'acondroplasia preclude tutte le vaccinazioni di routine. Dato l'aumentato rischio respiratorio, i vaccini contro difterite, pneumococco e influenza sono particolarmente importanti.
Bisogni adattivi: a causa della bassa statura, potrebbero essere necessarie modifiche ambientali. A scuola, ciò potrebbe includere sgabelli, interruttori della luce più bassi, servizi igienici di altezza adeguata o altri mezzi di accessibilità, banchi più bassi e poggiapiedi davanti alle sedie. Tutti i bambini dovrebbero essere in grado di uscire dall'edificio autonomamente in caso di emergenza. Mani piccole e tendini deboli possono rendere difficili le capacità motorie fini. Adattamenti appropriati includono l'uso di una tastiera più piccola, penne più pesanti e superfici di scrittura più lisce. La maggior parte dei bambini dovrebbe avere un PEI o un piano 504.
Le estensioni dei pedali sono quasi sempre necessarie per pedalare. Potrebbero essere necessarie anche modifiche alla postazione di lavoro, come tavoli più bassi, tastiere più piccole, gradini e accesso al bagno.
Socializzazione: a causa della bassa statura molto evidente associata all'acondroplasia, i soggetti affetti e le loro famiglie possono avere difficoltà a socializzare e ad adattarsi alla scuola.
Gruppi di supporto come Little People of America, Inc (LPA) possono aiutare le famiglie ad affrontare questi problemi attraverso il sostegno tra pari, l'esempio personale e programmi di sensibilizzazione sociale.
Informazioni su occupazione, istruzione, diritti dei disabili, adozione di bambini di bassa statura, problemi di salute, abbigliamento appropriato, dispositivi di adattamento e genitorialità sono disponibili tramite una newsletter nazionale, seminari e workshop.
Non esiste alcun medicinale o trattamento non farmacologico in grado di curare questo difetto congenito.
La terapia fisica è quella più comunemente utilizzata; il trattamento può essere necessario anche per l'idrocefalo (tramite shunt o ventricolostomia endoscopica), l'obesità, [ 34 ] l'apnea, [ 35 ] l'infezione dell'orecchio medio o la stenosi spinale.
In alcune cliniche, dopo che il bambino ha raggiunto i cinque o sette anni di età, si procede con un intervento chirurgico: allungamento delle ossa degli stinchi, delle cosce e perfino delle spalle oppure correzione della deformità, con l'ausilio di interventi chirurgici e speciali dispositivi ortopedici, in tre o quattro fasi, ciascuna della durata di 6-12 mesi.
Terapia in fase di studio
La somministrazione di un analogo del peptide natriuretico di tipo C è in fase di sperimentazione clinica. I risultati iniziali hanno dimostrato che è ben tollerato e determina un aumento della velocità di crescita rispetto al basale nei bambini con acondroplasia ( sito di sperimentazione ). [ 36 ] Anche il peptide natriuretico di tipo C coniugato è attualmente in fase di sperimentazione clinica. [ 37 ] Altre considerazioni includono l'inibizione della tirosin-chinasi [ 38 ], la meclizina [ 39 ] e un decoy FGFR3 umano ricombinante solubile. [ 40 ]
Per informazioni sulle sperimentazioni cliniche relative a un'ampia gamma di malattie e condizioni, consulta il sito clinicaltrials.gov negli Stati Uniti e il registro degli studi clinici dell'UE in Europa.
Prevenzione
L'unica misura preventiva è la diagnosi prenatale delle malattie congenite. [ 41 ], [ 42 ]
Previsione
Quanto vivono le persone affette da acondroplasia? Circa 10 anni in meno rispetto all'aspettativa di vita media.
Poiché le alterazioni patologiche del tessuto osseo e delle articolazioni comportano limitazioni nell'autosufficienza e nella mobilità, ai bambini con questa diagnosi viene attribuito lo status di disabili. A lungo termine, la maggior parte dei pazienti ha una prognosi normale, ma con l'età aumenta il rischio di malattie cardiache. [ 43 ]

