Esperto medico dell'articolo
Nuove pubblicazioni
Chlamydia trachomatis (Chlamydia trachomatis)
Ultima recensione: 06.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Attualmente sono noti 14 sierotipi del biotipo Chlamydia trachomatis, che causano più di 20 forme nosologiche:
- i sierotipi A, B, B1, C causano tracoma e congiuntivite con inclusioni intracellulari;
- i sierotipi D, G, H, I, J, K causano clamidia urogenitale, congiuntivite, polmonite neonatale, sindrome di Reiter;
- sierotipi L1, L2, L1a, L2a: causano il linfogranuloma venereo.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Tracoma
Il tracoma è una malattia infettiva cronica caratterizzata da danni alla congiuntiva e alla cornea, che di solito porta alla cecità. Nel tracoma (dal greco trachys, ruvido, irregolare), la superficie della cornea appare irregolare e irregolare a causa di un'infiammazione granulomatosa.
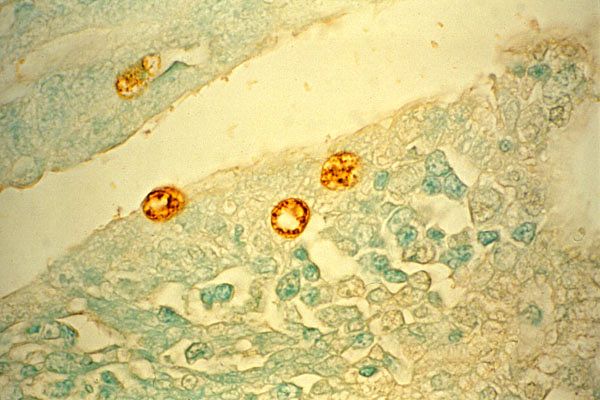
L'agente eziologico del tracoma, la Chlamydia trachomatis, fu scoperto nelle cellule corneali nel 1907 da S. Prowaczek e L. Halberstelter, che dimostrarono la contagiosità di questa malattia infettando gli oranghi con materiale proveniente da raschiature congiuntivali di una persona malata. Il batterio si trova nel citoplasma delle cellule epiteliali congiuntivali sotto forma di inclusioni del corpo di Prowaczek-Halberstelter.
Epidemiologia del tracoma
Il tracoma è un'antroponosi trasmessa per contatto e tramite canali domestici (mani, vestiti, asciugamani). La suscettibilità è elevata, soprattutto durante l'infanzia. Sono stati identificati focolai della malattia. Il tracoma è una malattia endemica. La malattia si manifesta in paesi di Asia, Africa, America Centrale e Meridionale con bassi standard di vita e scarse condizioni igieniche della popolazione.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ]
Patogenesi e sintomi del tracoma
L'agente patogeno, sotto forma di corpi elementari, penetra attraverso le mucose oculari e si moltiplica intracellularmente. Si sviluppa una cheratocongiuntivite follicolare, che progredisce per molti anni e termina con la formazione di tessuto connettivo cicatriziale, che porta alla cecità. Spesso viene attivata la flora opportunista, a seguito della quale il processo infiammatorio assume un carattere misto.
Dopo la malattia non si sviluppa l'immunità.
Diagnostica microbiologica del tracoma
Per diagnosticare il tracoma, si esaminano i raschiati congiuntivali. I preparati vengono colorati secondo Romanovsky-Giemsa e, in questo caso, negli strisci si riscontrano inclusioni citoplasmatiche di colore viola con centro rosso, situate vicino al nucleo: i corpi di Prowaczek-Halberstelter.
Per rilevare l'antigene vengono eseguiti i test RIF ed ELISA.
È possibile isolare il patogeno in una coltura cellulare in vitro. A tale scopo, vengono utilizzate colture cellulari di McCoy, HeLa-229, L-929 e altre.
Trattamento del tracoma
Vengono utilizzati antibiotici del gruppo delle tetracicline, induttori dell'interferone e immunomodulatori.
Prevenzione
Non è stata sviluppata una prevenzione specifica del tracoma. È importante osservare le misure di igiene personale e migliorare la cultura sanitaria e igienica della popolazione.
Clamidia urogenitale (uretrite non gonococcica)
La clamidia urogenitale (uretrite non gonococcica) è una malattia sessualmente trasmissibile acuta o cronica che colpisce l'apparato genitourinario, caratterizzata da una lenta progressione con successivo sviluppo di infertilità.
La Chlamydia trachomatis, sierotipo DK, oltre a patologie del tratto urogenitale, può causare danni agli occhi (congiuntivite con inclusioni) e la sindrome di Reiter.
Epidemiologia della clamidia urogenitale
La clamidia urogenitale è un'infezione antroponomica, la cui fonte di infezione è una persona malata. La via di infezione è il contatto, principalmente sessuale. È possibile anche il contatto domestico (in questi casi si sviluppa la clamidia familiare), così come l'infezione tramite contatto con le mucose oculari durante il nuoto (congiuntivite da piscina).
La malattia è molto comune (fino al 40-50% di tutte le malattie infiammatorie dell'apparato genitourinario sono causate dalla clamidia ), ma può restare non riconosciuta (nel 70-80% dei casi l'infezione è asintomatica).
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
Patogenesi e sintomi della clamidia urogenitale
La Chlamydia trachomatis (Chlamydia trachomatis) colpisce l'epitelio della mucosa del tratto urogenitale. Negli uomini, l'infezione interessa principalmente l'uretra, nelle donne la cervice. In questo caso, si possono osservare un leggero prurito e secrezione mucopurulenta. Successivamente, si osserva un'infezione ascendente. A seguito di processi infiammatori, si sviluppa infertilità maschile e femminile.
La clamidia si manifesta come un'infezione, in associazione con gonococchi e altri agenti patogeni e opportunisti. L'infezione in una donna incinta è pericolosa sia per la madre che per il feto: nei neonati si possono osservare parto prematuro, complicazioni postpartum, congiuntivite, meningoencefalite, sepsi e polmonite. L'infezione è possibile quando il bambino passa attraverso il canale del parto di una madre infetta.
Oltre al danno a singoli organi, la clamidia è caratterizzata anche da manifestazioni sistemiche (sindrome di Reiter). È caratterizzata da danni agli organi genitourinari (prostatite), malattie oculari (congiuntivite) e alle articolazioni (artrite). La malattia progredisce con periodi di remissione e attacchi ripetuti. Lo sviluppo della malattia è associato ad antigeni clamidiali, che provocano processi immunopatologici in individui geneticamente predisposti (il 70% dei soggetti affetti presenta l'antigene di istocompatibilità HLA B27).
L'immunità non si forma dopo un'infezione. Nel sangue delle persone infette si trovano anticorpi specifici, che non hanno una funzione protettiva.
Diagnostica microbiologica della clamidia urogenitale
Il materiale per lo studio è costituito da raschiati dell'epitelio dell'uretra, del canale cervicale e della congiuntiva. È possibile l'esame microscopico: i preparati vengono colorati secondo Romanovsky-Giemsa e Gram. Con l'ausilio di RIF ed ELISA, vengono determinati gli antigeni della clamidia nel materiale in studio. È stata inoltre effettuata una determinazione completa delle immunoglobuline di classe M, G e A in RNGA. RIF ed ELISA sono i metodi più affidabili e consentono di determinare lo stadio di sviluppo. Vengono utilizzati PCR e ibridazione del DNA. In caso di danno al tratto urogenitale, viene utilizzata la coltura del patogeno su colture cellulari.
Trattamento della clamidia urogenitale
Da tempo vengono utilizzati gli antibiotici della serie delle tetracicline, i macrolidi, i fluorochinoloni (14-21 pep), nonché i preparati di interferone, gli induttori di interferone e gli immunomodulatori.
Prevenzione della clamidia urogenitale
Non è stata sviluppata una prevenzione specifica della clamidia urogenitale. Sono importanti misure non specifiche di prevenzione delle malattie sessualmente trasmissibili, nonché la diagnosi tempestiva e il trattamento dei pazienti con clamidia urogenitale.
Linfogranuloma venereo
Il linfogranuloma venereo è una malattia caratterizzata da lesioni dei genitali e dei linfonodi regionali e sintomi di infezione generalizzata. La malattia è causata da Chlamydia trachomatis (Chlamydia trachomatis), sierotipi L1, L2, L1a, L2a.
Epidemiologia del linfogranuloma venereo
La fonte di infezione è una persona malata. La via di contagio è il contatto sessuale, molto meno frequente il contatto domestico. L'infezione è endemica nei paesi con clima caldo: in Asia orientale, America centrale e meridionale, casi isolati si riscontrano ovunque. La suscettibilità della popolazione è aumentata.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Patogenesi e sintomi del linfogranuloma venereo
Il punto di ingresso dell'infezione sono le mucose dei genitali, dove la clamidia si moltiplica. Sui genitali compaiono ulcere. Successivamente, i microbi penetrano nei linfonodi regionali (solitamente inguinali). I linfonodi infiammati si aprono, formando fistole con secrezione purulenta. Dopo diversi mesi, compaiono alterazioni distruttive nei tessuti circostanti: ascessi rettali.
Immunità
Dopo la malattia si sviluppa un'immunità persistente.
Diagnostica microbiologica del linfogranuloma venereo
Il materiale per lo studio è il pus dei bubboni, la biopsia dei linfonodi interessati. Viene eseguita l'analisi microscopica degli strisci-impronte e il patogeno viene isolato in colture cellulari e in embrioni di pollo. Il metodo sierologico determina gli anticorpi nella reazione di microimmunofluorescenza. Un test allergico accerta la presenza di DTH verso gli antigeni del patogeno (test intradermico di Frey).
Trattamento del linfogranuloma venereo
Terapia antibiotica con farmaci tetraciclinici e macrolidi.
Prevenzione del linfogranuloma venereo
Non è stata sviluppata una prevenzione specifica del linfogranuloma venereo. Sono importanti misure non specifiche per la prevenzione delle infezioni sessualmente trasmissibili.

