Esperto medico dell'articolo
Nuove pubblicazioni
Displasia cervicale
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
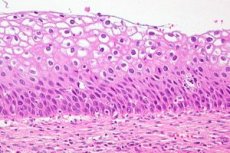
La displasia cervicale è una chiara alterazione del numero e della struttura morfologica delle cellule in singoli settori della mucosa della cervice uterina. Questa condizione dell'epitelio è considerata pericolosa a causa dell'elevato rischio di sviluppare un processo oncologico, ma con una diagnosi e un trattamento tempestivi, la patologia è reversibile. Il cancro cervicale è al terzo posto tra le malattie più comuni nelle donne. Secondo le statistiche raccolte dall'OMS, la displasia cervicale come patologia precancerosa viene diagnosticata ogni anno in oltre 40 milioni di rappresentanti del gentil sesso. Nella moderna pratica ginecologica, la displasia cervicale come diagnosi è stata sostituita dalla definizione di CIN (Neoplasia Intraepiteliale Cervicale), ovvero neoplasia intraepiteliale cervicale.
 [ 1 ]
[ 1 ]
Le cause displasia cervicale
Secondo gli ultimi dati dell'OMS, il 90% delle cause di displasia cervicale è associato a un'infezione virale. Il più delle volte si tratta dell'HPV (papillomavirus umano), il cui DNA viene rilevato in quasi tutti gli studi, indipendentemente dalla gravità della displasia cervicale. Tuttavia, dal punto di vista eziologico, la CIN può essere provocata anche da altri fattori, tra cui le seguenti malattie, condizioni e circostanze:
- Papillomavirus umano (HPV)
- HSV-2 (HSV2) - virus herpes simplex di tipo 2
- Citomegalovirus (CMV) - citomegalovirus
- Gardinella, un'infezione batterica anaerobica (Gardnerella vaginalis)
- Candidosi vaginale (Candida spp)
- Infezione urogenitale - micoplasmosi (Mycoplasma hominis)
- Clamidia (Chlamydia trachomatis)
- Uso prolungato di contraccettivi ormonali
- Rapporti sessuali promiscui, scelta indiscriminata dei partner sessuali
- Iniziare l'attività sessuale prima di aver raggiunto un'adeguata maturità sessuale (12-14 anni)
- Storia dell'oncofattore genetico
- Immunodeficienza, incluso l'HIV
- Chemioterapia
- Patologie alimentari associate a malnutrizione, carenza di microelementi e vitamine essenziali
- Parti frequenti o, al contrario, aborti
- Abitudini malsane: fumo, dipendenza da alcol
- Stile di vita antisociale, livello insufficiente di igiene di base
È importante notare che la displasia cervicale è spesso associata a malattie sessualmente trasmissibili (MST), la cui causa principale è il papillomavirus umano (HPV). Questa è la causa più comune di patologie precancerose nelle donne, quindi vale la pena approfondire l'argomento.
L'HPV è suddiviso nelle seguenti categorie in base al grado di rischio di sviluppare il cancro:
- Condilomi appuntiti, verruche, natura non oncogenica
- Basso rischio oncogeno (specie oncogene del sierotipo 14)
- Alto rischio di sviluppare il cancro
Il pericolo di tali fattori eziologici risiede nella progressione asintomatica della malattia. È quasi impossibile accorgersi dell'insorgenza della patologia senza visite ginecologiche regolari. Possono trascorrere più di 10 anni dall'insorgenza dell'infezione allo stadio di un processo oncologico evidente. L'infezione minaccia molte donne, ma quelle che rientrano nella categoria a rischio sono più suscettibili. Si tratta di donne che conducono uno stile di vita libero in senso sessuale, così come di coloro che non usano contraccettivi quando cambiano partner sessuale. Inoltre, le donne che trascurano qualsiasi processo infiammatorio nella sfera genitourinaria sono a rischio di contrarre l'infezione da HPV. Una piccola percentuale di infezione si verifica in caso di lesioni traumatiche alla cervice durante l'interruzione di gravidanza.
Una versione interessante delle cause che contribuiscono allo sviluppo della displasia cervicale è stata proposta dal ginecologo americano Polikar. La "teoria dell'erbaccia" spiega la CIN in questo modo:
- Il rivestimento epiteliale della cervice è una specie di terreno
- Virus e batteri possono entrare nel “terreno”, causando cambiamenti nelle cellule dei tessuti
- Affinché i “semi” possano iniziare a crescere e provocare patologie, hanno bisogno di determinate condizioni
- Le condizioni per la crescita patologica dei "semi" sono il calore, l'ambiente umido, lo sporco, la luce
- I seguenti fattori giocano un ruolo nelle condizioni per lo sviluppo della crescita della patologia:
- immunodeficienza
- carenza di vitamine e carenza di micronutrienti
- mancato rispetto delle norme igieniche
- cattive abitudini
- fattore genetico
L'ipotesi del medico dell'Università della California non è ancora stata respinta, ma non è accettata come un assioma; tuttavia, le osservazioni cliniche indicano una certa attendibilità della "teoria dell'erbaccia". Le donne a cui è stata diagnosticata una displasia cervicale sono state trattate presso la clinica del medico. Nel 45% di loro, dopo aver smesso di fumare, aver ricevuto una normale alimentazione ricca di vitamine e immunomodulatori, i risultati dei PAP test e dei raschiati istologici sono migliorati. Il 25% delle pazienti è completamente guarito dall'HPV dopo un anno.
Patogenesi
La displasia cervicale è patogeneticamente più spesso associata all'infezione da Human Papillomavirus, il virus del papilloma umano. Nella pratica clinica degli oncologi ginecologi, è consuetudine considerare due tipi di sviluppo dell'infezione virale:
- Primo stadio: il DNA del papilloma virus è già presente nella cellula, ma non penetra nel suo cromosoma (stadio episomico). Questo tipo di infezione è considerato reversibile e facilmente curabile in termini di trattamento.
- La seconda fase, quando il DNA del papillomavirus è già presente nel genoma cellulare, può essere definita il primo passo verso lo sviluppo di una trasformazione patologica delle cellule. Allo stesso tempo, viene indotta la produzione di un estrogeno specifico (16α-ONE1) con una forma aggressiva di sviluppo, che ha un effetto cancerogeno. Queste sono le condizioni ideali per la formazione di un processo tumorale.
In generale, la patogenesi della displasia cervicale è associata alla trasformazione della struttura cellulare del tessuto. Il tessuto epiteliale della cervice possiede alcune proprietà:
- Struttura (4 strati)
- Standard delle dimensioni dei nuclei cellulari
- Modalità di contatto cellulare
Inoltre, il tessuto epiteliale può avere strutture diverse a seconda della sua posizione. L'endocervice si trova all'interno dell'utero ed è costituito da tessuto ghiandolare (epitelio cilindrico a fila singola). Lo strato esterno dell'epitelio (vaginale) è un epitelio piatto a più strati (SPE). Gli strati dell'epitelio multistrato sono suddivisi nei seguenti tipi:
- Iniziale, germinale (cellule basali poco differenziate)
- Lo strato capace di dividersi e moltiplicarsi attivamente è lo strato parabasale.
- Uno strato intermedio spinoso di cellule differenziate con citoplasma chiaramente espresso. Questo è lo strato protettivo dell'epitelio.
- Lo strato che può staccarsi è quello superficiale, soggetto a cheratinizzazione.
Dal punto di vista patogenetico, la displasia cervicale è spesso associata a un'alterazione della struttura degli strati basali e parabasali (iperplasia). Le alterazioni interessano i seguenti processi:
- La divisione dei nuclei, le loro dimensioni e i loro contorni sono interrotti
- Le cellule sono scarsamente differenziate.
- La normale stratificazione dell'epitelio è interrotta
La patologia può svilupparsi nel corso degli anni fino a compromettere l'integrità della membrana basale, che a sua volta porta al cancro cervicale (forma invasiva).
Attualmente, grazie a programmi di screening regolari (visite ginecologiche), la maggior parte delle donne ha la possibilità di bloccare lo sviluppo di cellule atipiche in fase precoce. La displasia cervicale lieve e moderata viene trattata con successo e non è una malattia potenzialmente letale. La displasia grave è spesso associata al rifiuto delle pazienti appartenenti al gruppo a rischio di attenersi alle regole di visita preventiva e terapia adeguata.
Sintomi displasia cervicale
I sintomi della CIN sono caratterizzati dalla loro "segretezza". La displasia cervicale è pericolosa perché si manifesta senza manifestazioni cliniche evidenti e evidenti. È quasi impossibile individuare il quadro clinico in tempo senza un esame obiettivo, soprattutto nelle fasi iniziali della malattia. La patologia si sviluppa in modo del tutto asintomatico nel 10-15% delle donne, mentre la restante parte della popolazione ha la possibilità di arrestare il processo grazie a visite di controllo regolari da parte del ginecologo curante.
È importante notare che la CIN raramente si manifesta come malattia indipendente; di solito è accompagnata da infezioni batteriche e virali:
- HPV
- Colpitis
- Clamidia
- infezione da herpes
- Cervicite
- Leucoplachia
- Annessite
- Candidosi
I sintomi della displasia cervicale potrebbero non essere le vere cause del processo CIN stesso; i segni sono solitamente causati da malattie concomitanti e possono essere i seguenti:
- Prurito nella vagina
- Sensazione di bruciore
- Perdite non tipiche di uno stato di salute, incluso il sangue
- Dolore durante il rapporto sessuale
- Dolore tirante nel basso ventre
- Condilomi visibili, papillomi
La displasia cervicale non è una malattia oncologica, ma a causa del quadro clinico latente è considerata piuttosto pericolosa, soggetta a progressione e, nelle forme gravi, può portare al cancro cervicale. Pertanto, l'esame obiettivo e la diagnosi sono considerati il metodo principale per individuare tempestivamente alterazioni asintomatiche del rivestimento epiteliale della cervice.

Primi segni
Il decorso latente della CIN è un quadro clinico caratteristico di tutti i tipi di displasia cervicale.
I primi segni che possono manifestare la malattia sono molto probabilmente legati alla presenza di segni di patologie concomitanti o di fattori inizialmente scatenanti.
Nella maggior parte dei casi, la displasia cervicale è causata eziologicamente dall'infezione da HPV.
Secondo le statistiche, un abitante su nove del pianeta è portatore di una delle 100 varietà di papillomavirus umano. Molti tipi di HPV scompaiono spontaneamente grazie all'attività del sistema immunitario, alcuni di essi sono soggetti a recidiva e possono manifestarsi come segue:
- Verruche nella zona genitale (si rilevano durante una visita ginecologica)
- I condilomi appuntiti sono escrescenze visibili con bordi frastagliati nella zona vaginale e anale. I condilomi interni sono visibili solo durante una visita medica.
- Sanguinamento occasionale leggero dopo il rapporto sessuale, soprattutto a metà del ciclo mensile
- Perdite di colore, odore e consistenza insoliti
- Ciclo mensile irregolare
I primi segni possono essere assenti, tutto dipende dal tipo di HPV e dalle proprietà protettive del sistema immunitario. Questa è una seria minaccia, poiché la displasia cervicale può manifestarsi come un processo latente per molti anni. L'eliminazione della CIN come fattore di rischio può essere prevenuta solo con l'aiuto di esami e screening. I medici raccomandano a tutte le donne dopo i 18 anni di consultare un ginecologo e sottoporsi a diagnosi, sia cliniche che strumentali e di laboratorio.
 [ 15 ]
[ 15 ]
Secrezione nella displasia cervicale
Le secrezioni che potrebbero indicare una displasia cervicale vengono spesso rilevate durante la visita ginecologica o durante il prelievo di materiale per la citologia. Una certa quantità di muco può fuoriuscire dal canale cervicale. Le sue proprietà e caratteristiche non sono determinate dalla CIN in sé, ma piuttosto da infezioni concomitanti, spesso batteriche o virali. Inoltre, le secrezioni in caso di displasia cervicale possono essere associate a processi erosivi. Maggiori dettagli sui segni specifici delle secrezioni:
- Perdite abbondanti, bianche e dense, a forma di scaglie e dall'odore caratteristico. Sono segni di colpite, che può accompagnare la displasia cervicale.
- Una scarsa secrezione mista a sangue o pus può essere il segno di processi erosivi, soprattutto se si verificano dopo un rapporto sessuale.
- Le secrezioni accompagnate da prurito, dolore e bruciore sono il segno di un'infezione virale o batterica, spesso associata a malattie sessualmente trasmissibili (MST).
- Perdite, la cui intensità aumenta nella seconda metà del ciclo, con prurito acuto e bruciore - un sintomo dell'herpes genitale. A sua volta, è un fattore che provoca la displasia cervicale.
- Le perdite sanguinolente, abbondanti o scarse, sono un segno pericoloso. La CIN al terzo stadio è caratterizzata non tanto dal dolore quanto dalle caratteristiche del fluido secreto dalla vagina.
Per determinare la causa della secrezione, in ogni caso, un solo esame non è sufficiente: sono necessari coltura batteriologica, citologia e altri esami di laboratorio. Se si completano tempestivamente tutte le fasi diagnostiche, è possibile arrestare il processo allo stadio iniziale e prevenire lo sviluppo di trasformazioni patologiche nelle cellule dell'epitelio cervicale.
Dolore nella displasia cervicale
Il dolore nella neoplasia intraepiteliale cervicale è un sintomo minaccioso che può indicare che la displasia cervicale è già progredita allo stadio III. La CIN dei primi due stadi è considerata una malattia di base e non correlata a processi oncologici. Di norma, la displasia si manifesta senza segni clinici evidenti; possono essere presenti sintomi minori (secrezione, prurito) caratteristici di patologie concomitanti.
In quali casi può manifestarsi dolore in caso di displasia cervicale?
- Tutti i processi infiammatori associati agli organi pelvici - PID:
- Endometrite acuta: il dolore è accompagnato da febbre e brividi
- L'ooforite, monolaterale o bilaterale, è spesso di origine infettiva (micosi, candida, tutto ciò che è correlato alle malattie sessualmente trasmissibili). L'infiammazione delle ovaie provoca dolore al basso ventre, spesso accompagnato da perdite.
- Endometrite in fase acuta - dolore al basso ventre
- Miometrite - dolore, gonfiore, febbre
- La salpingite si manifesta con sintomi dolorosi alla fine del ciclo mestruale
- L'annessite nel decorso subacuto o acuto del processo è accompagnata da forte dolore
PID - Le infiammazioni associate agli organi pelvici sono causate eziologicamente da infezioni, virus e lesioni batteriche. È questa "base" che viene considerata favorevole allo sviluppo di displasia cervicale come conseguenza di una malattia in fase avanzata.
- Displasia cervicale, che progredisce allo stadio III, quando due terzi degli strati epiteliali sono soggetti ad alterazioni. Il sintomo doloroso persiste a lungo, è di tipo tirante, spesso con secrezione (sangue, odore, consistenza atipica). Il dolore può comparire anche in assenza di fattori di stress, a riposo, ed è raramente tagliente o acuto. In questi casi, viene formulata una diagnosi preliminare di cancro cervicale, che richiede la specificazione (localizzazione del processo, grado di danno).
Il dolore nella CIN è spesso una manifestazione clinica di fattori che provocano la displasia. Tra questi, in primo luogo, le infezioni virali (HPV) e quasi tutta la gamma delle malattie sessualmente trasmissibili (MST).
Dove ti fa male?
Fasi
I medici moderni utilizzano una nuova classificazione sviluppata dall'OMS. La displasia cervicale è definita come CIN di tre gradi a seconda della gravità del processo:
- Le alterazioni nella struttura cellulare sono minime. Si tratta di displasia di basso grado o CIN I. La diagnosi deve essere chiarita con esami di laboratorio e screening.
- La struttura cellulare dell'epitelio è soggetta a una marcata trasformazione. Questa condizione è definita displasia cervicale di gravità moderata o CIN II.
- Il quadro tipico della CIN III è rappresentato da alterazioni patologiche visibili in due terzi degli strati epiteliali. La morfologia e le funzioni delle cellule sono chiaramente compromesse; questo stadio viene diagnosticato come grave (CIN grave). Potrebbe non trattarsi ancora di un tumore, ma la diagnosi è definita come il confine tra carcinoma in situ e una forma avanzata di oncologia.
La displasia cervicale non deve essere confusa con un'altra nosologia: l'erosione. Secondo la classificazione ICD 10, l'erosione è un difetto del rivestimento epiteliale, classificato in classe XIV con codice N 86. La definizione terminologica di "displasia cervicale" fu adottata già nel 1953, poi approvata al Primo Congresso di Citologia Esfoliativa del 1965. Dieci anni dopo, nel 1975, si tenne un altro forum internazionale (II Congresso sulle Alterazioni Patologiche nelle Malattie Cervicali).
Si è deciso di chiamare la displasia cervicale Neoplasia Intraepiteliale Cervicale (CIN). La neoplasia intraepiteliale cervicale è stata divisa in 3 gradi:
- 1° grado: lieve.
- 2° grado – moderato.
- Grado 3 – grave, aggiunto carcinoma in situ (stadio iniziale, preinvasivo).
Nella classificazione generalmente accettata ICD 10, la diagnosi di displasia cervicale è registrata come segue:
1. Classe XIV, codice N87
- N87.0 – displasia cervicale lieve, CIN grado I.
- N87.1 – displasia cervicale moderata, neoplasia intraepiteliale cervicale (CIN) di grado II.
- N87.2 - displasia cervicale manifesta NAS (CIN non specificata altrove), non classificata altrove. Questo codice esclude la CIN di grado III.
- N87.9 – CIN - displasia cervicale non specificata.
Il carcinoma in situ è designato con il codice D06 o come neoplasia intraepiteliale cervicale (CIN) di grado III.
Complicazioni e conseguenze
Le conseguenze della CIN sono direttamente correlate allo stadio diagnosticato della malattia. In generale, la maggior parte delle donne si prende cura della propria salute e si sottopone regolarmente a visite mediche preventive. Questo influisce significativamente sul rischio di malignità della displasia. Secondo le statistiche, il 95% del gentil sesso, sotto la supervisione di un ginecologo, affronta con successo un disturbo come la displasia cervicale.
Diagnostica displasia cervicale
La displasia è una trasformazione caratteristica del tessuto cellulare dell'epitelio cervicale. Di conseguenza, la diagnosi è mirata a individuare alterazioni nella struttura delle cellule endocervicali.
La diagnosi di CIN (displasia cervicale) si basa su 7 segni che determinano la morfologia della struttura cellulare:
- Di quanto aumenta la dimensione del nucleo cellulare?
- Cambiamenti nella forma del nucleo.
- Come aumenta la densità del colore del nucleo.
- Polimorfismo del kernel.
- Caratteristiche delle mitosi.
- Presenza di mitosi atipiche.
- Assenza o determinazione della maturazione.
Diagnosi differenziale
La displasia cervicale richiede un esame attento e la diagnosi differenziale è obbligatoria.
La diagnosi differenziale è necessaria perché lo strato epiteliale della cervice ha una struttura a strati. Inoltre, la cervice stessa è costituita da un piccolo strato di tessuto muscolare, contiene anche tessuto connettivo, vasi sanguigni e linfatici e persino terminazioni nervose. Una struttura così complessa della cervice richiede chiarimenti in caso di dubbi diagnostici da parte del medico, soprattutto in caso di processi displastici.
Displasia cervicale: con cosa si può confondere?
La diagnosi differenziale dovrebbe escludere le seguenti malattie:
- Erosione cervicale durante la gravidanza, causata da un cambiamento nella regolazione ormonale e da una modificazione di alcuni strati cellulari. Per il processo di gestazione, tali cambiamenti sono considerati normali.
- Processi erosivi, difetti del tessuto epiteliale: vera erosione. Un trauma alla mucosa può essere causato da qualsiasi cosa: tamponi, agenti alcalini, terapia farmacologica, contraccezione intrauterina, procedure strumentali senza un'adeguata formazione e qualifica del medico. A volte l'erosione si verifica come conseguenza inevitabile di un intervento chirurgico programmato. Linfociti, plasmacellule e altri elementi cellulari possono apparire al microscopio, indicando l'inizio della trasformazione cellulare. Tuttavia, in combinazione con altri criteri di esame, tutto ciò può escludere la displasia e confermare il danno erosivo.
- Cervicite a eziologia infettiva. Si tratta di un processo infiammatorio del rivestimento epiteliale della cervice, piuttosto comune. Il fatto è che l'epitelio è, in linea di principio, molto sensibile e suscettibile all'influenza di molteplici fattori. Un agente infettivo può provocare un'infiammazione nei primi due strati di tessuto. La clamidia, di solito, colpisce le cellule cilindriche, così come i gonococchi. Altre infezioni possono dare origine a un processo pseudotumorale o a un'ulcerazione. La diagnosi differenziale dovrebbe chiarire e separare le nosologie, preferibilmente determinando il tipo di agente patogeno dell'infiammazione infettiva.
- Malattie (MST) trasmesse attraverso rapporti sessuali non protetti. La tricomoniasi presenta un quadro clinico quasi del tutto simile alla displasia cervicale.
- Malattie veneree (sifilide), Treponemapallidum presenta un quadro di danno epiteliale simile alle alterazioni displastiche.
- Infezioni erpetiche. La malattia richiede la specificazione del tipo e della specie di herpes.
- Iperplasia (crescita simile a un polipo).
- Polipi cervicali: tipo e natura (fibrosi, infiammatori, pseudosarcomatosi, vascolari e altri).
- Leucoplachia.
- Frammenti residui del dotto di Wolff.
- Atrofia cervicale dovuta a bassi livelli di estrogeni.
- Papilloma squamocellulare come neoplasia benigna.
- Ipercheratosi.
- Endometriosi.
- Infezioni protozoarie (amebiasi).
- Nella maggior parte dei casi la displasia cervicale è causata dall'HPV (papillomavirus), ma è necessario specificarne anche il tipo e la specie.
L'esame differenziale è un insieme classico di procedure in ginecologia:
- Raccolta dell'anamnesi e dei reclami del paziente.
- Esame, anche con l'ausilio di specchietti medici.
- Citologia.
- Colposcopia come indicato.
- Raccolta di materiale per istologia – biopsia.
- Sono inoltre possibili ecografie transvaginali, analisi PCR, esami del sangue e delle urine generali e dettagliati.
Chi contattare?
Trattamento displasia cervicale
Il trattamento della displasia cervicale inizia dopo che la donna ha superato tutte le fasi diagnostiche. I fattori che provocano patologie displastiche sono diversi, quindi una valutazione accurata dell'agente patogeno (virus, infezione) non è solo importante, ma a volte può anche salvare la vita della paziente. Il cancro cervicale nelle donne rimane una delle malattie oncologiche più comuni. Individuarlo in tempo e fermarlo in una fase precoce: questo è l'obiettivo principale del trattamento della displasia cervicale.
Il trattamento prevede la risoluzione di un problema molto specifico: l'eliminazione della causa che ha causato alterazioni patologiche nelle cellule epiteliali. Il più delle volte, la trasformazione del tessuto cellulare è provocata da virus, in primo luogo il papilloma virus umano. Inoltre, i cambiamenti ormonali legati all'età, le malattie infiammatorie croniche, le infezioni da cocchi e molte altre cause non "cedono" così facilmente la loro posizione. Una donna a cui è stata diagnosticata una displasia cervicale dovrebbe essere preparata a un periodo di trattamento piuttosto lungo, che la renderà davvero sana.
Consideriamo quali metodi vengono utilizzati nel trattamento della displasia endocervicale:
- Conservativo (assunzione dei farmaci secondo il percorso terapeutico e il regime terapeutico stabiliti dal medico).
- Chirurgico (intervento chirurgico locale, intervento chirurgico completo, a seconda dello stadio di sviluppo della patologia).
- Ulteriori metodi di trattamento (fisioterapia, fitoterapia).
- Metodi alternativi per il trattamento della displasia cervicale, non confermati né clinicamente né statisticamente. Pertanto, verranno discussi di seguito solo a titolo di descrizione generale.
In generale, la terapia può essere descritta come segue:
- Eliminazione della causa della malattia e rimozione obbligatoria del settore displasico:
- Cauterizzazione della zona (terapia laser).
- Criodistruzione.
- Metodo di elettrocoagulazione.
- Terapia farmacologica a lungo termine (immunomodulatori, terapia vitaminica).
- Trattamento chirurgico (conizzazione) o rimozione della zona danneggiata mediante bisturi radiochirurgico.
La pianificazione tattica e strategica del trattamento della displasia cervicale dipende direttamente dalla gravità della patologia.
- Il primo grado di gravità è la terapia farmacologica che attiva e supporta il sistema immunitario. La displasia viene spesso neutralizzata dopo il trattamento, soprattutto dopo l'eliminazione del patogeno HPV.
Piano di trattamento:
- Osservazione continua del paziente per uno o due anni dopo la diagnosi.
- Screening regolare delle condizioni epiteliali (citologia).
- Immunomodulatori, assunzione di importanti microelementi: selenio, acido folico, vitamine del gruppo B, vitamine E, A, C.
- Trattamento parallelo delle patologie concomitanti dell’apparato genitourinario.
- Trattamento delle zone della cervice danneggiate dalla displasia mediante agenti coagulanti chimici (vagotil).
- Consigli per un'alimentazione e uno stile di vita sani.
- Selezione di metodi contraccettivi adattivi che escludano farmaci ormonali.
- Osservazione da parte di un endocrinologo.
- Secondo grado di gravità:
- Metodi di cauterizzazione.
- Metodi di crioterapia (criodistruzione).
- Trattamento laser.
- Trattamento con terapia a onde radio.
- Conizzazione (escissione della zona interessata del tessuto epiteliale).
Il trattamento chirurgico per la displasia cervicale viene eseguito il secondo giorno dopo la fine del ciclo mestruale per prevenire la proliferazione patologica dell'endometrio. Inoltre, le piccole ferite post-operatorie guariscono più facilmente in questi giorni.
- Il terzo grado di gravità è una diagnosi grave. Il trattamento viene stabilito congiuntamente con un oncologo.
Una breve panoramica dei metodi di trattamento con i loro vantaggi e alcuni svantaggi:
- Cauterizzazione.
- Il vantaggio è la disponibilità, sia in termini tecnologici che economici.
- Lo svantaggio è che non esiste alcuna possibilità tecnologica di controllare la qualità della cauterizzazione e la profondità di penetrazione del circuito elettrico.
- Criometodo (distruzione mediante temperature ultra-basse):
- Dopo l'intervento non rimangono cicatrici profonde; il metodo è adatto anche alle donne giovani e nullipare.
- Lo svantaggio è rappresentato dalle complicazioni, temporanee ma fastidiose, sotto forma di abbondanti perdite dopo la procedura. È inoltre necessario considerare che dopo la crioconservazione la paziente deve astenersi dai rapporti sessuali per 1,5-2 mesi.
- Trattamento laser:
- L'"evaporazione" mirata della zona interessata dell'epitelio non lascia praticamente tracce, né cicatrici, la procedura è molto precisa.
- Le aree adiacenti alla cervice potrebbero essere interessate dal laser e potrebbero ustionarsi.
- Terapia con onde radio:
- Il metodo è considerato poco traumatico, preciso e indolore. Non sono necessarie restrizioni di riabilitazione o di regime terapeutico dopo il trattamento con onde radio. Le recidive sono praticamente inesistenti.
- Lo svantaggio può essere considerato l'elevato costo commerciale della procedura.
- Conizzazione:
- Nessun criterio specifico per l'escissione conica del tessuto può essere considerato un vantaggio o uno svantaggio. In tutti i casi di utilizzo del bisturi, rimarranno delle ferite e il metodo è traumatico, ma nella pratica moderna i ginecologi eseguono la conizzazione con il laser. L'escissione laser è molto più efficace e non causa sanguinamenti prolungati. La conizzazione come trattamento per la displasia cervicale è prescritta solo se necessario ed è impossibile utilizzare un metodo più delicato.
In generale, il trattamento della displasia cervicale si articola in diverse fasi:
- Generale – farmaci per la normalizzazione dello stato del tessuto epiteliale (terapia ortomolecolare) – vitamine essenziali (beta-carotene, vitamine del gruppo B, acido ascorbico, acido folico, proatocianidine oligomeriche, PUFA – acidi grassi polinsaturi, selenio, terapia enzimatica. Questa categoria include anche una dieta speciale.
- Trattamento farmacologico: immunomodulatori e citochine per neutralizzare virus e agenti infettivi.
- Terapia locale: cauterizzazione chimica (coagulazione).
- Trattamento chirurgico.
- Fitoterapia
Medicinali
La displasia cervicale viene trattata con successo nella maggior parte dei casi, a condizione che le misure diagnostiche vengano eseguite tempestivamente. I farmaci possono essere prescritti come fase aggiuntiva della terapia; il trattamento di base della CIN si basa sulla rimozione del tessuto epiteliale, ovvero l'area e lo strato in cui si sviluppa il processo patologico. Tuttavia, anche il trattamento conservativo farmacologico rientra nel complesso delle misure terapeutiche. Innanzitutto, i farmaci sono necessari per neutralizzare l'attività dell'agente causale più comune delle alterazioni displastiche: l'HPV. Inoltre, un criterio importante per la scelta dei farmaci può essere l'età della donna e il suo desiderio di mantenere la fertilità.
I farmaci utilizzati nel trattamento della CIN mirano a raggiungere i seguenti obiettivi:
- Farmaci antinfiammatori (terapia etiotropica). Il regime terapeutico viene selezionato in base all'eziologia e allo stadio della malattia.
- Medicinali appartenenti alla categoria dei farmaci ormonali per ripristinare il normale funzionamento del sistema endocrino.
- Immunomodulatori.
- Medicinali e agenti che aiutano a normalizzare la microbiocenosi vaginale (microflora).
Pertanto, i farmaci che possono essere prescritti nella fase di trattamento conservativo sono tutti i tipi di immunomodulatori, un complesso accuratamente selezionato di vitamine e microelementi. I ginecologi attribuiscono il ruolo principale all'acido folico, a un gruppo di vitamine (A, E, C) e al selenio.
Maggiori dettagli sui farmaci che possono essere prescritti per la displasia cervicale:
Farmaci che stimolano il sistema immunitario |
Interferone-alfa 2 Isoprinosina Prodigioso |
Attiva la produzione di cellule immunitarie capaci di resistere alle infezioni virali. Proteggere le cellule dalla penetrazione di batteri e virus Rafforza tutte le funzioni protettive dell'organismo nel suo complesso |
Preparati vitaminici, microelementi |
Acido folico Retinolo (vitamina A) Vitamine C, E Selenio |
L'acido folico viene prescritto per contrastare la distruzione delle cellule dei tessuti epiteliali. La vitamina A aiuta le cellule epiteliali a svolgere normalmente il processo di divisione. La vitamina E agisce come un potente antiossidante. La vitamina C è considerata un rimedio classico per rafforzare le difese dell'organismo. Il selenio agisce anche come antiossidante e aiuta le cellule del tessuto endocervicale a rigenerarsi e a recuperare dopo la conizzazione, la cauterizzazione e altre procedure terapeutiche. |
Regimi di trattamento simili per la displasia cervicale sono utilizzati in quasi tutti i paesi che si considerano sviluppati. I ginecologi cercano di evitare il più a lungo possibile interventi chirurgici severi nella diagnosi di CIN, tuttavia, i farmaci non sono sempre in grado di influenzare efficacemente il processo patologico di degenerazione cellulare. Pertanto, nel 65-70% dei casi, è necessario rimuovere una porzione di tessuto cervicale e prescrivere quindi un ciclo di terapia farmacologica di mantenimento.
È importante notare che il medico può anche prescrivere una terapia antibatterica e antivirale, di norma quando la displasia cervicale è già progredita verso stadi più gravi. In generale, i farmaci non vengono utilizzati come strategia terapeutica separata per la CIN.
Trattamento chirurgico della displasia cervicale
Il trattamento chirurgico della displasia cervicale è il metodo più comunemente utilizzato. La scelta terapeutica per la CIN dipende da molti fattori: età del paziente, stadio della displasia, patologie concomitanti, dimensioni dell'epitelio danneggiato. Una strategia di trattamento attendista è appropriata solo quando la displasia cervicale viene diagnosticata come moderata, ovvero allo stadio I.
Il trattamento chirurgico moderno comprende diverse tecniche di base:
- Escissione e sue varianti: elettrocoagulazione ad ansa, radioescissione, metodo diatermoelettrico di rimozione dei tessuti, elettroconizzazione.
- Distruzione di un'area atipica dell'epitelio mediante esposizione al freddo: crioconizzazione, criodistruzione.
- Vaporizzazione laser (detta anche conizzazione o cauterizzazione laser).
- Asportazione della zona di trasformazione atipica delle cellule epiteliali: conizzazione con coltello.
- Asportazione della cervice - amputazione.
In quali condizioni è consigliabile effettuare il trattamento chirurgico della displasia cervicale?
- Il periodo migliore per rimuovere un'area epiteliale patologicamente alterata è considerato la fase follicolare del ciclo mestruale (fase I). In questo periodo, dopo la procedura, la rigenerazione tissutale migliora grazie all'aumento del contenuto di estrogeni.
- Se l'intervento chirurgico viene eseguito in urgenza, è necessario determinare il livello di gonadotropina corionica umana (hCG) per escludere una possibile gravidanza. Questo è particolarmente importante quando l'intervento è programmato per la seconda fase del ciclo mestruale.
- L'intervento chirurgico è inevitabile quando la displasia cervicale viene diagnosticata allo stadio III. In questo modo, il rischio di malignità, ovvero lo sviluppo di patologie oncologiche, può essere ridotto al minimo.
- In caso di rilevamento dell'HPV (papillomavirus), i metodi più efficaci sono la rimozione laser delle cellule trasformate o la diatermocoagulazione.
Maggiori informazioni sui metodi di trattamento chirurgico per la CIN:
- Distruzione. Di norma, i ginecologi utilizzano un metodo a freddo: la criodistruzione con azoto liquido. Questa tecnologia è stata testata per la prima volta nel 1971 e da allora la sua efficacia è stata confermata clinicamente e statisticamente da quasi tutti i medici del mondo. Il criometodo viene utilizzato tra il 7° e il 10° giorno del ciclo mestruale e non richiede una preparazione specifica. Tuttavia, esistono alcune controindicazioni al suo utilizzo:
- malattie infettive in fase acuta.
- evidenti aree di tessuto cicatriziale nella cervice.
- processo infiammatorio acuto nella vagina.
- displasia cervicale che progredisce allo stadio III.
- endometriosi cronica.
- processo tumorale nelle ovaie.
- confini poco chiari dell'area patologicamente alterata della cervice.
- gravidanza.
- inizio delle mestruazioni.
Dopo la criodistruzione, molti pazienti presentano una secrezione ematica piuttosto abbondante, considerata normale per un certo periodo postoperatorio. L'efficacia della tecnica è prossima al 95%, a seconda della diagnosi preliminare e delle caratteristiche individuali del paziente. È possibile una recidiva in caso di stadiazione errata della displasia cervicale.
- La diatermocoagulazione è uno dei metodi più comuni per il trattamento chirurgico della displasia cervicale. In sostanza, si tratta di un metodo di cauterizzazione che utilizza due tipi di elettrodi: uno grande e uno piccolo (a forma di loop). La corrente viene erogata in modo puntuale e a bassa tensione, il che consente una procedura piuttosto mirata. La particolarità della tecnica è che non è possibile regolare la profondità della cauterizzazione, ma con una diagnosi completa e dettagliata, questo problema può essere superato. Complicanze: cicatrici, necrosi tissutale, possibile sviluppo di endometriosi. Secondo le statistiche, circa il 12% delle pazienti può rientrare nella categoria di coloro che soffrono di tali conseguenze.
- Vaporizzazione laser e conizzazione laser. La vaporizzazione è nota ai ginecologi fin dagli anni '80 del secolo scorso; il metodo era molto popolare, ma rimane ancora piuttosto costoso. Il metodo a radiazioni e CO₂ consiste nella distruzione mirata di cellule atipiche. La tecnologia è efficace, quasi incruenta, ma, come altri metodi chirurgici, ha i suoi effetti collaterali:
- È possibile che si verifichino ustioni nei tessuti circostanti.
- l'impossibilità di eseguire l'esame istologico dopo l'intervento chirurgico.
- la necessità di immobilizzazione completa del paziente (immobilità con l'ausilio dell'anestesia generale).
- rischio di dolore dopo la procedura.
- I ginecologi utilizzano il metodo delle onde radio come alternativa ad altri metodi. La tecnologia non ha ancora ricevuto l'approvazione ufficiale dalla comunità medica mondiale, in quanto non vi sono sufficienti dati clinici e statistici. Proprio come la terapia con ultrasuoni, la terapia con onde radio (RVT) è stata poco studiata in termini di complicanze ed efficacia.
- Conizzazione della cervice con bisturi (conizzazione a bisturi). Nonostante l'avvento di tecniche più moderne, la conizzazione con bisturi rimane uno dei metodi più comuni per il trattamento della CIN. I ginecologi asportano una sezione di cellule atipiche utilizzando il metodo del bisturi freddo, prelevando contemporaneamente tessuto per la biopsia. Complicanze e svantaggi di questa tecnica: possibile sanguinamento, rischio di traumi ai tessuti circostanti, rigenerazione a lungo termine.
- L'asportazione della cervice o di una sua parte (amputazione) viene eseguita rigorosamente secondo le indicazioni, quando la displasia cervicale viene diagnosticata come grave (stadio III). L'operazione viene eseguita in ambiente ospedaliero, ed è indicata l'anestesia generale. Un metodo così radicale è necessario per ridurre al minimo il rischio di sviluppare un cancro cervicale.
Rapporti sessuali con displasia cervicale
La displasia cervicale non è una controindicazione ai rapporti intimi. I rapporti sessuali con displasia cervicale sono possibili, ma ci sono determinate condizioni e regole da rispettare.
L'astinenza è indicata dopo l'intervento chirurgico (trattamento chirurgico della displasia cervicale):
- Cauterizzazione laser (o metodo a onde radio).
- Tutti i tipi di conizzazione (criodistruzione, mediante laser o circuito elettrico).
- Asportazione di una parte o dell'intera cervice (amputazione).
Perché dovresti limitare i rapporti sessuali?
- 1-2 mesi dopo la cauterizzazione, il tessuto epiteliale si ripristina, ma la rigenerazione richiede tempo. Durante questo periodo, la donna necessita di condizioni particolari: una dieta specifica, una routine quotidiana adeguata e l'uso di tamponi vaginali è vietato. Il periodo di astinenza è determinato dal metodo, dalle condizioni della paziente e dallo stadio della displasia cervicale.
- L'escissione di una sezione della cervice è una procedura piuttosto seria. Dopo l'escissione, è necessario escludere i rapporti intimi per almeno 4-5 settimane. La conizzazione è considerata un intervento chirurgico più serio rispetto alla vaporizzazione o alla cauterizzazione, quindi l'astinenza dai rapporti sessuali può durare fino a due mesi.
- L'amputazione della cervice richiede almeno 2 mesi di astinenza dai rapporti sessuali. Il periodo di astinenza è determinato individualmente, ma è importante ricordare le gravi conseguenze per la salute in caso di violazione del regime di astinenza.
Le ragioni per cui il sesso viene escluso dopo l'intervento chirurgico sono abbastanza comprensibili:
- La superficie della ferita è molto vulnerabile, anche alle infezioni. Inoltre, i rapporti sessuali rallentano significativamente il processo di rigenerazione tissutale.
- La vita intima durante il periodo in cui è possibile che si verifichi un'emorragia dopo un intervento chirurgico è di per sé discutibile.
- I rapporti sessuali dopo l'intervento chirurgico possono traumatizzare ulteriormente l'epitelio cervicale e provocare una recidiva della displasia.
- Esiste il rischio di una reinfezione con agenti infettivi se il partner non ha seguito il trattamento insieme alla donna.
- I rapporti sessuali nel periodo postoperatorio possono danneggiare la zona in via di guarigione, provocando emorragie.
- Per una donna, i rapporti intimi dopo la rimozione della zona danneggiata della cervice sono molto dolorosi e causano disagio.
Se la displasia cervicale viene trattata in modo conservativo, i rapporti sessuali con un partner non sono vietati, ma è necessario consultare il proprio ginecologo. È sconsigliato avere rapporti con partner non familiari, ovviamente escludendo cambi frequenti. Inoltre, una donna deve prestare molta attenzione alla propria salute, soprattutto se si verificano perdite atipiche o dolore dopo i rapporti sessuali. Questo potrebbe essere il primo segno di un processo patologico in accelerazione.
Scottature solari nella displasia cervicale
L'abbronzatura e le malattie ginecologiche sono incompatibili. La displasia cervicale è considerata una malattia pre-oncologica. Tuttavia, non essendo una condanna a morte, tale diagnosi suggerisce misure preventive e protettive.
Uno dei fattori che provocano il cancro, incluso il cancro cervicale, può essere l'eccessiva esposizione al sole. La displasia nella fase iniziale può essere trattata con successo, ma il suo sviluppo può essere innescato dai raggi solari, come il solarium. Ciò è dovuto al fatto che virus, batteri e agenti infettivi, spesso causa di CIN, rispondono bene al calore, che rappresenta un ambiente pressoché ideale per loro. Inoltre, molte ore trascorse in spiaggia non solo doneranno alla pelle una bella tonalità, ma ridurranno anche le funzioni protettive dell'organismo, per non parlare dell'insolazione o del colpo di calore. L'indebolimento del sistema immunitario è un modo sicuro per avviare lo sviluppo di infezioni e patologie correlate. I raggi UV sono utili solo in un determinato momento, in dosi normali e solo per persone assolutamente sane. Il loro eccesso ha un effetto negativo sulla struttura cellulare e la displasia cervicale è semplicemente una divisione atipica delle cellule epiteliali. Inoltre, le radiazioni ultraviolette possono penetrare abbastanza in profondità negli strati della pelle e attivare processi oncologici "dormienti", causando un'insufficienza genetica.
L'esposizione al sole in caso di displasia cervicale è consentita solo se il medico curante ha dato il consenso e ha specificamente prescritto un regime di esposizione al sole. Questa regola si applica anche alle sedute di solarium. Anche in caso di CIN in fase iniziale lieve, è consigliabile non sperimentare e mettere a rischio la propria salute. Ricordate che, secondo le statistiche, il cancro cervicale è al terzo posto tra le oncopatologie più comuni nelle donne. Il sole aspetterà, potrete esporvi al sole quando la malattia sarà passata. Questo momento si verifica di solito 12-16 mesi dopo il successo del trattamento e i controlli medici periodici.
Maggiori informazioni sul trattamento
Prevenzione
La displasia cervicale è una diagnosi grave, le cui condizioni del tessuto epiteliale tendono minacciosamente all'oncopatologia. Pertanto, la prevenzione deve essere completa e regolare. Il cancro cervicale, come uno dei rischi di sviluppare la CIN, inizia con malattie ginecologiche precancerose. Uno dei metodi di prevenzione più efficaci in questo ambito è considerato lo screening sistematico. Nel 2004, la comunità internazionale dei ginecologi ha approvato una risoluzione sull'obbligo di screening completo per tutte le donne, a partire dall'età di 20-25 anni. Si raccomanda di eseguire gli esami almeno una volta ogni 2 anni fino al raggiungimento del climaterio (50-55 anni). Successivamente, lo screening preventivo viene prescritto ogni 3-5 anni, sebbene le pazienti possano sottoporsi a questo esame più spesso su loro richiesta.
Il programma di prevenzione della displasia cervicale consente di identificare precocemente le aree di epitelio patologicamente alterato e di adottare misure tempestive per prevenirle. È importante sottolineare che lo screening non è una soluzione al 100% per prevenire lo sviluppo dell'HPV (papillomavirus), che può essere bloccato solo con la vaccinazione.
I vaccini sono efficaci contro tutti gli agenti infettivi e virali oncogeni e sono raccomandati per le donne in età riproduttiva. Tali misure, insieme alla citologia regolare, riducono significativamente il numero di casi di cancro cervicale e salvano migliaia di vite in generale.
Pertanto, la prevenzione della displasia cervicale, o meglio, la sua trasformazione in stadio III, consiste nelle seguenti azioni:
- Visita tempestiva dal ginecologo, almeno una volta all'anno.
- Trattamento completo di qualsiasi agente patogeno infettivo o virale.
- Alimentazione sana e stile di vita sano in generale. Abbandonare abitudini dannose come fumo, abuso di alcol, rapporti sessuali promiscui.
- Rispetto delle regole basilari di igiene personale.
- Uso di biancheria intima di cotone, rifiuto di esperimenti alla moda con perizomi sintetici e altre “delizie” che spesso portano a processi infiammatori.
- La contraccezione come barriera contro le infezioni, in particolare le malattie sessualmente trasmissibili (MST).
- Vaccinazione contro il papillomavirus.
- Screening regolare dell'utero, della cervice e degli organi pelvici (PAP test, citologia, biopsia se indicata).
Raccomandazioni per la prevenzione dello sviluppo di patologie displastiche nelle donne di diverse fasce d'età:
- Il primo esame preventivo dovrebbe essere effettuato entro e non oltre i 20-21 anni (o entro il primo anno dall'inizio dei rapporti sessuali).
- Se il Pap test è negativo è opportuno effettuare una visita preventiva dal ginecologo almeno ogni 2 anni.
- Anche se una donna di età superiore ai 30 anni presenta Pap test normali, deve comunque sottoporsi a visita medica almeno una volta ogni 3 anni.
- Le donne di età superiore ai 65-70 anni possono interrompere le visite ginecologiche e gli esami diagnostici se la citologia è normale. Lo screening preventivo dovrebbe essere continuato in caso di Pap test positivi frequenti fino ai 50-55 anni.
In molti paesi sviluppati esistono programmi educativi per la popolazione, che svolgono un lavoro esplicativo sulla minaccia del cancro e sulla sua prevenzione. Tuttavia, né i programmi né le disposizioni governative possono sostituire il buon senso e il desiderio di preservare la propria salute. Pertanto, la prevenzione del cancro cervicale e delle alterazioni displastiche dovrebbe essere una questione consapevole e volontaria; ogni donna ragionevole dovrebbe comprendere l'importanza degli esami preventivi e sottoporsi a essi regolarmente per evitare gravi conseguenze.
Previsione
La displasia cervicale non è ancora un cancro, una diagnosi di questo tipo indica solo il rischio di malignità del processo patologico. Secondo le statistiche, circa il 25-30% delle pazienti che hanno rifiutato trattamenti complessi e visite di controllo regolari finisce in una clinica oncologica. Ci sono altre cifre, più ottimistiche. Il 70-75% (a volte di più) con l'aiuto della diagnostica e un percorso terapeutico accuratamente selezionato, inclusi metodi radicali, guarisce completamente e poi si sottopone solo a visite preventive. È ovvio che la stragrande maggioranza delle donne è ancora più attenta alla propria salute e supera con successo la malattia.
Per rendere le informazioni più convincenti, formuleremo la prognosi della displasia cervicale nel modo seguente:
- Un paziente su tre a cui è stata diagnosticata la CIN non ha manifestato sintomi della malattia. La displasia è stata rilevata casualmente durante una visita di routine da un medico.
- La medicina moderna è in grado di combattere con successo il cancro cervicale, a condizione che la patologia del rivestimento epiteliale della cervice venga individuata tempestivamente.
- Il trattamento chirurgico per la diagnosi di displasia cervicale è indicato nell'80-85% dei casi.
- Le recidive dei processi displastici sono possibili nel 10-15% dei casi anche dopo il successo del trattamento. Di solito vengono rilevate durante le visite preventive 1,5-2 anni dopo l'intervento chirurgico.
- La recidiva dello sviluppo della patologia può essere spiegata dall'escissione imprecisa della zona con cellule atipiche o in caso di persistenza del papillomavirus.
- Durante la gravidanza, la displasia allo stadio I può essere neutralizzata attraverso una potente ristrutturazione del sistema ormonale, immunitario e di altri sistemi della donna.
- La displasia cervicale non interferisce con il parto naturale e non è un'indicazione specifica al taglio cesareo.
- Con la CIN in stadio moderato, la prognosi è più che favorevole. Solo l'1% dei pazienti prosegue il trattamento a causa della trasformazione della patologia in stadio II e III.
- Il 10-15% delle donne con displasia cervicale allo stadio II prosegue la terapia complessa a causa dello sviluppo del processo allo stadio III (che si verifica entro 2-3 anni).
- La transizione della displasia allo stadio III e al cancro cervicale si osserva nel 25-30% delle donne che non hanno ricevuto trattamento e nel 10-12% delle pazienti che si sono sottoposte a un ciclo completo di misure terapeutiche.
- Oltre il 75-80% delle donne a cui viene diagnosticata precocemente la CIN guarisce completamente entro 3-5 anni.
La displasia cervicale, in quanto processo asintomatico e a sviluppo piuttosto lento, rimane un compito difficile ma superabile per i ginecologi. Questo problema viene risolto con particolare successo a condizione che la donna comprenda la gravità della patologia e si sottoponga consapevolmente a tempestivi esami preventivi, includendo l'intera serie di esami diagnostici necessari. La displasia cervicale non è un problema oncologico, ma rappresenta comunque il primo segnale d'allarme di una minaccia. Il rischio è più facile da prevenire e neutralizzare fin dalle prime fasi dello sviluppo.

