Esperto medico dell'articolo
Nuove pubblicazioni
Occhi secchi (sindrome dell'occhio secco)
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
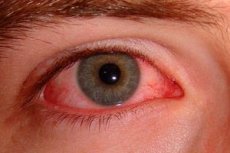
La sindrome dell'occhio secco (sindrome di Sjögren) è una malattia cronica con danno primario alle ghiandole lacrimali e salivari. La sindrome dell'occhio secco si sviluppa lentamente ed è cronica, con periodi di remissione e di esacerbazione dovuti alla mancanza di liquido lacrimale che entra nel sacco congiuntivale per idratare la parete anteriore del bulbo oculare. Di conseguenza, si verifica una periodica secchezza della congiuntiva e della cornea, che porta a una spiacevole sensazione di secchezza, bruciore, prurito e sensazione di corpo estraneo sotto le palpebre, fotofobia, scarsa tolleranza a vento e fumo. Tutti questi sintomi dell'occhio secco peggiorano la sera.
Le cause occhi secchi
Le cause della secchezza oculare sono sconosciute. Alcuni pazienti mostrano segni di artrite reumatoide o altri sintomi di danno al tessuto connettivo. Le donne di età superiore ai 40 anni hanno una maggiore probabilità di ammalarsi (90%), solitamente con l'inizio della menopausa.
Sintomi occhi secchi
L'occhio secco presenta i seguenti sintomi: irritazione, sensazione di corpo estraneo, bruciore, secrezione mucosa filiforme e "appannamento" periodico. Sintomi meno comuni dell'occhio secco sono prurito, fotofobia e stanchezza o sensazione di pesantezza agli occhi. I pazienti con cheratina filamentosa possono lamentare un forte dolore quando ammiccano. I pazienti raramente lamentano secchezza oculare, sebbene alcuni possano notare una mancanza di lacrime emotive o una reazione inadeguata della secrezione lacrimale a un irritante (ad esempio, le cipolle). I sintomi dell'occhio secco sono spesso aggravati da fattori esterni associati a una maggiore evaporazione lacrimale (ad esempio, vento, aria condizionata, riscaldamento centralizzato) o da una lettura molto prolungata, quando la frequenza dei movimenti di ammiccamento si riduce significativamente. I sintomi dell'occhio secco si alleviano anche chiudendo gli occhi.
Disturbi del film lacrimale
Un segno precoce di secchezza oculare è la presenza di filamenti di mucina. Normalmente, quando il film lacrimale si rompe, lo strato di mucina si mescola con lo strato lipidico, ma viene rapidamente rimosso. In un occhio "secco", la mucina mescolata con lo strato lipidico inizia ad accumularsi nel film lacrimale e si sposta durante l'ammiccamento. Una caratteristica interessante della mucina è che si secca molto rapidamente e si reidrata molto lentamente.
Il menisco lacrimale marginale è un'unità di misura del volume dello strato acquoso nel film lacrimale. Normalmente, il volume del menisco varia in altezza da 0,1 a 0,5 mm e forma una striscia convessa con un bordo superiore regolare. Nell'occhio secco, il menisco può assumere una forma concava, diventare irregolare, sottile o addirittura assente.
Quando la funzionalità delle ghiandole di Meibomio è compromessa, si osserva una secrezione schiumosa nel film lacrimale o lungo il bordo della palpebra.
Cheratopatia
L'epiteliopatia puntata colpisce la metà inferiore della cornea.
I filamenti corneali sono costituiti da piccole masse di muco a forma di virgola, a livello dell'epitelio, attaccate con un'estremità alla superficie della cornea; l'estremità libera si muove con il battito delle palpebre.
Gli infiltrati filamentosi sono formazioni traslucide, bianco-grigie, leggermente sporgenti, di varie dimensioni e forme. Sono costituiti da muco, cellule epitelioidi e componenti proteico-lipidiche. Di solito vengono rilevati insieme ai filamenti mucosi quando colorati con rosa bengala.
È importante ricordare che l'occhio secco contribuisce allo sviluppo di cheratite batterica e di ulcerazioni frequenti, che possono portare alla perforazione.
Fasi
Esistono 3 stadi di danno oculare: iposecrezione del liquido lacrimale, congiuntivite secca, cheratocongiuntivite secca. A causa dell'irritazione oculare nelle prime fasi della malattia, la lacrimazione aumenta in modo riflesso, il che può essere accompagnato da un quadro clinico di ipersecrezione lacrimale: ristagno di lacrime e persino lacrimazione. Successivamente, la secrezione lacrimale con irritazione oculare diminuisce drasticamente e non si verificano lacrime durante il pianto. Nel sacco congiuntivale si riscontra una secrezione viscosa filiforme composta da lacrime e cellule epiteliali esfolianti. La congiuntiva è moderatamente iperemica, si osserva spesso ipertrofia papillare lungo il bordo superiore della cartilagine. Piccole opacità superficiali di varie dimensioni e forme, colorate con fluoresceina, compaiono inizialmente nella metà inferiore della cornea e successivamente in tutta la cornea. La secchezza degli occhi tende a peggiorare e possono essere colpiti anche altri organi e sistemi del corpo: secchezza della mucosa orale, del rinofaringe, dei genitali, poliartrite cronica e, più tardi, disturbi del fegato, dell'intestino, del sistema cardiovascolare e degli organi genitourinari.
 [ 7 ]
[ 7 ]
Diagnostica occhi secchi
Nella diagnosi di secchezza oculare è necessario tenere conto dei disturbi caratteristici del paziente, dei risultati dell'esame biomicroscopico dei bordi delle palpebre, della congiuntiva e della cornea, nonché di test specifici.
Test speciali per gli occhi secchi
- Test di Norm: un test che valuta la stabilità del film lacrimale. Guardando verso il basso con la palpebra sollevata, viene instillata una soluzione di fluoresceina allo 0,1-0,2% nell'area del limbus per 12 ore. Dopo aver acceso la lampada a fessura, il paziente non deve sbattere le palpebre. Un tempo di rottura del film lacrimale inferiore a 10 secondi è di valore diagnostico.
- Test di Schirmer con una striscia standard di carta da filtro, un'estremità della quale viene inserita dietro la palpebra inferiore. Dopo 5 minuti, la striscia viene rimossa e si misura la lunghezza della parte inumidita: un valore inferiore a 10 mm può indicare una leggera diminuzione della secrezione lacrimale, mentre un valore inferiore a 5 mm indica una diminuzione significativa.
- Un test con una soluzione all'1% di Rosa Bengala è particolarmente informativo, poiché consente di identificare le cellule epiteliali morte (macchiate) che ricoprono la cornea e la congiuntiva.
La diagnosi di secchezza oculare è associata ad alcune difficoltà e si basa esclusivamente sui risultati di una valutazione completa dei disturbi e dei sintomi del paziente, nonché sui risultati dei test funzionali.
Tempo di rottura del film lacrimale
Il tempo di rottura del film lacrimale è un indicatore della sua stabilità. Si misura come segue:
- la fluoresceina viene instillata nel fornice congiuntivale inferiore;
- al paziente viene chiesto di sbattere le palpebre più volte e poi di non farlo più;
- Il film lacrimale viene esaminato in un'ampia sezione di una lampada a fessura con un filtro blu cobalto. Dopo un po' di tempo, si possono osservare delle lacerazioni nel film lacrimale, a indicare la formazione di aree secche.
Viene preso in considerazione il tempo tra l'ultimo ammiccamento e la comparsa delle prime aree secche disposte casualmente. La loro comparsa sempre in un unico punto non deve essere presa in considerazione, poiché non è causata da instabilità del film lacrimale, ma è una caratteristica locale del rilievo corneale. Un tempo di comparsa delle aree secche inferiore a 10 secondi rappresenta una deviazione dalla norma.
Rosa del Bengala
Viene utilizzato per colorare cellule epiteliali non vitali e mucina. La rosa del Bengala colora la congiuntiva bulbare alterata formando due triangoli con le basi rivolte verso il limbus. Anche i filamenti e gli infiltrati corneali vengono colorati, ma in modo più intenso. Lo svantaggio della rosa del Bengala è che può causare irritazione oculare prolungata, soprattutto in caso di occhio "secco" pronunciato. Per ridurre l'irritazione, è possibile utilizzare una piccola quantità di gocce, tuttavia è preferibile non utilizzare anestetici locali prima dell'instillazione, poiché potrebbero causare un risultato falso positivo.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ]
Test di Schirmer
Viene utilizzato quando si sospetta una carenza di liquido lacrimale in assenza di segni biomicroscopici di occhio secco. Il test prevede la misurazione della porzione inumidita di speciali filtri di carta larghi 5 mm e lunghi 35 mm (Whatman n. 41). Il test può essere eseguito con o senza anestesia locale. Quando si esegue il test senza anestesia (Schirmer 1), vengono misurate la produzione lacrimale totale, primaria e riflessa, mentre con l'uso di un anestetico (Schirmer 2), viene misurata solo la secrezione primaria. In pratica, l'anestesia locale riduce la secrezione riflessa, ma non la elimina completamente. Il test viene eseguito come segue:
- rimuovere con attenzione eventuali strappi esistenti;
- un filtro di carta, piegato a 5 mm da un'estremità, viene posizionato nella cavità congiuntivale tra il terzo medio e il terzo esterno della palpebra inferiore, senza toccare la cornea;
- al paziente viene chiesto di tenere gli occhi aperti e di sbattere le palpebre come al solito;
- Dopo 5 minuti si rimuovono i filtri e si valuta il livello di umidità.
Il risultato normale è superiore a 15 mm senza anestesia e leggermente inferiore con anestesia. L'intervallo normale è compreso tra 6 e 10 mm, mentre un risultato inferiore a 6 mm indica una riduzione della secrezione.
Cosa c'è da esaminare?
Come esaminare?
Chi contattare?
Trattamento occhi secchi
Il trattamento dell'occhio secco è molto difficile. È necessaria una selezione personalizzata dei farmaci.
Consigliato da:
- instillazione costante di lacrime artificiali;
- di notte, prescrivere un unguento disinfettante o un gel oftalmico Solcoseryl o Actovegin;
- eliminare la causa che ha provocato la "secchezza degli occhi" (trattamento della patologia di base);
- evitare di soggiornare a lungo in ambienti secchi e caldi;
Se necessario, vengono introdotti appositi otturatori nei canali lacrimali oppure i punti lacrimali vengono occlusi chirurgicamente.

