Esperto medico dell'articolo
Nuove pubblicazioni
Sindrome dell'occhio rosso
Ultima recensione: 12.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
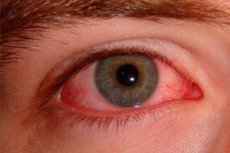
La sindrome dell'occhio rosso è un disturbo microcircolatorio causato dalla dilatazione superficiale della rete vascolare sclerale ed è il sintomo più comune in oftalmologia.
Le cause della comparsa di occhi rossi sono molteplici. Questo sintomo accompagna diverse condizioni fisiologiche o è segno di patologie generali e oftalmologiche. Gli occhi rossi causati da cause fisiologiche non richiedono il consulto di uno specialista. Il rossore causato da un processo patologico richiede cure mediche immediate.
Normalmente, la sclera bianca è visibile attraverso la congiuntiva trasparente dell'organo visivo. Il rossore compare a causa della dilatazione e dell'aumento del riempimento sanguigno dei vasi che irrorano l'occhio, a causa di irritazione o varie patologie. L'intensità del quadro vascolare non è correlata alla gravità della patologia. Se compare rossore oculare, i seguenti fattori dovrebbero allertarvi: dolore nella zona oculare, compromissione dell'acuità visiva.
Le cause sindrome degli occhi rossi
La comparsa della sindrome dell'occhio rosso può essere provocata dai seguenti fattori:
- natura fisiologica;
- ambiente;
- processi patologici che si verificano nell'organo visivo;
- malattie non correlate alla patologia oftalmologica.
Cause fisiologiche. La principale caratteristica distintiva è l'assenza di un processo infiammatorio. Il rossore scompare senza complicazioni e conseguenze negative una volta eliminati gli effetti fisiologici. Il rossore può comparire in caso di eccessivo sforzo fisico, starnuti, tosse prolungata, pianto prolungato, mancanza di sonno, lavoro stressante di routine, consumo di alcol, irritazione oculare dovuta a lenti non regolate correttamente o occhiali non adatti.
Fattori ambientali. Hanno natura fisica o chimica. Irritazione dovuta all'esposizione alla luce solare intensa, al vento forte che trasporta particelle di polvere o sabbia, all'esposizione prolungata a freddo estremo, alla scarsa illuminazione, ai cambiamenti delle condizioni meteorologiche, alla penetrazione di corpi estranei (sabbia, lana, polvere) negli occhi.
La sindrome dell'occhio rosso è causata da un trauma all'organo visivo causato da un oggetto contundente o da una sostanza chimica irritante. Tra i fattori chimici rientrano l'irritazione oculare causata da fumo di sigaretta o smog, acqua, varie sostanze in aerosol, detergenti e detergenti.
Patologie oculari. I processi patologici che interessano l'organo visivo si dividono in infettivi e asettici.
Le malattie infettive includono:
- congiuntivite (batterica, virale, micotica, da clamidia, da ipersensibilità),
- dacrioadenite,
- dacriocistite,
- blefarocongiuntivite,
- cheratite,
- uveite,
- panoftalmite,
- episclerite,
- iridociclite, ecc.
Processi asettici che accompagnano la sindrome dell'occhio rosso:
- cheratopatia,
- cheratotono,
- assottigliamento e ulcerazione dello strato corneale,
- lesioni emorragiche del tessuto oculare,
- tumori della ghiandola lacrimale,
- sindrome della palpebra flaccida,
- trichiasi,
- distacco delle mucose degli occhi, glaucoma, ecc.
In presenza di processi patologici oculari di origine infettiva o non infettiva, si osserva arrossamento di intensità e localizzazione variabili, a seconda delle cause che lo hanno causato. Qualsiasi patologia oftalmologica, oltre all'arrossamento oculare, è accompagnata da sintomi specifici. La sindrome dell'occhio rosso segnala sia patologie innocue che patologie che portano alla completa perdita della vista.
Patologie non correlate a patologie oftalmologiche. Poiché gli organi visivi sono strettamente collegati a tutti gli apparati, alcuni processi patologici provocano la sindrome dell'occhio rosso. La sindrome dell'occhio rosso associata a malattie acute o croniche di altri organi e apparati è presente per un tempo molto lungo e non è conseguenza di processi infiammatori nelle strutture oculari. Il più delle volte, la sindrome dell'occhio rosso è causata da patologie che colpiscono il tono vascolare, dall'uso di anticoagulanti diretti e indiretti e da disturbi del sistema di coagulazione del sangue.
Malattie che spesso causano gli occhi rossi:
- Ipertensione.
- Condizioni allergiche (rinite allergica, raffreddore da fieno, asma bronchiale), malattie croniche che si manifestano con un deflusso sanguigno alterato dall'orbita oculare, diabete mellito, artrite, vasculite sistemica, secchezza delle mucose, malattia di Besnier-Beck-Schaumann, granulomatosi di Wegener, avvelenamenti prolungati dell'organismo (fumo, alcolismo, intossicazione durante la gravidanza).
- Il sovradosaggio di anticoagulanti (emofilia, porpora trombocitopenica), insieme al rossore, causa iniezioni sclerali (piccole o puntiformi emorragie sulla sclera).
Fattori di rischio
I fattori di rischio che provocano la comparsa della sindrome dell'occhio rosso includono:
- condizioni climatiche sfavorevoli (sole splendente, vento forte, forti gelate);
- presenza di malattie autoimmuni;
- irritazione chimica (acqua della piscina, spray aerosol);
- condizioni allergiche;
- affaticamento visivo prolungato e continuo (lavorare al computer, guardare la TV, lavorare in condizioni di scarsa illuminazione);
- lesioni meccaniche (graffi, corpi estranei, colpi da oggetti contundenti);
- presenza di disturbi del sistema endocrino (diabete mellito, tireotossicosi);
- violazione delle norme relative all'uso degli occhiali e delle lenti a contatto;
- ipertensione;
- xeroftalmia legata all'età (membrana dell'occhio secco);
- stanchezza cronica;
- sforzo fisico eccessivo;
- utilizzo di cosmetici di bassa qualità (mascara, ombretti, matite per occhi);
- infezione da contatto tramite mani sporche;
- presenza di malattie infettive.
Patogenesi
La sclera, la mucosa dell'occhio e l'apparato periorbitario sono abbondantemente irrorati di sangue tramite una fitta rete di vasi sanguigni. L'arrossamento dell'occhio è conseguenza dello stiramento della parete vascolare, del suo assottigliamento e del suo riempimento con un volume di sangue maggiore del normale. Il disegno vascolare appare sulla superficie bianca della sclera e diventa chiaramente visibile.
Quando l'integrità della parete vascolare è compromessa, si verifica una piccola emorragia. L'alterazione dell'equilibrio del flusso sanguigno e della tensione della parete vascolare è provocata da una compromissione del deflusso di sangue dall'organo visivo. Le cause che hanno causato la discircolazione possono essere processi stagnanti, infiammatori o allergici. Il rossore può interessare l'intera superficie della sclera o essere localizzato in aree specifiche.
L'arrossamento oculare può scomparire senza alcun intervento esterno o richiedere l'intervento urgente di uno specialista. È necessario consultare un oculista se il processo è lungo, doloroso e accompagnato da secrezione purulenta o sierosa.
Sintomi sindrome degli occhi rossi
La sindrome dell'occhio rosso non si manifesta come una manifestazione indipendente della malattia. Di solito, l'arrossamento oculare è associato a una combinazione di diversi sintomi. I sintomi lamentati dai pazienti dipendono dalla causa sottostante che ha causato la malattia. Di seguito sono riportati i complessi sintomatici di alcune patologie che si manifestano con l'arrossamento oculare.
Occhi rossi e infiammati - malattie congiuntivali
Congiuntivite allergica: forte prurito agli occhi, arrossamento e gonfiore della congiuntiva, nonché lacrimazione, accompagnati da rinite, starnuti o irritazione al naso.
Congiuntivite infettiva (batterica): secrezione purulenta, gonfiore della congiuntiva e talvolta dell'intera palpebra, macchie giallo-grigie sulla congiuntiva.
Virale: gonfiore della congiuntiva, prurito e sensazione di corpo estraneo, evidente quadro vascolare nell'occhio.
Congiuntivite chimica: si verifica quando si espone a potenziali irritanti chimici (polvere, fumo, aerosol, cloro, fosgene).
L'iposfagma (sanguinamento dai capillari congiuntivali) è asintomatico, con piccole emorragie localizzate sottocongiuntivalmente.
Sindrome dell'occhio secco: sensazione di "sabbia negli occhi", immagini sfocate e appannate, pesantezza delle palpebre. La malattia colpisce le persone che trascorrono molto tempo davanti al monitor del computer, alla TV, in stanze con aria condizionata e con una produzione insufficiente di liquido lacrimale.
Tumori congiuntivali: si manifestano con prurito leggermente in rilievo rispetto alla superficie della formazione, arrossamento degli occhi, visione offuscata e sensazione di bruciore.
Occhi rossi e infiammati - malattia della cornea
Cheratite virale: cornea con superficie irregolare, occhi rossi, forte dolore agli occhi accompagnato da bruciore e formicolio, forte gonfiore della congiuntiva, lacrimazione, fotofobia, sensazione di corpo estraneo nell'occhio.
Epidemia (cheratocongiuntivite adenovirale) – arrossamento degli occhi, lacrimazione, fotofobia, gonfiore dei linfonodi davanti alle orecchie ed edema anulare della congiuntiva.
Cheratite. A causa dell'uso prolungato di lenti a contatto, si manifestano dacriorrea, arrossamento degli occhi e gonfiore della cornea. Porta all'assottigliamento e all'ulcerazione della cornea.
Ulcera corneale. Un difetto ulcerativo a forma di cratere si manifesta con opacizzazione della cornea. Questo può verificarsi nelle persone che non tolgono le lenti a contatto durante la notte, quando la cornea è infettata da vari agenti patogeni.
Lichen oftalmico (zoster oculare): eruzione cutanea nella direzione del primo ramo del nervo trigemino, gonfiore delle palpebre, arrossamento degli occhi, dolore intenso, raramente bilaterale.
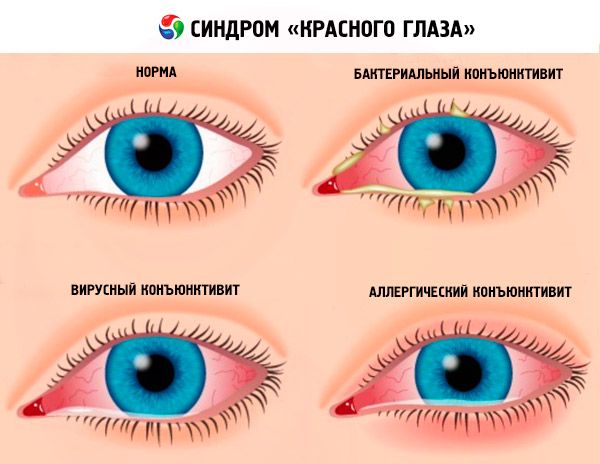
Occhi rossi e infiammati - malattie della sclera
L'episclerite è solitamente monolaterale, con arrossamento localizzato, leggera irritazione e lacrimazione.
La sclerite è una malattia dell'organo visivo, accompagnata da forte dolore, fotofobia e lacrimazione. Può manifestarsi con macchie rossastre o bluastre sotto la congiuntiva bulbare. La sclera è gonfia e la compressione del bulbo oculare è dolorosa. È più spesso di origine autoimmune.
Un attacco acuto di glaucoma: forte dolore agli occhi, mal di testa, nausea, "aloni" colorati attorno alle fonti luminose (alone), opacizzazione della cornea (con edema), riduzione dell'acuità visiva.
L'uveite anteriore è caratterizzata da dolore oculare, fotofobia, lampi intermittenti e un quadro vascolare pronunciato (arrossamento della congiuntiva, principalmente a livello della cornea). Spesso associata a malattie autoimmuni e traumi contusivi all'occhio. Possibile deterioramento dell'acuità visiva e della chiarezza visiva o presenza di essudato nella camera anteriore dell'occhio (suppurazione).
Fasi
La sindrome dell'occhio rosso si manifesta in tre fasi:
Superficiale: il rossore più intenso si nota nella zona periferica del sacco congiuntivale. Questo tipo di iperemia si manifesta con la dilatazione dei vasi sanguigni nella congiuntiva, che indica un processo infiammatorio in via di sviluppo sulla superficie del bulbo oculare. In questo caso, è necessaria una visita specialistica, ma non urgente (è possibile consultare un oculista entro 1-2 giorni).
Profonda (ciliare): un bordo rosso vivo si staglia attorno al limbus. Questo indica un'infiammazione all'interno dell'occhio. Questa condizione si verifica in caso di patologie della cornea, dell'iride e del corpo ciliare. Questa condizione richiede un consulto urgente.
Mista: iperemia sia dei vasi congiuntivali che dei vasi sclerali attorno al limbus. Questa condizione richiede un consulto medico urgente.
Vale la pena considerare quale sintomo sia dominante.
Forme
A seconda della causa della sindrome degli "occhi rossi" e della localizzazione del processo, si distinguono i seguenti tipi:
- Infettive (causate da agenti patogeni virali, batterici, fungini o da clamidia).
Se la sindrome dell'"occhio rosso" è accompagnata da bruciore agli occhi, sensazione di sabbia sotto le palpebre e fotofobia, è molto probabile che la causa del problema sia una congiuntivite causata da vari agenti patogeni. È necessario adottare ulteriori misure igieniche e l'infiammazione cesserà. Quando inizia a comparire una placca purulenta sulle palpebre, significa che è presente un'infezione batterica ed è necessario un consulto medico.
- Allergico.
I sintomi sono molto simili a quelli della congiuntivite sopra menzionata, ma con una predominanza di bruciore e prurito, gonfiore delle palpebre, lacrimazione e sintomi allergici concomitanti. La principale differenza con la congiuntivite (indipendentemente dall'eziologia) è che l'acutezza e la chiarezza della vista rimangono invariate e non si avverte dolore acuto.
- Causate da patologie oftalmologiche.
Attacco acuto di glaucoma ad angolo chiuso. Se la sindrome dell'occhio rosso si manifesta improvvisamente, accompagnata da dolore acuto, visione offuscata, nausea e vomito, la diagnosi è molto probabilmente un attacco di glaucoma ad angolo chiuso. Questa condizione comporta un brusco aumento della pressione oculare, che può causare la completa perdita della vista. Pertanto, questa condizione richiede un consulto immediato con un oculista.
Anche la presenza di patologie autoimmuni, malattie croniche o acute, disturbi della coagulazione del sangue, ecc., può causare la sindrome dell'occhio rosso. Ma in questo caso, i sintomi della malattia di base prevarranno.
Complicazioni e conseguenze
Le conseguenze e le complicazioni dipendono dalla patologia di base che ha causato la sindrome dell'occhio rosso. In diversi casi, la prognosi dipenderà dalla tempestività e dall'efficacia del trattamento iniziato. Non bisogna ignorare un arrossamento oculare che persiste per più di due giorni. È consigliabile consultare un oculista. Se alla sindrome dell'occhio rosso si aggiungono altri sintomi (dolore nella zona oculare, secrezione patologica, peggioramento della vista, sensazione di bruciore e presenza di corpo estraneo nell'occhio), non è necessario l'intervento medico solo in caso di manifestazione fisiologica della sindrome dell'occhio rosso. È sufficiente eliminare la causa e i vasi torneranno gradualmente alla normalità, senza causare complicazioni.
In caso di danni oculari causati da sostanze chimiche, la prognosi dipende dal tipo di agente lesivo e dalla durata del contatto con le strutture oculari.
In caso di congiuntivite, la prognosi è favorevole. Il trattamento tempestivo dura da 5-7 giorni (congiuntivite virale) a 1-2 settimane (congiuntivite batterica). La congiuntivite di origine allergica scompare con l'eliminazione dell'allergene. Tuttavia, sono possibili conseguenze più gravi (cheratite, rischio di perdita della vista), quindi non bisogna trascurare il trattamento della congiuntivite.
Iposfagma. La prognosi è favorevole. A parte i difetti estetici, il paziente non avverte altri fastidi. Le emorragie scompaiono spontaneamente entro la fine della seconda settimana.
Sindrome dell'occhio secco. Se si adattano per tempo i propri orari di lavoro e di riposo al computer o si inizia a utilizzare colliri specifici, non si verificheranno complicazioni. Un processo trascurato è pericoloso a causa di cicatrici, ambliopia e sviluppo di congiuntivite.
Cheratite: la prognosi è sfavorevole. Senza un trattamento adeguato, porta a un significativo deterioramento o alla completa perdita della vista.
Episclerite. La prognosi è favorevole. Nel 60% dei casi si verifica una guarigione spontanea, ma una visita oculistica non guasta.
Sclerite. La prognosi dipende dalle cause e dalla strategia terapeutica. Complicanze: cheratite, iridociclite, deformazione cicatriziale del bulbo oculare, glaucoma secondario, endo- e panoftalmite, opacizzazione del corpo vitreo, distacco di retina.
Diagnostica sindrome degli occhi rossi
Un'anamnesi dettagliata e un esame oculistico approfondito consentono di formulare una diagnosi accurata.
Dopo aver raccolto l'anamnesi, il medico esamina l'occhio. L'esame include:
- valutazione dell'acuità visiva separatamente dell'occhio sinistro e destro,
- studio dei movimenti oculari in diverse direzioni,
- esame dell'occhio con lampada a fessura, con particolare attenzione alle palpebre, alla congiuntiva, alle alterazioni della cornea (levigatura della superficie, trasparenza, presenza di secrezione patologica), alla forma delle pupille e alla loro reazione alla luce,
- test della pressione intraoculare,
- esame del fondo dell'occhio.
Per identificare l'agente eziologico della patologia dell'organo visivo (congiuntivite, ulcerazione corneale, cheratite), si utilizza un'analisi batteriologica, che include la semina di colture e il relativo studio. In caso di glaucoma combinato, sono indicate la tonometria e la gonioscopia. La sclerite viene diagnosticata utilizzando apparecchiature oftalmologiche specializzate.
Diagnostica strumentale
Il più delle volte, gli oculisti utilizzano una lampada a fessura, con il cui aiuto il medico sarà in grado di valutare la struttura dell'occhio, la congiuntiva e le condizioni della cornea. Per diagnosticare la sindrome dell'occhio secco, è necessario eseguire test specifici.
Test di Schirmer. Si basa sul controllo della quantità di lacrime mediante strisce di carta speciale, posizionate nella parte inferiore della congiuntiva. Dura cinque minuti. Si valuta il grado di umidificazione delle strisce. Si misura la lunghezza della striscia inumidita con le lacrime. Prima della procedura, viene utilizzato un anestetico per prevenire la lacrimazione dovuta all'irritazione della congiuntiva causata dalla carta.
Biomicroscopia dell'occhio. Studio delle strutture dell'organo visivo con metodi di esame senza contatto e con ingrandimento. La diagnostica viene eseguita utilizzando uno strumento speciale (microscopio oftalmologico) e una lampada a fessura.
Gonioscopia. Metodo visivo che consente di esaminare la struttura della camera anteriore dell'occhio, nascosta dietro il limbus. La procedura richiede una speciale lente oftalmologica (gonioscopio) e una lampada a fessura. Grazie a questo esame, è possibile valutare il grado di apertura dell'angolo della camera anteriore, individuare neoplasie, aderenze patologiche di strati e strutture dell'organo della vista.
Cosa c'è da esaminare?
Diagnosi differenziale
Le malattie oculari più comuni che causano arrossamento sono:
- Congiuntivite. È la malattia oculare più comune. Può essere causata da batteri, virus, ma può anche verificarsi a causa di allergie.
- Cheratite. In molti casi, è causata da fattori esterni (nuotare sott'acqua a occhi aperti senza protezione per gli occhi, esposizione prolungata al sole intenso senza occhiali da sole).
- Infiammazione della cornea. Si verifica a seguito di un'infezione, il più delle volte l'herpes.
- Sindrome dell'occhio secco. Si verifica a causa della mancanza di liquido lacrimale, che compromette il corretto funzionamento dell'occhio. Il liquido lacrimale nutre la cornea e la congiuntiva. Le lacrime lavano la superficie dell'occhio, rimuovendo polvere e piccole particelle di corpi estranei. Grazie alle loro proprietà antisettiche, le lacrime proteggono l'occhio dalle infiammazioni.
- Le cause della sindrome dell'occhio secco includono: inquinamento ambientale, ozono, fumo di sigaretta.
- Attacco acuto di glaucoma. Il glaucoma è una malattia che si sviluppa in modo insidioso nel corso di molti anni. La maggior parte dei pazienti non si accorge di questa malattia nelle fasi iniziali. Non causa dolore o altri sintomi.
 [ 25 ]
[ 25 ]
Chi contattare?
Trattamento sindrome degli occhi rossi
Nel caso del trattamento della sindrome dell'occhio rosso, non esiste un metodo o un farmaco universale per tutte le manifestazioni associate a questa condizione. È importante ricordare che può essere correlata a qualsiasi patologia oftalmologica e, pertanto, saranno raccomandate diverse strategie terapeutiche.
In caso di congiuntivite, il trattamento si basa principalmente sulla rimozione dell'irritazione. Vengono utilizzati colliri diversi a seconda della causa dell'infiammazione congiuntivale.
Per eliminare i sintomi della congiuntivite virale, si utilizza una combinazione di impacchi caldi e lacrime artificiali (le lacrime artificiali sono colliri idratanti, come "Systane", "Oxial" e altri farmaci di questo gruppo farmacologico). Una soluzione medicinale specifica per il trattamento della congiuntivite virale è il collirio "Ophthalmoferon", il cui principio attivo è l'interferone sintetizzato. In caso di comparsa di segni di infezione batterica, si utilizzano colliri contenenti sostanze antibatteriche. Nella congiuntivite batterica acuta, la terapia viene effettuata con frequenti instillazioni di colliri (più di 3 volte al giorno) con soluzioni oftalmiche (albucid 30%, cloramfenicolo 0,25%) e l'applicazione di unguenti contenenti antibiotici (unguento a base di tetraciclina 1%). Prima dell'instillazione, sciacquare gli occhi con un decotto disinfettante (decotto di camomilla, tè nero).
Se si sospetta una congiuntivite causata dal virus dell'herpes (zoster oftalmico), vengono prescritti farmaci contenenti aciclovir.
Per eliminare i sintomi della congiuntivite, si utilizzano con successo colliri contenenti corticosteroidi. Nel trattamento della congiuntivite di origine allergica, si esclude il contatto con l'agente scatenante, si prescrivono impacchi freddi sulla zona oculare e si applicano gocce di "lacrime artificiali" 2-4 volte al giorno. Si utilizzano farmaci antiallergici: azelastina, allergodil, levocabastina e optanolo, che può essere utilizzato nei bambini di età superiore ai 3 anni. Questi farmaci aiutano a ridurre l'infiammazione oculare e, a causa dell'effetto a breve termine, devono essere utilizzati fino a 4 volte al giorno. I pazienti con pollinosi durante il periodo di fioritura delle piante dovrebbero evitare di indossare lenti a contatto.
Nel glaucoma, la terapia farmacologica si riduce all'assunzione di inibitori dell'anidrasi carbonica, betabloccanti e pilocarpina. Se la terapia non ha successo, si ricorre al trattamento laser chirurgico.
Vitamine
In caso di sindrome dell'occhio rosso è necessario assumere complessi vitaminici e minerali e antiossidanti.
Retinolo o vitamina A. Prescritto in un dosaggio di 100.000 UI al giorno per 1 mese. Aiuta a rafforzare il sistema immunitario.
Acido ascorbico o vitamina C. Prescritto in un dosaggio di 2000-6000 mg al giorno. La vitamina C ha un effetto cicatrizzante.
Zinco. Dose giornaliera: 50 mg. Favorisce l'attivazione del sistema immunitario.
L'OPC è una proantocianidina oligomerica, un potente antiossidante ottenuto dalla corteccia di pino e dai semi d'uva. Viene utilizzato per la terapia antinfiammatoria e antiallergica. L'assunzione concomitante con l'acido ascorbico ne aumenta l'efficacia. Si consiglia l'assunzione di 100 mg di OPC 2 volte al giorno.
Trattamento fisioterapico
Lo scopo principale della fisioterapia è quello di fornire effetti antiflogistici, batteriostatici e anestetici. Nel complesso trattamento eziopatogenetico delle patologie comuni che hanno provocato la sindrome dell'occhio rosso, si utilizzano la terapia ad alta frequenza (campi UHF o microonde), la terapia diodinamica e gli ultrasuoni, eliminando l'iperemia congiuntivale.
Al termine del ciclo di terapia antiflogistica, a seconda della sensibilità della flora batterica agli stessi, potrà essere prescritta un'elettroforesi con antibiotici.
In presenza di un processo infiammatorio di lunga durata, dopo l'elettroforesi, 1-1,5 mesi dopo, è indicata l'elettroforesi con vitamine C e B per stimolare il metabolismo dei tessuti, ispessire le pareti dei capillari, migliorare la reattività dei tessuti e alleviare il dolore.
Per potenziare l'effetto terapeutico, si consiglia di utilizzare l'elettroforesi in associazione a farmaci e terapia UHF.
Rimedi popolari
È possibile alleviare in modo rapido e semplice l'affaticamento degli occhi, normalizzare la circolazione sanguigna nei capillari oculari ed eliminare gonfiore e rossore delle palpebre utilizzando rimedi popolari:
- impacchi freddi con acqua pulita o infusi di erbe di camomilla o corteccia di quercia;
- cubetti di ghiaccio;
- fette di patate crude;
- impacchi di tè nero.
È importante ricordare che l'uso di rimedi popolari è consigliato in assenza di sintomi di gravi patologie oftalmologiche.
In caso di sindrome dell'occhio rosso, sono consentiti gli esercizi oculari. Ecco un elenco approssimativo di esercizi:
- Esercizio n. 1
Se guardi il monitor a lungo e intensamente, allora ogni ora dopo un lavoro intenso devi fare quanto segue: "delineare" con gli occhi le forme dei vari oggetti che si trovano sul tavolo e sulla parete.
- Esercizio 2
Quando il muscolo oculare è sotto sforzo, deve essere rilassato: per farlo, bisogna andare alla finestra e guardare lontano e, dopo qualche secondo, spostare lo sguardo su un punto qualsiasi nelle vicinanze. Questo esercizio stimolerà i nostri occhi a produrre liquido lacrimale, che idrata gli occhi in modo che non siano secchi e arrossati.
Trattamento a base di erbe
Per la sindrome dell'occhio rosso, gli erboristi consigliano le seguenti ricette.
Gli impacchi con ciliegia selvatica (ciliegia degli uccelli) sono un rimedio popolare contro le malattie oftalmologiche purulente.
L'infuso di fiori di ciliegio selvatico si prepara nel seguente modo: versare 60 g di prodotto in 2 tazze di acqua bollente, lasciare in infusione in un luogo caldo per 8 ore, quindi filtrare e applicare sugli occhi come impacco più volte al giorno.
Infuso di erbe e semi di finocchio per il trattamento della sindrome dell'occhio rosso: versare 1 cucchiaio di materia prima tritata in 200 ml di acqua bollente e lasciare in infusione per 1 ora, filtrare. Applicare impacchi di notte.
Collirio con semi di cumino. Versare un cucchiaino di semi di cumino in 1 tazza di acqua bollente. Lasciare in infusione, raffreddare, quindi filtrare e utilizzare come impacco.
Omeopatia
Gli omeopati raccomandano l'uso dei seguenti farmaci per la sindrome dell'occhio rosso:
Arnica (Arnica). Usata per la congiuntivite causata da traumi.
Aconitum (Aconitum) - per le malattie dell'organo visivo che si verificano a seguito di danni meccanici, con infiammazione catarrale degli occhi, dovuta a infezioni virali respiratorie acute.
Hepar sulfur (Gepar sulfur) è utile in caso di occhi arrossati e infiammati, palpebre e secrezioni purulente abbondanti.
Trattamento chirurgico
Per alcune patologie accompagnate dalla sindrome dell'occhio rosso, viene prescritto un trattamento chirurgico.
Nella cheratite, nei casi gravi e in caso di trattamento inadeguato, possono formarsi cicatrici che portano a un deterioramento della vista. In questo caso, potrebbe essere necessario un trapianto di cornea.
Nel glaucoma è indicata l'iridotomia, un trattamento che mira a creare una connessione tra la camera anteriore e quella posteriore dell'occhio, determinando una diminuzione della pressione intraoculare.
Prevenzione
Gli occhi hanno bisogno di essere curati per tutta la vita, fin dalla tenera età. Regole di base per la cura degli occhi:
- Quando si lavora al computer o si guarda la TV, è opportuno prestare attenzione all'illuminazione (è preferibile posizionare l'illuminazione dietro lo schermo).
- La distanza corretta tra gli occhi e il monitor del computer è di 40-50 cm.
- utilizzo di un filtro protettivo che assorbe parte delle onde elettromagnetiche dannose per la vista umana.
- non strofinarti gli occhi con le mani.
In caso di malattie infettive, è opportuno seguire alcune regole di base:
- Quando tocchi la zona intorno agli occhi, lava accuratamente le mani.
- Non condividere asciugamani (è meglio usare tovaglioli di carta) o lenzuola.
- Non condividere stoviglie e prodotti per l'igiene.
- In caso di malattia infettiva, non indossare lenti a contatto.
- Si sconsiglia l'uso di colliri e unguenti con lo stesso nome.

