Esperto medico dell'articolo
Nuove pubblicazioni
Psoriasi pustolosa
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
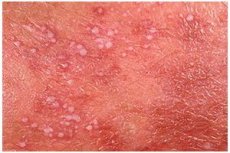
Una delle forme rare di malattie endocrine è la psoriasi pustolosa. Consideriamone le caratteristiche, i sintomi, i metodi diagnostici, il trattamento e la prevenzione.
La psoriasi essudativa o pustolosa, secondo molti scienziati, è una dermatite da contatto a eziologia allergica. Secondo la Classificazione Internazionale delle Malattie (CID) della 10a revisione, appartiene a questa categoria:
XII Malattie della pelle e del tessuto sottocutaneo (L00-L99)
Lesioni papulosquamose (L40-L45)
- Psoriasi L40
- L40.0 Psoriasi volgare
- L40.1 Psoriasi pustolosa generalizzata
- L40.2 Acrodermatite persistente
- L40.3 Pustolosi palmare e plantare
- L40.4 Psoriasi guttata
- L40.5 Psoriasi artropatica
- L40.8 Altra psoriasi
- L40.9 Psoriasi non specificata
Nella maggior parte dei casi, il difetto si sviluppa spontaneamente o in concomitanza con l'uso di farmaci aggressivi. La patologia è classificata come cronica e incurabile e si manifesta con eruzioni cutanee rotonde di colore rosso o rosa con desquamazione. Può manifestarsi su qualsiasi parte del corpo, ma più spesso colpisce cuoio capelluto, gomiti, ginocchia, palmi delle mani e piante dei piedi.
La malattia colpisce persone di età compresa tra 10 e 50 anni. È correlata a disturbi sistemici, poiché colpisce non solo la pelle, ma anche le mucose, le unghie, l'apparato muscolo-scheletrico e i capelli. La malattia non è contagiosa e non si trasmette per contatto, ma può essere associata a fattori ereditari.
 [ 1 ]
[ 1 ]
Epidemiologia
La psoriasi è una malattia polieziologica, il cui sviluppo è influenzato in modo significativo dalla predisposizione genetica e dai disturbi del sistema immunitario. L'epidemiologia ne indica un'ampia prevalenza. Secondo le statistiche mediche, circa il 3% della popolazione mondiale soffre di questo difetto.
La malattia viene diagnosticata il più delle volte in giovane età, ovvero prima dei 30 anni: nelle donne prima dei 16 anni e negli uomini dopo i 22. Molto spesso si sviluppa in persone affette da diabete, obesità e ipotiroidismo. Il numero di pazienti è più elevato tra la popolazione con un profilo nutrizionale altamente aterogenico. Per questo motivo, la psoriasi è rara nei paesi in cui si consumano grandi quantità di acidi grassi polinsaturi omega-3 (pesce, frutti di mare), che hanno un effetto antiaterogenico.
Le cause psoriasi pustolosa
La malattia è una delle patologie più gravi dell'epidermide, ma le cause esatte della psoriasi pustolosa sono sconosciute. Esistono molte teorie sulla sua eziologia e patogenesi. È associata a fattori genetici e a diverse altre cause. Consideriamo le principali:
- Malattie del sistema endocrino
- Malattie del tratto digerente
- tensione nervosa
- Bassi livelli di calcio nel sangue
- Ittero
- Disturbi psiconeurologici
- Reazioni allergiche di varie eziologie
- Disfunzione delle ghiandole endocrine
- Disturbi del sistema immunitario
Per stabilire la causa esatta del difetto e i fattori che lo provocano, il paziente verrà sottoposto a una serie di test diagnostici. Il tipo di trattamento e la sua durata dipendono dai risultati.
Fattori di rischio
La psoriasi essudativa è una malattia multifattoriale. La predisposizione ereditaria, l'indebolimento del sistema immunitario e i disturbi metabolici giocano un ruolo fondamentale nel suo sviluppo. Si distinguono fattori di rischio esogeni ed endogeni. Analizziamoli:
- squilibrio ormonale
- malattie infettive
- Gravidanza
- Uso di potenti preparati topici
- Tensione nervosa e situazioni stressanti
- Contatto con sostanze chimiche
- Esposizione prolungata ai raggi ultravioletti
- Uso irrazionale di droghe
Secondo le statistiche mediche, circa il 40% dei casi si manifesta improvvisamente. Ma il più delle volte il disturbo si sviluppa a causa di una terapia aggressiva della forma volgare della patologia e di altri processi patologici cronici nell'organismo.
Patogenesi
Il meccanismo di sviluppo della malattia si basa sull'interruzione della proliferazione e della differenziazione dei cheratinociti. La patogenesi indica un accorciamento del ciclo cellulare e un aumento della produzione di cheratinociti. Per questo motivo, lo strato epidermico si ispessisce e si formano numerose squame. Esistono diverse teorie sull'origine della psoriasi pustolosa:
- Ereditario
- Virale
- Neurogeno
- Ipotesi di instabilità lisosomiale congenita, difetti capillari epidermici, disturbi della cheratinizzazione e processi del metabolismo lipidico.
A causa dell'iperproliferazione, l'infiammazione cutanea è esacerbata. Nelle lesioni, le cellule producono interleuchina-1, che è simile al fattore di attivazione dei linfociti T epidermici prodotto dai cheratinociti. Interleuchine e interferoni possono agire come mediatori dell'infiammazione, contribuendo alla cronicizzazione del processo patologico.
La patogenesi è direttamente correlata alla causa e ai fattori che hanno provocato il disturbo. Da essa dipendono le strategie terapeutiche. Il decorso della malattia è significativamente aggravato da stress emotivo, farmaci, traumi epidermici, infezioni streptococciche, abuso di alcol e cattiva alimentazione.
Sintomi psoriasi pustolosa
Le lesioni pustolose dell'epidermide si osservano nell'1% dei pazienti con psoriasi e sono più spesso localizzate ai palmi delle mani e alle piante dei piedi. I sintomi della psoriasi pustolosa sono ciclici e dipendono dalla forma della malattia, dal suo tipo e dallo stadio.
- Inizialmente compaiono iperemia e infiammazione. Successivamente, compaiono gradualmente pustole simmetriche sulla pelle. Il paziente lamenta prurito e bruciore. I sintomi fastidiosi si intensificano di notte e con l'uso di prodotti chimici per la casa (sapone, shampoo).
- Le pustole contengono liquido sterile, alcune delle quali si fondono tra loro, formando grandi lesioni. Quando le vescicole si rompono, la ferita aperta si infetta. Per questo motivo, la malattia diventa purulenta.
- In questo contesto, può manifestarsi l'eritrodermia. Alcuni pazienti sviluppano eruzioni cutanee eritematose-pustolose ad anello, serpiginose e di altro tipo, su pelle e mucose. Alterazioni distrofiche possono interessare unghie, viso, cuoio capelluto, articolazioni e persino reni.
La malattia si sviluppa nell'arco di diversi mesi con un continuo peggioramento dei sintomi. Durante questo periodo, il paziente soffre di malessere generale, debolezza, brividi e febbre.
Primi segni
Nei suoi sintomi, la forma essudativa differisce dal quadro clinico di un'eruzione cutanea semplice. I primi segni si manifestano con infiammazione focale, prurito e bruciore. Gradualmente, sulla superficie dell'epidermide si formano papule contenenti liquido, che poi si rompono, formando ampie zone di ferita. Quando si cerca di rimuoverle, si forma una superficie sanguinante, che si trasforma in squame durante la guarigione.
Nella sua manifestazione classica, la malattia è caratterizzata da una triade dei seguenti sintomi:
- "Macchie di stearina": quando si raschi leggermente la pelle, la desquamazione aumenta, il che conferisce alle papule l'aspetto di una goccia di stearina.
- "Pellicola termica": si forma dopo la rimozione delle squame, lasciando una superficie umida e sottile.
- "Rugiada sanguinolenta" - si manifesta quando il film termico è danneggiato. Macchie di sangue compaiono sulla pelle, causate da traumi alle papille sanguigne del derma.
La condizione patologica è caratterizzata da un aumento delle eruzioni cutanee con irritazione meccanica o chimica. L'eruzione cutanea compare entro due settimane. Su gomiti, ginocchia e cuoio capelluto, persiste a lungo, senza diffondersi ad altre aree.
Fasi
La psoriasi pustolosa presenta diverse fasi di sviluppo, che differiscono nei sintomi. Consideriamole:
- Iniziale: compare un'eruzione cutanea sul corpo, che si sviluppa rapidamente. Le placche sono ovali o rotonde, di colore rosa e ricoperte da squame biancastre sulla superficie.
- Stazionaria: si verifica 7-21 giorni dopo l'inizio del processo patologico. Le placche sono di colore chiaro, di forma anulare, con superficie ricoperta da squame argentee.
- Scolorimento: le placche acquisiscono un tono cutaneo, il prurito si attenua e si forma un anello di pelle cheratinizzata attorno all'eruzione cutanea. Questo periodo può durare da diversi mesi a un anno o più.
A seconda dello stadio della malattia, della natura dell'eruzione cutanea e della sua posizione, viene elaborato un piano di trattamento.
Forme
Molte malattie dermatologiche presentano diversi stadi, forme e tipologie. I tipi di psoriasi pustolosa dipendono dalla localizzazione dell'eruzione cutanea e dalla sua natura. La malattia si divide in due grandi tipi: generalizzata e localizzata. Consideriamoli:
- Generalizzata: si manifesta sia in persone sane che in coloro che soffrono già di altre forme del disturbo. È caratterizzata dalla formazione improvvisa di eritema con forte prurito e bruciore.
- Tsubmusha - si verifica più spesso in persone completamente sane. Sul corpo compare un eritema, ovvero aree infiammate e calde al tatto. Gradualmente, si trasformano in pustole che si fondono tra loro, interessando ampie zone del corpo. Questa tipologia è ricorrente.
- L'acrodermatite di Hallopeau è una dermatosi con pustole di origine incerta. L'eruzione cutanea è localizzata nelle aree acrali, ovvero sulla pianta dei piedi e delle mani. La malattia si manifesta sotto forma di piccole eruzioni cutanee con margini netti. Man mano che le pustole crescono, si aprono, formando aree erosive con croste purulente. La malattia è cronica, progressiva, con alterazioni simili alla sclerodermia e atrofia epidermica.
- Impetigine erpetiforme: si manifesta principalmente nelle donne in gravidanza, meno frequentemente nei bambini e negli uomini. Si sviluppa improvvisamente, con eruzioni cutanee dolorose, localizzate nella zona inguinale, nella parte interna della coscia e sotto le ascelle.
- Localizzata (limitata) – colpisce fino al 10% della superficie corporea totale. È strettamente localizzata in alcune parti del corpo, ad esempio sulla pianta dei piedi o sui palmi delle mani. Procede più facilmente rispetto alla forma generalizzata.
- Forma localizzata di acrodermatite di Hallopeau: si manifesta nella zona pubica e può presentarsi in associazione alla psoriasi volgare.
- La psoriasi del barbiere è una forma cronica e ricorrente. Colpisce mani e piedi. Le pustole si seccano gradualmente, formando dense croste marroni.
La forma limitata è molto più facile da trattare e i rimedi locali sono sufficienti per eliminarla. Mentre nella forma generalizzata, il paziente dovrà sottoporsi a una terapia complessa a lungo termine con vari tipi di farmaci, diete e fisioterapia.
Psoriasi pustolosa dei palmi delle mani
Le eruzioni cutanee essudative sui palmi delle mani indicano una grave malattia dermatologica. La psoriasi pustolosa dei palmi delle mani è piuttosto comune. Può manifestarsi sia localmente che in combinazione con eruzioni cutanee in altre parti del corpo, comprese lesioni articolari. La particolarità di questa forma è che, a causa della mancanza di diagnosi, viene spesso confusa e trattata come una malattia fungina.
La malattia colpisce persone di età diverse, ma si manifesta più frequentemente in pazienti di età compresa tra i 30 e i 50 anni. Si basa su una predisposizione ereditaria. I fattori scatenanti sono l'irritazione meccanica o chimica ricorrente delle mani, il contatto prolungato con l'acqua, varie malattie infettive (scarlattina, sinusite, tonsillite), intossicazioni, danni al sistema endocrino e una serie di altri fattori.
La psoriasi palmare si presenta in due forme:
- Placca a ventaglio: un'eruzione cutanea rossa, localizzata a ventaglio, che si distingue nettamente tra i tessuti sani. Gradualmente, sulle papule compaiono squame argentee, che si fondono in placche, creando l'aspetto di crepe.
- Callosità - caratterizzata da una crescita eccessiva dello strato corneo della pelle, ovvero dalla stratificazione dell'epidermide sui palmi. Le aree di stratificazione si trovano più spesso sulle superfici laterali dei palmi e possono fondersi tra loro.
- Circolare: si manifesta sotto forma di ampie zone di desquamazione a forma di anelli e cerchi.
Le unghie possono essere coinvolte nel processo patologico. I pazienti lamentano forte prurito e bruciore, che causano insonnia e nevrosi. Il trattamento è lungo e difficile. Le difficoltà iniziano già nel processo diagnostico, poiché la malattia deve essere differenziata da patologie con sintomi simili.
Durante la terapia, vengono utilizzati unguenti a base di corticosteroidi, ma l'organismo si abitua rapidamente a tali farmaci, rendendo il trattamento inefficace. Pertanto, ai pazienti vengono prescritti farmaci ad azione combinata, che includono diversi principi attivi. Dopo la sospensione della fase acuta, ai pazienti vengono prescritti farmaci per accelerare la rigenerazione tissutale, ovvero il ripristino della pelle.
 [ 25 ]
[ 25 ]
Psoriasi pustolosa delle piante dei piedi
Una malattia dermatologica caratterizzata dalla formazione di pustole pustolose sui piedi è la psoriasi pustolosa della pianta del piede. La malattia è ciclica, con periodi di esacerbazione spesso alternati a remissione completa. Più frequentemente, ne soffrono persone di età compresa tra 25 e 50 anni. La patologia si sviluppa a causa di processi infiammatori nell'organismo, varie reazioni allergiche e intossicazioni. I fumatori e gli alcolisti cronici sono a rischio.
Peculiarità:
- L'eruzione cutanea colpisce le arcate plantari, diffondendosi gradualmente su tutta la superficie. Sulla pelle compaiono piccole vesciche gialle con bordo infiammato, piene di essudato.
- Le pustole si staccano spontaneamente, causando suppurazione a causa dell'aggiunta di un'infezione microbica. L'eruzione cutanea non aperta si secca, formando croste marroni che si staccano e formano screpolature.
- La pelle delle superfici colpite assume un colore rosa, poi rosso-bluastro. Il paziente lamenta forte prurito e dolore a causa delle pustole che vengono costantemente ferite.
- Se il difetto interessa le dita dei piedi, la lamina ungueale si stacca, ma le pieghe interdigitali e la pelle sulle pieghe delle dita dei piedi rimangono sane.
La crescita eccessiva di pelle ruvida sui piedi porta alla formazione di calli, la cui distribuzione è caotica. I calli possono fondersi tra loro, formando ampie superfici di ferite. Tuttavia, la lesione presenta dei confini ben definiti che la separano dalla pelle pulita. Il trattamento è a lungo termine e inizia con la rimozione dei focolai di infezione, l'assunzione di corticosteroidi e antibiotici ad ampio spettro.
Psoriasi pustolosa generalizzata
Una delle forme più gravi di patologie cutanee è la psoriasi pustolosa generalizzata. L'eruzione cutanea interessa quasi tutto il corpo, comprese le unghie, ed è accompagnata da prurito, bruciore e dolore. Il disturbo esordisce bruscamente, inizialmente con la formazione di eritema, ovvero di focolai psoriasici. Le aree infiammate sono piuttosto estese, si elevano al di sopra dei tessuti sani e causano bruciore.
- Un'ampia eruzione cutanea è localizzata nel perineo, nei genitali e nelle articolazioni. In concomitanza con alterazioni dermatologiche, le condizioni generali del paziente peggiorano. La temperatura aumenta, si verificano dolori muscolari e articolari, debolezza e malessere. Un esame del sangue rivela leucocitosi e un aumento dei valori della VES.
- Gradualmente, vescicole e pustole con pus ed essudato compaiono sulle aree infiammate. Si formano molto rapidamente, stratificandosi e formando superfici umide e croste solide di colore marrone. Queste aree sono facilmente lesionabili, trasformandosi in erosioni con graduale epitelizzazione.
La fase acuta dura da 2 settimane a 2 mesi. Durante questo periodo, alcune croste si seccano, altre guariscono, ma il processo di formazione di nuove pustole continua. Sulla pelle si osserva un quadro vivido: erosioni umide e croste brunastre. Durante il periodo di remissione, l'epidermide si rigenera gradualmente e le aree precedentemente interessate dalle eruzioni cutanee assumono un colore rosso-bluastro.
Psoriasi pustolosa di Zumbusch
La psoriasi generalizzata o pustolosa di Zumbusch è una malattia grave e pericolosa. È caratterizzata da un esordio rapido: compaiono ampie aree infiammate sulla pelle, sulle quali compaiono gradualmente pustole con contenuto purulento. La temperatura del paziente aumenta, compaiono debolezza, dolore alle articolazioni e ai muscoli. Durante il processo di guarigione, si formano croste marroni sulla pelle che, se lesionate, si trasformano in erosioni e ulcere che non guariscono per lungo tempo.
La maggior parte delle eruzioni cutanee si riscontra nell'area genitale e nelle pieghe cutanee, nonché sulle superfici flessorie delle articolazioni. In alcuni casi, il processo patologico interessa le mucose, il cuoio capelluto e le unghie. Il trattamento è lungo e piuttosto complesso. Il paziente verrà sottoposto a un ciclo di terapia farmacologica, dietetica e fisioterapia. Tuttavia, anche un approccio così completo al problema non garantisce l'assenza di recidive.
Psoriasi pustolosa del barbiere
Una forma localizzata di eruzione cutanea che colpisce i palmi delle mani e le piante dei piedi è la psoriasi pustolosa di Barber. Le donne soffrono più spesso di questo tipo di disturbo. Nella fase acuta, sulla pelle compaiono macchie rosse con desquamazione e margini netti. Gradualmente, sull'eruzione cutanea si formano pustole, localizzate nello spessore dell'epidermide e contenenti materiale sterile.
Le vesciche sono localizzate sulla superficie laterale dei piedi e delle mani, sotto le dita, e possono anche interessare la lamina ungueale. La malattia è cronica, ha un decorso ondulato ed è difficile da trattare. Molto spesso, durante il processo diagnostico, viene confusa con un eczema o un'infezione fungina. Per eliminare i sintomi acuti del batterio, sono indicati una dieta specifica, vari agenti topici ad effetto emolliente, ormoni steroidei temporanei e una serie di altri farmaci.
Complicazioni e conseguenze
La psoriasi pustolosa è grave e causa fastidio e dolore. Le sue conseguenze e complicazioni si verificano quando non si seguono le raccomandazioni del medico e durante le riacutizzazioni. Il più delle volte, i pazienti affrontano problemi come:
- Il malassorbimento è un disturbo della digestione e dell'assorbimento dei nutrienti nell'intestino tenue. È accompagnato dai seguenti sintomi: diarrea, improvvisa perdita di peso, anemia, ipovitaminosi e squilibrio elettrolitico.
- L'ipocalcemia è una diminuzione del livello di calcio ionizzato nel siero sanguigno. Si manifesta come un disturbo dei processi elettrofisiologici sulle membrane cellulari e si manifesta in forme acute e croniche.
- La piodermite è una lesione purulenta dell'epidermide dovuta a un'infezione da cocchi piogeni.
- L'onicolisi è una malattia patologica delle unghie, caratterizzata dal distacco della lamina ungueale dai tessuti del dito.
- L'alopecia è la perdita totale o parziale dei capelli sulla testa e sul corpo, con conseguente interruzione della crescita di nuovi capelli.
- La necrosi dei tubuli renali in caso di oligoemia è una violazione della divisione delle proteine citoplasmatiche, che causa la distruzione delle cellule. Si manifesta a causa dell'azione di microrganismi patogeni e di un'interruzione dell'afflusso di sangue.
Se la condizione patologica si manifesta con febbre e intossicazione, senza una terapia adeguata si aggrava rapidamente e può essere fatale.
Diagnostica psoriasi pustolosa
Una malattia dermatologica come la psoriasi ha un esordio acuto e una serie di sintomi dolorosi. La diagnosi di psoriasi pustolosa prevede diverse procedure volte a identificare la causa, i fattori che hanno provocato la patologia, determinandone la forma e la tipologia. L'esame inizia con una visita dermatologica, un esame obiettivo e la raccolta dell'anamnesi.
Quando si effettua una diagnosi, si prendono in considerazione i seguenti aspetti:
- Quadro clinico del disturbo.
- Presenza della triade psoriasica (fenomeno della macchia di stearina, della pellicola terminale, del sanguinamento puntiforme).
- Fenomeno di Koebner nella fase progressiva.
Se il quadro della condizione patologica è ambiguo, allora è necessario stabilire se ci sono parenti che hanno sofferto di questo difetto, cioè se esiste una predisposizione ereditaria.
Test
Nella maggior parte dei casi, le lesioni psoriasiche vengono identificate dopo un esame visivo. I test vengono prescritti quando è impossibile formulare una diagnosi basata sui segni esterni.
La diagnostica di laboratorio consiste in:
- Esame del sangue generale: viene eseguito per escludere reazioni allergiche. L'insorgenza della malattia può essere associata a leucocitosi e anemia. In caso di lesioni estese, il disturbo altera l'equilibrio salino del sangue, causando disidratazione. Durante l'esame, l'enfasi è posta sui leucociti e sulla velocità di eritrosedimentazione.
- Esame biochimico del sangue: necessario per identificare le possibili cause delle eruzioni cutanee e sviluppare un piano di trattamento.
- Analisi delle urine – valutazione del bilancio idrico-salino
- Analisi delle feci: rilevamento di uova di elminti e lesioni intestinali infettive.
- Gli anticorpi contro l'HIV (virus dell'immunodeficienza umana) possono scatenare la psoriasi.
- Test del fattore reumatoide: l'analisi mira a identificare la proteina che accompagna i processi infiammatori. Nella psoriasi, il test dovrebbe essere negativo, mentre valori positivi indicano artrite reumatoide.
- Analisi degli enzimi epatici: GTT, AST, ALP, ALT.
Dopo questa serie di esami, potrebbero essere prescritti ulteriori accertamenti e, in base ai risultati, il medico elaborerà un piano terapeutico.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ]
Diagnostica strumentale
L'esame della psoriasi con vari dispositivi e strumenti meccanici è una diagnosi strumentale. Durante l'esame, possono essere eseguite le seguenti procedure:
- La biopsia cutanea è uno dei metodi più accurati. Il medico preleva un campione di tessuto danneggiato (non più grande di 6 mm) e lo esamina al microscopio.
- La radiografia è una procedura necessaria per diagnosticare l'artrite psoriasica. Il medico esamina le articolazioni, determinando il grado di danno al tessuto osseo, come può verificarsi con qualsiasi forma di psoriasi.
Oltre ai due principali metodi strumentali, il medico può prescrivere l'istologia dei tessuti per determinare le seguenti alterazioni: aumento della vascolarizzazione, assenza dello strato granulare, assottigliamento dello strato germinativo dell'epidermide su quelli allungati, microascessi di Munro.
Diagnosi differenziale
Poiché la psoriasi presenta sintomi simili a quelli di molte altre malattie della pelle, per individuarla si ricorre alla diagnosi differenziale. La malattia viene spesso paragonata alle seguenti patologie:
- La pustolosa batterica di Andrews si sviluppa sullo sfondo di infezioni batteriche croniche: tonsillite, malattie dentali e lesioni della cistifellea.
- Lichen planus: le papule hanno una forma poligonale, una depressione ombelicata al centro, una lucentezza cerosa e un motivo a rete.
- Sifilide - la sifilide papulare ha forma emisferica, colore rosso rame e si manifesta a causa del treponema pallido.
- La dermatite seborroica non presenta un'infiltrazione evidente; per la differenziazione è indicato il metodo di Kartamyshev.
- La dermatite atopica è un eritema opaco con desquamazione, forte prurito, escoriazioni sul viso, collo, gomiti, fossa poplitea e parte superiore del torace.
Se il paziente presenta una forma localizzata, ovvero la psoriasi pustolosa di Barber che interessa i palmi delle mani e le piante dei piedi, questa condizione viene differenziata dalla dermatofitosi dei piedi, delle mani e dall'eczema disidrotico. La forma generalizzata viene confrontata con batteriemia e sepsi tramite emocoltura. Il test HIV è obbligatorio, poiché un esordio improvviso e un decorso acuto possono essere causati dal virus dell'immunodeficienza umana.
Chi contattare?
Trattamento psoriasi pustolosa
La guarigione completa dalla psoriasi, soprattutto nella sua forma pustolosa, è quasi impossibile. Il piano di trattamento viene elaborato da un medico, individualmente per ciascun paziente. Vengono presi in considerazione i risultati della diagnosi, lo stadio della malattia, la forma e altre caratteristiche della patologia.
Il trattamento della psoriasi pustolosa è un complesso delle seguenti procedure:
- Terapia farmacologica: al paziente vengono prescritti farmaci con diverse modalità di rilascio e azione. Il trattamento inizia con preparati topici, poiché il loro scopo principale è quello di liberare la pelle dalle pustole, ammorbidirla e prevenirne la desquamazione. Vengono utilizzati anche agenti sistemici: corticosteroidi, retinoidi, ciclosporine, antibiotici.
- Fisioterapia: le zone interessate vengono irradiate con luce ultravioletta, in combinazione con l'uso di compresse, unguenti, bagni medicinali e altre procedure.
- Il trattamento in sanatorio e resort viene effettuato in fase di remissione, ovvero quando le eruzioni cutanee sono praticamente scomparse. Ai pazienti vengono prescritte le seguenti procedure: aeroterapia, balneoterapia, elioterapia.
- L'alimentazione è una parte molto importante del trattamento. La dieta del paziente dovrebbe includere prodotti vegetali, latticini a basso contenuto di grassi e cereali. Durante la dieta, è necessario rinunciare a dolci, prodotti affumicati, sottaceti, cibi grassi e fritti. La dieta è indicata sia in fase di riacutizzazione che di remissione.
Indipendentemente dal metodo di trattamento, l'intero processo è piuttosto lungo e complicato. Il successo della guarigione dipende dalla rigorosa osservanza delle istruzioni mediche.
Medicinali
La psoriasi pustolosa è grave, accompagnata da estese lesioni cutanee e deterioramento delle condizioni generali. I farmaci vengono utilizzati in tutte le fasi della malattia per ridurre i sintomi spiacevoli. Nella forma generalizzata, è possibile il ricovero ospedaliero. In ogni caso, il paziente dovrà sottoporsi a una terapia complessa, lunga e complessa.
Medicinali per uso interno:
- Gli antistaminici sono utilizzati nei casi acuti di patologia, riducono l'intensità del prurito e del gonfiore. Contribuiscono a contrastare il peggioramento del benessere generale (disturbi del sonno, mal di testa, irritabilità), poiché hanno un effetto sedativo.
- Diazolina
Bloccante del recettore dell'istamina H1. Ha proprietà antiallergiche, antipruriginose, antiessudative e sedative. Utilizzato in caso di prurito cutaneo intenso, varie reazioni allergiche, eczema, orticaria e raffreddore da fieno. Prescritto ad adulti e bambini di età superiore ai 10 anni. La dose giornaliera non deve superare i 300 mg; la durata del trattamento è stabilita dal medico.
Le compresse sono controindicate in caso di intolleranza ai principi attivi, durante la gravidanza e l'allattamento, in caso di ulcera gastrica, infiammazione del tratto gastrointestinale, ipertrofia prostatica e disturbi del ritmo cardiaco. Con l'uso prolungato, sono possibili effetti collaterali e sintomi da sovradosaggio: secchezza delle fauci, irritazione della mucosa gastrica, vertigini, parestesia, sonnolenza, disuria, tremore. Per eliminarli, è necessario interrompere l'assunzione del farmaco e consultare un medico.
- Suprastin
Farmaco che agisce sul sistema nervoso periferico. Viene utilizzato per varie malattie e reazioni allergiche. Allevia efficacemente prurito, bruciore e altri sintomi spiacevoli. Il dosaggio dipende dalla gravità delle reazioni patologiche. Di norma, ai pazienti vengono prescritti 250 mg 2-3 volte al giorno; nei casi particolarmente gravi, è indicata la somministrazione intramuscolare del farmaco.
Principali controindicazioni: glaucoma, gravidanza e allattamento, ipertrofia prostatica. Effetti collaterali: sonnolenza, debolezza generale. In caso di sovradosaggio, si possono verificare nausea, dolore epigastrico e vertigini.
- Claritin
Bloccante selettivo del recettore H1 con il principio attivo loratadina. È indicato per il trattamento delle malattie allergiche stagionali di varia localizzazione (rinite, orticaria, dermatite, eczema). Per ridurre la sintomatologia dolorosa, si consiglia l'assunzione di 0,5-1,5 compresse al giorno. Le principali controindicazioni sono: intolleranza ai principi attivi, allattamento ed età inferiore ai 2 anni. L'uso in gravidanza è possibile solo in caso di urgenza.
Principali effetti collaterali: nausea, vomito, secchezza delle fauci, aumento dell'affaticamento, mal di testa e vertigini, sonnolenza. In caso di sovradosaggio, le reazioni sopra descritte hanno un effetto più pronunciato. Per eliminarle, è indicata la lavanda gastrica.
Se il disturbo è accompagnato da gravi processi infiammatori, il medico prescrive farmaci desensibilizzanti per via endovenosa (che bloccano i recettori H1 dell'istamina e sopprimono i mediatori delle reazioni allergiche). Il più delle volte si tratta di cloruro di calcio o tiosolfato di sodio.
- Gli epatoprotettori e gli enzimi hanno proprietà immunomodulatorie e vengono utilizzati nei casi di infiammazioni gravi e disfunzioni del tratto gastrointestinale.
- Festivo
Un medicinale che favorisce la scomposizione e l'assorbimento di alimenti ricchi di grassi, carboidrati e proteine. È utilizzato in caso di processi infiammatori del tratto gastrointestinale, insufficienza secretoria, flatulenza e indigestione. Il dosaggio raccomandato è di 1-3 compresse 2-3 volte al giorno dopo i pasti. Controindicato in caso di epatite e ittero ostruttivo.
- Licopide
Immunomodulatore con principio attivo glucosaminilmuramil dipeptide. Stimola l'attività di neutrofili e macrofagi, potenziando l'attività citotossica e battericida. È utilizzato per il trattamento complesso di stati di immunodeficienza, forme acute e croniche di lesioni purulente-infiammatorie della pelle e dei tessuti molli, malattie infettive di varia localizzazione, epatite virale cronica B e C. Il farmaco è destinato alla somministrazione orale e sublinguale. Il regime posologico e la durata della terapia sono determinati in base ai sintomi della malattia, pertanto sono individuali per ciascun paziente.
Controindicato in caso di intolleranza ai principi attivi, sindrome da malassorbimento, gravidanza e allattamento. Non prescritto a pazienti con ipertermia e riacutizzazione di tiroidite autoimmune. Gli effetti collaterali si manifestano sotto forma di iperemia e lievi reazioni allergiche. Non è necessario interrompere la terapia.
- Gli antibiotici sono necessari nel decorso acuto della malattia, quando le pustole sono piene di contenuto purulento, così come in caso di ferite estese e trasudanti. Gli antibiotici vengono prescritti quando si rileva un'infiammazione (tonsillite, pielonefrite, sinusite), che favorisce il decorso della malattia. La scelta del farmaco dipende dalla localizzazione delle eruzioni cutanee patologiche; penicilline, macrolidi e cefalosporine sono i farmaci più comunemente prescritti.
- Farmaci antinfiammatori non steroidei (FANS): alleviano l'infiammazione e riducono il dolore.
- Ketorol
Un farmaco con proprietà analgesiche, il cui principio attivo è il ketorolac. Una volta assorbito dall'organismo, ha un effetto antinfiammatorio, analgesico e antipiretico. È utilizzato per alleviare il dolore grave o moderato, di qualsiasi origine. È disponibile sotto forma di iniezioni (10-30 mg una volta) e compresse (4 compresse al giorno). Il ciclo di trattamento non deve superare i 5 giorni.
Gli effetti collaterali si manifestano a livello di molti organi e sistemi, ma il più delle volte i pazienti manifestano le seguenti reazioni: nausea, vomito, vertigini, dolori e debolezza muscolari, sonnolenza, nervosismo, tremori. Controindicazioni: gravidanza e allattamento, pazienti di età inferiore ai 16 anni, intolleranza ai componenti del farmaco, broncospasmi, patologie erosive e ulcerative dell'apparato digerente, disidratazione, ulcere peptiche, disturbi dell'ematopoiesi.
- Nurofen
Un efficace agente antinfiammatorio, analgesico e antipiretico. È utilizzato per il trattamento di sindrome dolorosa grave, malattie reumatoidi, lesioni infettive e infiammatorie. È disponibile sotto forma di compresse e crema. Le compresse si assumono alla dose di 200-800 mg 3-4 volte al giorno, mentre l'unguento viene applicato sulla zona interessata 2-3 volte al giorno. Gli effetti collaterali sono rari e si manifestano con i seguenti sintomi: disturbi gastrointestinali, gonfiore, aumento della pressione sanguigna, reazioni broncospastiche e allergiche cutanee. Controindicato in caso di insufficienza cardiaca, colite ulcerosa, lesioni ulcerative dello stomaco e ferite cutanee estese.
- Gli enterosorbenti sono indicati per le affezioni croniche. Hanno un effetto detossificante, assorbendo la microflora nociva e i suoi prodotti di scarto. Questi farmaci riducono il rischio di reazioni allergiche nell'organismo e hanno un effetto positivo sul sistema immunitario. I farmaci più comunemente prescritti ai pazienti sono: Hemodez, Polysorb, Enterodez.
- Immunosoppressori: lo sviluppo della malattia è associato al danno ai linfociti T, cioè alle cellule del sistema immunitario. Gli immunosoppressori (Ciclosporina-A, Sandimmune) vengono utilizzati per ripristinarli. Questi farmaci hanno una maggiore tossicità, quindi il loro uso è possibile solo in ambito ospedaliero.
Medicinali ad azione esterna:
- I corticosteroidi sono farmaci ormonali per uso esterno, considerati i più efficaci per la psoriasi. Alleviano rapidamente l'infiammazione, eliminano prurito e bruciore e migliorano il benessere generale. I prodotti di questo gruppo farmacologico devono essere utilizzati per un breve periodo di tempo. Ciò è dovuto al fatto che un'applicazione prolungata può causare atrofia cutanea e comparsa di smagliature. Il farmaco deve essere interrotto gradualmente, poiché è possibile che si verifichi l'effetto opposto quando i segni della malattia si ripresentano e sono molto più intensi.
- Elokom
Glucocorticosteroide topico sintetico con il principio attivo mometasone furoato. Ha effetti antinfiammatori, vasocostrittori, antiprurito, antiallergici e antiessudativi. È utilizzato per il trattamento sintomatico di infiammazione, prurito e bruciore in patologie dermatologiche e allergiche, psoriasi, dermatite seborroica e lichen planus. L'unguento viene applicato in uno strato sottile sulle zone cutanee interessate una volta al giorno. La durata del trattamento dipende dalla gravità della patologia.
Controindicato in caso di intolleranza ai componenti e con particolare cautela per il trattamento del viso. Gli effetti collaterali si manifestano sotto forma di temporanea perdita di sensibilità, prurito e bruciore. Sono inoltre possibili attacchi di nausea, vertigini, secchezza cutanea e smagliature. L'uso prolungato può causare sovradosaggio: atrofia cutanea e soppressione del sistema ipofisi-surrene. È indicata la correzione dell'equilibrio idroelettrolitico.
- Advantan
Agente antinfiammatorio locale. È utilizzato per dermatiti, eczemi e psoriasi di varia eziologia. Il prodotto viene applicato sulla pelle una volta al giorno, per un ciclo di trattamento fino a 12 settimane per gli adulti e non più di 4 settimane per i bambini. L'uso è controindicato in caso di ipersensibilità ai principi attivi, infezioni virali, tubercolosi o sifilide cutanea. Gli effetti collaterali si manifestano sotto forma di iperemia cutanea, prurito e bruciore nella sede di applicazione.
- Locoide
Un medicinale a base di idrocortisone. Viene utilizzato per processi patologici superficiali dell'epidermide senza infezione. È utile in caso di psoriasi, eczema e dermatite. L'unguento viene applicato in uno strato sottile sulla zona interessata dall'eruzione cutanea, 1-3 volte al giorno. Il prodotto può essere utilizzato per ferite essudanti e trasudanti. Asciuga, rinfresca, idrata e disinfetta efficacemente.
Gli effetti collaterali sono rari e dipendono dalla durata dell'uso. I pazienti possono manifestare irritazione cutanea, alterazioni atrofiche, lenta guarigione delle ferite e alterazioni della pigmentazione. Controindicato in caso di intolleranza ai componenti del prodotto, malattie fungine, virali e parassitarie.
Per migliorare i risultati della terapia, si possono utilizzare farmaci combinati. Tra questi, gli ormoni con acido salicilico: Ekolom C, Belosarik o un analogo della vitamina D3 (calcipotriolo). Anche gli unguenti Lorinden C e Diprosalik sono popolari.
- Gli agenti antinfiammatori non ormonali vengono utilizzati per trattare tutte le forme e gli stadi di eruzioni cutanee. Il più delle volte, ai pazienti vengono prescritti i seguenti unguenti: zolfo, zolfo-catrame, dermatolo, ittiolo, zinco. Hanno proprietà disinfettanti, lenitive, antinfiammatorie e acceleranti la rigenerazione.
- Catrame - l'uso di unguenti a base di catrame consente di eliminare completamente le pustole dalla pelle entro un mese. L'applicazione locale può essere combinata con bagni di catrame. Il catrame è un rimedio naturale per le malattie dermatologiche. Non ha controindicazioni e non causa effetti collaterali. L'unico inconveniente è un odore forte e una maggiore fotosensibilità della pelle con l'uso prolungato.
- Solidol - gli unguenti a base di questa sostanza hanno proprietà analgesiche, esfolianti, cicatrizzanti, antiprurito, antibatteriche e antinfiammatorie. Gli unguenti contengono non solo solidol, ma anche vari oli vegetali, estratti vegetali, miele d'api e cera. Questo permette di normalizzare i processi metabolici nelle cellule e migliorare la microcircolazione sanguigna.
Possono essere prescritti anche farmaci non ormonali: Tsitopsor, Psorium, unguento di Ivanov, Magnipsor. Per alleviare prurito e bruciore, ammorbidire la pelle e ridurre il numero di placche e pustole, vengono prescritti prodotti a base di urea (con proprietà idratanti): Lokopeiz, Mustela, Topic 10. Gli stadi avanzati vengono trattati con preparati erboristici dalle proprietà rigeneranti e ammorbidenti: Plantozan B, Psorilom, Lomo psoriasis.
- I cheratolitici sono un gruppo di sostanze che accelerano il processo di esfoliazione delle cellule morte. La loro attività è associata alla distruzione del legame tra l'epidermide e le cellule cheratinizzate. I preparati a base di cheratolitici sono efficaci in caso di dermatiti, neurodermite, ettiosi, varie micosi e altre patologie dermatologiche.
Il cheratolitico più popolare ed economico è l'acido salicilico. Possono essere utilizzati anche farmaci a base di acido lattico, retinoidi aromatici (isotretinoina, Differin) e acido glicolico. Per il trattamento della psoriasi, i farmaci più comunemente prescritti sono: Baziron AC, Solcoderm, Belosalik, Vipsogal, Lorinden A. Accelerano la guarigione della pelle danneggiata ammorbidendo le placche desquamate. Il trattamento non deve durare più di 20 giorni, poiché i principi attivi hanno un effetto cumulativo e possono penetrare nel flusso sanguigno sistemico, causando effetti collaterali.
- Gli shampoo sono un altro tipo di farmaco per la psoriasi. Vengono utilizzati per le eruzioni cutanee sul cuoio capelluto. Il più delle volte si utilizzano prodotti a base di catrame (Psorilom, Friderm), antimicotici e antimicrobici (Nizoral, Skin-Cap). Gli shampoo prevengono la desquamazione del cuoio capelluto, alleviano l'irritazione e il prurito e accelerano il processo di guarigione.
Tutti i farmaci sopra descritti per la psoriasi pustolosa devono essere utilizzati solo dopo consultazione e prescrizione di un dermatologo. L'automedicazione può aggravare il decorso della malattia, provocandone l'esacerbazione e una serie di sintomi dolorosi.
Vitamine
La psoriasi è una malattia cronica che compromette e indebolisce significativamente le capacità protettive del sistema immunitario. Le vitamine mirano a ripristinare il normale funzionamento dell'organismo, alleviando i sintomi della malattia e il suo trattamento. Le vitamine vengono assunte sia per via interna che esterna.
- Unguenti e creme contenenti vitamine
Tali preparati contengono analoghi sintetici delle vitamine A, D3, E e altre. Hanno un'attività moderatamente bassa, quindi è necessario un uso a lungo termine, da 2-3 mesi a un anno, per ottenere un effetto terapeutico. Ai pazienti vengono spesso prescritti i seguenti farmaci: Daivonex, Kremgen, Tazorac, Zorak. La loro azione è mirata a inibire la divisione attiva delle cellule epidermiche, idratare la pelle e alleviare prurito e bruciore.
- Vitamine per somministrazione orale
I microelementi utili devono essere assunti attraverso gli alimenti. Ad esempio, la vitamina E è un antiossidante che migliora le condizioni della pelle, mentre la vitamina A partecipa alla sintesi di proteine e lipidi, mantenendo la pelle e le mucose in condizioni normali.
È possibile utilizzare anche complessi vitaminici speciali: Aevit (migliora il metabolismo dei lipidi e l'afflusso di sangue all'epidermide), Omega-3 (regola il metabolismo del calcio e del fosforo nell'organismo, ha un effetto antinfiammatorio), Hexavit (stimola i processi di rigenerazione), Undevit (attiva i processi metabolici nei tessuti, accelera la guarigione), Complevit (complesso di vitamine e minerali per pelle e unghie), acido ascorbico e altri.
Trattamento fisioterapico
La terapia complessa della psoriasi permette di ottenere buoni risultati in tempi brevi. Il trattamento fisioterapico è mirato a ripristinare la pelle e ad alleviare i sintomi dolorosi. La fisioterapia viene eseguita in fase di ricovero e durante la fase di remissione, ovvero non viene utilizzata nei casi acuti e in caso di comparsa di eruzioni cutanee.
Diamo un'occhiata ai metodi più popolari ed efficaci:
- Irradiazione ultravioletta: le zone interessate vengono trattate con radiazioni ultraviolette. Questo metodo è ben tollerato e consente una remissione stabile da diversi mesi a diversi anni.
- Terapia PUVA: la pelle viene trattata con raggi UV e fotosensibilizzanti (farmaci orali). Migliora le condizioni della pelle e favorisce la remissione. Controindicata in caso di diabete, gravidanza, intolleranza alle radiazioni solari, insufficienza renale o epatica. Può causare effetti collaterali: reazioni allergiche, mal di testa, nausea.
- Radioterapia: le aree della ferita vengono trattate con raggi X. Ha proprietà antipruriginose e antinfiammatorie e accelera il processo di risoluzione delle pustole.
- Crioterapia: riduce l'intensità del prurito e del dolore, migliorando i processi metabolici. La pelle viene trattata con una miscela medicinale a una temperatura di -160 °C. Per ottenere un risultato positivo, sono necessarie 20-25 sedute con una frequenza di 1-2 volte al giorno, per una durata di 2-3 minuti ciascuna.
- Irudoterapia: le sanguisughe vengono utilizzate per il trattamento. Migliorano la circolazione sanguigna locale e normalizzano le reazioni immunitarie.
- Doctor fish: questo metodo è mirato a purificare la pelle dalle eruzioni cutanee psoriasiche. Per farlo, il paziente viene immerso in acqua con dei pesci, che durante la procedura mangiano uno strato di placche, eliminando la psoriasi.
L'uso dei metodi sopra descritti dipende dalla posizione dell'eruzione cutanea, dalla forma della malattia e dallo stato di salute generale del paziente.
Rimedi popolari
Molto spesso, per la psoriasi non si utilizzano solo metodi di medicina tradizionale, ma anche trattamenti popolari. Consideriamo diverse ricette efficaci per ridurre al minimo i sintomi dolorosi:
- Mescolare parti uguali di catrame di betulla e di qualsiasi olio vegetale. La miscela risultante deve essere applicata sulle superfici della ferita 1-3 volte al giorno.
- Lavare 50 g di celidonia e macinarla fino a ottenere una consistenza pastosa. Mescolare la pianta con grasso d'oca e far bollire a bagnomaria per 40-60 minuti. Una volta raffreddata, la pomata può essere utilizzata per trattare le eruzioni cutanee, comprese quelle sul cuoio capelluto.
- Prendete 50 g di propoli e 500 g di burro. Macinate la propoli, sciogliete il burro a bagnomaria e mescolate entrambi gli ingredienti. La miscela risultante deve essere fatta bollire a fuoco lento fino a ottenere una massa viscosa di consistenza uniforme. L'unguento accelera la guarigione di ulcere ed erosioni.
- Mescolare bene 300 g di latte con 30 g di semi di lino, foglie di vite tritate e radice di bardana. Far bollire il composto a fuoco lento per 7-10 minuti. Una volta raffreddato, filtrare e utilizzare per impacchi. Applicare garze e tamponi di cotone sulle ferite; ripetere la procedura 1-2 volte al giorno.
Le ricette popolari sopra descritte sono efficaci per molte forme di psoriasi, soprattutto quella pustolosa. Ma prima di usarle, è consigliabile consultare un dermatologo.
Trattamento a base di erbe
I componenti erboristici sono inclusi in molti preparati efficaci per l'eliminazione di pustole e altre eruzioni cutanee. Il trattamento erboristico è considerato una medicina alternativa, quindi è consigliabile concordarlo con il medico curante.
- Mescolare 100 g di infuso con radice di valeriana, iperico e foglie di celidonia, 30 g ciascuno. Versare 500 ml di acqua bollente su tutti gli ingredienti e lasciare in infusione per 15 minuti. Dopo il raffreddamento, assumere ½ tazza di infuso 2 volte al giorno.
- Versare 100 g di celidonia in 4 litri d'acqua e far bollire in una pentola con coperchio chiuso per 40-60 minuti. Filtrare il decotto risultante e aggiungerlo durante il bagno. La temperatura dell'acqua durante il bagno dovrebbe essere di 38 °C; si consiglia di ripetere il bagno ogni giorno per 15-20 minuti.
- Prendi proporzioni uguali di radice di liquirizia, celidonia e foglie di origano. Versa 200 ml di acqua bollente sugli ingredienti e fai sobbollire a bagnomaria per 10-15 minuti. Filtra il decotto, lascialo raffreddare e non assumerne più di 100 ml 2-3 volte al giorno.
- Prendi celidonia, salvia, prugnolo, valeriana e iperico in parti uguali. Versa 200 ml di acqua bollente su 50 g di miscela di erbe e lascia in infusione per 15-20 minuti. Non appena l'infuso si raffredda, filtralo e aggiungilo all'acqua della vasca da bagno durante il bagno.
Le ricette sopra indicate aiutano ad attenuare i sintomi dolorosi della malattia, ad accelerare il processo di guarigione e possono essere utilizzate durante il periodo di remissione.
Omeopatia
Per trattare la psoriasi, si utilizzano metodi che variano per efficacia e principio d'azione. L'omeopatia è una medicina alternativa. Ha un effetto cumulativo e aiuta a rafforzare il sistema immunitario. Diamo un'occhiata ai rimedi omeopatici più comuni:
- Arsenicum iodatum – utilizzato per pustole e squame di grandi dimensioni. Allevia prurito, bruciore e dolore.
- Sepia è un rimedio indicato per la psoriasi con dermatite da pannolino, formazione di aree con pigmentazione alterata, screpolature ed erosioni della pelle.
- Arsenicum album - adatto per il trattamento di bambini e anziani. Combatte efficacemente le eruzioni cutanee sul cuoio capelluto, eliminando prurito, bruciore e secchezza cutanea. Ha un effetto benefico sul benessere generale e sul sistema nervoso.
- Zolfo - pustole con contenuto purulento, prurito, bruciore, frequenti ricadute della malattia.
- Silicea - è prescritta ai pazienti con pelle sensibile, eruzioni cutanee purulente e ruvidità pronunciata.
Tutti i preparati sopra descritti vengono utilizzati in diluizioni di 3, 6, 12 e 30. L'uso dell'omeopatia è possibile solo dopo aver consultato un omeopata. Il medico seleziona il rimedio più efficace, ne prescrive il dosaggio e la durata d'uso.
Maggiori informazioni sul trattamento
Prevenzione
Le misure preventive della psoriasi mirano a ridurre la frequenza delle riacutizzazioni e a prolungare la remissione. La prevenzione è rappresentata dalle seguenti raccomandazioni:
- Durante le procedure in acqua, la pelle può essere pulita solo con spugne morbide e asciugata con un asciugamano morbido. Assicuratevi di utilizzare creme idratanti, che proteggeranno il rivestimento idrolipidico dell'epidermide.
- Proteggi la tua pelle da danni meccanici e chimici. Per prevenire reazioni allergiche, preferisci abiti e biancheria da letto realizzati con tessuti naturali.
- Negli spazi abitativi è necessario garantire un'elevata umidità dell'aria. L'uso dell'aria condizionata è controindicato, poiché causa secchezza cutanea.
- Prevenire raffreddori e malattie infettive stagionali. Evitare tensione nervosa, stress e ipotermia.
- Seguite una dieta dietetica, il che significa rinunciare a cibi grassi, dolci, salati, affumicati e farinosi. Eliminate l'alcol e altre cattive abitudini.
Questi consigli preventivi hanno un effetto benefico non solo sulla condizione della pelle, ma anche sul benessere generale.
Previsione
La psoriasi è una malattia incurabile che dura tutta la vita. La prognosi dipende dalla forma, dallo stadio e dalle caratteristiche fisiche del paziente. Secondo le statistiche mediche, circa il 17% dei pazienti lamenta complicazioni di varia gravità e il 2% dei casi si conclude con la morte.
La psoriasi pustolosa non rappresenta un pericolo per gli altri, ovvero la malattia non si trasmette per contatto o tramite goccioline aeree. Tuttavia, per il paziente, la condizione patologica è associata a un alto rischio di malattie cardiovascolari e vari processi infiammatori. Il disturbo ha un effetto negativo sullo stato psico-emotivo, aumentando il rischio di esacerbazione di patologie croniche, insorgenza di diabete, ipertensione e persino oncologia.
 [ 46 ]
[ 46 ]

