Esperto medico dell'articolo
Nuove pubblicazioni
Sindrome di Stevens-Johnson
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
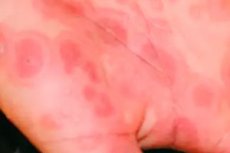
Le cause Sindrome di Stevens-Johnson
Le possibili cause della malattia sono spesso farmaci (antibiotici, sulfamidici, analgesici, barbiturici, ecc.). La malattia può manifestarsi anche a causa di altri allergeni. Attualmente, la maggior parte dei dermatologi ritiene che l'eritema essudativo multiforme, la sindrome di Stevens-Johnson e la sindrome di Lyell siano reazioni tossico-allergiche. Clinicamente e patogeneticamente, la differenza tra loro non è qualitativa, ma quantitativa. In questo caso, la reazione antigene-anticorpo è diretta ai cheratinociti con formazione di immunocomplessi circolanti nel siero sanguigno e deposizione di IgM e componente del complemento C3 lungo la membrana basale dell'epidermide e la porzione superficiale del derma.
Sintomi Sindrome di Stevens-Johnson
La malattia è caratterizzata da un esordio rapido con sintomi generali pronunciati (febbre alta, artralgia, mialgia). Successivamente, dopo poche ore o 2-3 giorni, compaiono lesioni della pelle e delle mucose.
Sulla pelle del tronco, degli arti superiori e inferiori, del viso e dei genitali compaiono macchie eritemato-edematose diffuse, rotondeggianti, di colore cremisi, con una zona periferica e un centro cianotico infossato, con un diametro da 1 a 3-51 cm. Tali elementi dell'eruzione cutanea assomigliano a eruzioni cutanee di eritema essudativo multiforme. Successivamente, al centro di molte di esse, si formano vesciche flaccide a parete sottile con contenuto sieroso o emorragico. Le vesciche, unendosi, raggiungono dimensioni enormi. Aprendosi, lasciano erosioni dolorose, succose e rosso vivo, lungo i bordi delle quali si trovano frammenti del rivestimento della vescica ("colletto epidermico"). Sotto l'influenza di un tocco leggero, l'epidermide "scivola" (sintomo di Nikolsky positivo). La superficie dell'erosione si ricopre nel tempo di croste giallo-marroni o emorragiche.
Sulla mucosa del cavo orale e degli occhi si riscontrano iperemia, edema, comparsa di vescicole flaccide, dopo la cui apertura si formano ampie erosioni dolorose. Il bordo rosso delle labbra è nettamente edematoso, iperemico, presenta screpolature sanguinanti ed è ricoperto di croste. Spesso si osservano fenomeni di blefarocongiuntivite fino alla panoftalmia, lesioni della mucosa dell'uretra, della vescica e delle vie respiratorie superiori. Gravi sintomi generali (febbre, malessere, mal di testa, ecc.) persistono per 2-3 settimane.
Diagnostica Sindrome di Stevens-Johnson
Nel sangue si osservano leucocitosi, eosinopenia, aumento della VES, aumento dei livelli di bilirubina, urea, aminotransferasi, alterazioni dell'attività fibrinolitica plasmatica dovute all'attivazione del sistema proteolitico e diminuzione della quantità totale di proteine dovuta alle albumine.
Cosa c'è da esaminare?
Come esaminare?
Quali test sono necessari?
Diagnosi differenziale
Chi contattare?
Trattamento Sindrome di Stevens-Johnson
I corticosteroidi vengono prescritti alla dose di 1 mg/kg di peso corporeo del paziente (in termini di prednisolone) fino al raggiungimento di un effetto clinico pronunciato, seguito da una graduale riduzione della dose fino alla completa sospensione entro 3-4 settimane. Se la somministrazione orale è impossibile, i corticosteroidi vengono prescritti per via parenterale. Vengono inoltre adottate misure per inattivare e rimuovere dall'organismo antigeni e immunocomplessi circolanti, utilizzando enterosorbenti, emosorbimento e plasmaferesi. Per combattere la sindrome da intossicazione endogena, vengono somministrati per via parenterale 2-3 litri di liquidi al giorno (soluzione fisiologica, emoderivazione, soluzione di Ringer, ecc.), oltre ad albumina e plasma. Vengono inoltre prescritti calcio, potassio, antistaminici e, in caso di rischio di infezione, antibiotici ad ampio spettro. Esternamente si utilizzano creme corticosteroidee (lorinden C, dermovate, advantan, triderm, celestoderm con garomicina, ecc.), soluzioni acquose al 2% di blu di metilene, violetto di genziana.


 [
[