Esperto medico dell'articolo
Nuove pubblicazioni
Scarlatina
Ultima recensione: 04.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
Epidemiologia
Il serbatoio e la fonte dell'infezione sono i pazienti affetti da tonsillite, scarlattina e altre forme cliniche di infezione respiratoria streptococcica, nonché i portatori sani di streptococchi di gruppo A. Il paziente è più pericoloso per gli altri fino alla terza settimana di malattia. La presenza di streptococchi di gruppo A è diffusa nella popolazione (15-20% della popolazione sana); molti dei portatori eliminano il patogeno per un lungo periodo di tempo (mesi e anni).
La scarlattina si trasmette per via aerea (aerosol) e per contatto (con alimenti e contatti domestici). L'infezione avviene attraverso il contatto ravvicinato e prolungato con una persona malata o portatrice.
La suscettibilità naturale delle persone alla scarlattina è elevata. La scarlattina si manifesta in individui privi di immunità antitossica quando vengono infettati da ceppi tossigeni di streptococchi che producono tossine eritrogeniche di tipo A, B e C. L'immunità post-infezione è tipo-specifica; in caso di infezione da streptococchi di tipo A di un altro sierotipo, è possibile una seconda infezione.
La scarlattina è diffusa, ma è più comune nelle regioni con clima temperato e freddo. Dal 1994 al 2002, la maggior parte dei casi ha riguardato bambini (96,4%). La prevalenza della scarlattina tra le popolazioni urbane è significativamente più alta rispetto ai residenti rurali. Il livello complessivo e la dinamica dell'incidenza della scarlattina a lungo termine e mensile sono determinati principalmente dall'incidenza dei bambini in età prescolare in gruppi organizzati. Ogni anno, i bambini che frequentano gli asili nido si ammalano 3-4 volte più spesso rispetto ai bambini cresciuti a casa. Questa differenza è più pronunciata nel gruppo dei bambini nei primi due anni di vita (6-15 volte), mentre tra i bambini di età compresa tra 3 e 6 anni è meno evidente. I tassi più elevati di portatori sani si osservano in questi stessi gruppi. La percentuale di focolai di scarlattina con un caso di malattia negli asili nido era dell'85,6%.
L'incidenza della scarlattina ha una spiccata stagionalità autunno-inverno-primavera. L'incidenza stagionale rappresenta il 50-80% dei casi registrati in un anno. L'incidenza minima si osserva da luglio ad agosto; la massima da novembre a dicembre e da marzo ad aprile. Il momento dell'aumento stagionale dell'incidenza è influenzato in modo decisivo dalla formazione o dal rinnovo di un gruppo organizzato e dalle sue dimensioni. A seconda delle dimensioni del gruppo, delle caratteristiche della sua formazione e del suo funzionamento (grandi centri ricreativi per bambini, unità militari, ecc.), l'incidenza dell'infezione streptococcica aumenta dopo 11-15 giorni e i suoi tassi massimi si osservano 30-35 giorni dopo la formazione del gruppo. Negli istituti per bambini in età prescolare, un aumento dell'incidenza si registra solitamente dopo 4-5 settimane e l'incidenza massima si verifica alla 7-8a settimana dal momento della formazione del gruppo. Nei gruppi organizzati, che vengono rinnovati una volta all'anno, si osserva un singolo aumento stagionale della scarlattina. Con un doppio rinnovo, si osserva un doppio aumento stagionale dell'incidenza, che è particolarmente caratteristico delle organizzazioni militari.
Le peculiarità dell'epidemiologia della scarlattina includono la presenza di periodici aumenti e diminuzioni dell'incidenza. Oltre agli intervalli di 2-4 anni, si osservano intervalli più lunghi (40-45 anni) con un conseguente aumento significativo del numero di casi. Di norma, si registrano tre ampi cicli di aumento e diminuzione dell'incidenza in un intervallo di cento anni. Negli ultimi anni, è stato raggiunto il tasso di incidenza minimo caratteristico del periodo interepidemico (50-60 casi ogni 100.000 abitanti).
Secondo N. I. Nisevich (2001), la scoperta degli antibiotici e il loro uso diffuso hanno avuto un impatto significativo sulla natura del decorso e sull'esito della scarlattina a metà del XX secolo.
Evoluzione del decorso della scarlattina nel XX secolo a seconda del trattamento somministrato
Anno |
Complicazioni, % |
Mortalità, % |
Trattamento |
1903 |
66 |
22.4 |
Sintomatico |
1910 |
60 |
13.5 |
- |
1939 |
54 |
4.3 |
Sulfonamidi |
1940 |
54 |
2,3 |
Sulfonamidi |
1945 |
53 |
0,44 |
Terapia con penicillina per le forme gravi |
1949 |
28.7 |
0 |
Terapia con penicillina per tutti i pazienti |
1953 |
4.4 |
0 |
Terapia obbligatoria con penicillina per tutti i pazienti e prenotazione contemporanea dei reparti |
Patogenesi
L'agente patogeno penetra nel corpo umano attraverso la mucosa della faringe e del rinofaringe; in rari casi, l'infezione è possibile attraverso la mucosa dei genitali o la cute lesa (scarlattina extrabuccale). Nel sito di adesione batterica si forma un focolaio infiammatorio-necrotico. Lo sviluppo della sindrome infettivo-tossica è causato dall'ingresso della tossina eritrogenica (tossina di Dick) nel flusso sanguigno, nonché dall'azione del glicano peptidico della parete cellulare streptococcica. Come risultato della tossinemia, si verifica una dilatazione generalizzata dei piccoli vasi in tutti gli organi, inclusi la pelle e le mucose, e compare una caratteristica eruzione cutanea. A causa della produzione e dell'accumulo di anticorpi antitossici durante lo sviluppo del processo infettivo e del loro legame con le tossine, i sintomi dell'intossicazione si attenuano e l'eruzione cutanea scompare gradualmente. Allo stesso tempo, compaiono segni moderati di infiltrazione perivascolare ed edema del derma. L'epidermide è satura di essudato e le cellule epidermiche diventano cheratinizzate, il che porta alla desquamazione della pelle dopo la scomparsa dell'eruzione cutanea da scarlattina. La desquamazione a scaglie larghe negli strati spessi dell'epidermide sui palmi delle mani e sulle piante dei piedi può essere spiegata dalla conservazione di una forte connessione tra le cellule cheratinizzate in queste aree.
Componenti della parete cellulare streptococcica (polisaccaride di gruppo A, glicano peptidico, proteina M) e prodotti extracellulari (streptolisine, ialuronidasi, DNAasi, ecc.) causano lo sviluppo di reazioni DTH, reazioni autoimmuni, formazione e fissazione di immunocomplessi, disturbi del sistema emostatico. In molti casi, possono essere considerati la causa di miocardite, glomerulonefrite, arterite, endocardite e altre complicanze immunopatologiche. Dalle formazioni linfatiche della mucosa dell'orofaringe, i patogeni penetrano nei linfonodi regionali attraverso i vasi linfatici, dove si accumulano, accompagnati da reazioni infiammatorie con focolai di necrosi e infiltrazione leucocitaria. Una successiva batteriemia può causare l'ingresso di microrganismi in vari organi e apparati, con formazione di processi purulento-necrotici (linfadenite purulenta, otite, lesioni del tessuto osseo della regione temporale, della dura madre, dei seni temporali, ecc.).
Sintomi scarlattina
Il periodo di incubazione della scarlattina è di 1-10 giorni (solitamente 2-4). La scarlattina è classificata in base al tipo e alla gravità. La scarlattina con sindrome da intossicazione da febbre, mal di gola ed eruzione cutanea è considerata tipica. La scarlattina atipica è quella emorragica, extrafaringea (ustione, ferita, postpartum), così come le forme più gravi: emorragica e ipertossica. In base alla gravità, si distinguono forme lievi, moderate e gravi. I sintomi tipici della scarlattina sono, innanzitutto, un esordio acuto. In alcuni casi, già nelle prime ore della malattia, la temperatura aumenta notevolmente, si verificano brividi, debolezza, malessere, mal di testa, tachicardia e, a volte, dolore addominale e vomito. Con febbre alta nei primi giorni della malattia, i pazienti sono agitati, euforici, mobili o, al contrario, apatici, apatici e sonnolenti. È importante sottolineare che nel decorso moderno della scarlattina, la temperatura corporea può essere bassa.
Fin dall'inizio, i pazienti lamentano sintomi di mal di gola durante la deglutizione. All'esame obiettivo, si riscontra una chiara iperemia diffusa di tonsille, archi faringei, ugola, palato molle e parete posteriore della faringe ("faringe fiammeggiante"). L'iperemia è più pronunciata rispetto alla comune tonsillite catarrale ed è nettamente limitata al punto di passaggio della mucosa al palato duro.
Può svilupparsi una tonsillite follicolare o lacunare: placche mucopurulente, fibrinose o necrotiche compaiono su tonsille ingrossate, fortemente iperemiche e mobili, sotto forma di piccole e isolate focolai o, meno comunemente, profondi e diffusi. Contemporaneamente si sviluppa una linfoadenite regionale: i linfonodi cervicali anteriori sono densi e dolenti alla palpazione. La lingua è ricoperta da una placca bianco-grigiastra che, entro il 4°-5° giorno di malattia, si schiarisce, assumendo un colore rosso vivo con una sfumatura lampone (lingua "lampone"); le papille linguali sono ipertrofiche. Nei casi gravi di scarlattina, si nota anche un simile colore "lampone" sulle labbra. A questo punto, i sintomi della tonsillite iniziano a regredire, ma le placche necrotiche scompaiono molto più lentamente. Dal sistema cardiovascolare, si riscontra tachicardia in concomitanza con un moderato aumento della pressione sanguigna.
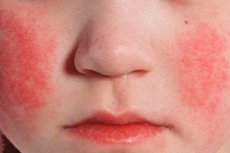
L'esantema scarlattinoso, su uno sfondo di iperemia cutanea, si manifesta tra il 1° e il 2° giorno di malattia. L'eruzione cutanea è un importante segno diagnostico della malattia. Inizialmente, compaiono piccoli elementi puntiformi sulla pelle del viso, del collo e della parte superiore del corpo, poi l'eruzione si sposta rapidamente sulle superfici flessorie degli arti, sui lati del torace e dell'addome, e sulla parte interna delle cosce. In molti casi, il dermografismo bianco è chiaramente espresso. Un segno importante della scarlattina è l'ispessimento dell'eruzione cutanea sotto forma di strisce rosso scuro in corrispondenza delle pieghe naturali, ad esempio nel gomito, nell'inguine (sintomo di Pastia) e nelle zone ascellari. A volte si riscontrano abbondanti elementi puntiformi confluenti, che creano un quadro di eritema continuo. Sul viso, l'eruzione cutanea si localizza sulle guance iperemiche e chiare, in misura minore sulla fronte e sulle tempie, mentre il triangolo naso-labiale è privo di elementi eritematosi e pallido (sintomo di Filatov). Premendo sulla pelle del palmo, l'eruzione cutanea in quest'area scompare temporaneamente (sintomo palmare). A causa della maggiore fragilità dei vasi, piccole petecchie possono essere presenti nell'area delle pieghe articolari, così come in punti in cui la pelle è soggetta a sfregamento o compressa dagli indumenti. Oltre alla presenza di punti, compaiono singoli elementi miliari sotto forma di piccole bolle delle dimensioni di una capocchia di spillo, piene di liquido trasparente o torbido. I sintomi endoteliali (laccio emostatico di Rumpel-Leede, "elastico", sintomo di Konchalovsky) sono positivi.
Oltre alla tipica eruzione cutanea da scarlattina, si possono notare piccole vescicole ed elementi maculopapulari. L'eruzione cutanea può comparire tardivamente, solo al 3°-4° giorno di malattia, oppure essere assente. Entro il 3°-5° giorno, le condizioni di salute del paziente migliorano, la temperatura inizia a diminuire gradualmente, l'eruzione diventa pallida, scompare gradualmente e, entro la fine della 1°-2° settimana, è sostituita da una desquamazione finemente squamosa (a placche larghe sui palmi delle mani e sulle piante dei piedi).
L'intensità dell'eruzione cutanea e il tempo necessario alla sua scomparsa variano. Talvolta, in un caso lieve di scarlattina, la modesta eruzione cutanea scompare entro poche ore dalla sua comparsa. La gravità e la durata della desquamazione cutanea sono direttamente proporzionali all'intensità dell'eruzione cutanea precedente.
La forma tossico-settica è considerata una forma tipica di scarlattina. I sintomi della scarlattina negli adulti di questo tipo sono raramente riscontrati. Caratteristici sono un esordio rapido con ipertermia, rapido sviluppo di insufficienza vascolare (toni cardiaci ovattati, calo della pressione sanguigna, polso sottile, estremità fredde), emorragie cutanee. Nei giorni successivi, si verificano complicazioni di tipo infettivo-allergico (danni a cuore, articolazioni, reni) o settico (linfadenite, tonsillite necrotica, otite, ecc.).
Scarlattina extrafaringea (extrabuccale)
La porta d'ingresso dell'infezione è la sede delle lesioni cutanee (ustioni, ferite, canale del parto, focolai di streptoderma, ecc.). L'eruzione cutanea tende a diffondersi dal sito di ingresso del patogeno. In questa rara forma della malattia, non si osservano alterazioni infiammatorie nell'orofaringe e nei linfonodi cervicali. La linfoadenite si verifica in prossimità della porta d'ingresso dell'infezione.
Forme latenti di scarlattina. Spesso riscontrate negli adulti. Caratterizzate da intossicazione lieve, infiammazione catarrale dell'orofaringe, eruzione cutanea scarsa, pallida e a rapida scomparsa. Negli adulti, è possibile un decorso grave della malattia: forma tossico-settica.
Cosa ti infastidisce?
Complicazioni e conseguenze
La patogenesi delle complicanze si basa su tre fattori: allergia, reinfezione e superinfezione. Le complicanze più comuni includono linfoadenite purulenta e necrotica, otite purulenta, sinusite, artrite purulenta, nonché complicanze di origine infettivo-allergica, più comuni negli adulti: glomerulonefrite diffusa, miocardite, sinovite.
Indicazioni per la consultazione con altri specialisti
- Otorinolaringoiatra (otite, sinusite).
- Chirurgo (linfadenite purulenta).
- Reumatologo (linfadenite purulenta).
Diagnostica scarlattina
La diagnosi clinica della scarlattina si basa sui seguenti dati:
- esordio acuto della malattia, febbre, intossicazione;
- tonsillite acuta catarrale, catarrale-purulenta o necrotica;
- eruzione cutanea abbondante e puntiforme nelle pieghe naturali della pelle.
La diagnosi di laboratorio della scarlattina registra le seguenti alterazioni:
- leucocitosi neutrofila con spostamento a sinistra, aumento della VES;
- crescita abbondante di streptococchi beta-emolitici durante la semina del materiale dal sito di infezione su agar sangue;
- aumento dei titoli anticorpali contro gli antigeni streptococcici: proteina M, polisaccaride A, streptolisina O, ecc.
La coltura pura del patogeno non è praticamente isolata a causa del quadro clinico caratteristico della malattia e dell'ampia distribuzione del batterio in individui sani e pazienti con altre forme di infezione streptococcica. Per una diagnosi rapida, viene utilizzata la RCA, che determina l'antigene streptococcico.
Cosa c'è da esaminare?
Quali test sono necessari?
Diagnosi differenziale
La scarlattina deve essere differenziata dal morbillo, dalla rosolia, dalla pseudotubercolosi e dalla dermatite da farmaci.
Il morbillo è caratterizzato da un periodo catarrale (congiuntivite, fotofobia, tosse secca), macchie di Belsky-Filatov-Koplik, comparsa graduale di eruzioni cutanee, ampia eruzione maculopapulare su uno sfondo di pelle pallida.
Nella rosolia, l'intossicazione è debolmente espressa o assente; è caratteristico l'ingrossamento dei linfonodi cervicali posteriori; un'eruzione cutanea a piccole macchie su uno sfondo di pelle pallida, più abbondante sul dorso e sulle superfici estensorie degli arti.
Nelle malattie indotte da farmaci, l'eruzione cutanea è più abbondante in prossimità delle articolazioni, sull'addome e sui glutei. Il polimorfismo dell'eruzione cutanea è caratteristico: oltre alle eruzioni cutanee puntiformi, compaiono elementi papulari e orticarioidi. Sono assenti altri segni clinici della scarlattina: tonsillite, linfoadenite, intossicazione, aspetto caratteristico della lingua, ecc. Spesso si verifica stomatite.
Nella pseudotubercolosi, si notano spesso disfunzione intestinale, dolore addominale e dolori articolari. Gli elementi dell'eruzione cutanea sono più ruvidi, localizzati su uno sfondo chiaro. Si può notare un ispessimento dell'eruzione cutanea su mani e piedi ("guanti", "calzini") e sul viso, incluso il triangolo naso-labiale. Il fegato e la milza sono spesso ingrossati.
Quando si rilevano depositi fibrinosi, e soprattutto quando questi si estendono oltre le tonsille, è opportuno effettuare una diagnosi differenziale tra scarlattina e difterite.
Chi contattare?
Trattamento scarlattina
La scarlattina viene trattata a domicilio, tranne nei casi gravi e complicati. Il paziente deve rimanere a letto per 7 giorni. Il farmaco di scelta è la benzilpenicillina alla dose di 15-20 mila U/kg al giorno (5-7 giorni). Farmaci alternativi sono i macrolidi (eritromicina 250 mg quattro volte al giorno o 500 mg due volte al giorno) e le cefalosporine di prima generazione (cefazolina 50 mg/kg al giorno). Il ciclo di trattamento è di 5-7 giorni. In caso di controindicazioni a questi farmaci, si utilizzano penicilline semisintetiche e lincosamidi. A domicilio, si dovrebbero dare preferenza ai farmaci in compresse (fenossimetilpenicillina, eritromicina). Vengono prescritti gargarismi con una soluzione di furacilina 1:5000, infusi di camomilla, calendula ed eucalipto. Vitamine e antistaminici sono indicati alle normali dosi terapeutiche. Il trattamento sintomatico della scarlattina viene utilizzato in base alle indicazioni.
La prevenzione delle superinfezioni e delle reinfezioni viene assicurata osservando un adeguato regime antiepidemico nel reparto: i pazienti vengono ricoverati in piccoli reparti o box, isolati in caso di complicazioni; è auspicabile riempire i reparti contemporaneamente.
Esame clinico
Il monitoraggio ambulatoriale dei pazienti guariti viene effettuato per un mese dopo la dimissione dall'ospedale. Dopo 7-10 giorni, vengono eseguiti un esame clinico, esami delle urine e del sangue di controllo e, se indicato, un ECG. Se viene rilevata una patologia, è necessario ripetere l'esame dopo 3 settimane, dopodiché il paziente viene rimosso dalla scheda ambulatoriale. Se viene rilevata una patologia, il paziente guarito viene trasferito in osservazione presso un reumatologo o un nefrologo.
Farmaci
Prevenzione
In caso di scarlattina, i seguenti pazienti sono soggetti al ricovero ospedaliero obbligatorio:
- con forme gravi e moderate di infezione;
- da istituti per l'infanzia in cui i bambini sono ospitati 24 ore su 24 (case per l'infanzia, orfanotrofi, collegi, sanatori, ecc.);
- da famiglie con bambini di età inferiore a 10 anni che non hanno avuto la scarlattina;
- dalle famiglie in cui sono presenti persone che lavorano in istituti prescolari, reparti chirurgici e di maternità, ospedali e cliniche pediatriche, cucine del latte, se è impossibile isolarle dalla persona malata;
- quando non è possibile ricevere cure adeguate a casa.
Un paziente affetto da scarlattina viene dimesso dall'ospedale dopo la guarigione clinica, ma non prima che siano trascorsi 10 giorni dall'insorgenza della malattia.
Procedura per il ricovero di persone affette da scarlattina e tonsillite in istituti pediatrici
- I convalescenti tra i bambini che frequentano gli istituti prescolari e le prime 2 classi delle scuole possono accedervi 12 giorni dopo la guarigione clinica.
- È consentito un ulteriore isolamento di 12 giorni dei bambini affetti da scarlattina provenienti da istituti pediatrici chiusi dopo la dimissione dall'ospedale nello stesso istituto, se quest'ultimo dispone delle condizioni per un isolamento affidabile dei convalescenti.
- I convalescenti appartenenti al gruppo delle professioni decretate vengono trasferiti ad un altro lavoro per 12 giorni dal momento della guarigione clinica, in cui non saranno più epidemicamente pericolosi.
- I pazienti con tonsillite causata da un'epidemia di scarlattina, identificata entro sette giorni dalla data di registrazione dell'ultimo caso di scarlattina, non possono essere ricoverati nelle istituzioni sopra menzionate per 22 giorni dalla data della malattia (come i pazienti con scarlattina).
In caso di casi di scarlattina registrati in un istituto prescolare, il gruppo in cui si trova il paziente viene messo in quarantena per 7 giorni a partire dal momento dell'isolamento dell'ultimo paziente affetto da scarlattina. La termometria, l'esame della faringe e della cute dei bambini e del personale sono obbligatori all'interno del gruppo. Se in uno dei bambini vengono rilevati febbre alta o sintomi di una malattia acuta delle vie respiratorie superiori, si raccomanda il suo immediato isolamento dagli altri. Tutte le persone che sono state a contatto con i pazienti e che soffrono di malattie infiammatorie croniche del rinofaringe vengono sottoposte a sanificazione con tomicida per 5 giorni (risciacqui o irrigazione della faringe quattro volte al giorno prima dei pasti). Nella stanza in cui si trova il paziente, viene effettuata una disinfezione regolare con una soluzione di cloramina allo 0,5%; stoviglie e biancheria vengono regolarmente bollite. Non viene effettuata la disinfezione finale.
I bambini che frequentano la scuola materna e le prime due classi della scuola, che non hanno avuto la scarlattina e sono stati in contatto con una persona malata a casa, non sono ammessi all'asilo nido per 7 giorni dal momento dell'ultimo contatto con la persona malata. Se vengono rilevate infezioni respiratorie acute (tonsillite, faringite, ecc.), i bambini vengono visitati per eruzione cutanea e sospesi dalle lezioni (con notifica al medico locale). Possono accedere all'asilo nido dopo essere guariti e aver presentato un certificato di terapia antibiotica. Le persone con professioni definite che sono state in contatto con la persona malata sono autorizzate a lavorare, ma vengono poste sotto osservazione medica per 7 giorni al fine di individuare tempestivamente la scarlattina o la tonsillite.


 [
[