Esperto medico dell'articolo
Nuove pubblicazioni
Anaplasmosi granulocitica umana
Ultima recensione: 12.07.2025

Tutti i contenuti di iLive sono revisionati o verificati da un punto di vista medico per garantire la massima precisione possibile.
Abbiamo linee guida rigorose in materia di sourcing e colleghiamo solo a siti di media affidabili, istituti di ricerca accademici e, ove possibile, studi rivisti dal punto di vista medico. Nota che i numeri tra parentesi ([1], [2], ecc.) Sono link cliccabili per questi studi.
Se ritieni che uno qualsiasi dei nostri contenuti sia impreciso, scaduto o comunque discutibile, selezionalo e premi Ctrl + Invio.
La malattia infettiva anaplasmosi è una patologia trasmissibile, ovvero trasmessa da insetti ematofagi. In questo caso, la malattia è diffusa dalle zecche ixodidi, gli stessi artropodi che possono trasmettere anche l'encefalite da zecche e la borreliosi.
L'anaplasmosi presenta sintomi polimorfici e stagionalità caratteristica (principalmente primavera-estate), associati ai periodi di attività naturale delle zecche. Una persona infetta non diffonde l'infezione, quindi i contatti con essa non sono pericolosi per gli altri. [ 1 ]
Epidemiologia
L'anaplasmosi è stata segnalata per la prima volta nel 1994 da Chen et al. (J Clin Micro 1994; 32(3):589-595). Casi di anaplasmosi sono stati identificati in tutto il mondo; negli Stati Uniti, è più comunemente segnalata nell'alto Midwest e nel Nord-Est. L'attività della malattia è stata segnalata anche nell'Europa settentrionale e nel Sud-Est asiatico.[ 2 ],[ 3 ],[ 4 ],[ 5 ]
In Russia, l'infezione da anaplasma attraverso le zecche si verifica nel 5-20% dei casi (la stragrande maggioranza dei casi si verifica nella regione del Bajkal e nel Territorio di Perm). In Bielorussia, i tassi di infezione variano dal 4 al 25% (la prevalenza più elevata si registra nelle foreste di Belovezhskaya Pushcha). In Ucraina e Polonia, il tasso di prevalenza è approssimativamente lo stesso: 23%. Il numero di casi di anaplasmosi negli Stati Uniti segnalati al CDC è aumentato costantemente da quando la malattia ha iniziato a essere registrata, da 348 casi nel 2000 a un picco di 5.762 casi nel 2017. I casi segnalati nel 2018 erano significativamente inferiori, ma sono aumentati fino a circa il 2017 nel 2019 con 5.655 casi. [ 6 ]
L'anaplasmosi è caratterizzata dalla sua stagionalità, che corrisponde al periodo attivo delle zecche ixodidi. Il picco delle infezioni si osserva da metà primavera a fine estate, o più precisamente, da aprile a inizio settembre. Di norma, gli anaplasmi si trovano nella stessa zonalità di altri tipi di infezioni trasmesse dalle zecche, in particolare della borrelia patogena. È stato determinato che una zecca ixodidi può trasportare contemporaneamente fino a sette agenti patogeni di malattie virali e microbiche. Per questo motivo, oltre la metà dei casi di malattia sono infezioni miste, ovvero lesioni causate da diversi agenti patogeni infettivi contemporaneamente, il che peggiora significativamente l'esito della patologia. Nella maggior parte dei pazienti, l'anaplasmosi viene diagnosticata in combinazione con borreliosi o encefalite da zecche, oppure con ehrlichiosi monocitaria. In oltre l'80% dei casi si osserva una coinfezione con anaplasmosi e borreliosi.
Le cause anaplasmosi
L'agente eziologico della patologia infettiva è l'anaplasma (nome completo Anaplasma phagocytophilum), il più piccolo batterio intracellulare. Quando entra nel flusso sanguigno umano, penetra nei granulociti e si diffonde in tutti i distretti corporei.
In condizioni naturali, l'anaplasma si insedia spesso nei corpi di topi e ratti, e nelle aree abitate cani, gatti, cavalli e altri animali possono infettarsi. Tuttavia, non rappresentano un pericolo per le persone: anche se un animale infetto morde una persona, l'infezione non si verifica. [ 7 ]
Il pericolo per l'uomo in termini di anaplasmosi è l'attacco da parte di una zecca ixodida, poiché durante il morso secerne saliva nella ferita, che contiene anaplasma.
I batteri che causano l'anaplasmosi hanno diametri inferiori a 1 micron. Entrano nel flusso sanguigno sistemico insieme al fluido salivare dell'insetto. Quando raggiungono i tessuti degli organi interni, il patogeno attiva il processo infiammatorio. I batteri iniziano a moltiplicarsi rapidamente, il che porta alla soppressione del sistema immunitario e, di conseguenza, all'insorgenza di malattie infettive secondarie, microbiche, virali o fungine.
Il serbatoio principale è il topo dai piedi bianchi Peromyscus leucopus; tuttavia, un'ampia gamma di mammiferi selvatici e domestici è stata identificata come serbatoi. [ 8 ], [ 9 ] Le zecche possono diffondere l'infezione tra animali selvatici e da fattoria, in particolare ungulati, cani, roditori e persino uccelli che migrano regolarmente e quindi facilitano una più ampia trasmissione del patogeno. L'Anaplasma vive negli animali per diverse settimane, durante le quali gli insetti precedentemente non infetti diventano diffusori.
Fattori di rischio
Le zecche succhiasangue possono trasmettere diverse infezioni. Le più note sono l'encefalite da zecche e la borreliosi, mentre un agente patogeno come l'anaplasma è stato isolato solo pochi decenni fa.
Il rischio di infezione da anaplasma dipende dal numero totale di zecche in una determinata area, dalla percentuale di insetti infetti e dal comportamento umano. Nelle aree ad alto rischio di anaplasmosi, il pericolo minaccia principalmente coloro che riposano o lavorano in aree forestali, piantagioni forestali e parchi: ad esempio, categorie a rischio speciale includono cacciatori, pescatori, raccoglitori di funghi, guardie forestali, turisti, agricoltori, personale militare, ecc.
Le zecche Ixodid sono sensibili al clima: scelgono di vivere in aree con umidità moderata o abbondante, precipitazioni frequenti o coperte da abbondanti boscaglie, dove il livello di umidità può essere mantenuto intorno all'80%. La priorità degli insetti sono le foreste decidue e miste, le radure, le foreste-steppe, i parchi, le piazze e i giardini. Negli ultimi anni, gli artropodi succhiatori di sangue si sono diffusi abbastanza ampiamente nelle regioni montuose e settentrionali. [ 10 ]
Patogenesi
L'anaplasmosi si trasmette quando una zecca attacca durante la suzione del sangue. Nell'ambiente delle zecche, l'infezione viene trasmessa dalla femmina alla prole, causando una circolazione costante di agenti patogeni. La via di trasmissione dell'anaplasma per contatto (attraverso lesioni cutanee), così come quella digestiva (consumando latte o carne) non è stata dimostrata.
Le persone sono maggiormente esposte agli attacchi delle zecche in primavera e in estate, quando l'attività degli insetti raggiunge il picco. Il periodo di inizio della stagione delle zecche varia a seconda delle condizioni meteorologiche. Se la primavera è calda e precoce, gli artropodi iniziano a "cacciare" entro la fine di marzo, aumentando significativamente la loro attività nella seconda metà dell'estate a causa dell'accumulo di grandi volumi di batteri.
Gli insetti sono attivi quasi 24 ore su 24, ma con tempo caldo e soleggiato la loro massima aggressività si osserva dalle otto alle undici del mattino, per poi diminuire gradualmente e aumentare nuovamente dalle cinque alle otto di sera. Con tempo nuvoloso, l'attività giornaliera delle zecche è pressoché la stessa. Un rallentamento dell'attività si osserva in condizioni di caldo e durante forti piogge.
Gli insetti succhiasangue vivono principalmente in foreste estese, meno frequentemente in piccole foreste, fasce forestali e steppe forestali. Le zecche sono più comuni in luoghi umidi, in anfratti, boschetti, vicino a corsi d'acqua e sentieri. Vivono anche in città: sulle rive dei fiumi, nelle riserve naturali, così come in parchi e piazze, e percepiscono l'avvicinamento di un oggetto vivente tramite l'olfatto da una distanza di 10 metri.
La zecca attraversa diverse fasi di sviluppo: uovo, larva, ninfa, adulto. Per garantire il normale svolgimento di tutte le fasi, è necessario il sangue di un animale a sangue caldo, quindi la zecca cerca diligentemente un "capofamiglia": può essere un piccolo animale della foresta o un uccello, così come animali di grossa taglia o bestiame. Nel processo di suzione del sangue, la zecca "condivide" i batteri con l'animale, diventando così un ulteriore serbatoio di infezione. Si ottiene una sorta di circolazione batterica: dalla zecca a un essere vivente e di nuovo alla zecca. Inoltre, le cellule batteriche possono anche diffondersi dall'insetto alla sua prole. [ 11 ]
L'infezione nell'uomo avviene in modo trasmissibile attraverso la puntura di zecca. L'agente patogeno entra nel corpo umano attraverso la puntura della pelle e penetra nel flusso sanguigno, raggiungendo poi vari organi interni, anche distanti, causando il quadro clinico dell'anaplasmosi.
L'anaplasma "infetta" i granulociti, principalmente neutrofili maturi. Intere colonie batteriche di morula si formano all'interno del citosol leucocitario. Dopo l'infezione, il patogeno penetra nella cellula, inizia a moltiplicarsi nel vacuolo del citoplasma e poi abbandona la cellula. Il meccanismo patologico dello sviluppo della malattia è accompagnato da danni ai macrofagi splenici, così come alle cellule del fegato e del midollo osseo, ai linfonodi e ad altre strutture, all'interno delle quali inizia a svilupparsi una reazione infiammatoria. Sullo sfondo del danno leucocitario e dello sviluppo del processo infiammatorio, il sistema immunitario dell'organismo viene soppresso, il che non solo aggrava la situazione, ma contribuisce anche alla comparsa di un'infezione secondaria di qualsiasi origine. [ 12 ]
Sintomi anaplasmosi
In caso di anaplasmosi, si possono osservare sintomi estesi di gravità variabile, che dipendono dalle caratteristiche del decorso della malattia. I primi segni compaiono alla fine del periodo di incubazione latente, che dura da diversi giorni a diverse settimane (di solito circa due settimane), se contato dal momento in cui il batterio entra nel flusso sanguigno umano. [ 13 ]
Nei casi lievi, il quadro clinico è simile a quello di una comune infezione respiratoria virale acuta (ARVI). I seguenti sintomi sono tipici:
- un forte peggioramento della salute;
- aumento della temperatura a 38,5°C;
- febbre;
- una forte sensazione di debolezza;
- perdita di appetito, dispepsia;
- dolore alla testa, ai muscoli, alle articolazioni;
- a volte – sensazione di dolore e secchezza alla gola, tosse, fastidio nella zona del fegato.
Nei casi moderati, la gravità dei sintomi è più evidente. A quanto sopra si aggiungono i seguenti sintomi:
- vertigini e altri segni neurologici;
- vomito frequente;
- difficoltà respiratorie;
- diminuzione della diuresi giornaliera (possibile sviluppo di anuria);
- gonfiore dei tessuti molli;
- rallentamento del battito cardiaco, diminuzione della pressione sanguigna;
- fastidio nella zona del fegato.
Se il paziente soffre di immunodeficienza, in questo contesto l'anaplasmosi è particolarmente grave. Sono presenti i seguenti sintomi:
- temperatura persistentemente elevata, senza normalizzazione per diverse settimane;
- segni neurologici pronunciati, spesso con un quadro di danno cerebrale generale (alterazione della coscienza - dalla letargia allo stato comatoso), convulsioni generalizzate;
- aumento delle emorragie, sviluppo di emorragie interne (sangue nelle feci e nelle urine, vomito sanguinolento);
- disturbi del ritmo cardiaco.
Le manifestazioni del coinvolgimento del sistema nervoso periferico includono plessopatia brachiale, paralisi dei nervi cranici, polineuropatia demielinizzante e paralisi bilaterale del nervo facciale. Il recupero della funzione neurologica può richiedere diversi mesi.[ 14 ],[ 15 ],[ 16 ]
Primi segni
Subito dopo il periodo di incubazione, che dura in media 5-22 giorni, compaiono i primi sintomi:
- aumento improvviso della temperatura (temperatura febbrile);
- mal di testa;
- grave stanchezza, debolezza;
- diverse manifestazioni della dispepsia: dal dolore all'addome e alla zona del fegato al vomito grave;
- diminuzione della pressione sanguigna, vertigini;
- aumento della sudorazione.
Sintomi come dolore e bruciore alla gola e tosse non si riscontrano in tutti i pazienti, ma non sono esclusi. Come si può osservare, il quadro clinico è aspecifico e assomiglia piuttosto a quello di qualsiasi infezione respiratoria virale, inclusa l'influenza. Pertanto, vi è un'alta probabilità di formulare una diagnosi errata. L'anaplasmosi può essere sospettata se il paziente segnala una recente puntura di zecca. [ 17 ]
Anaplasmosi in un bambino
Se negli adulti l'anaplasmosi viene trasmessa dalla puntura di una zecca, nei bambini esiste un altro modo di trasmissione dell'infezione: dalla madre al feto. La malattia è caratterizzata da febbre alta, mal di testa e dolori muscolari, rallentamento del battito cardiaco e calo della pressione sanguigna.
Il quadro clinico dell'anaplasmosi è spesso rappresentato da una forma da moderata a grave, tuttavia tali tipi di progressione sono caratteristici principalmente dei pazienti adulti. I bambini soffrono della malattia infettiva principalmente in una forma lieve. Solo in alcuni casi, i bambini sviluppano epatite anitterica con aumento dell'attività delle transaminasi. Ancora meno frequentemente, si osserva danno renale con sviluppo di ipoisostenuria, proteinuria ed eritrocituria, nonché un aumento dei livelli di creatinina e urea nel sangue. In casi isolati, la patologia è complicata da shock tossico infettivo, insufficienza renale acuta, sindrome da distress respiratorio acuto, meningoencefalite. [ 18 ]
Il trattamento della malattia nell'infanzia, così come negli adulti, si basa sull'assunzione di doxiciclina. È generalmente accettato che questo farmaco venga prescritto ai bambini a partire dai 12 anni. Tuttavia, sono stati segnalati casi di trattamento con doxiciclina in età precoce, in particolare a partire dai 3-4 anni. Il dosaggio viene scelto individualmente.
Fasi
Esistono tre fasi di sviluppo dell'anaplasmosi: acuta, subclinica e cronica.
La fase acuta è caratterizzata da fluttuazioni della temperatura fino a valori elevati (40-41°C), forte perdita di peso e debolezza, respiro corto tipo dispnea, ingrossamento dei linfonodi, comparsa di rinite e congiuntivite purulente e ingrossamento della milza. Alcuni pazienti manifestano una maggiore sensibilità causata dall'irritazione delle meningi, nonché convulsioni, spasmi muscolari, poliartrite e paralisi dei nervi cranici. [ 19 ]
La fase acuta si trasforma gradualmente in una fase subclinica, in cui si osservano anemia, trombocitopenia, leucopenia (in alcuni casi, leucocitosi). Successivamente, dopo circa 1,5-4 mesi (anche in assenza di trattamento), può verificarsi la guarigione o la successiva fase cronica della malattia. È caratterizzata da anemia, trombocitopenia, edema e l'aggiunta di patologie infettive secondarie. [ 20 ]
Forme
A seconda dell'intensità dei sintomi si distinguono i seguenti tipi di anaplasmosi:
- latente, asintomatico (subclinico);
- manifesto (esplicito).
A seconda della gravità della malattia infettiva si distinguono casi lievi, moderati e gravi.
Inoltre, si distingue tra anaplasmosi piastrinica e granulocitaria, tuttavia il danno piastrinico è caratteristico solo in relazione alla medicina veterinaria, poiché si riscontra principalmente nei gatti e nei cani. [ 21 ]
L'anaplasma è un agente patogeno non solo per gli esseri umani, ma anche per cani, mucche, cavalli e altre specie animali. L'anaplasmosi trasmessa dalle zecche nell'uomo può essere riscontrata quasi ovunque nel mondo, poiché i portatori della malattia – le zecche – vivono sia nei paesi europei che in quelli asiatici.
L'anaplasmosi dei bovini e di altri animali da fattoria è una malattia nota da tempo, descritta per la prima volta nel XVIII secolo: allora era chiamata febbre da zecche e colpiva principalmente capre, vitelli e pecore. L'esistenza dell'anaplasmosi granulocitaria nei cavalli è stata confermata ufficialmente nel 1969 e nei cani nel 1982. [ 22 ] Oltre alle zecche, anche tafani, mosche pungenti, moscerini, sanguisughe ovine e simulidi possono diventare vettori dell'infezione.
L'anaplasmosi negli ovini e in altri animali da allevamento si manifesta con i seguenti segni iniziali:
- aumento improvviso della temperatura;
- ingiallimento delle mucose dovuto all'eccesso di bilirubina nel sangue;
- difficoltà respiratorie, respiro pesante, segni di ipossia;
- battito cardiaco accelerato;
- rapida perdita di peso;
- perdita di appetito;
- apatia, letargia;
- disturbi digestivi;
- diminuzione della produzione di latte;
- edema (giogaia e arti);
- tosse.
L'infezione negli animali è spesso determinata da disturbi alimentari. Pertanto, gli individui malati, a causa del metabolismo alterato, cercano di assaggiare e masticare oggetti non commestibili. Il fallimento metabolico e la soppressione dei processi di ossidoriduzione portano all'interruzione dell'emopoiesi, a un calo del livello di emoglobina nel sangue e allo sviluppo di ipossia. L'intossicazione comporta lo sviluppo di reazioni infiammatorie, si osservano edema ed emorragia. La diagnosi corretta e la tempestiva prescrizione del trattamento svolgono un ruolo decisivo nella prognosi della patologia. [ 23 ]
Un numero considerevole di animali, non solo domestici ma anche selvatici, può fungere da serbatoio dell'agente eziologico dell'anaplasmosi. Allo stesso tempo, cani, gatti e persino gli esseri umani stessi sono ospiti accidentali che non svolgono il ruolo di trasmettitore dell'infezione ad altri esseri viventi.
L'anaplasmosi nei gatti è la più rara, presente solo in casi isolati. Gli animali si stancano facilmente, tendono a evitare qualsiasi attività, a riposare per lo più e praticamente non mangiano. Spesso si sviluppa ittero.
Anche l'anaplasmosi nei cani non presenta sintomi specifici. Si osservano depressione, febbre, ingrossamento di fegato e milza e zoppia. Sono descritti casi di tosse, vomito e diarrea negli animali. È interessante notare che in Nord America la patologia ha un decorso prevalentemente lieve, mentre nei paesi europei si osservano spesso esiti fatali.
Per la maggior parte degli animali, la prognosi dell'anaplasmosi è favorevole, a condizione che la terapia antibiotica venga somministrata tempestivamente. Il quadro ematico si stabilizza entro 2 settimane dall'inizio della terapia. Non sono stati descritti esiti fatali tra cani e gatti. Un decorso più complesso della patologia si osserva in caso di infezione combinata, quando l'anaplasma si combina con altri patogeni trasmessi durante una puntura di zecca. [ 24 ]
Complicazioni e conseguenze
Se un paziente affetto da anaplasmosi non si rivolge al medico o il trattamento viene inizialmente prescritto in modo errato, il rischio di complicanze aumenta significativamente. Purtroppo, questo accade abbastanza spesso e, invece di un'infezione da rickettsia, il paziente inizia a essere trattato per un'infezione virale respiratoria acuta, influenza o bronchite acuta. [ 25 ]
È importante comprendere che le complicazioni di una malattia infettiva possono essere davvero pericolose, poiché spesso portano a gravi conseguenze e persino alla morte del paziente. Tra le complicazioni più comuni ci sono le seguenti:
- monoinfezione;
- insufficienza renale;
- danni al sistema nervoso centrale;
- insufficienza cardiaca, miocardite;
- aspergillosi polmonare, insufficienza respiratoria;
- shock tossico infettivo;
- polmonite atipica;
- coagulopatia, emorragia interna;
- meningoencefalite.
Queste sono le conseguenze più comuni, ma non tutte note, che possono svilupparsi a seguito dell'anaplasmosi. Naturalmente, esistono casi di guarigione spontanea della malattia, tipici delle persone con un sistema immunitario buono e forte. Tuttavia, se le difese immunitarie sono compromesse, ad esempio se una persona è stata recentemente malata o soffre di malattie croniche, o ha assunto una terapia immunosoppressiva, o è stata sottoposta a un intervento chirurgico, è più che probabile che si sviluppino complicazioni in tale paziente. [ 26 ]
L'esito più sfavorevole potrebbe essere la morte del paziente a causa di insufficienza multiorgano.
Diagnostica anaplasmosi
Un ruolo importante nella diagnosi di anaplasmosi è svolto dalla raccolta dell'anamnesi epidemiologica. Il medico deve prestare attenzione a situazioni quali punture di zecca, soggiorno del paziente in una zona endemica infettiva, visite a foreste e parchi forestali nell'ultimo mese. Le informazioni epidemiologiche ottenute, in combinazione con i sintomi presenti, aiutano a orientarsi e a condurre la diagnosi nella giusta direzione. Le alterazioni del quadro ematico forniscono ulteriore supporto, ma il principale momento diagnostico è l'esame di laboratorio.
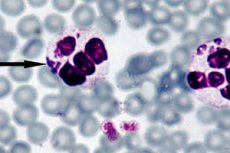
Il metodo più efficace per diagnosticare l'anaplasmosi è considerato la microscopia diretta in campo oscuro, la cui essenza consiste nella visualizzazione di strutture embrionali - morule - all'interno dei neutrofili, durante l'esame al microscopio ottico di un sottile striscio di sangue colorato con Romanovsky-Giemsa. Una morula visibile si forma approssimativamente dal terzo al settimo giorno dopo l'introduzione del batterio. Un metodo di ricerca relativamente semplice presenta anche un certo svantaggio, poiché mostra un'efficacia insufficiente a bassi livelli di anaplasma nel sangue. [ 27 ]
Gli esami clinici generali e, in particolare, l'emocromo completo dimostrano leucopenia con spostamento a sinistra della formula leucocitaria e un moderato aumento della VES. Molti pazienti presentano anemia e pancitopenia.
L'esame generale delle urine rivela ipoisostenuria, ematuria e proteinuria.
Gli esami biochimici del sangue indicano un aumento dell'attività degli esami epatici (AST, ALT), LDH, livelli aumentati di urea, creatinina e proteina C-reattiva.
Gli anticorpi contro l'anaplasmosi vengono determinati con il metodo della reazione sierologica (ELISA). La diagnostica si basa sulla determinazione della dinamica dei titoli di anticorpi specifici contro antigeni batterici. Gli anticorpi IgM iniziali compaiono a partire dall'undicesimo giorno di malattia, raggiungendo un picco tra il 12° e il 17° giorno. Successivamente, il loro numero diminuisce. Gli anticorpi IgG possono essere rilevati già il primo giorno del processo infettivo: la loro concentrazione aumenta gradualmente e il picco si verifica tra il 37° e il 39° giorno. [ 28 ]
La PCR per l'anaplasmosi è il secondo metodo diagnostico diretto più comune per la rilevazione del DNA dell'anaplasma. Il biomateriale per l'analisi PCR è plasma sanguigno, frazione leucocitaria e liquido cerebrospinale. È anche possibile esaminare la zecca, se presente.
La diagnostica strumentale prevede le seguenti procedure:
- Esame radiografico dei polmoni (quadro di bronchite o polmonite, linfonodi ingrossati);
- elettrocardiografia (immagine di conduzione alterata);
- esame ecografico degli organi addominali (fegato ingrossato, tessuto epatico diffusamente alterato).
Diagnosi differenziale
La differenziazione delle varie malattie rickettsiane endemiche viene effettuata tenendo conto dei segni clinici ed epidemiologici. È importante prestare attenzione ai dati epidemiologici tipici della maggior parte delle rickettsie endemiche (viaggi in un focolaio endemico, stagionalità, attacchi di zecche, ecc.), nonché a sintomi quali l'assenza di sintomi primari, l'ingrossamento regionale dei linfonodi e l'assenza di rash cutaneo.
In alcuni casi, l'anaplasmosi può assomigliare al tifo epidemico con decorso moderato, così come a una forma lieve della malattia di Bril. Nel tifo, i sintomi neurologici sono più pronunciati, è presente un'eruzione roseolo-petecchiale, sono presenti sintomi di Chiari-Avtsyn e Govorov-Godelier, tachicardia, enantema di Rosenberg, ecc. [ 29 ]
È importante distinguere tempestivamente l'anaplasmosi dall'influenza e dall'ARVI. Nell'influenza, il periodo febbrile è breve (3-4 giorni), il mal di testa è concentrato nella regione sopraccigliare e temporale. Sono presenti sintomi catarrali (tosse, naso che cola), e non si osserva ingrossamento del fegato.
Un'altra malattia che richiede una diagnosi differenziale è la leptospirosi. La patologia è caratterizzata da forte dolore ai muscoli del polpaccio, sclerite, tachicardia e leucocitosi neutrofila. La leptospirosi grave è caratterizzata da ittero sclerale e cutaneo, sindrome meningea e alterazioni del liquido cerebrospinale di tipo meningitico sieroso. La diagnosi si basa sulla ricerca della leptospira nel sangue e nelle urine, nonché sulla positività dell'agglutinazione e della reazione di lisi.
La febbre dengue è caratterizzata da una curva della temperatura a due onde, forti dolori articolari, tipiche alterazioni dell'andatura e tachicardia iniziale. Con la seconda ondata, compare un'eruzione cutanea pruriginosa, seguita da desquamazione. La diagnosi si basa sull'isolamento del virus.
La brucellosi è caratterizzata da febbre altalenante, sudorazione profusa, artralgia e mialgia migranti, micropoliadenite con conseguenti danni all'apparato muscolo-scheletrico, nervoso e genitourinario. [ 30 ]
L'ehrlichiosi e l'anaplasmosi sono due infezioni da rickettsie che presentano molte somiglianze nel decorso clinico. Le malattie spesso esordiscono in modo acuto, come un'infezione virale acuta. I sintomi aspecifici includono un forte aumento della temperatura con brividi, debolezza, dolori muscolari, nausea e vomito, tosse e mal di testa. Tuttavia, le eruzioni cutanee non sono tipiche dell'anaplasmosi, a differenza dell'ehrlichiosi, che è caratterizzata da elementi papulari o petecchiali sulle estremità e sul tronco.
Sia l'anaplasmosi che l'ehrlichiosi possono essere complicate da coagulazione intravascolare disseminata, insufficienza multiorgano, sindrome convulsiva e sviluppo di uno stato comatoso. Entrambe le malattie sono classificate come infezioni dal decorso complesso, associate a un aumentato rischio di morte nelle persone con immunodeficienza. Lo sviluppo di un processo infettivo è particolarmente pericoloso nei pazienti che hanno precedentemente assunto farmaci immunosoppressori, hanno subito un intervento chirurgico per l'asportazione della milza o nei pazienti con infezione da HIV.
I test sierologici e la PCR svolgono il ruolo differenziale principale nella diagnosi di anaplasmosi o ehrlichiosi. Le inclusioni citoplasmatiche vengono rilevate nei monociti (nell'ehrlichiosi) o nei granulociti (nell'anaplasmosi).
Borreliosi e anaplasmosi hanno una comune prevalenza endemica e si sviluppano dopo la puntura di una zecca ixodida, ma il quadro clinico di queste infezioni è diverso. Con la borreliosi, si osserva una reazione infiammatoria cutanea locale nel sito della puntura, chiamata eritema migrante da zecca, sebbene sia possibile anche un decorso eritematoso della malattia. Man mano che la borrelia si diffonde in tutto il corpo, vengono colpiti il sistema muscolo-scheletrico, il sistema nervoso e cardiovascolare e la pelle. Zoppia, letargia e disfunzione cardiaca sono caratteristiche. Circa sei mesi dopo l'infezione, si verificano gravi danni alle articolazioni e al sistema nervoso. La diagnosi si riduce all'uso di metodi ELISA, PCR e immunoblotting. [ 31 ]
Chi contattare?
Trattamento anaplasmosi
Il trattamento principale per l'anaplasmosi è la terapia antibiotica. I batteri sono sensibili ai farmaci antibatterici tetraciclinici, quindi la scelta ricade spesso sulla doxiciclina, che i pazienti assumono per via orale alla dose di 100 mg due volte al giorno. La durata del trattamento va da 10 giorni a tre settimane. [ 32 ]
Oltre ai farmaci a base di tetracicline, l'anaplasma è sensibile anche agli amfenicoli, in particolare alla levomicetina. Tuttavia, l'uso di questo antibiotico non è raccomandato dagli specialisti, a causa dei marcati effetti collaterali del farmaco: durante il trattamento, i pazienti sviluppano granulocitopenia, leucopenia e trombocitopenia. [ 33 ]
Alle pazienti di sesso femminile in gravidanza e allattamento vengono prescritte amoxicillina o penicilline protette in dosaggi individuali.
Se gli antibiotici vengono prescritti entro tre giorni dalla puntura di zecca, viene eseguito un ciclo di terapia abbreviato, della durata di una settimana. Se si contatta un medico in un secondo momento, viene utilizzato il regime terapeutico completo.
Inoltre viene effettuata una terapia sintomatica, durante la quale possono essere prescritti i seguenti gruppi di farmaci:
- farmaci antinfiammatori non steroidei;
- epatoprotettori;
- prodotti multivitaminici;
- antipiretici;
- antidolorifici;
- farmaci per la correzione di disturbi concomitanti del sistema respiratorio, cardiovascolare e nervoso.
L'efficacia clinica della terapia viene valutata in base ai risultati: i segni positivi includono la riduzione della gravità e la scomparsa dei sintomi, la normalizzazione della dinamica dei disturbi negli esami di laboratorio e strumentali e le variazioni dei titoli anticorpali specifici per l'anaplasma. Se necessario, i farmaci vengono sostituiti e viene prescritto un ciclo di trattamento ripetuto.
Medicinali
Il regime terapeutico più comunemente utilizzato per l'anaplasmosi è:
- Doxiciclina o il suo analogo solubile Unidox Solutab – 100 mg due volte al giorno;
- Amoxicillina (secondo indicazione o se è impossibile usare Doxiciclina) – 500 mg tre volte al giorno;
- Nei casi gravi di anaplasmosi, il farmaco ottimale è considerato il Ceftriaxone nella quantità di 2 g per via endovenosa una volta al giorno.
Anche i preparati di penicillina, le cefalosporine di seconda e terza generazione e i macrolidi possono essere considerati antibiotici alternativi.
Poiché l'uso di antibiotici per l'anaplasmosi è solitamente a lungo termine, le conseguenze di tale terapia possono essere molto diverse: il più delle volte, gli effetti collaterali si manifestano in disturbi digestivi ed eruzioni cutanee. Dopo il completamento del ciclo di trattamento, è necessario prescrivere una serie di misure per eliminare tali conseguenze e ripristinare il corretto funzionamento dell'apparato digerente.
La conseguenza più comune della terapia antibiotica è la disbatteriosi intestinale, che si sviluppa a causa dell'effetto deprimente dei farmaci antibatterici sia sui microrganismi patogeni che sulla microflora naturale dell'organismo. Per ripristinare tale microflora, il medico prescrive probiotici ed eubiotici.
Oltre alla disbatteriosi, una terapia antibiotica prolungata può contribuire allo sviluppo di infezioni fungine. Ad esempio, spesso si sviluppa la candidosi orale e vaginale.
Un altro possibile effetto collaterale è l'allergia, che può essere limitata (eruzione cutanea, rinite) o complessa (shock anafilattico, edema di Quincke). Tali condizioni richiedono l'immediata sospensione (sostituzione) del farmaco e misure antiallergiche d'urgenza, a base di antistaminici e glucocorticoidi.
Insieme alla terapia antibiotica, vengono prescritti farmaci sintomatici. Pertanto, in caso di febbre alta e intossicazione grave, si utilizzano soluzioni disintossicanti, in caso di edema - disidratazione, in caso di neurite, artrite e dolori articolari - farmaci antinfiammatori non steroidei e fisioterapia. Ai pazienti con un quadro di danno cardiovascolare vengono prescritti Asparkam o Panangin 500 mg tre volte al giorno, Riboxin 200 mg 4 volte al giorno.
In caso di immunodeficienza, Timalin è indicato alla dose di 10-30 mg al giorno per due settimane. Per i pazienti con manifestazioni autoimmuni, ad esempio con artrite ricorrente, si raccomanda Delagil alla dose di 250 mg al giorno in combinazione con farmaci antinfiammatori non steroidei.
La terapia vitaminica prevede l'uso di farmaci contenenti vitamine C ed E.
Inoltre, il regime terapeutico include agenti vascolari (acido nicotinico, Complamin). Per facilitare la penetrazione dei farmaci antibatterici nel sistema nervoso centrale, ai pazienti vengono somministrati Euphyllin, soluzione di glucosio, nonché farmaci per ottimizzare la circolazione cerebrale e nootropi (Piracetam, Cinnarizina).
Nei casi cronici della malattia è indicato il trattamento immunocorrettivo.
Prevenzione
I portatori di anaplasmosi vivono sul terreno, ma possono arrampicarsi sull'erba alta e sui cespugli fino a 0,7 m di altezza e aspettare lì un potenziale portatore. Un attacco di zecca non viene praticamente percepito dall'uomo, quindi spesso non si presta attenzione al morso.
A scopo preventivo, si raccomanda di indossare abiti che proteggano dagli attacchi degli insetti e, se necessario, utilizzare repellenti specifici. Dopo ogni passeggiata (soprattutto nei boschi), è opportuno ispezionare tutto il corpo: se si trova una zecca, è necessario rimuoverla immediatamente. La procedura di rimozione viene eseguita utilizzando una pinzetta o una pinza appuntita, afferrando l'artropode il più vicino possibile alla zona adiacente alla superficie cutanea. L'estrazione deve essere eseguita con molta attenzione, scuotendo e ruotando, facendo attenzione a non staccare parti del corpo della zecca e a non rimanere nella ferita. Per prevenire l'infezione, è importante trattare la zona morsa con un antisettico al termine della procedura.
Dopo ogni soggiorno, anche breve, nella fascia forestale, è necessario ispezionare la pelle, e non solo nei punti visibili: è fondamentale controllare le pieghe cutanee, poiché gli insetti spesso cercano zone del corpo con elevata umidità, ad esempio sotto le ascelle e l'inguine, sotto le ghiandole mammarie, sulle pieghe delle braccia e delle gambe. Nei bambini, tra le altre cose, è importante esaminare attentamente la testa e il collo, la zona dietro le orecchie. [ 34 ]
Prima di entrare nell'appartamento è consigliabile ispezionare anche gli oggetti e gli abiti, perché gli insetti potrebbero essere portati dentro anche in una borsa o sulle scarpe.
Per prevenire l'infezione da anaplasmosi, si raccomanda:
- evitare di camminare in luoghi dove potrebbero vivere insetti succhiasangue;
- sapere come rimuovere correttamente le zecche e riconoscere i primi segni di infezione da anaplasmosi;
- Se necessario, assicuratevi di utilizzare repellenti per insetti;
- Per le passeggiate nei boschi e nei parchi, indossare abiti adeguati (maniche lunghe, caviglie e piedi coperti).
Previsione
Per la stragrande maggioranza dei pazienti affetti da anaplasmosi, la prognosi è positiva. Di norma, circa il 50% dei pazienti necessita di cure ospedaliere. In alcune persone infette, la malattia guarisce spontaneamente, ma alcuni sintomi dolorosi scompaiono solo dopo un certo periodo di tempo, entro pochi mesi.
Si osserva un peggioramento della prognosi con lo sviluppo di complicanze ematologiche e neurologiche, tipico dei pazienti con stati di immunodeficienza, malattie croniche del fegato e dei reni. La mortalità è relativamente bassa. [ 35 ]
In generale, il decorso e l'esito della patologia dipendono dalla diagnosi corretta e dalla somministrazione tempestiva di farmaci antibatterici e sintomatici. Nei casi moderati e gravi, i pazienti vengono ricoverati in un ospedale per malattie infettive. È importante garantire al paziente riposo, una buona igiene e una corretta alimentazione. Durante i periodi di aumento della temperatura e della febbre, la dieta del paziente deve essere estremamente delicata, sia dal punto di vista meccanico che chimico e termico, riducendo al minimo i prodotti che causano fermentazione e putrefazione nell'intestino. Allo stesso tempo, i pasti devono essere ricchi di calorie. Il riposo a letto deve essere mantenuto fino al ritorno della temperatura alla normalità, più qualche altro giorno. È importante utilizzare agenti etiotropici efficaci che aumentino la reattività specifica e aspecifica dell'organismo.
Se il paziente è stato trattato tardivamente o in modo non corretto, la malattia può diventare cronica. Le persone che hanno avuto l'anaplasmosi sono sottoposte a osservazione medica della dinamica per 12 mesi. L'osservazione prevede visite regolari da parte di uno specialista in malattie infettive, di un terapista e, se necessario, di un neurologo. [ 36 ]
I bovini che hanno contratto l'anaplasmosi diventano temporaneamente immuni all'infezione. Tuttavia, questa immunità non dura a lungo: circa quattro mesi. Se una femmina gravida ha contratto la malattia, la sua prole avrà un'immunità più lunga all'infezione grazie alla presenza di anticorpi nel sangue. Se la prole contrae l'infezione, la malattia sarà più lieve.

